预约演示
更新于:2026-03-22
Nanjing Zewei Biotechnology Co., Ltd.
南京泽维生物科技有限公司|私营公司|2022|中国江苏省
南京泽维生物科技有限公司|私营公司|2022|中国江苏省
更新于:2026-03-22
概览
关联
100 项与 南京泽维生物科技有限公司 相关的临床结果
登录后查看更多信息
0 项与 南京泽维生物科技有限公司 相关的专利(医药)
登录后查看更多信息
13
项与 南京泽维生物科技有限公司 相关的新闻(医药)2026-03-19
·泽维生物
来源:FDA官网截图2026年3月18日,美国食品药品监督管理局(FDA)与美国国立卫生研究院(NIH)宣布了旨在推动药物研发范式现代化的重要协同行动。FDA发布了一份关于使用新方法学(NAMs)替代动物实验的草案指南 (https://www.fda.gov/news-events/press-announcements/fda-releases-draft-guidance-alternatives-animal-testing-drug-development),其中明确指出,在特定条件下,NAMs数据可用于支持新药临床试验申请(IND)而无需经过正式验证。与此同时,NIH启动了总额1.5亿美元的“Complement-ARIE”计划(https://www.nih.gov/news-events/news-releases/nih-invests-150-million-human-based-research-reduce-use-animal-models),用以加速包括类器官在内的人类相关研究模型的开发与标准化。
背景分析:政策出台的深层动因
2026年3月18日FDA与NIH的联合行动,其背后动因是对当前药物研发中一个长期存在的核心挑战的回应:临床前模型到人体的转化效率问题。
长久以来,行业将新药研发的高失败率归咎于靶点选择、分子设计等多种因素。然而,一个无法回避的数据是,超过90%在动物实验中显示安全有效的候选药物,最终在人体临床试验中折戟沉沙 [5]。这一惊人的数字指向一个更底层的逻辑缺陷:我们用以做出关键“Go/No-Go”决策的临床前评价体系,其预测人类反应的效率已低至不可接受的程度。
问题并非出在动物模型本身,而是出在我们将非人类的数据作为预测人类反应的金标准这一沿袭了88年的旧范式上。这种“物种错配”导致了巨大的研发资源浪费,更造成了无法估量的机会成本——那些本可能对人类有效的药物,或许因为在动物模型上表现不佳而被过早放弃。
因此,FDA与NIH的此次行动,其意图在于从基础层面引导药物非临床评价体系的演进。通过发布包含“无需预验证即可IND”条款的指南,并辅以大规模资金支持,监管与科研机构共同发出了一个明确的信号:鼓励行业将研发决策的依据,从传统的动物数据,逐步向更能反映人类生物学特征的新方法学迁移。
图:NIH宣布启动Complement-ARIE计划,来源:NIH官网
政策解读:以“人类相关性”为核心的新评价标准
本次FDA发布的《药物开发中使用新方法学的一般考量》草案指南
(https://www.fda.gov/media/191589/download) [1],其核心是确立了一套以人类生物学相关性 (Human Biological Relevance)为基石的非临床数据评价新标准。
如何衡量“人类相关性”?FDA的四大验证原则
过去,药企最大的困惑是“FDA想看什么样的数据?”。本次指南给出了前所未有的清晰答案——四大验证原则。这套原则,正是衡量一个模型是否具备足够“人类相关性”的官方标尺:
使用情境 (Context of Use):你的模型究竟想回答哪个具体的监管问题?(例如:评估特定药物在特定人群中的肝毒性风险)
人类生物学相关性 (Human Biological Relevance):你的模型在多大程度上模拟了人体的真实生物学过程?(例如:是否包含关键的细胞类型、组织结构和信号通路)
技术特征 (Technical Characterization):你的模型和检测方法是否稳定、可靠、可重复?
适用性 (Fit-for-Purpose):综合以上三点,你的模型能否真正帮助FDA做出科学、审慎的监管决策?
这四大原则,为所有NAMs的开发者和使用者提供了一份官方“考纲”。而其中最具革命性的,莫过于FDA对监管思路的巨大转变。
第三击:将类器官定位为满足“人类相关性”的必然答案
当“人类相关性”成为新的黄金标准,一个显而易见的问题摆在了所有药企面前:在众多NAMs中,哪一种技术能够最确定、最全面地满足这一标准?
答案正日益清晰地指向类器官(Organoids),尤其是那些能够高度模拟人体器官复杂性的高级类器官模型。
传统的体外模型(如2D细胞系)或简化的3D模型(如细胞球),虽然在某些方面超越了动物模型,但它们往往缺乏关键的细胞类型、组织微环境和多细胞间的复杂相互作用,难以完整复现人类器官的生理和病理过程。因此,它们在满足“人类生物学相关性”这一核心标准上存在天然的局限性。
而新一代的类器官技术,特别是泽维生物(TRiCBiO)开创的全息类器官(Holographic Organoid™)平台,则从根本上解决了这一问题。所谓“全息”,并非指光学概念,而是指模型在两个关键维度上对人体组织的极致保真:
空间全息:完整保留了源自患者肿瘤组织的所有细胞类型,包括肿瘤细胞、基质细胞(如CAFs)、免疫细胞等,并维持了它们在原始组织中的空间结构和相互作用。
时间全息:能够在体外精准复现肿瘤在药物压力下或与免疫系统相互作用时的动态演化过程。
这种时空两个维度的“全息”特性,使得该模型不再是一个静态的、简化的靶点,而是一个能够反映真实世界复杂性的“微型人类器官”。它能够回答传统模型无法回答的关键问题,例如肿瘤微环境如何影响药效、药物是否会诱发耐药性、以及免疫疗法在真实免疫浸润环境下的反应等。这正是FDA所强调的,在特定“使用情境”下,提供具有高度“人类生物学相关性”数据的完美范例。
拥抱新范式:为何泽维生物是您不可获缺的战略伙伴
面对这场由监管机构发起的研发范式革命,选择正确的工具和合作伙伴,将是决定未来十年药企竞争力的关键。
- 您面临的痛点 (Problem):您需要可靠的、具有高度人类相关性的临床前模型,来提高IND申报的成功率,并降低后期临床开发的巨大风险。
- 我们的解决方案 (Solution):泽维生物的全息类器官平台,是目前最能满足FDA对“人类相关性”要求的技术之一。我们不提供简单的“药敏测试”,而是提供一个能够洞察复杂生物学机制的“人类疾病模型”。
- 我们的独特优势 (Advantage):我们拥有全球独有的全息类器官(类器官2.0,ALI-PDO)新药研发平台,其在保留肿瘤微环境完整性上的技术壁垒,确保了模型的高度预测性和在复杂机制(如免疫、基质互作)研究上的不可替代性。
- 为您带来的收益 (Benefit):与泽维生物合作,您将获得的不仅仅是一份数据报告,而是在IND申报中一份无法被轻易拒绝的、关于“人类相关性”的强有力证据,从而最大化您的研发资产价值,并加速药物上市进程。
行动号召
您的研发管线是否正面临转化医学的挑战?您是否在为下一个IND申报寻找更具说服力的临床前数据包?
立即联系我们的科学专家团队,预约一次一对一的线上会议,深入探讨您的项目需求,并了解全息类器官平台如何为您的关键决策提供支持。
结语:一个时代的结束,一个时代的开始
FDA局长Marty Makary博士在官方新闻稿中的一句话,为这场变革的本质给出了最佳注脚:
"技术进步正让我们超越在药物开发中依赖动物测试的阶段,后者在预测人类安全性及有效性方面往绩不佳。" [2]
FDA与NIH的联手行动,并非一次心血来潮的政策调整,而是对过去88年药物研发范式的一次深刻反思和彻底重构。它建立在科学界对动物模型局限性的长期共识之上,更建立在类器官等新技术已然成熟的现实基础之上。对于所有致力于将创新疗法带给患者的研发者而言,这无疑是一个期待已久的信号。告别“猜测的科学”,拥抱“人类的科学”,一个真正以患者为中心的精准研发时代,已经到来。
联系我们
公司名称:南京泽维生物科技有限公司
公司地址:江苏省南京市浦口区新锦湖路3-1号中丹生态生命科学产业园A栋14楼
公司邮箱:info@tricbio.com
公司官网:www.tricbio.com
联系电话:400-880-3160
参考文献
[1] FDA. (2026, March 18). General Considerations for the Use of New Approach Methodologies in Drug Development. U.S. Food and Drug Administration. [https://www.fda.gov/media/191589/download](https://www.fda.gov/media/191589/download)
[2] FDA. (2026, March 18). FDA Releases Draft Guidance on Alternatives to Animal Testing in Drug Development [Press release]. U.S. Food and Drug Administration. [https://www.fda.gov/news-events/press-announcements/fda-releases-draft-guidance-alternatives-animal-testing-drug-development](https://www.fda.gov/news-events/press-announcements/fda-releases-draft-guidance-alternatives-animal-testing-drug-development)
[3] NIH. (2026, March 18). NIH invests $150 million in human-based research to reduce use of animal models [News release]. National Institutes of Health. [https://www.nih.gov/news-events/news-releases/nih-invests-150-million-human-based-research-reduce-use-animal-models](https://www.nih.gov/news-events/news-releases/nih-invests-150-million-human-based-research-reduce-use-animal-models)
[4] Emulate. (2025, August 6). A Regulatory Turning Point: A Recent Timeline of U.S. Actions to Reduce and Replace Animal Models in Preclinical Research. Emulatebio.com. [https://emulatebio.com/alternatives-to-animal-testing-in-drug-development/](https://emulatebio.com/alternatives-to-animal-testing-in-drug-development/)
[5] Animal Wellness Action. (2022, December 27). Congress Eliminates 1930s Animal-Testing Requirement. [https://animalwellnessaction.org/congress-eliminates-1930s-animal-testing-requirement/](https://animalwellnessaction.org/congress-eliminates-1930s-animal-testing-requirement/)
END
长按关注
泽维生物
2026-03-18
·泽维生物
自2009年Hans Clevers团队首次报道Lgr5+肠道干细胞可在体外三维培养形成"迷你肠道"(mini-guts)以来,类器官(Organoid)技术已走过15年历程。作为一种能够高度模拟真实器官结构与功能的体外模型,患者来源的类器官(Patient-Derived Organoid, PDO)在新药研发、疾病建模等领域展现出巨大潜力。然而,其最受瞩目的应用方向——作为"患者替身"(Avatar)预测临床用药反应,指导个体化精准治疗——究竟离我们还有多远?本文系统盘点了全球范围内已完成或正在进行的关键前瞻性临床研究,旨在回答这一核心问题。
核心结论速览:
从实验室到临床,证据正在汇集
近年来,多项前瞻性临床研究结果的陆续公布,为PDO药敏测试(Organoid Drug Sensitivity Testing, DST)的临床有效性提供了强有力的证据。这些研究覆盖了结直肠癌(CRC)、胰腺癌(PDAC)、胃癌(GC)等多个实体瘤领域,普遍证实了PDO-DST在预测患者对化疗、靶向治疗的反应方面具有高准确性、敏感性和特异性,并且其预测结果与患者的无进展生存期(PFS)和总生存期(OS)显著相关。
关键研究深度解读
结直肠癌(CRC):证据最充分的领域
OPTIC试验 (NCT03514297):
荷兰研究团队主导的OPTIC试验是迄今为止规模最大、设计最严谨的前瞻性验证研究之一。该研究纳入232名转移性结直肠癌(mCRC)患者,成功培养了205例PDO。在中期分析中,研究者聚焦于一线标准化疗(5-FU+奥沙利铂),发现PDO药敏测试结果与患者的临床缓解(RECIST 1.1标准)高度一致。其ROC曲线分析显示,对于所有靶病灶,AUC值高达0.88;对于活检来源的病灶,AUC也达到了0.78。更重要的是,PDO预测为敏感的患者,其中位PFS(10.06个月 vs 2.4个月)和中位OS(33个月 vs 15个月)均显著优于预测为耐药的患者,这直接证明了其临床预后价值。
TUMOROID研究 (NCT03972566):
丹麦的TUMOROID研究同样聚焦于mCRC,评估了PDO对伊立替康为基础的化疗方案的预测能力。研究纳入了101名患者,成功率为89%。结果显示,PDO-DST预测临床获益(SD/PR/CR)的准确率为79%,敏感性83%,特异性77%。PDO预测为敏感的患者,其中位PFS显著延长(211天 vs 105天,p=0.003),再次验证了PDO的临床价值。
胰腺癌(PDAC):"癌王"治疗的导航仪
胰腺癌因其恶性程度高、治疗选择少而被称为"癌王"。PDO技术在该领域的突破尤为重要。
Boilève et al. 2024研究:
法国团队在Gastroenterology上发表的研究纳入了87名晚期PDAC患者,PDO培养成功率高达91%。该研究证实,PDO药敏测试在预测一线或二线化疗(FOLFIRINOX或吉西他滨/白蛋白紫杉醇)方面表现出色,总体准确率88.5%,敏感性83.3%,特异性92.9%。与临床决策"匹配"(即根据PDO结果选择敏感药物)的患者,其中位OS显著长于"不匹配"的患者(11.5个月 vs 6.7个月),这提示PDO有望成为指导临床决策的有力工具。
HOPE试验 (NCT03554493):
芬兰的HOPE试验是一项前瞻性、多中心、单臂研究,旨在评估PDO指导下的个体化治疗在难治性实体瘤中的可行性与疗效。在胰腺癌队列中,研究显示PDO-DST预测准确率达84%,敏感性100%,特异性73%,且预测结果与OS显著相关。
直肠癌(LARC):预测新辅助放化疗反应
Yao et al. 2020研究:
复旦大学附属肿瘤医院团队在Cell Stem Cell上发表的研究,是全球首个报道PDO可预测局部晚期直肠癌(LARC)新辅助放化疗(NACR)反应的前瞻性研究。该研究纳入了96例LARC患者,PDO-DST预测患者病理完全缓解(pCR)或部分缓解的总体准确率高达84.43%,敏感性78.01%,特异性91.97%。这一结果为术前筛选对放化疗敏感的患者,甚至实现器官保留("watch and wait"策略)提供了新的可能。
胃癌与其他癌种:证据版图持续扩展
除结直肠癌和胰腺癌外,PDO-DST在其他癌种中的前瞻性证据也在快速积累。在胃癌领域,多项研究证实PDO对奥沙利铂、氟尿嘧啶等一线化疗药物的预测准确率超过70%,且PDO的药物反应谱与患者的RECIST评估结果高度吻合。在胆道癌(BTC)领域,由于患者样本稀少、治疗选择有限,PDO的个体化指导意义尤为突出。目前,多项针对胆道癌、肺癌、卵巢癌的前瞻性PDO-DST研究正在欧洲、北美和亚洲同步开展,预计未来2-3年内将有更多高质量数据发表。
值得关注的是,ClinicalTrials.gov数据库中目前已有超过50项注册临床试验将PDO药敏测试作为主要或次要研究终点,涵盖从可行性研究(Feasibility Study)到随机对照试验(RCT)的各个阶段。其中,荷兰ONCODE研究所主导的ORCHESTRA试验(NCT04514497)是迄今规模最大的PDO指导治疗前瞻性随机对照试验,计划在多种实体瘤中验证PDO-DST能否显著改善患者的临床结局,其结果将对该技术的临床推广具有里程碑意义。
挑战与未来展望
尽管上述研究取得了令人鼓舞的结果,但PDO-DST的临床转化仍面临挑战:
♦ 标准化与质控: 从样本获取、培养体系到药敏检测流程,行业亟需建立统一的标准化操作规程(SOP)和质量控制标准。
♦ 时间窗口(Turnaround Time, TAT): 目前多数研究的TAT在4-8周,对于需要快速决策的一线治疗仍有压力。优化培养技术,缩短TAT是关键。
♦ 肿瘤微环境(TME)的模拟: 传统的PDO模型主要包含肿瘤上皮细胞,缺乏基质细胞、免疫细胞等微环境组分。开发包含成纤维细胞(CAF)、免疫细胞的共培养模型,是更精准模拟复杂药物反应(如免疫治疗、ADC药物)的未来方向。
行业风向与泽维生物的技术沉淀
上述前瞻性研究的成功,共同指向一个核心判断:类器官药敏测试的临床价值,建立在高保真度的肿瘤模型之上。OPTIC和TUMOROID试验之所以能在结直肠癌中取得AUROC 0.88的预测准确性,HOPE试验之所以能在胰腺癌中实现84%的一致率,根本原因在于所使用的PDO模型能够真实保留患者肿瘤的异质性与药物反应特征——而这,正是技术代际差异最为关键的分水岭。
泽维生物(TRiCBiO)在这一方向上已积累了系统性的临床数据。依托TRiC-PDO™平台的气液界面(ALI)培养技术,泽维生物在肝癌(HCC/ICC)和胃癌(GC)的共临床研究中,实现了78.95%的临床一致性(HCC/ICC,n=21,7种药物测试)和66.79%的临床一致性(GC,n=7),覆盖小分子靶向药、ICB单药及ICB联合方案等多种治疗模式。
目前,泽维生物的PDO库已覆盖20+癌种、超过1,500例患者来源样本,交付周期2-3周,建库成功率>85%。这一规模化的临床级样本资源,正在为药企伙伴的新药研发提供从靶点验证到患者分层的全链条支持。如需了解泽维生物如何赋能您的精准医疗研发,欢迎访问官方网站或直接与我们联系。
联系我们
公司名称:南京泽维生物科技有限公司
公司地址:江苏省南京市浦口区新锦湖路3-1号中丹生态生命科学产业园A栋14楼
公司邮箱:info@tricbio.com
公司官网:www.tricbio.com
联系电话:400-880-3160
参考文献
[1] Smabers, L. P., et al. (2025). Patient-Derived Organoids Predict Treatment Response in Metastatic Colorectal Cancer. Clinical Cancer Research, 31(23), 5015-5026.
[DOI: 10.1158/1078-0432.CCR-25-1564]
[2] Jensen, C., et al. (2023). Precision medicine applied to metastatic colorectal cancer using patient-derived organoid-based drug sensitivity testing (TUMOROID). Journal of Experimental & Clinical Cancer Research, 42(1), 123.
[DOI: 10.1186/s13046-023-02683-4]
[3] Ooft, S. N., et al. (2021). Prospective experimental treatment of colorectal cancer patients with patient-derived organoids. ESMO Open, 6(3), 100103.
[DOI: 10.1016/j.esmoop.2021.100103]
[4] Yao, Y., et al. (2020). Patient-Derived Organoids Predict Chemoradiation Responses of Locally Advanced Rectal Cancer. Cell Stem Cell, 26(1), 17-26.e6.
[DOI: 10.1016/j.stem.2019.10.010]
[5] Boilève, A., et al. (2024). Organoids for Functional Precision Medicine in Advanced Pancreatic Cancer. Gastroenterology, S0016-5085(24)05027-3.
[DOI: 10.1053/j.gastro.2024.05.032]
[6] Seppälä, T. T., et al. (2022). Precision Medicine in Pancreatic Cancer: Patient-Derived Organoid Pharmacotyping Is a Feasible and Predictive Clinical Tool. Clinical Cancer Research, 28(14), 3054-3064.
[DOI: 10.1158/1078-0432.CCR-21-4165]
[7] Beutel, D., et al. (2021). A Prospective Feasibility Trial to Challenge Patient-Derived Organoids from Pancreatic Cancer in a Real-World Clinical Setting. Cancers, 13(11), 2539.
[DOI: 10.3390/cancers13112539]
[8] Beutel, D., et al. (2024). Organoid-based precision medicine in pancreatic cancer. UEG Journal, 12(6), 849-861.
[DOI: 10.1002/ueg2.12701]
扫码关注 获取更多资讯
2026-03-09
·泽维生物
2018年12月,一篇来自斯坦福大学的论文在《细胞》(Cell)杂志发表,题为《Organoid Modeling of the Tumor Immune Microenvironment》。这篇论文的共同第一作者之一,是今天泽维生物的首席技术官(CTO)李星南博士。截至2026年2月,这篇论文已被引用超过1580次,成为类器官领域的分水岭之作。
它之所以重要,并非仅仅因为发表在顶刊,而是因为它正面回答了免疫肿瘤学(I/O)领域一个困扰近十年的核心难题:如何在体外维持一个有功能的、包含原生免疫细胞的肿瘤微环境(TME)?
图1:肿瘤微环境中的免疫监视与肿瘤逃逸机制。 左侧展示正常免疫监视状态下,健康巨噬细胞与树突细胞协同识别和清除肿瘤细胞;右侧展示肿瘤逃逸状态下,MDSC、TAM、Treg细胞等免疫抑制性组分的富集,以及PD-1/PD-L1、CTLA-4、LAG3等免疫检查点的上调。图片来源:Aliazis et al., Nature Cancer (2025), Figure 1. DOI: 10.1038/s43018-025-00986-3。
类器官1.0的"无菌"困境
要理解这篇论文的突破性,需要先理解它所处的历史背景。2010年代中期,免疫检查点抑制剂(Immune Checkpoint Blockade, ICB)的临床成功在肿瘤学界掀起了一场革命。PD-1抗体(pembrolizumab、nivolumab)和CTLA-4抗体(ipilimumab)相继获批,在黑色素瘤、非小细胞肺癌、肾细胞癌等多个癌种中取得了前所未有的持久缓解。然而,这场革命也暴露了一个令人沮丧的现实:只有约20-30%的患者对ICB有应答,而现有的生物标志物——无论是PD-L1免疫组化、肿瘤突变负荷(TMB)还是微卫星不稳定性(MSI)——都无法准确预测哪些患者会从中获益。
这一预测难题的根源,在于缺乏一个能够真实模拟患者肿瘤免疫微环境的体外系统。
在2018年之前,类器官技术(我们称之为"类器官1.0")已经取得了长足进步。以Hans Clevers团队为代表的研究者们,已经可以利用基质胶(Matrigel)常规化地培养来自患者的肿瘤组织,形成所谓的"患者来源类器官"(Patient-Derived Organoids, PDO)。荷兰癌症研究所于2018年在Science上发表的一项里程碑研究,用71例转移性结直肠癌患者的PDO进行化疗药物筛选,其预测准确率达到了令人瞩目的88%。这些PDO在基因和表型上高度还原了原始肿瘤,为化疗和靶向药的筛选提供了前所未有的精准模型。
但这个模型有一个致命缺陷:它过于"纯净"。
在Matrigel的培养体系下,肿瘤组织需要经过酶消化处理,将细胞从组织中解离出来,再重新包埋进基质胶中形成三维球体。这个过程中,只有具有增殖能力的肿瘤上皮细胞能够被富集和扩增,而肿瘤组织中原生的免疫细胞(如CD8⁺细胞毒性T细胞、CD4⁺辅助T细胞、B细胞、NK细胞、巨噬细胞等)以及成纤维细胞等基质成分,会在传代过程中迅速丢失。这就像建立了一个"无菌"的肿瘤模型——它保留了肿瘤细胞,却丢失了决定免疫治疗应答的全部关键角色。
对于化疗和靶向药来说,这个模型问题不大,因为它们的主要靶点是肿瘤细胞本身。但对于PD-1/PD-L1抑制剂这类依赖于T细胞介导的细胞毒性的免疫疗法来说,在一个没有T细胞的模型里做测试,无异于缘木求鱼。更糟糕的是,当时的"重构型"共培养方案——即将外周血中分离的T细胞与肿瘤类器官混合——虽然引入了免疫细胞,但这些来自外周血的T细胞并非肿瘤特异性的肿瘤浸润淋巴细胞(TIL),无法真实模拟肿瘤内部的免疫状态。这正是当时免疫肿瘤学体外研究的最大瓶颈。
图2:两种类器官培养策略的对比。 上半部分为"重构型"TME模型(类器官1.0):肿瘤组织经酶消化后,在Matrigel中浸没培养形成纯肿瘤细胞球,需从外周血中分离免疫细胞再进行共培养。下半部分为"原生型"TME模型(类器官2.0):肿瘤组织直接剪碎后通过微流控或气液界面(ALI)培养,完整保留肿瘤细胞与原生免疫细胞的共存状态。图片来源:Yuki et al., Trends in Immunology (2020), Figure 1 (Key Figure). DOI: 10.1016/j.it.2020.06.010。
从"提纯"到"全息":ALI培养法的革命
李星南博士所在的斯坦福Calvin J. Kuo实验室,用一种被称为"气液界面"(Air-Liquid Interface, ALI)的培养方法,从根本上解决了这个问题。这一方法的雏形,源自Kuo实验室2009年和2014年在小鼠正常肠道、胃和胰腺组织中建立的ALI类器官系统。这篇2018年的Cell论文,将这一技术首次系统性地拓展到了人类临床肿瘤样本。
与将肿瘤细胞从组织中分离出来再包埋进基质胶的"提纯"思路不同,ALI方法的核心是"整体保留"。其操作逻辑如下:将手术切除的肿瘤组织进行机械剪碎(而非酶消化),保留组织片段的完整性;随后将这些片段铺在多孔膜(Transwell insert)上,底部浸泡在含有生长因子的培养液中,顶部暴露在空气中——这就是"气液界面"的含义。这种独特的培养环境,模拟了肠道上皮等组织的体内生理状态,为多种细胞类型的共存提供了适宜的条件。
图3:气液界面(ALI)培养法的操作流程。 肿瘤组织可通过手工剪碎(Manual mincing)或微加工工具(μDicer、μGrater)切割为均匀片段,随后进行ALI培养并用于免疫检查点阻断实验。右侧为μDicer和μGrater的扫描电镜图。图片来源:Cordts et al. (2024), Microsystems & Nanoengineering, DOI: 10.1038/s41378-024-00756-8。
技术路线
传统Matrigel PDO(类器官1.0)
ALI-PDO(类器官2.0)
组织处理
酶消化,分离单个细胞/细胞团
机械剪碎,保留组织片段
培养方式
包埋于基质胶(Matrigel)中,完全浸没
铺在多孔膜上,底部接触培养液,顶部暴露空气
核心思路
提纯并扩增肿瘤上皮细胞
整体保留肿瘤微环境的组织结构
免疫细胞
在传代中迅速丢失
T细胞、B细胞、NK细胞、巨噬细胞均可保留
结果
纯净的肿瘤细胞球
包含肿瘤、基质和免疫细胞的"微型肿瘤"
适用药物
化疗、靶向药
化疗、靶向药、免疫疗法
这种看似简单的改变,带来了革命性的结果。研究团队对100例人类患者肿瘤样本进行了系统性的ALI培养,覆盖14个不同组织来源、28种独特疾病亚型,总体培养成功率达到73%,冻存复苏成功率达到80%(12/15)。覆盖的癌种不仅包括结肠癌、胰腺癌、肺癌等常见肿瘤,还涵盖了胆管壶腹腺癌、脑神经鞘瘤、唾液腺多形性腺瘤等细胞系极为稀缺的罕见肿瘤。
通过流式细胞术(FACS)和单细胞测序,研究团队证实了ALI-PDO中免疫细胞的完整保留:CD3⁺ T细胞(包括CD8⁺细胞毒性T细胞和CD4⁺辅助T细胞)、B细胞、NK细胞、NKT细胞,以及CD14⁺/CD68⁺肿瘤相关巨噬细胞(TAM)均稳定存在于类器官中,且这些T细胞中有相当比例表达PD-1,提示它们正处于肿瘤浸润的功能状态。在加入IL-2的条件下,TIL可以维持至培养第30天的水平,尽管超过60天后仍会逐渐丢失——这也为后续的工艺优化指明了方向。
TCR谱系的高度一致性,是这篇论文最具说服力的证据之一。 研究团队开发并应用了10x Genomics的Chromium单细胞免疫谱分析方案,在同一细胞中同时测定基因表达谱和TCR/BCR免疫受体序列(5' V(D)J测序)。在一例透明细胞肾细胞癌(ccRCC)样本中,新鲜肿瘤组织(9,914个CD45⁺细胞)与对应的第7天ALI-PDO(10,377个CD45⁺细胞)之间,TCR克隆型的细胞计数呈现出显著的相关性(R² = 0.719,p < 0.01)。更关键的是,在新鲜肿瘤中最高频的TCR克隆,在对应的类器官中也是最高频的克隆,且这些优势克隆在两者中都集中分布于耗竭性T细胞(Tex)亚群中——这一发现揭示了肿瘤内免疫应答的真实状态。整体而言,研究共检测到约300个在新鲜肿瘤与PDO之间重叠的TCR克隆型,比此前的Smart-Seq2方法多出约10倍。
图4:原始肿瘤与ALI-PDO中TCR克隆型的t-SNE分析。 上半部分为新鲜肿瘤组织中的免疫细胞分布,下半部分为对应的ALI类器官。可以看到,最高频的TCRαβ克隆型(彩色圆点)在肿瘤和类器官之间高度一致,且主要富集在耗竭性T细胞(Tex)中。图片来源:Neal, Li et al. (2018), Cell, 175(7), Figure 5 & Figure S5. DOI: 10.1016/j.cell.2018.11.021。
功能验证:
在培养皿里重现PD-1抑制剂的疗效
保留了免疫细胞,只是第一步。更关键的问题是:这些T细胞还有功能吗?它们能在体外被PD-1抗体重新激活并杀伤肿瘤吗?
研究团队首先在小鼠肿瘤类器官系统中进行了严格的功能验证。他们选取了三种经典的免疫原性小鼠肿瘤模型——B16-SIY黑色素瘤、MC38结肠腺癌和A20-OVA B细胞淋巴瘤——在同基因免疫功能正常的小鼠体内皮下成瘤后,建立ALI类器官,并用抗PD-1或抗PD-L1抗体处理7天。结果显示,两种抗体均显著增加了类器官中CD8⁺ TIL的比例,并激活了T细胞的效应功能:干扰素-γ(Ifng)、穿孔素-1(Prf1)和颗粒酶B(Gzmb)的mRNA均显著上调。在B16-SIY类器官中,抗PD-L1处理导致早期凋亡肿瘤细胞增加2-3倍,晚期凋亡/坏死肿瘤细胞增加7-14倍。
更为精妙的是,研究团队利用SIY肽段-H-2Kᵇ四聚体(tetramer)染色,直接追踪了肿瘤抗原特异性的CD8⁺ T细胞。结果证实,被PD-1/PD-L1阻断所激活和扩增的,正是那些能够特异性识别SIY肿瘤抗原的T细胞克隆——而非非特异性激活的旁观者T细胞。这一发现从机制层面证明了ALI-PDO系统的高度保真性。
随后,研究团队将这一发现推进到了最关键的人类临床转化验证阶段。他们从20例手术切除的人类肿瘤(NSCLC n=9,ccRCC n=8,黑色素瘤 n=3)建立ALI-PDO,并用临床批准的PD-1抗体nivolumab(纳武利尤单抗)处理7天。结果令人振奋:
在20例PDO中,6例(30%)出现了高级别应答,表现为IFNG、PRF1和/或GZMB mRNA超过5倍的上调,同时5/6的应答者还伴随CD8⁺ TIL数量增加超过35%。这一30%的体外应答率,与nivolumab在NSCLC(33%)、ccRCC(25%)和黑色素瘤(33%)临床试验中的实际应答率高度吻合。
这一结果有两层深远意义。第一,它证明了ALI-PDO能够在7天的临床相关时间框架内,功能性地重现PD-1免疫检查点通路的完整作用机制。第二,也是更具颠覆性的发现:PDO的体外应答与PD-L1免疫组化(IHC)结果不相关(除颗粒酶B外),这意味着PDO提供的是一种与现有生物标志物互补的、功能性的预测维度——它直接测量的是T细胞被激活和杀伤肿瘤的能力,而非仅仅是静态的蛋白表达水平。
一个被反复验证的机制发现
这篇论文还回答了一个长期悬而未决的基础科学问题:anti-PD-1抗体究竟在哪里发挥作用——是在肿瘤内部,还是在外周血中?
长期以来,研究者们争论anti-PD-1是通过激活肿瘤内部的TIL发挥作用,还是通过激活外周血中的PD-1⁺ T细胞、让它们重新浸润肿瘤来发挥作用。由于体内实验无法将两者分开,这一问题始终难以解答。
ALI-PDO提供了一个独特的解决方案:这个系统中只有肿瘤内部的TIL,没有外周血成分。研究发现,anti-PD-1在这个纯粹的肿瘤内部系统中,依然能够有效激活TIL并诱导肿瘤细胞死亡。这直接证明了肿瘤内部的PD-1轴阻断,本身就足以激活TIL的效应功能——外周血的参与并非必要条件,而是一个额外的增益机制。这一发现,为后续设计更精准的免疫治疗方案提供了重要的机制依据。
从学术突破到产业转化:
泽维生物的工程化之路
这篇论文的发表,标志着类器官技术正式从1.0时代迈向2.0时代。后续大量的研究,如Yuki et al. (2020)发表在Trends in Immunology的综述,将这种能够保留原生TME的ALI模型称为"全息原生TME模型"(holistic native TME models),并认为它为免疫肿瘤学研究和个体化免疫治疗预测开辟了全新的可能性。
然而,学术上的成功与产业化落地之间,横亘着巨大的工程鸿沟。这篇论文中的实验,依赖大量的手工操作、高度专业化的技术人员,以及斯坦福大学这样顶尖机构的资源积累。如何将这项技术转化为一个稳定、可规模化、可服务于新药研发的工业级平台,是产业界面临的核心挑战:
• 通量问题:学术研究中每次处理数例样本,而药物筛选需要同时处理数十乃至数百例;
• 标准化问题:手工操作带来的批次间差异,会严重干扰药效评估的可重复性;
• 成本问题:复杂的培养体系和高通量测序分析,在学术环境中成本极高;
• 时效问题:从患者手术到获得可靠的药敏结果,需要在临床决策窗口期内完成。
这正是李星南博士创立泽维生物的初衷。泽维生物的"全息类器官"(TRiC-PDO)平台,正是建立在ALI技术的基础之上,并通过持续的工艺优化和工程化改造,致力于系统性地解决上述产业化难题。将最前沿的生物学发现与强大的工程能力相结合,以加速精准医疗解决方案的落地——这项始于2018年Cell论文的探索,正在通过产业化的力量,展现出其真正的价值。
如果您对高保真度的、包含完整肿瘤微环境的类器官平台如何赋能免疫疗法、ADC、双抗等复杂药物的临床前研发感兴趣,欢迎访问我们的官方网站了解更多详情。
联系我们
公司名称:南京泽维生物科技有限公司
公司地址:江苏省南京市浦口区新锦湖路3-1号中丹生态生命科学产业园A栋14楼
公司邮箱:info@tricbio.com
公司官网:www.tricbio.com
联系电话:400-880-3160
参考文献
[1] Neal, J. T., Li, X., Zhu, J., et al. (2018). Organoid Modeling of the Tumor Immune Microenvironment. Cell, 175(7), 1972–1988.
https://doi.org/10.1016/j.cell.2018.11.021
[2] Yuki, K., Cheng, N., Nakano, M., & Kuo, C. J. (2020). Organoid Models of Tumor Immunology. Trends in Immunology, 41(8), 652-664.
https://doi.org/10.1016/j.it.2020.06.010
[3] Cordts, S. C., Yuki, K., Henao Echeverri, M. F., et al. (2024). Microdissection tools to generate organoids for modeling the tumor immune microenvironment. Microsystems & Nanoengineering, 10, Article 127.
https://doi.org/10.1038/s41378-024-00756-8
[4] Aliazis, K., Christofides, A., Shah, R., et al. (2025). The tumor microenvironment's role in the response to immune checkpoint blockade. Nature Cancer, 6(6), 924–937.
https://doi.org/10.1038/s43018-025-00986-3
[5] Vlachogiannis, G., Hedayat, S., Vatsiou, A., et al. (2018). Patient-derived organoids model treatment response of metastatic gastrointestinal cancers. Science, 359(6378), 920–926.
https://doi.org/10.1126/science.aao2774
扫码关注
泽维生物
获取更多精彩资讯
免疫疗法临床研究
100 项与 南京泽维生物科技有限公司 相关的药物交易
登录后查看更多信息
100 项与 南京泽维生物科技有限公司 相关的转化医学
登录后查看更多信息
组织架构
使用我们的机构树数据加速您的研究。
登录
或

管线布局
2026年03月30日管线快照
无数据报导
登录后保持更新
药物交易
使用我们的药物交易数据加速您的研究。
登录
或
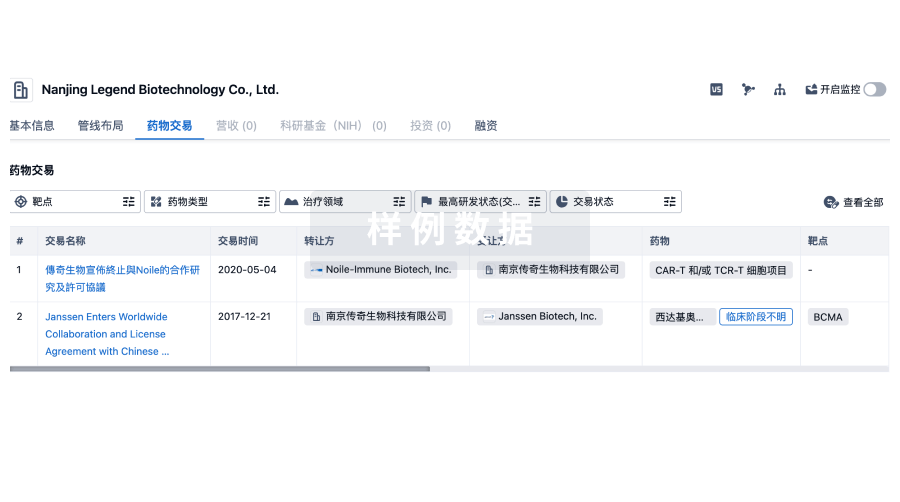
转化医学
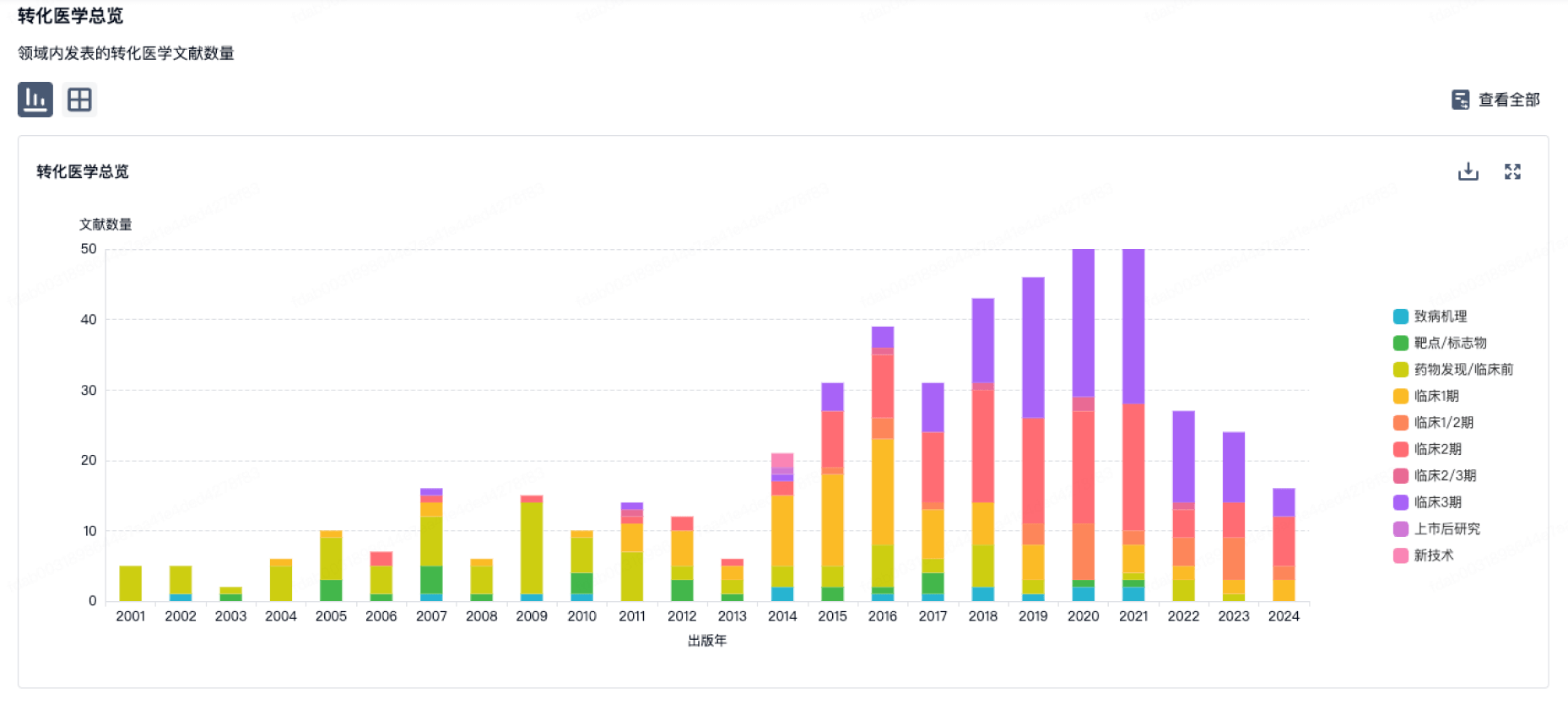
使用我们的转化医学数据加速您的研究。
登录
或
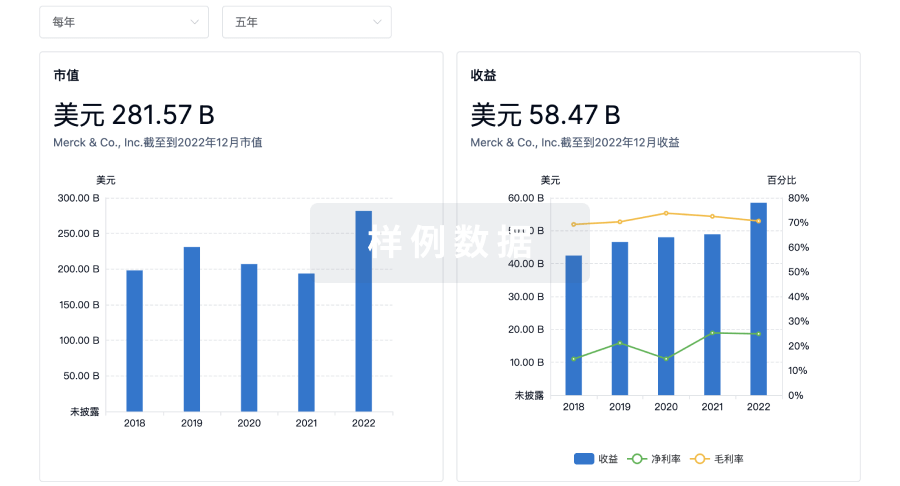
营收
使用 Synapse 探索超过 36 万个组织的财务状况。
登录
或
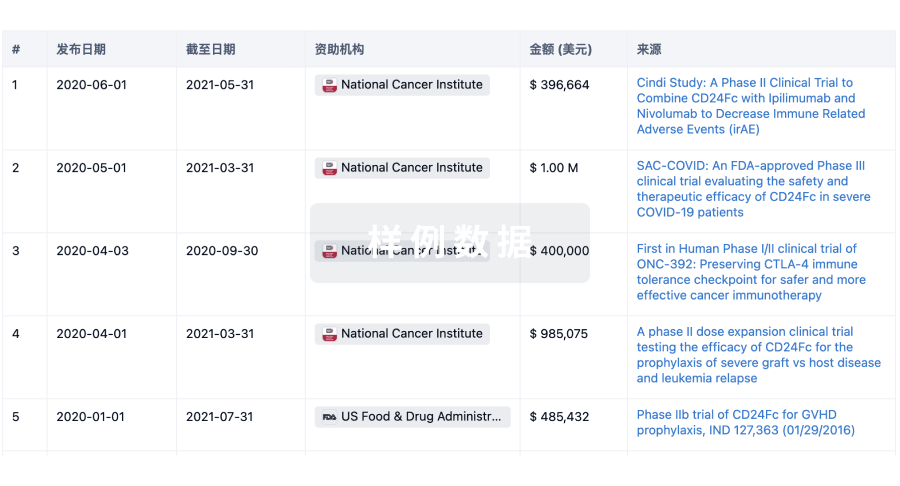
科研基金(NIH)
访问超过 200 万项资助和基金信息,以提升您的研究之旅。
登录
或
投资
深入了解从初创企业到成熟企业的最新公司投资动态。
登录
或
融资
发掘融资趋势以验证和推进您的投资机会。
登录
或
生物医药百科问答
全新生物医药AI Agent 覆盖科研全链路,让突破性发现快人一步
立即开始免费试用!
智慧芽新药情报库是智慧芽专为生命科学人士构建的基于AI的创新药情报平台,助您全方位提升您的研发与决策效率。
立即开始数据试用!
智慧芽新药库数据也通过智慧芽数据服务平台,以API或者数据包形式对外开放,助您更加充分利用智慧芽新药情报信息。
生物序列数据库
生物药研发创新
免费使用
化学结构数据库
小分子化药研发创新
免费使用