预约演示
更新于:2025-05-07
Zhongshan Baijian Biotechnology Co., Ltd.
注销
| 私营公司|2017|中国广东省注销
| 私营公司|2017|中国广东省更新于:2025-05-07
概览
关联
100 项与 Zhongshan Baijian Biotechnology Co., Ltd. 相关的临床结果
登录后查看更多信息
0 项与 Zhongshan Baijian Biotechnology Co., Ltd. 相关的专利(医药)
登录后查看更多信息
93
项与 Zhongshan Baijian Biotechnology Co., Ltd. 相关的新闻(医药)2025-05-02
·抗体圈
在国际贸易形势日益复杂的当下,关税问题成为众多行业关注的焦点,生物医药领域也未能幸免。百健(Biogen)作为行业内的重要企业,在 2025 年第一季度财报发布之际,其管理层就关税问题做出回应。尽管关税让百健的高管们在一季度忙碌应对,但他们认为至少在今年,关税对公司的影响将较为有限。关税虽扰,影响预估轻微百健首席执行官克里斯・维埃巴赫(Chris Viehbacher)在周四上午的财报电话会议上向投资者透露,关税对百健而言是个新议题 。他感慨在 35 年的行业经历中,从未像一季度这样花费大量时间应对关税问题 。目前,针对制药行业的关税虽已提出,但具体细则尚未由总统明确,这无疑增加了评估其影响的复杂性 。不过,维埃巴赫强调,关税对百健的影响预计不会太大。分析师们曾试图通过百健的税率来推测关税可能带来的影响,但维埃巴赫认为这并不准确。他指出,2024 年百健美国产品销售额的 75% 来自本土生产的产品,且百健的出口量大于进口量 。与许多收入 60%-80% 来自美国的同行不同,百健 2024 年总收入的 55% 来自美国以外的国家 。维埃巴赫表示,百健一直以来都是以美国为基础的公司,并为此感到自豪,同时公司产品多元化,这也增强了应对风险的能力 。此外,公司供应链团队提前储备了产品、活性药物成分和材料,因此即便 4 月 22 日政府宣布的所有关税突然适用于制药行业,百健今年也不会受到重大影响 。财务指引涵盖关税,潜在影响待观察百健首席财务官罗宾・克莱默(Robin Kramer)解释称,目前百健给出的 14.50 - 15.50 美元的财务指引,已考虑到当前关税的影响,其中包括来自中国的报复性关税 。但该指引并未涵盖未来可能出现的关税变化,这意味着如果关税政策再有变动,百健的财务状况仍可能面临一定的不确定性 。值得一提的是,这一财务指引还包含了与斯托克治疗公司(Stoke Therapeutics)达成的一项许可交易的 1.65 亿美元预付款,该交易总价值可能达到 3.85 亿美元 。市场变化带来机遇,积极寻求合作在业务发展方面,维埃巴赫表示,过去几个季度他一直呼吁投资者对未来的交易保持耐心,因为业务发展团队并不急于达成交易 。但在过去的四到六周内,情况发生了变化 。一些估值较低的公司因难以获得融资,更愿意进行交易谈判,这为百健提供了更多合作机会,尤其是在许可或合作协议方面 。维埃巴赫认为,随着部分公司风险投资和其他资金来源枯竭,有资金实力的公司将有更多合作契机 。他强调,百健凭借自身的生物技术底蕴,擅长开展合作,有信心成为可靠的合作伙伴 。产品竞争激烈,看好市场前景在产品销售方面,百健与卫材(Eisai)合作的阿尔茨海默病药物 Leqembi 在本季度的表现符合分析师预期 。百健整体营收为 24.3 亿美元,高于威廉・布莱尔(William Blair)预估的 23 亿美元,其中 Leqembi 贡献了 9600 万美元,美国销售额为 5200 万美元,实现了 10% 的增长,与杰富瑞(Jefferies)预期的美国销售额 5100 万美元基本相符 。Leqembi 目前正与礼来的 Kisunla(donanemab)在市场上激烈竞争 。对此,维埃巴赫并不担忧,他认为市场对这两种药物的需求都很大,目前接受治疗的患者只是一小部分,扩大市场才是关键 。礼来在周四上午发布的第一季度财报中显示,Kisunla 的销售额为 2100 万美元,该药物目前仅在美国获批 。在关税问题的笼罩下,百健展现出了一定的抗风险能力,并且在业务拓展和产品竞争方面积极布局。未来,随着关税政策的变化以及市场竞争的加剧,百健能否继续保持稳定发展,值得持续关注。参考来源:https://www.biospace.com/business/tariffs-keep-biogen-execs-busy-in-q1-but-impacts-expected-to-be-minimal识别微信二维码,添加抗体圈小编,符合条件者即可加入抗体圈微信群!请注明:姓名+研究方向!本公众号所有转载文章系出于传递更多信息之目的,且明确注明来源和作者,不希望被转载的媒体或个人可与我们联系(cbplib@163.com),我们将立即进行删除处理。所有文章仅代表作者观点,不代表本站立场。
财报引进/卖出医药出海
2025-04-30
·药通社
最近,由中国药科大学药学院尤启东教授和王磊教授课题组,以及海军军医大学基础医学院卢小玲教授,合作在知名学术期刊The Innovation(IF: 33.2)上发表了题为“Global first-in-class drugs approved in 2023-2024: Breakthroughs and insights” 的综述文章,阐述了2023-2024年间全球首创性小分子药物的突破与进展。本期公众号对该文进行了整理,供业内同行参考。首创新药(First-in-class, FIC)被视为新药研发的主要驱动力,具有创新靶点与作用机制。FIC药物在新药中的占比为学术界和制药研究提供了基础性指导。从全球视野来看,2023至2024年间共有81款FIC药物获批。其中小分子药物占比更高(51.9%),体现了新化学实体的发现成果;而以抗体类似物为主的大分子药物(48.1%)则随着新型生物技术的涌现呈现增长趋势。就适应症分布而言,肿瘤领域仍居首位(22.0%),共有18款FIC疗法获批,反映出该领域迫切的临床需求。在基于作用机制的创新方面,以各类酶为靶点的FIC药物最为常见(32.1%),共涉及26个新靶点发现。本综述将系统阐述2023-2024年间获批FIC药物的表现与特征,为全球新药研发提供突破性进展与战略洞见。引言药物研发领域的核心关注点在于首创新药(First-in-Class, FIC)的获批。美国食品药品监督管理局(FDA)将FIC药物定义为:通过作用于全新靶点与机制、具有区别于现有疗法作用机制的新获批药物,或针对未满足临床需求提供首次治疗选择的药物[1]。成功的FIC药物往往具有革命性意义,不仅能带来丰厚经济回报,更能为药物研发开辟新方向[2,3]。2024年获批的靶向claudin 18异构体2的单克隆抗体zolbetuximab-clzb(Vyloy)即属此类FIC药物[4,5]。该药物的获批同时验证了claudin 18.2靶向治疗的可行性,推动了针对该靶点的双特异性抗体、抗体偶联药物(ADC)等疗法的研发[6]。FIC药物的研发具有挑战性高、周期长、资源密集及风险大等特点[7,8]。通常这类药物需作用于新型候选靶点,并通过合理的药物分子设计实现对特定疾病的治疗作用,这使得新靶点的发现与验证至关重要[9]。该研发过程通常由临床数据或生物学研究驱动[10],其中新靶点的发现是FIC药物研发的限速步骤[11]。值得注意的是,FIC药物的靶点验证贯穿整个药物开发流程——从早期实验室研究阶段到上市后应用,持续评估药物的安全性、有效性以及新靶点与疾病的关联性[12]。另一大挑战在于针对新靶点的候选药物设计,该过程至少涉及发现、优化与验证三个阶段,往往耗时数年[13]。理解分子、靶点与疾病间的相互作用关系是开发FIC药物的关键。因此,既往报道的FIC药物案例对指导未来药物设计具有重要参考价值。2023至2024年间,上市药物数量取得显著进展,反映出对生物机制与疾病发病机理的认知持续深化。本研究汇总了中国国家药品监督管理局(NMPA)、美国食品药品监督管理局(FDA)、日本医药品医疗器械综合机构(PMDA)及欧盟欧洲药品管理局(EMA)四大官方药监机构的新药审批数据。基于FDA对创新药物的界定标准[14],我们从获批药物中筛选出首次在特定治疗领域获批的新分子实体(novel drugs)。统计显示,2023年1月至2024年10月期间共有1,035种药物上市,其中337种创新药物获得四大机构批准。在这337种创新药物中,81种首创新药(FIC)因其创新作用机制或新靶标而尤为突出。本综述重点分析了FIC药物(包括小分子FIC药物与大分子FIC药物)及其适应症与疾病靶点,列举了具有重大创新价值与临床意义的代表性FIC药物并阐释其作用机制与适应症。此外,我们还探讨了FIC药物研发趋势,并为未来FIC药物设计提出了建议。FIC药物研发推动新药获批鉴于FIC新药具有新颖的作用机制或靶点,其功能属性对于确立其在该类药物中的开创性地位和领先优势至关重要[15]。因此,通过对FIC靶点与机制的持续医学研发,有望开发出疗效更优的创新药物[7]。近年来,未满足的临床需求与个性化用药期待共同推动了对更高疗效及安全性的FIC药物研究[1]。从2023至2024年全球药物获批情况来看(图1),创新药物的地域分布呈现差异化特征。据我们统计,2023年1月至2024年10月期间共有1,035种新药获批,其中426种为创新药物。由于部分创新药物在多地获批,实际创新药物数量为337种,包含81种FIC药物(占比24.0%)(图1A;表1)[3,16,17]。 在美国,根据《2023年新药治疗审批报告》(Novel Drug Approvals for 2023 | FDA)、《2024年新药治疗审批报告》以及《2023年首仿药审批报告》(2023 First Generic Drug Approvals | FDA)的数据,美国食品药品监督管理局(FDA)全年共批准315个药物,其中创新药117个(占比37.1%),改良药/仿制药/生物类似药198个(占比62.9%)。在117个创新药中[18],93个由FDA药品评价与研究中心(CDER)批准,生物制品评价与研究中心(CBER)另批准24个创新治疗产品。其中包含51个首创新药(FIC)(图1B)。117个创新药与51个FIC药物的获批彰显了2023-2024年美国医药产业的重大成就。中国国家药品监督管理局(NMPA)同期批准352个药物,包含151个创新药(42.9%)、53个首仿药(15.1%)及148个改良药(42.0%)[16],其中22个为FIC药物(图1B)。基于审批数量提升与质量优化的双重突破,中国医药产业在2023-2024年取得显著进展。日本医药品医疗器械综合机构(PMDA)共批准223个药物,包括78个创新药(35.0%,含16个FIC药物)、142个改良药(63.7%)及3个生物类似药(1.3%)(图1B),其中近半数(49.8%)为采用新剂量的药物。欧盟药品管理局(EMA)批准的创新药数量(80个,含19个FIC药物,占比55.2%;图1B)显著超过仿制药/混合药/其他类型药物(65个,44.8%)。图1. 全球批准的新药、首创新药与其他药物的数量及占比情况。(A)新药、首创新药与改良型/混合型/仿制药/生物类似药的总体概况。由于部分新药在多个地区获批,实际新药数量为337个而非426个。(B)新药与改良型/混合型/仿制药/生物类似药的数量及占比,以及首创新药数量。中国将获批药物分为新药、改良型药物和首仿药物;美国分为新药、首仿药物、生物类似药和改良型药物;日本主要分为新药、生物类似药和改良型药物;欧盟则分为新药、新适应症药物、仿制药、生物类似药、混合型药物和其他药物。绿色、蓝色、青色和橙色分别对应中国、美国、日本和欧盟批准的药物。表1. 2023年1月~2024年10月期间全球获批的FIC新药↓扫码加入药通社交流群 ↓原始创新研究推动小分子首创新药的发展低分子量的小分子药物在靶点亲和力与选择性[20]、药代动力学特性[21]以及患者用药依从性[21]等方面具有独特优势[19]。根据来源差异,小分子药物可分为合成小分子药物、天然产物/衍生物、内源性物质/衍生物、核苷/氨基酸/葡萄糖衍生物等类别。2023至2024年间,共有173种新型小分子药物获批上市,其中42种首创新药(FIC)属于小分子药物。图3展示了这42种FIC小分子药物的化学结构。无论是新型小分子药物还是FIC药物,人工设计合成的合成小分子药物均占据最大比例(76.4%)。天然产物(6.3%)与内源性物质(8.6%)同样是FIC药物研发的重要来源,部分生物大分子的小分子单体(8.6%)则推动了包括葡萄糖、氨基酸及核苷衍生物在内的两类FIC小分子药物的开发(图2)。统计数据显示,多数药物是通过理性药物设计与分子筛选技术发现的。图2. 新型小分子药物与首创新分子药物的比例及分类。环形图展示了新型小分子药物的比例与分类,不同半径的饼图则呈现首创新分子药物的比例与分类。小分子药物主要包括合成小分子药物、内源性物质/衍生物、核苷/氨基酸/葡萄糖衍生物以及天然产物/衍生物。在42种首创新分子实体(FIC)小分子药物中(图3),吲哚类药物iptacopan(Fabhalta)是一种FIC补体因子B抑制剂[22],也是首个获批用于治疗阵发性睡眠性血红蛋白尿症(PNH)成人口服单药疗法[23]。针对PNH的治疗,C5抑制剂(如eculizumab单抗和ravulizumab单抗)虽代表先进治疗策略,但受限于患者对eculizumab单抗的不完全应答——这源于骨髓红系造血反应不足、残留血管内溶血及反复发作的血管外溶血(EVH)[24]。作为近端补体通路抑制剂,iptacopan在C3b介导的血管内溶血和终末补体通路介导的EVH中均展现出显著疗效[25]。相较于既往静脉注射的eculizumab单抗/ravulizumab单抗或皮下注射的pegcetacoplan,该药物突破了PNH患者持续性溶血性贫血的治疗困境,提供了口服给药选择[22];其治疗成本亦低于部分抗C5治疗方案[25],有效减轻患者经济负担。2024年获批的FIC因子D抑制剂danicopan(Voydeya)与iptacopan适应症相同,需特别指出的是,因子D位于iptacopan作用靶点因子B的上游[26]。不同于iptacopan,danicopan作为氨基吡啶衍生物[27],经FDA批准用于PNH成人患者EVH的C5靶向抗体附加治疗。与C5靶向抗体单药治疗相比,danicopan联合C5靶向抗体可有效控制EVH,并拓宽补体通路的治疗靶点覆盖范围[28,29]。图3. 42种FIC小分子药物的化学结构杂环化合物futibatinib(Lytgobi)是一种首创性FIC共价成纤维细胞生长因子受体(FGFR)激酶抑制剂[30,31],由日本医药品医疗器械综合机构(PMDA)批准用于治疗癌症化疗后进展的不可切除性FGFR2融合基因阳性胆道癌。FGFR信号通路与细胞增殖、凋亡、迁移及分化密切相关,抑制该通路已成为癌症治疗的有效策略[32]。该药物作为首个被发现可不可逆结合FGFR1-4的共价FGFR抑制剂[32],已针对多种癌症类型进入临床开发阶段[33]。值得注意的是,尽管目前有多种可逆性FGFR抑制剂处于研究阶段,但均已观察到获得性耐药现象[33-35]。Futibatinib凭借其共价不可逆抑制机制及较低的获得性耐药易感性,于2023年脱颖而出获批上市[33]。除对胆道癌的疗效外,该药物还对具有10种不同类型FGFR1-4异常的7种其他肿瘤类型显示治疗作用[33],因此有望拓展至更多疾病的治疗领域。在源自天然产物、内源性物质或某些生物大分子小单体的FIC小分子药物中,桦木三萜(Filsuvez)[36]——其活性成分属于天然产物[37]——已获FDA批准用于治疗6个月及以上儿童及成人患者的营养不良型和大疱性交界性表皮松解症(EB)相关创面。FDA还批准了一线治疗药物palovarotene(Sohonos)[38],这是一种二苯乙烯类化合物[39],用于治疗进行性骨化性纤维发育不良(FOP)的成人和儿童患者(女性≥8岁,男性≥10岁),以降低新发异位骨化体积。FOP的发病机制涉及激活素A受体I型(ACVR1)/激活素样激酶2(ALK2)基因的功能获得性突变[40]。激活素A与突变型ACVR1结合后,可激活下游SMAD家族成员1/5/8(SMAD1/5/8)信号通路,进而诱发软骨形成[41,42]。该药物通过靶向视黄酸受体γ有效阻断软骨形成过程,从而抑制异位骨化[42]。但需注意其具有明确的胎儿致畸性,并可能影响儿童生长发育[42]。FDA批准的首个Rett综合征[43]治疗药物trofinetide(Daybue)[44]是一种脑内源性三肽类似物(甘氨酰-脯氨酰-谷氨酸衍生物)。FIC药物牛磺罗定与肝素复方制剂(Defencath)[45]同样获得FDA批准,其中活性成分牛磺罗定是氨基酸牛磺酸的衍生物,作为广谱抗菌剂可通过破坏微生物细胞壁完整性[46]及抑制其与哺乳动物细胞粘附[47,48],用于治疗导管相关血流感染。Imetelstat(Rytelo)作为FDA批准的首个且唯一寡核苷酸端粒酶抑制剂[49],其13聚体核苷酸序列能与人端粒酶RNA组分互补结合,通过竞争性抑制导致端粒逐渐缩短并引发细胞死亡[50]。该药物适用于低危至中危-1型骨髓增生异常综合征(MDS),其III期临床试验证实可诱导持续的红细胞输注独立性(RBC-TI),这一机制优势确立了该药物的治疗价值[51]。总体而言,2023至2024年间获批的81种首创新药(FIC)中,有42种(51.9%)为小分子首创新药。具有悠久研发历史和成熟用药经验的小分子药物,仍是推动首创新药研发的重要动力。除对发病机制的深入研究与观察外,小分子药物开发来源正日趋多元化,为首创新药研发持续注入创新活力。抗体药物已成为FIC药物领域的新生力量根据美国食品药品监督管理局(FDA)的定义,生物制品通常是用于诊断、预防、治疗及治愈疾病的大型复杂分子[52]。近年来,各类副作用较少[53]的大分子药物发展迅猛,包括抗体、酶替代疗法、激素疗法、核酸疗法和疫苗等,这些药物在多种重大疾病治疗中发挥着关键作用:例如疫苗应用于传染性疾病,酶替代疗法或激素疗法用于治疗酶缺乏或激素缺乏相关疾病,其作用机制与小分子药物存在显著差异。在新型大分子药物中,抗体/抗体偶联药物(ADC)类别占比最高(40.0%),在39种FIC大分子药物中,有16种属于抗体或ADC类药物(图4)。抗体药物可表现为单克隆抗体、双特异性抗体及抗体偶联药物等多种形式[54]。此外,另有23种首创新药归属于其他大分子药物类别,包括多肽类、酶类、疫苗类及核酸类疗法(图4)。图4. FIC大分子药物的比例及分类 新型大分子药物的比例分类及首创大分子药物的数量与类别分布。新型大分子药物主要分为抗体/抗体偶联药物(ADC)、疫苗、核酸疗法、酶制剂、细胞疗法、多肽类、因子类、激素类、细胞因子、干扰素及其他类别。 在16种首创新药(FIC)抗体药物中,经欧洲药品管理局(EMA)和美国食品药品监督管理局(FDA)批准的塔奎妥单抗(Talvey)是一种靶向G蛋白偶联受体C类5组成员D(GPRC5D)与T细胞表面免疫调节膜蛋白CD3的双特异性抗体,用于治疗复发/难治性多发性骨髓瘤(MM)[56,57]。该药物与首个双特异性抗体teclistamab展现出相似的疗效特征和持续应答时间[58],同时拓展了T细胞募集双抗的已验证靶点清单[59]。人源化免疫球蛋白(Ig)G4单抗pozelimab是FDA批准用于治疗CHAPLE疾病的首创新药[60]。该疾病由补体调节蛋白CD55的基因缺失引起。在此批准前,超说明书使用依库珠单抗可改善该疾病症状,但对医疗基础设施薄弱和资源受限地区的患者而言,每两周静脉输注该药物存在显著挑战[61]。靶向补体蛋白C5的pozelimab是目前该疾病患者唯一获批的皮下注射制剂[61,62]。首个靶向claudin 18.2的单克隆抗体zolbetuximab-clzb(Vyloy)于2024年获得美国FDA批准上市。该药物联合含氟尿嘧啶和铂类化疗方案,适用于治疗CLDN18.2阳性、人表皮生长因子受体2(HER2)阴性、局部晚期不可切除或转移性胃或胃食管结合部(GEJ)腺癌成人患者的一线治疗。Claudin 18.2是CLDN18基因编码的两种亚型中的第二种亚型。与大多数作用于细胞膜表面靶点的靶向治疗药物不同,claudin 18.2是一种紧密连接蛋白,通常表达于非恶性胃上皮细胞的细胞旁间隙[6,63]。该药物的获批不仅拓展了肿瘤治疗策略的范畴,更激励研究者探索更多潜在治疗靶点[6]。在其他23种大分子FIC药物中,江苏豪森药业研发的合成肽类药物pegmolesatide(Saint Luolai)[17]适用于两类成人慢性肾脏病(CKD)贫血患者:未接受促红细胞生成刺激剂(ESA)治疗且未进行透析的患者,以及正在接受短效促红细胞生成素(EPO)治疗且进行透析的患者[64,65]。自模拟EPO的肽类药物培格司亭因致命性过敏反应撤市后[66,67],特异性ESA培莫沙肽取得了重要进展。其优势包括采用不含防腐剂的单剂量西林瓶包装及皮下给药途径[68]。该药物为每月给药一次的长效制剂,与现有EPO受体激动剂阿法依泊汀相比,在疗效和安全性方面均显示非劣效性[68-70]。Velmanase alfa-tycv(Lamzede)是首个获批用于治疗α-甘露糖苷贮积症(AM)非中枢神经系统(CNS)表现的长期酶替代疗法[71]。AM是一种由甘露糖苷酶α类2B成员1(MAN2B1)基因突变引起的罕见遗传性内分泌代谢疾病[72]。造血干细胞移植曾是该病的治疗手段,但对部分患者疗效不稳定,且可能导致表达性语言障碍和听力缺陷[73]。Velmanase alfa-tycv酶替代疗法可降低血清寡糖水平,改善患者听力和生活质量,现被视为标准治疗方案[73]。Arexvy是首个针对60岁以上呼吸道合胞病毒(RSV)感染患者的疫苗,于2023年6月获欧洲EMA批准[74]。该疫苗对RSV感染引起的下呼吸道疾病(LRTD)老年患者具有临床获益。另一款RSV疫苗Abrysvo[75]于2023年8月获EMA批准,其独特之处在于成为首个用于孕妇群体以预防婴儿RSV感染的疫苗[76]。值得注意的是,这两款RSV疫苗亦在美国和日本获批,惠及更广泛患者群体。百健与Ionis合作开发的first-in-class基因疗法tofersen(Qalsody)于2023年获美国FDA加速批准,用于治疗超氧化物歧化酶1(SOD1)基因突变相关的肌萎缩侧索硬化症(SOD1-ALS)[77]。2024年,该药物相继获得中国NMPA和EMA对相同适应症的批准。约2%的成年患者携带导致罕见病的SOD1基因突变。78 Tofersen作为反义寡核苷酸(ASO)药物,可与突变SOD1 mRNA结合形成复合物,经RNase H酶识别并切割[78],从而抑制该罕见病进展。这是首个针对SOD1-ALS的基因疗法[79],为该疾病提供了有效治疗手段[80]。随着生物技术的进步,大分子药物的研究方法日趋完善,新型大分子药物正被越来越多的患者所接受。大分子药物在首创新药(FIC)研发中具有独特优势,例如疗效更佳、不良反应较少以及作用机制特殊。在39个FIC大分子药物中,抗体药物占据主导地位,其中16个为获批的FIC药物。其余23个FIC大分子药物属于其他类型,这也表明FIC大分子药物正持续呈现多元化发展趋势[81,82]。此外,根据美国FDA既往数据,2011-2014年、2015-2018年和2019-2022年期间获批的FIC抗体/抗体偶联药物(ADC)数量分别为7个、20个和17个[1]。2023年1月至2024年10月期间已有8个药物获批,这一数字达到2019-2022年总获批量的半数,并超过2011-2014年期间的总和。这些数据表明抗体/ADC药物已成为FIC药物研发的新生力量。我们相信大分子药物未来将为患者提供更有效、更安全的治疗选择。癌症是FIC药物的主要适应症我们随后对2023年和2024年获批新药的疾病分布进行了分析。值得注意的是,这些药物的适应症广泛分布于17个疾病领域,其中2023年和2024年排名前两位的疾病领域均为癌症/肿瘤(272种药物,占比25.8%)和神经系统疾病(152种药物,占比14.7%)(图5A)。首创新药(FIC)的获批情况与新药整体分布相似。癌症/肿瘤是FIC药物最常见的靶向疾病(18种药物),血液疾病位列第二(12种药物),传染病排名第三(9种药物)(图5B)。图5. 药物适应症(疾病靶点)分布情况 (A) 2023年与2024年获批新药及首创新药(FIC)在不同疾病领域的数量统计。 (B) 获批药物中针对癌症/肿瘤适应症的占比情况。若获批药物包含首创新药适应症,则以棕色标注。(C) 获批药物中针对各类神经系统疾病适应症的占比情况。若获批药物包含首创新药适应症,则以棕色标注。作为一种全球性的重大公共卫生问题[83-86],癌症/肿瘤在所有疾病领域中占比最高[87-89]。在用于癌症/肿瘤治疗的所有药物中,针对肺癌(17.7%)、淋巴瘤(11.0%)和乳腺癌(10.6%)的治疗药物占据主导地位。首创新药(FIC)主要分布于乳腺癌、淋巴瘤、多发性骨髓瘤及肺癌等领域(图5B)。尽管某些癌症/肿瘤类型的获批药物数量少于肺癌、淋巴瘤或乳腺癌,但在神经胶质瘤、黑色素瘤和结直肠癌等疾病领域仍可见首创新药获批。这一现象可能预示着这些疾病正受到日益增长的关注。在癌症/肿瘤领域的药物中,γ-分泌酶抑制剂nirogacestat(Ogsiveo)作为首创新药获得美国FDA批准[90],用于治疗硬纤维瘤。该疾病是一种具有高复发率的罕见病,在nirogacestat获批前长期依赖手术治疗[91]。临床研究显示,nirogacestat不仅疗效显著且不良反应轻微,为患者提供了有效的治疗选择[92]。死亡受体4/5(DR4/5)激动剂aponermin联合沙利度胺与地塞米松治疗方案,首次在全球范围内获得中国国家药品监督管理局的上市许可[93]。在多种癌症中,DR4/5通过肿瘤坏死因子相关凋亡诱导配体(TRAIL)激活,进而诱导细胞凋亡[94]。该药物实质上是一种重组环状置换型人源TRAIL[93],相较于天然TRAIL具有更高的稳定性与更强的抗肿瘤活性[93]。当前尽管已有数种药物获批,多发性骨髓瘤对多数患者仍属不可治愈疾病[95]。aponermin的获批不仅为该疾病治疗提供了新策略,更证实了靶向TRAIL信号通路的可行性[96]。2024年,非小细胞肺癌(NSCLC)治疗领域取得新突破。我国国家药品监督管理局(NMPA)批准了全球首创新型双特异性单克隆抗体ivonescimab上市,该药物同时靶向程序性细胞死亡蛋白1(PD-1)与血管内皮生长因子(VEGF)-A,适用于治疗EGFR突变的局部晚期或转移性非鳞状NSCLC患者[97]。作为创新疗法,该药物在三期临床试验中联合化疗方案显著延长了无进展生存期,其疗效优势相较于PD-1抑制剂帕博利珠单抗亦得到验证[98,99]。该药物还能规避VEGF抑制剂与检查点抑制剂相关的部分不良反应[99]。获批药物的第二大疾病领域为神经系统疾病,其中主要适应症为注意力缺陷多动障碍(ADHD)(13.8%)、癫痫(11.2%)和阿尔茨海默病(AD)(9.9%)。首创新药(FIC)还分布于阿尔茨海默病(AD)、偏头痛、癫痫、硬化症等疾病领域(图5C)。该领域共有8个FIC药物获得上市许可(图5A)。偏头痛(4.6%)和杜氏肌营养不良症(2.6%)等神经系统疾病的获批药物相对较少,因此这些FIC药物可能推动相关疾病领域的新发展值得关注。在8个相关FIC药物中,omaveloxolone(Skyclarys)获得FDA批准上市,这被视为Friedreich共济失调(FA)治疗领域的重大里程碑,对罕见神经系统疾病领域具有突破性意义[100-102]。该药物是FDA批准的首个治疗罕见严重神经退行性疾病FA的疗法。该疾病由frataxin(FXN)基因内含子GAA重复序列扩增引起,导致frataxin蛋白水平降低及活性氧(ROS)产生[100],进而损伤神经系统[103]。该药物通过作用于核因子E2相关因子2(NRF2)通路[100],抑制泛素E3连接酶KEAP1(Kelch样ECH关联蛋白1)的激活——该蛋白调控NRF2的降解,从而促进新生成NRF2的积累,改善氧化应激和炎症应激,延缓疾病进展[104]。癫痫是一种因神经元活动异常导致患者反复发作的脑部疾病[105],全球患者超过7000万人[106]。欧洲药品管理局批准Ztalmy(活性成分ganaxolone)作为孤儿药[107],用于治疗2至17岁患有细胞周期蛋白依赖性激酶样5(CDKL5)缺乏症(CDD)患儿的癫痫发作[108]。该药物作为首创新药类固醇激素类似物,可产生神经活性A型γ-氨基丁酸(GABAA)受体变构调节作用[109,110],其特点在于既无类固醇激素活性,又能同时结合突触和突触外GABAA受体[109]。这一机制特征使其相较于仅作用于突触GABAA受体的苯二氮䓬类等调节剂具有显著优势[111-112]。Ganaxolone敏感的突触外γ-氨基丁酸A型受体能够在长时间癫痫发作期间维持功能性活动[112]。神经系统疾病的负担仍然十分沉重[113],而新上市的药品将为改善神经健康提供更多治疗策略。在血液及传染病领域,共有21种首创新药获批(图5A)。其中,促红细胞成熟首创新药luspatercept(Reblozyl)获得日本PMDA批准用于骨髓增生异常综合征相关贫血治疗。该药物亦是美国FDA批准用于该适应症的首个治疗方案[114,115]。Ⅲ期临床试验显示其具有持续疗效且安全性良好[116]。值得注意的是,该药物将通过降低红细胞输注需求及提升血红蛋白水平使日本患者获益[116,117]。Chikungunya活疫苗(Ixchiq)为全球首个chikungunya疫苗[118]。Chikungunya是由蚊媒传播的病毒感染性疾病,过去15年间全球报告病例约500万例,已在100多个国家出现流行,尤以非洲、东南亚和南美洲为甚[119]。该疫苗填补了该疾病预防领域的空白,满足了迫切的临床需求[120,121]。药物适应症的分类有助于我们理解药物研发的关键领域,并促进某些疾病治疗现状的更新。根据我们的统计数据显示,癌症是首创新药(FIC)的主要适应症领域。尽管用于治疗神经系统疾病的FIC药物数量不占主导地位,但该领域获批药物数量位居第二,这表明该领域部分疾病仍存在未被满足的临床需求,亟待突破性进展。我们预期未来获批的FIC药物将覆盖更多适应症,特别是目前治疗选择匮乏的疾病[122],如Rett综合征、硬纤维瘤和范可尼贫血(FA)等。激酶仍是FIC的关键靶点理想治疗靶点往往反映疾病的发生机制。药物靶点分类是对已获批药物作用机制的持续解析,这将促进疾病治疗。2023至2024年获批药物涵盖免疫相关蛋白、受体及其配体、酶、离子通道、因子和转运体等多类靶点,凸显了通过作用于多样关键靶点探索新型疗法的持续努力。在所有靶点中,酶类(330种药物,占获批靶向药物的36.5%)和激酶(148种药物)位居前列(图6A、6B)。FIC的靶点分布与获批药物相似,酶类是最常见的FIC药物靶点(26种药物),其中激酶在获批FIC药物数量上居首(11种药物)(图6C)。激酶作为蛋白质磷酸化调节剂,参与多种生物学功能和疾病机制[123]。首个蛋白激酶B(AKT)抑制剂[124]——阿斯利康的capivasertib(Truqap)获FDA[125]批准联合氟维司群,用于治疗伴有PIK3CA/AKT1/PTEN基因改变的激素受体(HR)阳性、HER2阴性局部晚期或转移性乳腺癌[126]成人患者。AKT是一种具有AKT1、AKT2和AKT3三种亚型的丝氨酸/苏氨酸蛋白激酶,最早于1977年被记录并于1991年鉴定[127,128]。Capivasertib作为竞争性抑制剂,通过占据AKT中ATP结合位点抑制所有AKT亚型,从而减弱AKT底物磷酸化并影响细胞生长增殖[129]。图6. 2023年与2024年获批药物的治疗靶点分析 (A) 2023年及2024年获批药物作用于各类靶点的比例分布,以及这些靶点类别中首创新药(FIC)的数量与分布情况。 (B) 针对不同酶类别的药物数量统计。若靶点为FIC药物作用靶点,则以紫色标注。(C) 作用于不同酶类型的FIC药物数量统计。在一类新型高选择性Janus激酶3(JAK3)与肝细胞癌中表达的酪氨酸激酶(TEC)双重抑制剂中[16,130],ritlecitinib(Litfulo)已获得中国国家药监局、美国FDA、日本PMDA及欧盟EMA批准,用于斑秃治疗[131]。JAK3与TEC酪氨酸激酶家族均属非受体型酪氨酸激酶,其抑制作用可调控参与斑秃发病机制的多个信号通路[132,133],但具体作用机制尚未完全阐明[134]。一项随机双盲、多中心IIb-III期临床试验证实,ritlecitinib对12岁及以上斑秃患者具有良好疗效与耐受性[135]。不同JAK亚型抑制剂可适用于不同疾病领域。2024年,中国国家药监局批准首创新药JAK1特异性抑制剂golidocitinib用于治疗至少经过一线系统治疗后进展或难治的复发/难治性外周T细胞淋巴瘤[136,137]。JAK1在STAT3磷酸化及活化过程中起关键作用,而JAK-STAT通路激活与T细胞恶性肿瘤密切相关。鉴于作用于其他JAK家族成员的分子存在较大副作用风险,选择性JAK1抑制剂被推定为理想治疗药物。临床试验显示golidocitinib具有优势性的获益-风险特征,这为其最终获批提供了依据[138]。除酶类靶点外,2023至2024年获批药物的作用靶点还涉及多个其他类型。例如,17.4%的获批药物作用于GPCRs,其中包含9个靶向GPCRs的首创新药(图6A)。在这9个首创新药中,内皮素A型受体(ETAR)与血管紧张素II(Ang II)1型受体(AT1R)双重拮抗剂DEARA类药物sparsentan(Filspari)获得加速批准,用于治疗具有快速疾病进展风险的原发性IgA肾病成人患者的蛋白尿症状[139]。IgA肾病是一种罕见自身免疫性疾病[140],其发病机制中AT1R与ETAR的激活与蛋白尿形成相关[141-142]。该药物是FDA批准的首个且唯一用于IgA肾病的非免疫抑制疗法,在保证疗效的同时提升了患者用药依从性[143]。其双靶点拮抗机制相比单靶点拮抗能产生更优的治疗效果[141],并可能通过抑制血管紧张素转换酶或阻断血管紧张素受体作为蛋白尿的一线治疗选择[143]。此外,FDA还批准了具有新型作用机制的xanomeline与曲司氯铵复方新药(Cobenfy)用于精神分裂症治疗[144]。Xanomeline是M₁和M₄毒蕈碱受体的选择性激动剂,而曲司氯铵为泛毒蕈碱受体拮抗剂[145]。由于对外周毒蕈碱受体的激活作用,xanomeline单药治疗可能引发不良事件[145];而曲司氯铵因其理化特性无法透过血脑屏障[145]。因此,这两种药物的联用方案既能减轻副作用又具有良好疗效[146]。更值得注意的是,该联合用药方案首次实现了不含D2多巴胺受体阻断活性的抗精神病药物治疗,而阻断D2受体曾是传统疗法的典型作用机制[144]。新治疗靶点的发现是首创药物研发的第一步[147]。分析已获批药物的靶点类型有助于我们理解新治疗靶点的研究趋势。尽管已有多种作用于激酶的药物上市,但在已知激酶中,仅十分之一被验证为癌症治疗靶点[148],且至少70%的激酶尚未作为药物靶点进行探索[149]。未来仍需开展更多激酶相关研究。除激酶外,G蛋白偶联受体、免疫相关蛋白及核激素受体均是具有重要研究潜力的靶点类别。前景展望2023至2024年间,全球范围内有多款首创新药(FIC)获批上市。美国FDA批准的FIC药物数量最为显著,中国NMPA、欧盟EMA及日本PMDA在FIC药物审批方面亦作出重要贡献。基于FDA 2011-2024年数据统计,2023年1月至2024年10月期间获批的FIC药物数量处于高位[1],其中小分子FIC药物与大分子FIC药物的获批数量基本持平。值得注意的是,FIC小分子药物与大分子药物广泛分布于更多药物类型中,这反映出传统药物设计与新型生物技术的协同发展与深度融合,有力推动了FIC药物的研发进程。多款FIC药物在癌症等疑难杂症及Rett综合征、多发性骨髓瘤、范可尼贫血等罕见病领域发挥关键作用,成为这些疾病的首选治疗方案或突破性疗法。然而,对于CHAPLE病、硬纤维瘤、阿尔茨海默病等仍缺乏有效治疗手段的疾病领域,尚需持续探索新的治疗方案以解决未满足的临床需求。激酶作为FIC药物研发的重要靶点,其生物学功能及基于激酶的药物设计仍需开展更深入的研究。尽管2023-2024年有多款药物获批,但药物研发领域仍存在巨大的突破空间。例如,许多难治性神经系统疾病仍需要突破性疗法或首创药物。此外,转运蛋白在新获批药物靶点中占比相对较少,因此针对这些潜在靶点的深入研究可能具有重要价值[150]。通过对部分候选药物的分析,2025年神经系统疾病领域可能取得进一步突破。具有潜在首创新药(FIC)特性的seltorexant [151](适应症为重度抑郁症)及suzetrigine [152](用于治疗中重度急性疼痛)已在Ⅲ期临床试验中显示出积极结果。从治疗靶点来看,首创DNA拓扑异构酶2抑制剂gepotidacin [153]及首个神经激肽1(NK-1)与神经激肽3(NK-3)受体双重拮抗剂艾elinzanetant [154]正在等待审批,这表明酶类与G蛋白偶联受体(GPCR)在2025年药物审批中或将继续占据主导地位。我们亦期待新靶点类型的探索将推动首创新药问世,并为疾病治疗开辟新途径。首创药物在药物研发领域持续发挥着引领作用。它们不仅显著提升了疾病治疗的有效性,还拓展了药物的新型作用机制,这些突破性进展不仅深化了人类对疾病病理学的认知,更彰显了全球公共卫生水平与生活质量的提升。我们预期药物研发将继续推动创新药物的进一步发展,以覆盖更广泛的疾病谱、惠及更多患者群体。投稿/企业合作/内容沟通:华籍美人(Ww_150525)*添加请注明备注及来意
抗体药物偶联物临床结果上市批准申请上市多肽偶联药物
2025-04-29
◆ ◆ ◆ ◆Paul's Insight2025年4月21日-4月27日◆ ◆ ◆ ◆过去一周(4月21日至4月27日),全球药事监管和行业机构齐齐发声,犹如一场精彩的药品政策与科技盛宴。从FDA的合成色素退市行动,到EMA的罕见病新疗法推荐;从EDQM对生物制品检测标准的升级,到MHRA多款创新疗法的批准;再到行业协会PDA和ISPE在指南与实践层面的多重发力,这一连串新闻不仅彰显了各大机构的监管力度,更映射出制药行业在创新、合规与可持续性间的不断平衡。美国FDA从食药安全到创新药物的“双轨”发力1. 合成食用色素“退场”行动4月22日,美国FDA宣布,计划逐步淘汰美国食品供应中的合成色素(Petroleum-Based Synthetic Dyes),为儿童健康撑起防护伞。FDA表示,这一举措,是“让美国再次健康”(Make America Healthy Again)计划的重要里程碑。此前,1月15日赤藓红(FD&C Red No. 3)禁用已拉开了帷幕,后续这一更广泛的色素退市,将持续推动产业寻求天然、低风险的替代方案。图:赤藓红禁用后,FDA再推新规,八大合成食用色素将退场https://www.fda.gov/news-events/press-announcements/hhs-fda-phase-out-petroleum-based-synthetic-dyes-nations-food-supply2. 药品安全敲响警钟:外用非那雄胺安全红线4月22日,FDA对市场上未经批准的外用非那雄胺配药制剂发出警示,提醒医疗机构、药房及消费者:目前无任何局部非那雄胺产品拥有FDA批准的标签和安全、有效性验证,配制药剂可能隐藏严重风险,包括与米诺地尔等混合制剂的混用场景。FDA直指部分处方药店和远程医疗平台的药品安全风险行为,呼吁行业加强自律与审查。图:就非那雄胺外用安全问题,FDA发布脱发常用药警示https://www.fda.gov/drugs/human-drug-compounding/fda-alerts-health-care-providers-compounders-and-consumers-potential-risks-associated-compounded3. 中国创新药的海外“登台”——派安普利单抗获批4月24日,FDA官网放出重磅消息:康方生物自主研发的PD1单抗派安普利单抗(Penpulimabkcqx)获批,用于复发或转移性非角化型鼻咽癌(NPC)治疗。该产品采用IgG1亚型Fc段改造设计,依托突破性疗法认定、孤儿药资格和快速通道三重加速,联袂正大天晴药业集团布局后续商业化。此举不仅为全球鼻咽癌患者带来曙光,也标志着中国创新药在国际舞台上稳步迈进。(点击此处查看相关阅读)图:中国制药行业又一里程碑,派安普利单抗获FDA批准进入美国市场https://www.fda.gov/drugs/resources-information-approved-drugs/fda-approves-penpulimab-kcqx-non-keratinizing-nasopharyngeal-carcinoma美国PDA发布新闻季刊4月24日,美国注射剂协会(PDA)发布新闻季刊,总结其在过去一个季度的工作,要点如下。 图:PDA发布新闻季刊https://www.pda.org/pda-letter-portal/home/full-article/community-news-quarterly-april-20251)2024年PDA出版奖揭晓PDA颁发奖项给Novartis&Ogilvy团队,表彰其用于无菌性检测的创新方法,该论文名为《一种利用固相流式细胞术进行细胞制备、培养基和缓冲液的快速无菌方法》。年度PDA Letter文章奖项授予武田制药的《理解日本品质》。2)区域分会动态:德国、奥地利和瑞士分会(DACH)亮点纷呈DACH分会“目视检测与颗粒挑战”网络研讨会吸引400余名专家,聚焦AI时代的风险基础方法与质量设计。PDA表示,此次网络研讨会超出预期,如此高的参与度凸显了业界对目视检测和颗粒物相关挑战的关注,同时也强化了DACH分会促进制药行业知识交流和最佳实践的使命。欧盟EMA欧盟罕见病与适应症扩展双管齐下1. DMD新疗法——组蛋白去乙酰化酶(HDAC)抑制剂获“有条件上市许可”4月25日,欧洲药品管理局(EMA)发布杜氏肌营养不良症(DMD)创新药物Duvyzat(givinostat)“有条件上市许可”建议。该组蛋白去乙酰化酶(HDAC)抑制剂在120例6岁以上患者的18个月研究中显著延缓台阶攀爬时间,虽次要终点未全部显著,但整体数据朝积极方向发展。获得“有条件上市许可”,这是欧盟的监管机制之一,旨在促进早期上市药物,以满足未满足医疗需求的。EMA要求申请人后续进行一项随机、安慰剂对照研究,并进行长期随访将补足盲点。上市许可人为Italfarmaco S.p.A.,是是一家总部位于意大利米兰的制药跨国公司。图:杜氏肌营养不良症(DMD)创新药物获“有条件上市许可”https://www.ema.europa.eu/en/news/new-treatment-against-duchenne-muscular-dystrophy2. 甲状腺眼病首创疗法Tepezza获积极审评意见4月25日,EMA对甲状腺眼病(TED)首款靶向IGF1受体的单抗Teprotumumab(Tepezza)给出积极评审意见。三项RCT临床显示活动期患者24周内眼球突出度平均减少2.0–2.3mm,临床活动评分大幅改善;慢性期亦有约1.5mm降低。基于肌肉痉挛、脱发等可管理风险,EMA将附加风险最小化措施并转交欧委会审批。申请人为Amgen Europe B.V.,是全球领先的生物技术公司安进在欧洲的子公司。图:甲状腺眼病首创疗法Tepezza获积极审评意见https://www.ema.europa.eu/en/news/first-treatment-against-severe-thyroid-eye-disease3. CHMP会议要点:新药、扩展、再审与撤回4月22–25日的EMA人药委员会(CHMP)会议,推荐16款新药(包含Vertex囊性纤维化三联疗法、差异化适应症的多款孤用药及九款生物类似药),推动10项适应症扩展,如武田制药的Adcetris多淋巴瘤适应等;同时,礼来的阿尔茨海默药物Kisunla申请再审,Biohaven和辉瑞的两款产品适应失利撤回。整体来看,EMA通过CMA平衡未满足需求与证据要求,也显示出对成熟产品生命周期管理策略的开放态度。图:2025年4月22日至25日人药委员会( CHMP )会议要点https://www.ema.europa.eu/en/news/meeting-highlights-committee-medicinal-products-human-use-chmp-22-25-april-2025欧洲EDQM高通量测序入典,提升生物制品安全4月23日,EDQM欧洲药典委员会(EPC)正式采纳通则“2.6.41病毒外源性因子检测的高通量测序(HTS)”,自2026年4月1日起生效。新章节涵盖非靶向与靶向HTS方法学、基因组/转录组数据分析和验证指南,驱动与ICH Q5A(R2)修订及WHO国际参考组协同,助力生物制品从传统动物实验迈向更高灵敏度的分子检测。图:高通量测序入欧洲药典https://www.edqm.eu/en/-/epc-adopts-cutting-edge-hts-chapter-to-enhance-viral-contaminant-detection-in-biological-products英国MHRA创新疗法齐发1. 4月拜耳新药Acoramidis获批,用于心肌病4月25日,MHRA批准拜耳制药的Acoramidis(Beyonttra),用于治疗因变异型或野生型转甲状腺素蛋白淀粉样变性(ATTR-CM)引起的心肌病(心肌损伤)成年患者。,632例国际多中心研究显示30个月心血管住院率和死亡率显著降低,6分钟步行距离改善。口服每日两次,通过IRP机制加速审评。图:拜耳新药Acoramidis获批,用于心肌病https://www.gov.uk/government/news/acoramidis-approved-to-treat-wild-type-or-variant-transthyretin-amyloidosis-in-adults-with-cardiomyopathy2. 白血病CAR-T疗法Obecabtagene autoleucel获有条件上市批准4月25日,obecabtagene autoleucel (Aucatzyl) 这一CART疗法获条件上市许可,用于治疗复发或难治性B 细胞前体急性淋巴细胞白血病 (ALL) 的成年患者。FELIX研究153例数据显示12个月总生存率81%、完全缓解55%,后续需提供更多数据满足全面上市要求。上市许可人为Autolus Therapeutics,是一家总部位于英国的生物制药公司,该公司于2014 年从伦敦大学学院(UCL)分拆成立。图:白血病CAR T疗法Obecabtagene autoleucel获有条件上市批准https://www.gov.uk/government/news/obecabtagene-autoleucel-conditionally-approved-to-treat-adults-with-relapsed-or-refractory-b-cell-precursor-acute-lymphoblastic-leukaemia3. 百健新药在英获批4月23日,MHRA批准了 omaveloxolone(Skyclarys),这是英国首个针对 16 岁及以上患者的治疗药物,用于治疗一种名为弗里德赖希共济失调的罕见神经退行性运动障碍。弗里德赖希共济失调是最常见的遗传性共济失调(由遗传基因引起)。据估计,每5万人中至少有1人患有此病。弗里德赖希共济失调的症状包括平衡和运动障碍,并会随着时间的推移逐渐恶化。该药物为口服胶囊剂。上市许可人为Biogen Netherlands B.V.,为全球领先的生物技术公司 Biogen Inc.(百健公司)在荷兰的全资子公司。图:百健新药在英获批https://www.gov.uk/government/news/mhra-approves-first-uk-treatment-for-friedreichs-ataxia-omaveloxolone4. 辉瑞血友病药物获批4月22日,MHRA批准辉瑞药物Marstacimab(Hympavzi),用于预防或减少12岁及以上、体重至少35公斤的血友病A和B患者的出血。该药物是同类药物中第一个通过针对血液凝固过程中的蛋白质来发挥作用的药物。Marstacimab每周一次皮下注射,使用预充式注射器或注射笔。患者或护理人员经过适当培训后即可自行注射药物。图:辉瑞血友病药物获批https://www.gov.uk/government/news/marstacimab-approved-to-treat-patients-aged-12-years-and-above-weighing-at-least-35-kg-with-haemophilia-a-or-b国际ISPE发布数字化验证良好实践指南国际制药工程协会(ISPE)发布了《数字化验证良好实践指南》(Good Practice Guide: Digital Validation),为制药企业提供从传统验证向数字化框架过渡提供了指导。这本90页的指导文件,旨在帮助制药企业采用数字化验证工具(Digital Validation Tools, DVT),提升数据可靠性、运营效率和监管合规性。该指南由全球专家团队开发,其核心成员来自于武田制药、葛兰素史克等全球药企和行业咨询公司。ISPE表示,指南结合真实案例和结构化方法,适用于从初创到优化现有系统的各类企业。(点击此处查看相关阅读)图:ISPE最新发布《数字化验证良好实践指南》https://ispe.org/publications/guidance-documents/good-practice-guide-digital-validation结 语回望过去一周,FDA、EMA、EDQM、MHRA、PDA和ISPE等监管与行业机构的多项决策、指南与更新,彰显监管严谨,又鼓励技术革新。从食品安全到精准疗法,从分子检测到数字化治理,昭示出全球制药行业正朝着更健康、更高效、更可持续的未来协奏。END声明:本文仅代表作者个人观点,不代表任何组织及本公众号立场,如有不当之处,敬请指正。如需转载,请注明作者及来源:蒲公英Biopharma。活动推荐5月6日 | 线上 | 新法规和应用场景下的全球包材注册策略和最佳实践5月8日 | 线上 | 双维度解锁无菌药品生产污染防控策略
孤儿药突破性疗法上市批准医药出海申请上市
100 项与 Zhongshan Baijian Biotechnology Co., Ltd. 相关的药物交易
登录后查看更多信息
100 项与 Zhongshan Baijian Biotechnology Co., Ltd. 相关的转化医学
登录后查看更多信息
组织架构
使用我们的机构树数据加速您的研究。
登录
或

管线布局
2026年06月10日管线快照
无数据报导
登录后保持更新
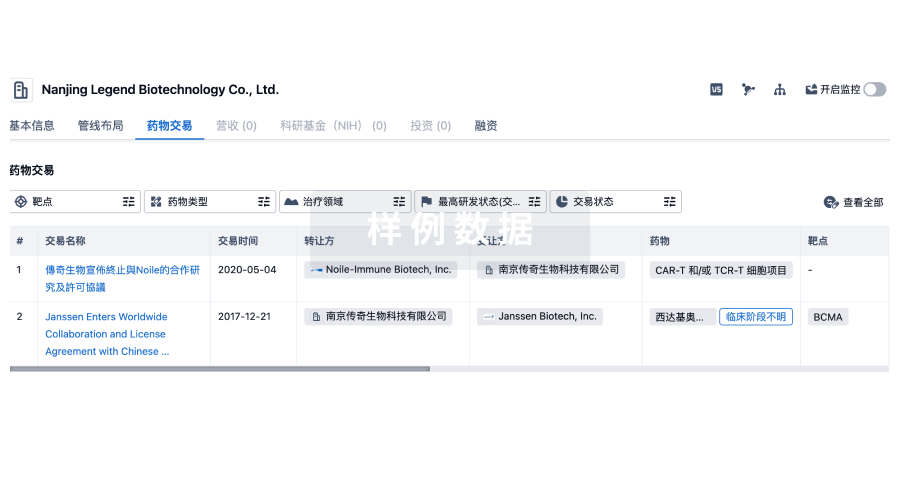
药物交易
使用我们的药物交易数据加速您的研究。
登录
或
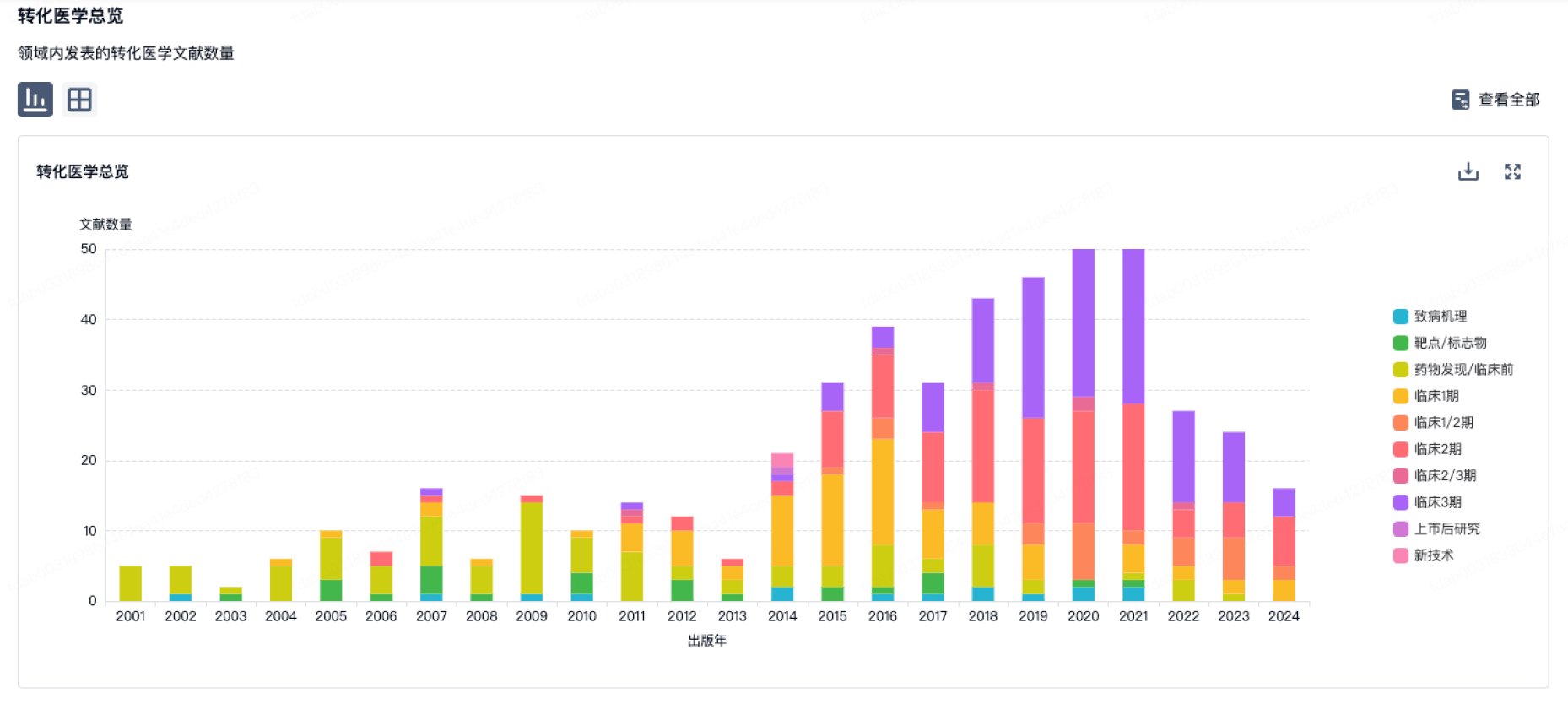
转化医学
使用我们的转化医学数据加速您的研究。
登录
或
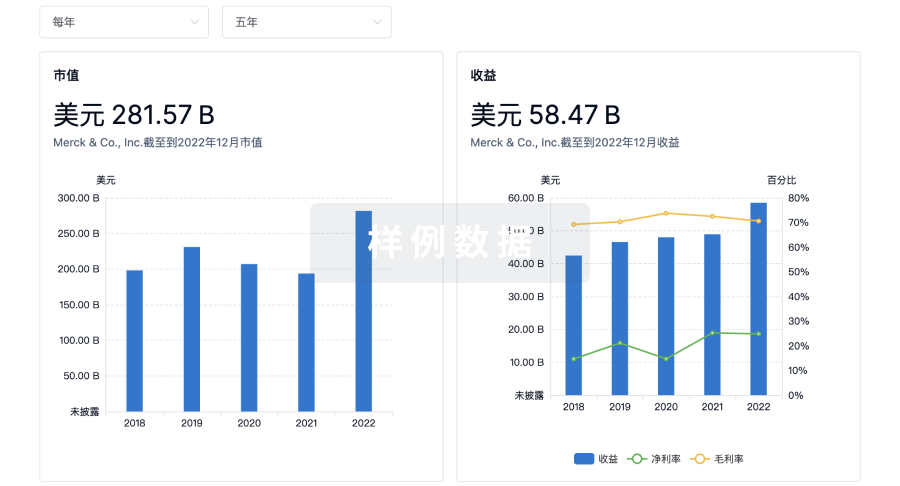
营收
使用 Synapse 探索超过 36 万个组织的财务状况。
登录
或
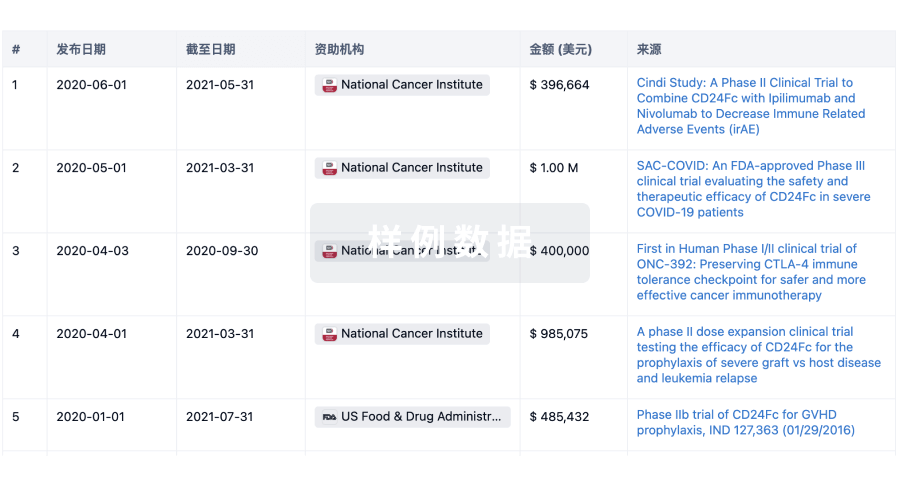
科研基金(NIH)
访问超过 200 万项资助和基金信息,以提升您的研究之旅。
登录
或
投资
深入了解从初创企业到成熟企业的最新公司投资动态。
登录
或
融资
发掘融资趋势以验证和推进您的投资机会。
登录
或
生物医药百科问答
全新生物医药AI Agent 覆盖科研全链路,让突破性发现快人一步
立即开始免费试用!
智慧芽新药情报库是智慧芽专为生命科学人士构建的基于AI的创新药情报平台,助您全方位提升您的研发与决策效率。
立即开始数据试用!
智慧芽新药库数据也通过智慧芽数据服务平台,以API或者数据包形式对外开放,助您更加充分利用智慧芽新药情报信息。
生物序列数据库
生物药研发创新
免费使用
化学结构数据库
小分子化药研发创新
免费使用