预约演示
更新于:2025-05-07
Köhler & Co. GmbH
更新于:2025-05-07
概览
关联
100 项与 Köhler & Co. GmbH 相关的临床结果
登录后查看更多信息
0 项与 Köhler & Co. GmbH 相关的专利(医药)
登录后查看更多信息
3
项与 Köhler & Co. GmbH 相关的新闻(医药)2024-09-27
摘要:重组抗体经过数十年的工程改造,已成为高效药物,改变了患者的生活。研究人员已优化了抗体的天然活性的关键特性,包括亲和力和Fc介导的活性,以解决致病因子。此外,抗体已被设计成具有理想的可制造性特性、低免疫原性和良好的耐受性。本章将涵盖这些改进。
1.提高抗体的自然功能以创造治疗药物
抗体的自然功能是结合外来微生物和毒素,中和它们的活性,并促进其从体内清除。与外来目标的结合是由抗体的Fab区域执行的。这可以中和感染性,并通过Fc区域的活动,促进吞噬作用和通过细胞毒性(ADCC)和补体介导的溶解(CDC)过程的抗体介导的杀伤。
2.抗原结合
对治疗性抗体成功至关重要的一个基本特性是它们对目标抗原的高度特异性和亲和力。这种结合是通过抗体的Fab部分介导的,该部分又包含具有高度序列变异的域,称为变异域。在这些变异域内,抗原结合是由互补决定区(CDRs)介导的。治疗性抗体最常见的形式IgG1是一种Y形分子,具有两个相同的Fab区域,每个区域有六个CDRs和一个Fc区域(图1)。正是序列变异的高度、大表面积和双价(两个结合位点)使得具有高特异性和亲和力。
图1 展示了一个IgG1单克隆抗体的示意图。可变域(VH和Vk)以蓝色显示,恒定区域(CH1、CH2和CH3)以灰色显示。
发现治疗性抗体的传统方法是通过用目标抗原免疫动物(主要是小鼠),以产生针对目标的混合B淋巴细胞产生的抗体。在小鼠中,在免疫反应过程中,B细胞的多轮体细胞超突变和克隆选择增加了多克隆抗体池对特定抗原的活性。Köhler和Milstein开发的开创性技术是通过与骨髓瘤细胞融合使B淋巴细胞永生化,以产生分泌抗体候选混合物的单克隆杂交瘤细胞系。这些单克隆抗体虽然对目标高度特异性,但来源于小鼠,具有在人类中引起免疫原性的高潜力,患者会产生抗药物抗体。这种免疫原性既有安全责任,也可能导致通过增加清除而失去效力。为了解决这个问题,开发了技术来制造嵌合体和人源化抗体,通过将小鼠变异区域或CDR残基嫁接到人类抗体框架上。这两种方法都显著降低了免疫原性,并随后增加了临床用途。
发现治疗性抗体的另一种方法是创建转基因小鼠,其内源性小鼠抗体序列的重链和轻链被灭活并替换为等效的人类胚系序列。XenoMouse和HuMab-Mouse是并行开发的。将抗原注射到这些小鼠体内,导致了B细胞的克隆选择,提供了经过体细胞超突变和选择的“完全人类”高亲和力抗体。这些抗体中的一些已经进入临床开发,并继续创造了针对表皮生长因子受体、RANK配体和肿瘤坏死因子的重要药物。
体外方法成功地通过创建大型人类抗体基因库和展示技术来生成人类抗体。概念是让单个抗体克隆在载体上表达和展示,如细菌噬菌体病毒,每个单独的噬菌体编码并表达不同的抗体变体。通过创建大型库,无论是从B细胞抗体库克隆还是合成制造,都可以使用重组目标抗原“拉出”所需的结合物。这项技术首先使用抗体的单链可变片段(scFv)来分离肿瘤坏死因子的高亲和力拮抗剂,以创造药物阿达木单抗。许多噬菌体展示衍生的候选药物已经进入临床开发,并证明了这项技术的成熟和可靠性。
下一代测序已成功用于增强上述方法。它可以用于分析体外和体内衍生的结合克隆库,从而增加对结合物的分析深度。这可以方便地识别具有一系列特性的相关克隆,如亲和力。这些克隆可以被表达和筛选以获得所需的特性,并提高识别治疗性抗体候选药物的成功。
2.1.结合表位和亲和力
识别结合目标抗原上最佳区域或表位的克隆是必要的。无论是期望的生物学作用是阻断和拮抗受体-配体相互作用还是交联和激动膜受体,都是通过功能测定来识别适当的结合物。这些测定可能包括纯化的重组配体和受体、基于细胞的生理测定或体内模型。最好在药物发现过程的早期尽快从克隆库中筛选结合物的功能。
抗体克隆对目标的亲和力范围可以非常广泛(从飞摩尔到微摩尔)。通常优化抗体对目标的结合亲和力以最好地解决目标的生物学问题,典型的治疗性抗体具有强烈的亲和力,通常是单位数纳摩尔或更低。增加亲和力可能会增加治疗的生物学效果,也可以减少注射剂量,实现较少的剂量频率,并降低治疗成本。
工程抗体以优化结合亲和力依赖于实验亲和力成熟,但现在已通过计算模型得到补充。实验体外成熟可以在抗体随机或目标突变中进行。在随机方法中,饱和或错误引导的聚合酶链反应(PCR)用于在CDR序列中引入突变。在目标方法中,创建了丙氨酸扫描或具有多样化特定区域的小库。在这两种情况下,通常使用噬菌体或酵母展示来选择亲和力,然后分离单个克隆,表达和筛选。亲和力的提高可以在中等筛选通量下使用表面等离子共振,或SPR等结合方法检测。可能需要几轮成熟才能达到所需的亲和力;然而,应该注意,在这一过程中,虽然亲和力可能会提高,但抗体的特异性和稳定性可能会降低。高度互动的残基,如芳香族氨基酸,可能会增加纯化抗体对自身和非目标抗原的非特异性结合。这些不良特性需要使用生物物理方法识别,并且这样的克隆需要被淘汰。
2.2.创建具有pH敏感性或“pH开关”的治疗性抗体
可以通过对pH变化敏感的抗体创造临床效益。一个应用是使抗体能够在酸性化的晚期内体室中从抗原解离。这导致与抗体解离的配体进入降解途径,而抗体通过与新生儿Fc受体(FcRn)结合而被回收。这有可能增加抗体在患者体内的循环寿命,并有效降解目标。通过引入可电离的组氨酸残基(例如进入CDRs),然后在中性条件和酸性条件下筛选差异性抗原结合,可以创建对pH变化敏感的结合。
针对IL-6、IL-6R和前蛋白转化酶枯草杆菌蛋白酶Kexin 9型(PCSK9)的抗体都成功地被设计成在pH 7.4下保持高亲和力,并在酸性pH下显示降低的结合。这导致了更有利的剂量方案。
3.改进和优化与Fc受体的相互作用
抗体依赖性细胞毒性(ADCC)是抗体的一个重要功能,也是限制和控制感染的体液免疫反应的一部分。它也是免疫疗法的一个重要机制,特别是对于使用治疗性抗体治疗癌症,其中ADCC活性可以增强其他机制,如阻断生长因子受体信号传导和作为有毒载荷的靶向剂。
ADCC是一个过程,其中抗体覆盖一个目标细胞并招募效应细胞通过非吞噬机制诱导目标细胞死亡。包括IgG、IgA和IgE在内的几类抗体可以介导ADCC。IgG1是最常用的治疗性抗体亚型。为了执行ADCC,抗体必须同时与其目标和Fc受体结合。有几种FcR类,对于通过髓样细胞清除肿瘤细胞最重要的是FcγRs。这些包括激活型FcγR I(CD64)、FcγR IIA(CD32A)、FcγR IIIA(CD16A)和抑制型FcγR IIB(CD32B)受体。抗体与这些受体的结合触发受体聚集和通过它们的酪氨酸基激活和抑制基序的下游信号传导。能够成为ADCC效应器的髓样细胞包括NK细胞、单核细胞、巨噬细胞、中性粒细胞、嗜酸性粒细胞和树突细胞。一旦激活,效应细胞通过外泌含有穿孔素和颗粒酶B的颗粒,诱导目标细胞死亡。此外,激活的效应细胞中Fas配体表达上调,这也可以通过Fas信号介导的过程导致目标细胞凋亡。
已经提出,许多治疗性抗体在其临床活动中使用ADCC作为突出的作用机制。在抗CD20治疗性抗体利妥昔单抗的案例中,激活型FcγR基因的多态性与患者的临床存活相关。这些多态性被证明与Fc介导的ADCC的更高亲和力相关。在接受抗GD2抗体治疗的神经母细胞瘤患者中也发现了类似的相关性。鉴于有证据表明ADCC是杀死癌症患者肿瘤细胞的重要机制,已经出现了增强ADCC活性的新技术。这包括联合使用药物,包括IL-2以增强患者的ADCC,尽管这超出了本章的范围。已经开发了改变抗体结构的方法,最突出的是通过对位点突变增加与激活型FcγR IIIA的结合亲和力,并通过改变Fc糖基化的类型和水平。修改Fc区域的残基以增加对Fc受体的亲和力已经成功,此外,不对称工程Fc部分以创建具有不同重链的异二聚体,产生了更稳定的抗体,具有增强的ADCC功能。在修饰Fc区域的糖中,岩藻糖似乎在改变与Fc受体的结合中起最大的作用。通过突变或在非岩藻糖化细胞系中生产去除岩藻糖,显著改善了Fc受体亲和力,并导致更高水平的ADCC。这正在包括去岩藻糖化的抗CD20治疗性抗体在内的一些抗体的临床开发中探索。
最后,对于一些抗体目标,出于疗效和安全考虑,减少与Fc受体的结合是有益的。已经表明,与肝脏等器官中的Fc受体结合可以导致针对共刺激受体(例如针对CD137,也称为4-1BB)的治疗性抗体的异常激活。这可能导致剂量限制性肝毒性。通过禁用与FcγR的相互作用减少这种相互作用,可以减少这种毒性。此外,当使用抗体激活免疫细胞,如在免疫肿瘤学环境中针对耗竭的肿瘤T细胞,通过靶向检查点抑制受体时,防止随后的T细胞被ADCC破坏是有用的。有几种策略可以减少抗体的ADCC活性,包括使用ADCC活性较低的IgG亚类或在Fc中特定点突变以减少对FcγRs的亲和力。一些IgG亚类,如IgG2和IgG4,与IgG1相比,自然具有较低的FcγR相互作用。此外,已经创建了多种Fc突变以实现这种降低的亲和力,包括去除天然Fc N-糖基化,包括在IgG1的235位点的亮氨酸到谷氨酸的替换。Fc的两种点突变修饰(L234A/L235A),即所谓的LALA Fc突变,几十年前首次被描述,最近进一步描述了完全没有FcγR介导的效应功能的Fc突变。应该注意的是,这些Fc变化增加了引入新的T细胞表位的可能性,随后导致免疫原性和制造困难,因为IgG变得不太稳定。
4.补体激活与灭活
抗体可以通过与补体成分1q(C1q)的相互作用以及通过一系列蛋白水解裂解事件启动补体级联反应来参与体液免疫反应。已经证明,包括ofatumumab和rituximab在内的一些获批抗体在体外具有强大的补体激活能力。此外,为了增强这种潜在强大的细胞杀伤机制,已经报道了多种Fc工程方法。这些通常使用通过点突变或使用IgG3部分增加抗体亲和力的方法。IgG3是四种抗体亚类中具有最强CDC活性的,但血清半衰期相对较短,且制造挑战较大。为了克服这些问题,使用IgG3 CH2/CH3区域替换到IgG1中,并与IgG1亲本分子相比增强了50倍以上的CDC。
与完全ADCC活性的潜在风险一样,为了增加施用抗体的安全性,引入了突变以减少C1q结合和补体激活。这些突变包括L234A/L235A和V234A/G237A/P238S/H268A,可以导致无法检测到的CDC和ADCC活性。
5.提高血清半衰期以减少给药频率
抗体在人体内通常具有7-21天的半衰期(取决于IgG亚类)和目标介导的清除效果。与新生儿Fc受体(FcRn)的结合在细胞运输和血清半衰期中起着核心作用。这种长半衰期主要是由于Fc能够在吞噬后在内体中与FcRn结合并避免溶酶体降解。IgG在生理pH下对FcRn的亲和力较低,但在酸性内体pH(6-6.5)下它们变得质子化,导致pH依赖性结合到FcRn。IgG通过与FcRn结合避免降解,并被回收到血液中。通过阐明共晶结构,已经确定了Fc与FcRn的关键接触残基。位置310的组氨酸是对pH依赖性结合的重要贡献者。将H310突变为其他氨基酸会导致在pH 6.0时无法检测到与FcRn的结合。
对分子相互作用水平的循环机制的理解,促进了通过改变与FcRn的相互作用来尝试提高天然IgG半衰期的方法。这为降低治疗剂量、减少给药频率以及最终降低治疗成本提供了可能性。使用噬菌体展示筛选Fc变体库,鉴定了在pH 6.0增强与FcRn结合的突变。这些突变,称为YTE(M252Y/S254T/T256E),将与人类和狨猴FcRn的结合提高了十倍,并在狨猴药代动力学研究中将半衰期提高了四倍。在一项I期研究中,测试了针对呼吸道合胞病毒的抗体motavizumab-YTE,其工程化增加了与FcRn的亲和力,与亲本motavizumab IgG1相比,半衰期增加了两到四倍。这证明了这种方法的临床效用。另一组突变M428L/N434S被鉴定为在pH 6.0时对FcRn的亲和力增加了11倍,使用抗EGFR和抗VEGF抗体在临床前研究中,提高了小鼠肿瘤模型中的疗效。
6.治疗性抗体的免疫原性
由Köhler和Milstein开发的杂交瘤技术产生的第一代单克隆抗体进入临床开发。第一个获批的治疗性抗体OKT-3,用于预防移植后的同种异体排斥反应,来源于小鼠,像其他早期治疗药物一样,在患者中具有高度免疫原性。产生的抗药物抗体增加了治疗性抗体的清除,中和了它们的结合,并最终限制了疗效。此外,治疗性抗体的重新给药与严重的输注反应相关,这可能部分是通过激活补体系统介导的,补体系统是先天免疫的主要体液防御系统,以及适应性抗体反应。
已经引入了几项创新来分离具有更高人类序列的治疗性抗体(在前一节中介绍)。通过将小鼠恒定区域与人类恒定区域交换,创建了小鼠/人类嵌合治疗性抗体,从而显著降低了免疫原性,失去了小鼠“非自我”表位。下一代治疗性抗体是人源化抗体,通过将小鼠CDRs嫁接到人类单克隆骨架中创建。从这种人源化中获得的进一步益处更有争议,这可能是因为人类和小鼠的变异区域之间的同源性高于恒定区域之间的同源性。事实上,人源化抗体与自然人类多样性的差异可能比与小鼠变异区域的差异更大。
使用噬菌体和转基因系统(其中序列来自人类库)的全人治疗性抗体的出现,为缺乏免疫原性提供了潜力。然而,即使是完全由人类序列衍生的抗体,也可能引起显著的免疫反应。阿达木单抗,美国食品药品监督管理局(FDA)首次批准用于治疗类风湿性关节炎,会在不同疾病设置的患者亚群中诱导高滴度、中和性抗体反应(5-89%)。
治疗性抗体免疫原性的主要驱动因素是氨基酸序列中存在人类T细胞表位。这激活了辅助T细胞,导致产生针对治疗性抗体的抗体,并有效中和治疗效果。可以通过创建突变来“去免疫”,去除T细胞表位,而不会显著降低抗体的结合亲和力。
7.抗体片段
抗体的模块化结构,具有多个域,使得能够创建更小的抗原结合格式。这些较小的单位包括片段抗原结合(Fab)、单链片段变量(scFv)和单域抗体(dAb)。它们可以单独使用或组合创建各种不同的治疗剂,包括与抗体-药物偶联物(ADC)和能够结合多个抗原的多特异性抗体。尽管ADC和双特异性抗体都代表着激动人心的机会,但它们超出了本章的范围。
抗体片段相比传统抗体有几个优势,包括缺乏Fc功能、增加的组织穿透力、更大的稳定性,以及使用成本效益高的微生物系统进行大规模生产。此外,它们的较小结构有助于结合难以接近的表位,例如那些在深蛋白沟中的表位,这在传统单克隆抗体方法中更具挑战性。虽然促进了组织穿透,但它们的较小尺寸和缺乏FcRn结合导致更快的肾脏介导排泄。这可以通过高剂量给药、局部给药或通过半衰期延长技术延长血清滞留来克服,包括与聚乙二醇(PEG)或白蛋白结合域的偶联。
获得市场批准的首批抗体片段之一是聚乙二醇化Fab,Cimzia,针对肿瘤坏死因子-α,用于治疗克罗恩病。它随后被批准用于其他主要自身免疫疾病,包括类风湿性关节炎。没有Fc活性,Cimzia与抗TNF治疗性抗体相比具有明显的作用机制差异。作为全身给药的替代方案,抗体片段的较小尺寸和更大的稳定性使得使用局部递送到病变组织进行临床研究成为可能。这使得在递送部位有高浓度,由于随后的快速肾脏清除,系统暴露低。Ranibizumab(Lucentis),一种抗VEGF Fab抗体片段,于2006年获得批准,用于局部给药至患有湿性年龄相关性黄斑变性(AMD)患者的眼部。然而,由于报告称原始治疗性抗体bevacizumab同样安全有效,但价格约为其1/20,因此引发了争议。
在临床上也测试了用于吸入的抗体片段,包括用于治疗急性呼吸窘迫综合征的抗肿瘤坏死因子受体I域抗体和用于治疗RSV感染的抗呼吸道合胞病毒(RSV)域抗体。
8.提高治疗性抗体的生物物理特性
抗体的生物物理特性可以显著影响临床开发和最终的商业成功。进入商业制造规模的过程漫长、科学复杂且成本高昂。治疗性抗体必须以非常高的纯度生产并且无菌。宿主细胞蛋白的水平必须降低到百万分之一(ppm),DNA到十亿分之一(ppb),病毒水平降低到每百万剂不到一个病毒颗粒。甚至制造一批I期临床级材料的第一步可能需要18-24个月,花费数百万欧元。
全长抗体的大部分生产是在中国仓鼠卵巢细胞(CHO)中进行的,因为抗体需要复杂的折叠、组装和翻译后修饰。抗体片段的一个优势是它们可以在微生物系统中制造,包括细菌和酵母,从而降低成本和时间表。然而,全长抗体和片段的生产复杂性最终取决于抗体的原始序列,因此,了解可能影响抗体生产和稳定性的因素将在此处进行回顾。
在制造和储存过程中,抗体有多种途径的降解风险。每个治疗性抗体候选物都有独特的特性和风险。在抗体发现过程中识别易降解或不稳定区域将允许重新设计问题区域,而不会失去生物活性。
8.1.聚集
抗体聚集是一种常见且重要的物理降解类型,可能导致活性降低和免疫原性产物的形成。对于更高浓度的配方,如用于皮下注射的>100 mg/ml,蛋白质-蛋白质相互作用变得更加频繁,随着浓度的增加,聚集形成的机会增加。温度、pH、盐、光、摇晃和粘度等外部条件的变化可以暂时暴露疏水残基,促进可能导致聚集的蛋白质-蛋白质相互作用。
8.2.热变性
蛋白质变性是部分或完全展开的天然折叠蛋白质结构。展开可能导致失去抗原结合能力,并暴露易聚集区域。热展开可以通过差示扫描量热法(DSC)观察,典型的IgG抗体分子的DSC曲线包含三个峰,分别确定为Fab、CH2和CH3域。CH2域通常是最不稳定的。溶液的pH值和盐的存在可以增加或减少熔化温度,因此影响稳定性。
8.3.片段化、脱酰胺和氧化
抗体的片段化可以发生在肽主链的酶促或非酶促水解之后,以及包括铰链、CH2/CH3界面和含有天冬氨酸和色氨酸残基的区域。脱酰胺是最普遍的化学降解途径,由谷氨酰胺和天冬氨酸残基的水解引起。它与周围氨基酸残基有很强的关联,并且受到pH值、温度和缓冲液组成的影响。脱酰胺可以影响抗体的活性和稳定性。抗体的氧化也是常见的,特别影响甲硫氨酸、半胱氨酸、组氨酸、酪氨酸和色氨酸残基。氧化可以影响稳定性和生物活性,可以降低血清半衰期和对纯化基质如蛋白A的亲和力。
8.4.计算设计工具
计算工具允许快速识别容易聚集、降解和化学修饰的特定氨基酸序列和区域。这种计算设计也可以用于创建发现库,其中已内置改进,并在主要克隆中产生改进的开发属性。
要点:
抗体可以制成复杂但高效的治疗药物
可以优化控制其内在生物活性的许多关键特性,以增加治疗性抗体的疗效和安全性
治疗性抗体的可制造性很重要,可以通过定向突变序列产生生物物理责任来改进
下章预告:工程化治疗性抗体以供开发
往期内容:
第二章:抗体:发现及特性的历史
第三章:单克隆抗体和杂交瘤细胞
第四章:抗体展示系统
第五章:转基因动物用于产生人类抗体
第六章:抗体在治疗、诊断和科学中的应用
第七章:双特异性抗体
第八章:抗体偶联药物
第九章:替代性结合框架:用于基础研究和治疗应用的多功能结合剂
第十章:嵌合抗原受体(CAR)重定向的T细胞
为促进抗体行业的交流与创新,2024年10月16-17日第七届金秋十月抗体产业发展大会如约而至。会议旨在为研究人员提供一个互动交流的平台,有助于推动抗体产业的进一步发展。
会议内容
时间:2024年10月16-17日
地点:上海张江(酒店定向通知)
规模:600-800人
主办单位:生物制品圈、抗体圈
演讲支持:Entegris、瑞孚迪、AS ONE CORPORATION
会议费用:免费FREE!(仅收取100元报名定金,含参会学习、茶歇、会议手册,定金概不退还),先到先得,报完即止!
报名方式:扫描下方二维码或点击文章最底部“阅读原文”→ 填写表格 → 报名成功(报名志愿者,承担一定工作,请慎重考虑,免交定金)!
组委会获得报名信息后,根据报名信息进行初筛,并进一步与报名者沟通确认,实现精准邀请。最终有机会进入大会微信群(严格审核通过)。
日程安排
更多嘉宾正在邀请中
识别微信二维码,添加生物制品圈小编,符合条件者即可加入
生物制品微信群!
请注明:姓名+研究方向!
版
权
声
明
本公众号所有转载文章系出于传递更多信息之目的,且明确注明来源和作者,不希望被转载的媒体或个人可与我们联系(cbplib@163.com),我们将立即进行删除处理。所有文章仅代表作者观点,不代表本站立场。
抗体药物偶联物
2024-09-24
摘要:本章将介绍抗体及其类似分子在治疗、诊断和研究中的广泛应用。在本章的第一部分,你将了解到一些选定的批准治疗性抗体的适应症、分子靶标和作用方式。第二章节将讨论抗体在疾病诊断中的应用,包括传染病(特别是结核病和HIV)的诊断,以及在癌症诊断中提到的批准和商业化测试套件。本章的最后一节描述了在生物医学研究中常用的基于抗体的技术和检测格式,如流式细胞术、免疫组织化学和酶联免疫吸附测定(ELISA)。由于它们出色的特异性,许多基础和常规实验室应用都基于抗体与其相应抗原的相互作用。
1.抗体在治疗中的应用
在过去三十年中,单克隆抗体(mAbs)和类似抗体分子(如抗体片段或双特异性抗体,详见其他章节)在成为有效的人类治疗药物方面取得了巨大成功。第一个获批的单克隆抗体是1986年的穆罗莫纳布(Orthoclone OKT3®; Janssen-Cilag),针对CD3用于预防肾脏移植排斥。它与循环T细胞表面的CD3 epsilon链(T细胞受体复合体的一部分)结合,最终导致T细胞的无能和凋亡,从而保护移植体免受相应的免疫反应。这种分子仍然是完全小鼠源的,由于患者体内产生抗药物抗体,因此对患者构成了严重的免疫原性风险。1990年代分子生物学的重大进展以及基础生物医学科学向临床实践的转化,导致了第一个嵌合体(包含小鼠和人类区域)抗体利妥昔单抗(Rituxan®; Genentech)在1997年获批用于治疗低级别B细胞淋巴瘤。这项技术,随后是人源化和最终完全人类抗体,使得市场批准率大幅增加。第一个获批的完全人类抗体是2004年的阿达木单抗(Humira®; AbbVie),用于治疗类风湿性关节炎。现在大多数正在开发的治疗性抗体要么是人源化的,要么是完全人类。抗体目前也是临床试验中增长最快的生物技术衍生分子群体。2017年,全球单克隆抗体治疗药物市场估值约为950亿美元。目前大约有60种抗体获得FDA批准,并在临床试验的不同阶段用于治疗各种疾病和病症,包括癌症、慢性炎症性疾病、移植、传染病和心血管疾病。以下段落将概述治疗性抗体应用的不同适应症,并讨论一些突出的例子。
肿瘤学目前是治疗性抗体应用的最重要领域。最初仅作为致癌性受体酪氨酸激酶的拮抗剂使用,近年来其治疗应用已显著扩大,包括靶向递送化疗药物(所谓的ADCs—抗体药物偶联物—在本书的另一章中有详细描述)和操纵抗癌免疫反应。目前正在进行多项临床试验,研究这些靶向癌症疗法单独使用或与化疗或其他靶向疗法联合使用。
1.1.西妥昔单抗
受体酪氨酸激酶拮抗剂类别中的一个突出代表是西妥昔单抗(Erbitux®; Merck KGaA/Bristol-Myers Squibb),这是一种嵌合体人-小鼠单克隆IgG1抗体,针对EGFR(表皮生长因子受体)。它通过抑制内源性配体结合、细胞运动、侵袭性、转移和促进凋亡来发挥作用。西妥昔单抗获批用于头颈部鳞状细胞癌(SCCHN)与放疗联合治疗局部或区域性晚期疾病,与基于铂的疗法联合治疗局部或转移性疾病,或作为单药治疗在基于铂的疗法后进展的复发或转移性疾病。它还获批用于与伊立替康联合治疗转移性结直肠癌,用于对基于伊立替康的化疗耐药的患者,或作为单药治疗在患者已经接受过伊立替康和奥沙利铂方案或对基于伊立替康的化疗不耐受的患者,以及与伊立替康、5-FU、亚叶酸联合治疗一线治疗。
1.2.曲妥珠单抗
针对受体酪氨酸激酶的高效单克隆抗体的另一个例子是曲妥珠单抗(Herceptin®; Genentech)。它与人类表皮生长因子受体2蛋白(HER2/neu)结合,并引起免疫介导的反应和HER2的内化和下调以及细胞周期抑制因子的上调。这最终导致抑制细胞增殖和诱导凋亡。曲妥珠单抗还通过诱导抗血管生成因子和抑制促血管生成因子来介导抗血管生成效应。它获批用于HER2过表达的阳性淋巴结乳腺癌的辅助治疗,作为包含阿霉素、环磷酰胺和紫杉醇或多西他赛或与多西他赛和卡铂的方案的一部分,或作为单药治疗在多模式蒽环类基础治疗后。它也获批用于转移性乳腺癌,其中肿瘤过表达HER2蛋白,包括与紫杉醇联合的一线治疗和在患者已经接受过一种或多种化疗方案的转移性疾病的单药治疗。另一个适应症是转移性胃癌,用于一线治疗HER2过表达的胃癌或胃食管结合部腺癌患者,与顺铂和卡培他滨或5-氟尿嘧啶联合使用。
由曲妥珠单抗衍生的ADC药物ado-trastuzumab emtansine(Kadcyla®; Genentech)获批用于治疗HER2阳性转移性乳腺癌患者。该分子由与细胞毒素DM1(emtansine)共价连接的曲妥珠单抗组成。
1.3.利妥昔单抗
除了受体酪氨酸激酶,CD(分化群)抗原也是治疗性抗体的常见靶标。属于这一类的一个突出例子是利妥昔单抗(MabThera®; Roche)。这是一种针对正常B细胞和大多数低级别以及一些高级别B细胞淋巴瘤上发现的CD20的嵌合体单克隆抗体。它的作用机制包括诱导抗体依赖性细胞毒性(ADCC)和补体依赖性细胞毒性(CDC),以及诱导凋亡。利妥昔单抗获批用于复发或难治性低级别或滤泡性CD20阳性B细胞非霍奇金淋巴瘤(NHL)作为单药治疗,与一线化疗联合用于滤泡性CD20阳性B细胞NHL,以及在患者在接受利妥昔单抗联合化疗后取得完全或部分反应时作为单药维持治疗。其他适应症包括一线联合化疗后的非进展性低级别CD20阳性B细胞NHL作为单药治疗,以及与CHOP(环磷酰胺、羟基柔红霉素、Oncovin®, 强的松)或其他蒽环类基础化疗方案联合用于先前未治疗的弥漫性大B细胞CD20阳性NHL。它还获批用于慢性淋巴细胞白血病(CLL)与氟达拉滨和环磷酰胺联合用于先前未治疗和先前治疗过的CD20阳性CLL,以及其他免疫性疾病,如类风湿性关节炎和肉芽肿性多血管炎和显微镜下多血管炎。
肿瘤学领域的一个重要最新发现是免疫检查点分子,这些分子抑制抗癌免疫反应。这些蛋白质包括程序性细胞死亡蛋白-1(PD-1)、其配体程序性死亡配体1(PD-L1)和2(PD-L2),以及细胞毒性T淋巴细胞相关蛋白4(CTLA-4),等等。已经开发出免疫检查点蛋白的抑制剂,以“解除”通常受阻的抗癌免疫反应的“刹车”。这种免疫检查点的调节成为治疗多种实体恶性肿瘤的一种手段,因为在许多患者中看到了持久的反应和与传统化疗药物相比改善的副作用概况。
1.4.伊匹单抗
伊匹单抗(Yervoy®; Bristol-Myers Squibb)是目前唯一获得FDA批准的抗CTLA-4抗体。这种完全人类抗体结合并阻断CTLA-4与其配体CD80/CD86的相互作用,导致T细胞的激活和增殖,因此被认为在维持对癌细胞的积极免疫反应中发挥关键作用。伊匹单抗获批用于无法切除或转移性黑色素瘤(2011年),以及与Opdivo联合用于晚期肾细胞癌和转移性结直肠癌(2018年)。
2012年报道了第一个研究抗PD-1抗体的第一阶段I试验,此后该领域有了显著增长。最广泛研究的PD-1抑制剂由nivolumab(Opdivo®; Bristol-Myers Squibb)和pembrolizumab(Keytruda®; Merck Sharp & Dohme)代表,尽管这个类别中还存在其他几种mAbs。nivolumab和pembrolizumab都属于IgG4亚类,但每种的表位结合区域不同。两者都对PD-1具有高亲和力和高特异性,并阻断PD-L1的结合。
1.5.Nivolumab
Nivolumab于2014年12月首次获得FDA批准,用于治疗伊匹单抗失败后的无法切除/转移性黑色素瘤(如果BRAF V600突变阳性,则还包括BRAF抑制剂)。进一步的皮肤癌相关适应症包括与伊匹单抗联合治疗BRAF V600野生型、无法切除/转移性黑色素瘤和完全手术切除后的III期黑色素瘤的辅助治疗。2017年,nivolumab获得批准,作为二线单药治疗转移性或手术无法切除的尿路上皮癌,这些患者在先前接受至少一种基于铂的化疗方案后进展或复发。其他适应症包括转移性DNA错配修复缺陷/微卫星不稳定性高结直肠癌;在化疗后进展或复发的复发性SCCHN;在先前接受过血管内皮生长因子抑制剂治疗后失败的肝细胞癌(HCC);在自体干细胞移植和移植后brentuximab vedotin后进展的经典霍奇金淋巴瘤(cHL);在先前接受基于铂的化疗后进展的转移性鳞状非小细胞肺癌(NSCLC)和非鳞状NSCLC;有先前抗血管生成治疗历史的晚期肾细胞癌(RCC);与伊匹单抗联合用于先前未治疗的晚期肾细胞癌;在先前接受基于铂的化疗和另一种治疗线后疾病进展的小细胞肺癌(SCLC)。
1.6.Pembrolizumab
Pembrolizumab于2014年9月首次获得FDA批准,用于治疗黑色素瘤。此后,适应症已扩大;包括在伊匹单抗治疗后疾病进展的转移性黑色素瘤,如果BRAF V600突变阳性,则还包括BRAF抑制剂,以及III期疾病切除后的辅助治疗。其他适应症包括作为二线治疗的宫颈鳞状细胞癌(CSCC);在多种先前治疗后进展的复发性、晚期胃或胃食管结合部(GEJ)腺癌,已知肿瘤PD-L1表达;一线治疗转移性/不可切除复发性SCCHN,对于已知PD-L1表达的肿瘤单独使用和与基于铂的化疗和氟尿嘧啶联合使用;作为先前接受过索拉非尼治疗的患者的单药治疗的肝细胞癌(HCC);在接受三线或更多线治疗后难治性或复发性cHL;成人和儿童局部晚期或转移性默克尔细胞癌(MCC)的一线治疗;已知肿瘤PD-L1表达的转移性NSCLC,在先前接受基于铂的化疗后进展;已知肿瘤PD-L1表达的转移性SCLC,在先前接受基于铂的化疗和至少一种其他治疗线后进展;在接受两线化疗后复发的复发性/难治性原发性纵隔B细胞淋巴瘤(rrPMBCL);以及作为晚期疾病患者的一线治疗的肾细胞癌(RCC)。除此之外,FDA在2017年批准pembrolizumab作为第一个组织不可知的癌症治疗,用于表达MSI-H或dMMR的无法切除或转移性实体瘤,这标志着FDA首次基于生物标志物表达而非特定疾病进行批准。目前的批准适用于在治疗后进展且没有其他当前治疗选择的实体瘤。
1.7.Avelumab
虽然抗PD-1疗法为PD-1/PD-L1轴的调节铺平了道路,但针对PD-L1的mAbs研究紧随其后。Avelumab(Bavencio®; Merck/Pfizer)是一种治疗性抗PD-L1 mAb的例子。它于2017年3月首次获得FDA批准,用于治疗12岁及以上患者的转移性MCC,随后在2017年5月获得加速FDA批准,用于治疗对基于铂的化疗耐药12个月的转移性尿路上皮癌。它还于2019年5月获批与阿西替尼联合用于晚期RCC患者的一线治疗。
1.8.阿达木单抗
尽管肿瘤学显然是最重要的适应症,但治疗性抗体的临床应用领域并不仅限于此。治疗风湿性疾病的单克隆抗体中的一个突出例子是阿达木单抗(Humira®; AbbVie)。阿达木单抗是一种完全人类单克隆抗体,通过结合TNF-α并阻断其与p55和p75细胞表面TNF受体的相互作用,从而实现免疫抑制。它是FDA于2002年12月批准的第一种用于治疗中度至重度活动性成人类风湿关节炎的人类单克隆抗体。其他适应症包括银屑病性关节炎(2005年)、强直性脊柱炎(2006年)、克罗恩病(2007年)、幼年特发性关节炎(2008年)、慢性斑块状银屑病(2008年)、溃疡性结肠炎(2012年)和化脓性汗腺炎(2015年)。除了传统的单克隆抗体,人们对于开发双特异性抗体(BsAbs)用于治疗应用的兴趣日益增加。在过去十年中,致力于BsAbs的文章数量一直在稳步增加。《自然评论药物发现》杂志在2014年将BsAbs称为“下一代抗体”。双特异性抗体在本书的另一章中有详细讨论。然而,这里应简要提及两个临床应用中的BsAbs示例:blinatumomab(Blincyto®; Amgen)和emicizumab(Hemlibra®; Roche)。
1.9.Blinatumomab
Blinatumomab(Blincyto®; Amgen)是一种双特异性CD19导向的CD3“T细胞引导器”。它结合在B细胞谱系来源的细胞和T细胞表面表达的CD19和CD3,分别导致内源性T细胞的激活和通过细胞毒性T细胞溶解CD19阳性的良性和恶性B细胞。它目前被批准用于B细胞前体急性淋巴细胞性白血病(ALL)在第一次或第二次完全缓解中,最小残留疾病大于或等于0.1%,以及复发或难治性B细胞前体ALL。
1.10.Emicizumab
Emicizumab(Hemlibra®; Roche)是一种双特异性抗体,它结合在激活的凝血因子IX和因子X上,从而介导后者的激活。这实际上是健康个体中凝血因子VIII的功能,但在血友病A患者中缺失。Emicizumab于2017年11月获得批准,用于治疗对其他治疗产生抵抗的血友病A患者,随后于2018年4月获得批准,用于尚未对其他治疗产生抵抗的患者。
上述讨论的治疗性抗体的额外概览也见于表1。
表 1 列出了选定并批准的治疗性单克隆抗体,并参考了各自的抗体类型、靶点、适应症和作用机制。
2.抗体在诊断中的应用
由于抗体显示出高亲和力和高抗原特异性,它们是疾病诊断和预后评估中非侵入性体内成像和体外免疫测定的理想候选物。抗体应用于肿瘤学、免疫学、微生物学、血液学和病理学等多个学科。此外,它们是识别通过病毒、细菌或寄生虫传播的传染病、诊断代谢紊乱和癌症成像的有用工具。
明确识别给定的传染病病原体不仅对特定患者重要,对公共卫生也很重要。在这方面,对国家卫生研究所来说,区分人类群体中的大流行和仅局部感染是至关重要的。及早识别大流行细菌株或病毒,特别是当感染可以无症状或潜伏时,有助于及时采取所需行动,防止疾病传播。例如,检测由结核分枝杆菌引起的结核病(TB)的一种经过验证的方法是使用商业测试套件Xpert® MTB/RIF(Cepheid)进行特定的嵌套PCR(聚合酶链反应)方法,或者培养细菌,这可能需要数周时间才能获得可靠的结果。Xpert® MTB/RIF测试是一种完全自动化的核酸扩增测试。它极大地促进了控制全球结核感染和降低疾病流行率的目标,因为它是一种快速且敏感的诊断工具。与培养细菌的过程相比,它可以快速提供结果,但成本较高,需要特殊的处理设备(GeneXpert, Cepheid)来提供结果。已经有改进的早期结核病检测方法可用,如Qiagen的QuantiFERON®-TB Gold-Plus(QTF-Plus)干扰素-γ释放测定。QTF-Plus是一种两步测定,包括在全血样本中进行干扰素ɣ(IFNɣ)体外刺激步骤,随后进行酶联免疫吸附测定(ELISA),使用小鼠单克隆抗-INFɣ抗体来量化与M. tuberculosis感染相关的IFNɣ释放量。QTF-Plus需要熟练的操作员和实验室基础设施才能应用。新开发的现场检测试验利用单特异性或双特异性抗体在夹心型、一步法测定中结合拭子或尿液样本中的分枝杆菌脂阿拉伯聚糖(LAM)。基于这种方法的商业免疫学测试套件包括,例如,Determine®-TB Alere(Abott)和FujiLAM(Fujifilm)(www.who.int)。
另一个例子是对患者进行呼吸道合胞病毒(RSV)感染的检测。RSV是一种常见的呼吸道病毒,它引起的症状通常较轻,但对于1岁以下的儿童来说可能会很严重,它是细支气管炎和肺炎的主要原因。除了使用实时PCR(RT-PCR)方法作为检测RSV感染的黄金标准之外,还有CerTest RSV(CerTest Biotec S.L.)这样的定性测试套件可用,它不那么复杂。这是一种一步式彩色色谱免疫分析,通过检测鼻拭子、鼻咽冲洗液或抽吸物样本中的RSV抗原,非常快速地提供关于个人感染状态的信息。尽管这种测试能够快速得到结果,但在特定患者亚群中其敏感性要低得多。CerTest基于色谱免疫分析方法,用于检测来自患者呼吸道分泌物样本的RSV抗原。这种技术以及上述描述的检测结核感染的测试如Determine®-TB Alere背后的技术被称为侧流免疫分析(LFIA)。LFIAs不仅在医疗应用中有用,还用于检测药物滥用、农业安全、动物健康和食品质量。最早的测试之一是检测女性尿液中的人类绒毛膜促性腺激素(hCG),以确认或排除妊娠。LFIA的一个优点是患者可以直接应用,技术简单、快速且成本低。该测试甚至可以在没有熟练人员或实验室设施的情况下进行,这使得它对于没有健全卫生基础设施的发展中国家具有吸引力。根据WHO的特点,LFIAs被描述为ASSURED:负担得起、敏感、特定、用户友好、快速和稳健、无需设备、可交付给最终用户。本节重点介绍使用抗体识别的LFIAs。也在开发利用核酸探针的测试(NALFIA,核酸侧流免疫分析)。对于NALFIA,分析物是通过PCR产生的扩增子,在分析测试条之前。使用特定的引物在扩增子上附加两个不同的标签,随后通过测试条上特定标签的单克隆抗体进行检测。与传统PCR分析相比,这种联合方法更快,因为扩增子不再需要通过电泳分离了。例如,PCR混合物中的扩增子可以通过特定引物用生物素和FITC标记,并在NALFIA的样品垫上添加后,被金纳米粒子标记的单克隆抗FITC抗体结合。这个复合物通过膜迁移并在测试线被固定的抗生物素单克隆抗体结合,金纳米粒子集中并产生与混合物中扩增子浓度成比例的颜色信号。Pecchia和Da Lio描述了这种方法,并将其用于检测土壤样本中的真菌病原体Macrophomina phaseolina。
LFIAs可以用来检测抗体和其他抗原,如激素、肽或毒素,从血液、血清或其他液体和复杂样本中。该方法依赖于色谱和免疫染色的结合。在LFIA技术的初期,测试被设计为只给出定性结果,如信号的出现或缺失,转化为是或否的结果。现在正在开发的测试可以提供半定量结果,并与自动化读取设备结合使用。图1显示了一个典型的测试条构造。测试条由许多不同的元素组成,通常比看上去更复杂。含有分析物的液体样本被施加到样品垫上,在那里它与重组缓冲液、盐和表面活性剂或其他液体混合。这一步对样本准备很重要,确保恒定的流速和样本向结合垫和测试控制线的控制分布,对抗原-抗体相互作用至关重要,因为蛋白质的溶解度受pH影响。许多抗体的等电点(pI)在pH 5.5和7.5之间。因此,pH 7.0和7.5之间可能是最佳的,缓冲条件应相应调整。另一方面,流速由膜本身的材料决定。硝酸纤维素是一种常用的材料。其他如聚偏氟乙烯、改性尼龙和聚醚砜。有利的膜材料具有优越的毛细作用力和恒定的流速,并允许在测试和控制线上容易结合和固定抗体。结合机制主要是静电和疏水相互作用。固定能力由聚合物表面积、孔隙度、厚度和材料本身的结构特征定义。在施加液体样本后,它迁移到结合垫。这持有检测复合物并将样本和检测复合物传递到膜和测试控制线。与胶体金纳米粒子结合的识别抗体是通常用于结合垫的检测复合物。纤维素纳米珠、乳胶珠、顺磁性珠或荧光分子也可以使用。选择识别/捕获抗体是设计特定LFIA中最重要的部分,因为结合特性如抗体的结合常数(KD)和特异性对测试灵敏度和背景信号有很大影响。信号在其最简单的形式是一个比色信号,它是由分析物相关联的聚集(夹心测定)或解聚(竞争测定)产生的。识别抗体被吸收到金颗粒上,并且可以结合到复杂样本中的分析物。其他标签可以是荧光染料、发光分子和量子点。使用这些标签可能会提高LFIA的灵敏度,但不能再由操作员直接用肉眼检测,并且需要额外的设备,如荧光读取器。Shi等人使用超顺磁性纳米粒子和磁性读取器,将测定灵敏度提高了十倍。通过应用酶信号放大反应可以增强比色信号。辣根过氧化物酶(HRP)或碱性磷酸酶(AP)在提高ELISA灵敏度方面都有很好的效果,尽管也用于LFIAs。测试条的末端有一个吸收垫。它的主要功能是吸收液体,从而增加分析样本的体积。
图1 展示了标准侧流测定(侧面视图)的示意图。测试条通常位于一个塑料外壳内,外壳有一个或在多重格式下有不同数量的开口用于样本管理,以及一个窗口用于观察测试和控制线的结果。液体样本通过样本端口被施加到样本垫上,在那里它与重组缓冲液组分和化学品如洗涤剂、表面活性剂或封闭剂以及其他根据测试的具体应用而变化的物质混合。样本迁移到重叠的结合垫上,检测复合物就位于那里。复合物被重组并且随着样本移动到膜上,在那里它通过测试和控制区域。在测试条的末端,吸收垫吸收液体并增强测试条的整体容量。吸附垫通过这种方式增加测定的灵敏度。在测试和控制线测定中,特定的捕获抗体被固定,它们捕获分析物-检测器或控制复合物。
总的来说,LFIAs可以分为直接和间接测定。激素和其他蛋白质和肽类分析物通常通过夹心测定进行分析,因为这类分析物通常具有多个表位,分析物可以被不同的抗体种类结合,这对于双重抗体夹心测定是必要的。半抗原和小化学物质如药物及其代谢产物通常通过竞争或抑制测定进行分析。因此,LFIAs像其他免疫测定格式一样被设计。与其他复杂格式如ELISA不同,它们是简单的基于纸张的分析测试,并且可以设计成微阵列和多重格式,提供快速结果,无需训练有素和熟练的操作员。尽管它们有缺点,如定量结果较少和灵敏度通常较低,但它们在临床护理和近患者诊断领域做出了巨大贡献。
酶联免疫吸附测定(ELISA)非常特异和灵敏,能够检测和定量简单或复杂样本中非常低的分析物浓度。其原理基于抗原和抗体之间非常特异的相互作用。它的应用在科学和诊断中有许多,例如,检测自身免疫疾病生物标志物。这些可能是患者血清样本中的自身抗体。通常使用三种类型的ELISA,如图2所示:间接ELISA、夹心ELISA和竞争ELISA。在间接ELISA中,含有分析物的样本(例如,患者的血清)被包被到微孔板的孔中。在阻断剩余结合位点之后,添加检测抗体和与初级检测抗体特异性结合的酶标记的二抗。添加底物后,可以使用特定的ELISA读取设备测量转化为有色产物的过程。也可以开发基于化学发光和荧光的报告分子,并可能提高测定灵敏度。在这方面需要特殊设备。信号强度与样本中分析物浓度直接相关,并与标准曲线进行比较。为了准备标准曲线,必须有纯化的分析物样本,以便同时分析标准曲线和样本稀释液。分析物浓度与信号强度之间的线性关系受到狭窄动态范围的限制。间接ELISA通常用于识别和定量如抗体或人血清样本中的细胞因子水平,例如,诊断内分泌疾病(人类IL-13 Quantikine ELISA KIT, R&D Systems, Inc.)。间接ELISA方法容易受到基质效应的影响,如果分析物是血或血清等复杂基质的一部分,可能会抑制完整分析物的恢复。通过稀释血清样本可以限制不利的基质效应。通过使用特定的捕获抗体将分析物固定在板孔表面,ELISA可以非常特异。在夹心ELISA中,固定的捕获抗体从基质中结合分析物,然后可以使用酶标记的检测抗体检测针对不同表位的初级抗体。剩余结合位点的阻断不充分或洗涤不充分会导致假阳性结果,因为分析物会非特异性地结合到孔表面,或者未结合的检测抗体残留在溶液中。酶标记的二级检测抗体结合捕获的分析物,并在添加底物后实现比色读出。分析物被夹在两种抗体之间。PerkinElmer, Inc.的Alliance HIV-1 p24 ELISA测试是检测血清、血液和细胞培养样本中病毒标志物衣壳蛋白p24的常用测试套件。感染初期p24水平非常低,以及感染者血液样本中游离p24抗原和抗p24抗体的复合物,可能导致检测到的感染不一致。常规ELISA测试很难检测到复合抗原。可以应用基于HRP的光化学信号放大方法,将该ELISA的灵敏度提高多达40倍。在竞争ELISA中,样本中检测抗体和结合抗原的复合物被添加到孔中,孔表面包被重组纯化抗原。样本中的分析物(分析物)和包被抗原竞争与抗体结合。在这种设置中,信号强度的降低与分析物浓度相关。
此外,抗体在识别肿瘤疾病中的异常细胞和识别起源细胞谱系方面也很有帮助,这对于癌症类型的诊断和后续治疗的确定至关重要。例如,抗体用于通过流式细胞术免疫表型分类从淋巴结细针抽吸物、组织样本和其他体液中的淋巴瘤亚型。在这种方法中,可以通过同时应用几种与不同荧光团结合的特定单克隆抗体,平行检测多个生物标志物,例如细胞表面的抗原。例如,可以通过检测这些抗原的表达模式的修改来识别恶性细胞。在流式细胞术中,含有待评估活细胞的患者样本预先与抗原特异性荧光标记的单克隆抗体一起孵育。在流式细胞仪中,细胞被分散,并以悬浮状态逐个通过激光束。被标记的细胞被激光激发,并发射与荧光团光谱相对应的特定波长的光,由探测器测量。使用一套合适的标记抗体和激光源,可以分析复杂人群中每个细胞的各种物理参数,这些参数产生关于表面抗原表达模式和细胞的粒度和大小的信息。这与IHC相反,IHC一次只能评估一个或两个标记。为了亚型化淋巴瘤,分析白细胞标志物的表型表达是有利的。这些标志物的表达模式可以通知细胞类型的起源和分化阶段,可以预测肿瘤细胞克隆在治疗中的反应。在这方面,流式细胞术使得可以同时、多参数和定量分析几个表面标志物,并有助于区分,例如,慢性淋巴细胞性白血病(CLL)和更具侵略性的白血病类型。治疗后,流式细胞术用于分析在治疗期间未被消除的最小剩余恶性细胞的数量,这些细胞可以引发癌症复发。这称为最小残留病,是慢性淋巴细胞性白血病的可靠预后标志。
在治疗期间,监测治疗反应以及疾病进展和严重程度是有利的,通常也是必需的。一个重要的例子是乳腺癌肿瘤的分类。预后和治疗决策主要取决于肿瘤分期、肿瘤分级、激素受体状态和HER2状态。只有HER2阳性肿瘤才使用抗HER2抗体曲妥珠单抗进行治疗。通常使用两种不同的方法来分析乳腺癌肿瘤的HER2状态。FISH(荧光原位杂交)分析HER2基因扩增,而IHC(免疫组织化学)分析组织样本中HER2的表达和分布。HER2过表达通常与预后不良相关。FDA批准的测试套件包括,例如,HercepTest™ 、InSite® (BioGenex Laboratories Inc.)、Bond Oracle™ (Leica Biosystems)和Ventana HER2 Pathway® System (Ventana Medical Systems, Inc.) 。它使用兔单克隆抗HER2抗体(克隆4B5)和过氧化物酶结合的二抗,通过免疫组织化学测定半定量分析甲醛固定和石蜡包埋的乳腺癌组织样本的HER2状态。不幸的是,测试程序和样本处理中的变量会影响测试结果。这些是固定剂的类型、固定时间、石蜡块的存储和切片的厚度(手动 Agilent/DAKO)。甲醛处理通常对初级检测抗体的表位识别产生不利影响,这种影响可能对染色模式产生很大影响。事实证明,通过FISH分析HER2基因扩增是在这方面更可靠的诊断技术。
在免疫分析检测试剂的特殊类别中,双特异性抗体分子代表了一类。在诊断分析中使用双特异性抗体可以减少分析复杂性,通过减少程序步骤总数和提高单特异性抗体的灵敏度。这是通过它们固有的结合两个不同表位的能力实现的。在免疫分析中,双特异性检测抗体可以用一个臂结合分析物,用另一个臂结合报告分子。这种安排的优点是报告分子(例如,FITC(荧光素)或酶)和抗体不再彼此共价结合,这可能会对它们的功能产生不利影响。
免疫PET(基于免疫的正电子发射断层扫描)是癌症成像的应用之一。免疫PET用于分析体内肿瘤抗原的表达和分布,基于此,有助于选择最合适的靶向治疗。免疫PET探针通常由正电子发射放射性同位素标记的单克隆抗体组成,这些抗体特异性结合肿瘤相关抗原、肿瘤细胞表面分子或生物标志物,以及PET扫描仪。在这方面的一个关键方面是抗体分子的生物半衰期和放射性同位素的物理半衰期需要平衡。由于抗体由于其大尺寸(150 kDa)和FcRn(新生儿Fc受体)循环而在体内保留时间较长,它们与较小分子(如重组抗体片段)相比,肿瘤穿透性也较差。因此,它们需要与具有适当半衰期的放射性同位素耦合,因为成像通常在注射后1天进行,以实现探针的生物分布。抗体探针应用于循环中,并结合肿瘤相关抗原,对病变进行特异性标记。在那段时间里,患者会接触到一定量的辐射,这随着探针在体内的保留时间而增加。改进这种方法的一个例子是,将双特异性抗体的一个结合位点设计成对半抗原的特异性。半抗原本身被放射性同位素标记,例如,用68Ga或18F。另一个结合位点特异性结合肿瘤相关抗原CEA(癌胚抗原)。CEA 半抗原双特异性抗体显示出特异性肿瘤靶向和对CEA阴性组织的较小靶向。这种使用双特异性抗半抗原抗体的预靶向方法,从循环中更快地清除放射性同位素,没有非特异性标记,并且对肿瘤的可视化良好且快速。它减少了患者接触同位素的总体时间,这对患者可能是一个巨大的好处。另一种方法是使用较小的抗体片段,如F(ab)2或scFv片段,以提高靶向的清除率。
图2 展示了三种常用的ELISA格式,用于诊断应用。(a) 显示了直接ELISA的设置,其中感兴趣的抗原(分析物)被包被到ELISA板的孔表面。抗原通过酶标记的检测抗体结合,或者为了信号放大,通过检测抗体然后通过多克隆酶标记的二级抗体结合。在 (b) 中,以示意图形式展示了夹心型ELISA测定。分析物通过捕获抗体的结合附着到孔表面,并通过另一个表位被酶标记的检测抗体结合,或者再次通过使用多克隆酶标记的二级抗体进行信号放大。(c) 显示了竞争ELISA设置的一个例子。要检测的分析物被固定到孔表面,并且可以被酶标记的检测抗体结合。如果样本中分析物的浓度增加,检测抗体更有可能结合到可溶性分析物上,这转化为信号强度的降低。
3.抗体在科学中的应用
抗体对特定抗原的极高灵敏度和特异性也使它们成为许多研究应用的理想试剂。事实上,随着现代生物技术大规模生产的便利,抗体已经成为生物医学研究的主要工具。单克隆(均质同种型和抗原特异性)和多克隆(异质同种型和抗原特异性)抗体都可以从工业供应商那里获得。多克隆抗体是从免疫目标抗原的动物血清中分离出来的。它们包含针对同一抗原的不同表位的不同抗体的混合物,并且可能还含有针对不相关蛋白的抗体,这可能会影响测定结果。此外,多克隆抗体的供应依赖于来源动物,因此没有两批针对特定抗原的多克隆抗体是相同的。相比之下,单克隆抗体来自杂交瘤或通过表达载体重组制备,两者都确保了均质抗体的持续供应。
3.1.免疫沉淀
免疫沉淀(IP)是一种使用抗体从水溶液中沉淀或“拉下”其相应目标抗原的方法,例如细胞裂解物或生物流体。沉淀过程是通过使用特殊珠子来促进的,这些珠子与抗体的Fc区域结合(通常是通过抗Fc抗体或蛋白A/G的共价结合)。珠子本身通常由琼脂糖、琼脂糖或其他合成聚合物组成。通过离心、磁场力或其他机械方法实现珠子上抗体-抗原复合物的分离。IP测定通常用于许多生化、细胞或分子生物学应用。一个基本应用是简单地纯化目标蛋白以进行后续测定,如电泳或西方印迹(见下文)。IP也可以用来分析多种蛋白质的相互作用。在这些情况下,使用抗体沉淀目标蛋白,并使用后续测定(如质谱分析)来确定是否有其他蛋白被拉下复合物。
3.2.染色质免疫沉淀
染色质免疫沉淀(ChIP)是IP的一种特殊变体,用于分析蛋白质与核酸的相互作用。该方法最初是为评估RNA聚合酶II与其目标基因核苷酸序列而开发的。在这个过程中,细胞被固定以交联DNA与任何结合蛋白。在细胞裂解和DNA-蛋白质复合物裂解成100-300碱基对的片段后,使用针对感兴趣蛋白(例如,转录因子)的抗体按照标准IP协议进行免疫沉淀。DNA-蛋白质复合物最终通过解决交联来解离,并通过PCR扩增分析沉淀的DNA片段。ChIP也可以用来分析其他与DNA共沉淀的蛋白质,通过质谱分析。有时化学交联可能会改变抗原表位的结构,导致抗体结合的破坏。对于这种情况,可以进行NChIP,即省略交联步骤并在天然抗原上进行IP的ChIP变体。然而,这种策略仅限于与DNA强烈结合的目标蛋白。ChIP的最新进展是ChIP-chip,即基因组范围内的ChIP分离DNA的微阵列分析,以及ChIP-seq,即在免疫沉淀DNA后进行高通量测序。
3.3.西方印迹
西方印迹(WB)是一种方法,它将凝胶电泳的分辨率与抗体检测的特异性结合起来。在这个过程中,使用十二烷基硫酸钠-聚丙烯酰胺凝胶电泳(SDS-PAGE)分离蛋白质,然后通过电荷转移到吸收性印迹膜上。对于那些在蛋白质变性后不识别其相应目标抗原的抗体,也可以应用原生PAGE(不含SDS)。蛋白质转移后,印迹膜被封闭以减少非特异性蛋白质结合,随后与目标蛋白特异性的初级抗体孵育。由于初级抗体通常没有标记,因此使用标记的二抗来检测,二抗特异性结合初级抗体的Fc部分。相应的标签通常是用于比色或化学发光反应的酶,或者是荧光团,这取决于后续分析的类型。WB可以用来检测抗原的存在和数量、其分子量以及抗原提取的效率。这种方法在处理不溶性、难以标记或容易降解的抗原时特别有用,因此不适合如免疫沉淀等程序。
3.4.酶联免疫吸附测定(ELISA)
ELISA方法已在“抗体在诊断中的应用”部分描述,因为它是一种成熟且稳健的方法,用于检测和定量复杂生物样本(如人血清)中与疾病相关的极低量的分析物。一般来说,酶联免疫吸附测定是一种识别和分析流体中分子浓度的方法。它依赖于抗体与其特异性抗原的非常特异性和高亲和力的相互作用。用于ELISA的酶包括,例如,β-半乳糖苷酶、葡萄糖氧化酶、过氧化物酶和碱性磷酸酶。如果添加了特定的可溶性底物,就会发生酶-底物反应,并产生在分光光度计上在400-600 nm处读取的比色产品信号,根据标准曲线通知分析物的浓度。ELISA通常用于肽和蛋白质分析。除了其他非常敏感和更现代的方法外,它仍然是一种稳健、简单且经常应用的测定系统,不需要太多的自动化。尽管如此,包含移液机器人、微孔板洗涤器和吸光度读数器的完整自动化系统是可用的(参见,例如,Hamilton公司)。在1975年Köhler和Milstein引入的杂交瘤技术用于单克隆抗体生产期间,ELISA用于分析免疫动物的血清抗体滴度。在抗体产生B细胞和不朽骨髓瘤细胞融合后,相应的杂交瘤细胞产生单克隆抗体。使用ELISA筛选细胞上清液,以识别产生抗体的杂交瘤细胞。在使用噬菌体展示进行重组抗体发现时,噬菌体-ELISA应用于筛选后富集噬菌体池的生化特征。
3.5.免疫组织化学/免疫细胞化学
免疫组织化学(IHC)和免疫细胞化学(ICC)通常是用于原位检测组织和细胞内蛋白质存在和位置的方法。虽然ICC是在从周围细胞外基质中移除的完整细胞上进行的,但IHC是在固定的整个组织切片上进行的(图3)。这两种方法都使用单克隆或多克隆抗体来检测目标结构。然而,重要的是要考虑后者是识别多个表位的抗体的异质混合物,这也可能导致非特异性结合。染色可以通过直接标记初级抗体或使用标记的二抗来完成,二抗特异性结合初级抗体的恒定部分。根据后续检测方法的不同,可以使用不同的染色报告器。使用酶联抗体和比色底物的比色染色通常使用。这种方法相对容易,幻灯片可以通过标准显微镜分析。缺点是可能由于内源性酶活性而导致更高的信号背景,以及每个样本只能针对一个或两个抗原。另一种方法是使用荧光标记抗体(免疫荧光),这允许同时标记和检测多个抗原。这可以通过使用来自不同物种或亚类的初级抗体以及相应的标记二抗来实现IHC和ICC。对于高分辨率分析,也可以应用免疫金染色(IGS)。这种方法使用与不同大小的金颗粒链接的抗体,允许在单个样本中检测不同的抗原。样本分析最终在高分辨率的电子显微镜扫描中进行,具有高灵敏度,允许在细胞和组织内非常精确地定位目标抗原。IHC和ICC在基础研究中广泛用于理解生物标记物和不同细胞或生物组织部分中差异表达蛋白的分布和定位。
图3 展示了免疫组织化学程序的示意图。组织样本被安装在载玻片上(a)。组织样本与特异性初级抗体孵育(b)。组织样本与标记有报告分子的二级抗体孵育,该二级抗体特异性结合初级抗体的恒定区域(c)。
3.6.免疫PCR和邻近连接测定
免疫PCR是ELISA和聚合酶链反应(PCR)的结合。在这种情况下,检测抗体与DNA寡核苷酸链接,该寡核苷酸通过PCR扩增。扩增的DNA分子可以使用标准荧光方法检测。邻近连接测定(PLA)是一种技术,它扩展了经典免疫PCR的能力,以包括以高特异性和灵敏度检测蛋白质相互作用。该方法基于使用带有寡核苷酸标记的二抗(称为PLA探针)。这些抗体结合针对目标抗原的不同初级抗体的恒定区域。当PLA探针彼此靠近(大约20-40 nm,例如,当两个分析的目标抗原相互作用或形成蛋白质复合物的一部分时),寡核苷酸探针可以杂交并在添加两个“连接寡核苷酸”和DNA聚合酶后参与循环DNA合成。产生的扩增的圆形结构仍然共价连接到其中一个PLA探针上,并且可以通过标准荧光方法再次检测。
3.7.流式细胞术
流式细胞术是一种高度复杂的方法,用于分析单个细胞(包括细菌和微生物细胞)的多个物理参数,这些细胞来自含有大量细胞的样本,并具有高通量。也可以分析人工颗粒,如可以装载蛋白质和荧光分子的聚合物珠子。因此,该方法在临床中用于支持细胞水平的疾病诊断,例如免疫表型(见“抗体在诊断中的应用”),以及在科学中筛选大型肽和基于蛋白质的文库,用于定向进化。流式细胞术的原理是通过被分析的细胞和颗粒散射和发射光。给定细胞的形态结构和荧光团装载与光散射和荧光发射相关。流式细胞术设备的重要组件包括流体学、光学、探测器、光电倍增器和计算机。它们共同工作,将含有细胞的液流和激光束聚焦到流动室,使细胞逐一通过激光,通过探测器检测发射和散射的光。检测荧光信号需要特殊的滤光片,这些滤光片依赖于发射荧光的波长。探测器下游的光电倍增器将光信号转换为放大的电子信号。
对于科学应用来说,将流式细胞术与分选单元耦合的可能性特别吸引人。通常,使用特殊的FACS(荧光激活细胞分选)机器。FACS能够从大型异质细胞群体中分离出具有定义参数的单个细胞。通过使含有细胞的液滴通过由两个偏转板产生的强电场来偏转液滴,从而实现单个细胞的分选。在抗体工程领域的定向进化方法中,可以从在微生物细胞上展示的大型基于抗体的文库中分离出具有改进特性的结合物,例如特异性或结合常数(KD)。
流式细胞术的重要发现是量子点,它在光谱分辨率方面显示出优越的特性,并减少了传统荧光团(如FITC(荧光素)或PE(R-藻红蛋白))所知的重叠光谱问题。量子点不褪色且非常光稳定。尽管如此,它们尚未成功建立一个稳健的工具产品系列,因此在二级染色分子领域仍然由抗体-荧光团缀合物主导。
3.8.质谱
质谱(MS)是一种分析方法,用于测量离子的质量-电荷(m/z)比,以识别和定量简单和复杂基质中的分子。MS是蛋白质组学、药物发现、环境分析和生物医学研究等广泛科学领域的主要工具。然而,MS的一个常见问题是高丰度蛋白的存在,这些蛋白掩盖了一些感兴趣的蛋白。克服这个问题的策略是将MS与基于抗体的亲和方法结合。在基于免疫沉淀的质谱(IP-MS)中,使用IP捕获和隔离感兴趣的分子,然后通过MS分析。已经开发了几种定量和定性应用,通过将MS与基于抗体的免疫分析结合,提高了MS的灵敏度和特异性。2004年引入的稳定同位素标准和通过抗肽抗体捕获(SISCAPA)是一种方法,其中感兴趣的肽(在使用例如酶胰蛋白酶进行蛋白水解后)通过使用固定在流穿柱或磁性珠子上的抗肽抗体富集。通过选择仅在选定目标蛋白中出现的序列的目标肽,目标肽可以直接作为目标蛋白的定量替代品。将含有稳定同位素标签的合成目标肽以已知量添加到消化样品中,作为内部标准。由于目标肽和标准品由于稳定同位素标签的质量差异可以分别测量,它们的比率提供了目标肽量的所需定量估计。SISCAPA在蛋白质组学领域的多种研究中使用,以及在临床血液检测中,例如,用于验证和定量乳腺癌患者中的生物标志物,如人血清转铁蛋白受体(sTfR)。与SISCAPA类似的方法是免疫-MALDI(iMALDI),其中蛋白水解肽也用抗肽抗体捕获,但富集的样本随后点到特定基质上,最终通过基质辅助激光解吸/电离(MALDI)MS分析。该方法已用于诊断不同病理,如高血压和阿尔茨海默病。另一种类似方法是免疫-MRM,将多反应监测质谱(MRM-MS)与基于抗体的肽混合物富集相结合。在MRM-MS中,串联质谱仪的第一阶段选择特定质量的离子,第二阶段选择前体离子的碎片反应的离子产物进行检测。质谱免疫分析(MSIA)是一种自上而下的基于MS的方法,结合了免疫亲和分离和质谱检测。针对目标蛋白的抗体附着在安装在移液器尖端入口的多孔微柱上,可直接从生物样本中进行蛋白亲和提取。亲和捕获后,蛋白可以直接洗脱到目标板上进行MALDI MS分析,或用少量洗脱溶液进行随后的液相色谱-MS(LC-ESI MS)分析。质谱细胞术是流式细胞术和元素质谱的融合。在这种方法中,细胞上的目标蛋白用与独特稳定重金属同位素缀合的抗体标记。随后将标记的细胞雾化,通过氩等离子体使金属缀合抗体离子化。然后通过飞行时间(TOF)质谱仪分析质量-电荷比。该方法克服了基于传统荧光团的宽发射光谱的流式细胞术中的光谱重叠限制。相反,元素质谱能够以高精度区分具有不同原子量的同位素。这一根本差异使得可以使用基于质量的平台同时检测更多的细胞特征。然而,质谱细胞术的当前限制是流速低和操作成本高(与传统流式细胞术相比)。
要点: 抗体是非常多功能的工具,已经成为治疗、诊断和生物医学科学中最重要的生物分子类别。
下章预告:双特异性抗体
往期内容:
第二章:抗体:发现及特性的历史
第三章:单克隆抗体和杂交瘤细胞
第四章:抗体展示系统
第五章:转基因动物用于产生人类抗体
为促进抗体行业的交流与创新,2024年10月16-17日第七届金秋十月抗体产业发展大会如约而至。会议旨在为研究人员提供一个互动交流的平台,有助于推动抗体产业的进一步发展。
会议内容
时间:2024年10月16-17日
地点:上海张江(酒店定向通知)
规模:600-800人
主办单位:生物制品圈、抗体圈
演讲支持:Entegris、瑞孚迪、AS ONE CORPORATION
会议费用:免费FREE!(仅收取100元报名定金,含参会学习、茶歇、会议手册,定金概不退还),先到先得,报完即止!
报名方式:扫描下方二维码或点击文章最底部“阅读原文”→ 填写表格 → 报名成功(报名志愿者,承担一定工作,请慎重考虑,免交定金)!
组委会获得报名信息后,根据报名信息进行初筛,并进一步与报名者沟通确认,实现精准邀请。最终有机会进入大会微信群(严格审核通过)。
日程安排
更多嘉宾正在邀请中
识别微信二维码,添加生物制品圈小编,符合条件者即可加入
生物制品微信群!
请注明:姓名+研究方向!
版
权
声
明
本公众号所有转载文章系出于传递更多信息之目的,且明确注明来源和作者,不希望被转载的媒体或个人可与我们联系(cbplib@163.com),我们将立即进行删除处理。所有文章仅代表作者观点,不代表本站立场。
抗体药物偶联物
2022-08-04
单克隆抗体(mAb)具有高特异性并能增强免疫反应的特点,是一种潜在的病毒感染治疗剂和预防剂。而抗体工程可增强效应器功能,延长mAb半衰期。结构生物学的进步,则利于通过识别病毒蛋白中的易损区域选择和优化有效的中和mAb,并设计疫苗。COVID-19的爆发使针对严重急性呼吸综合征冠状病毒2(SARS-CoV-2)中和mAb的研发日益火热,目前已有几款mAb获得紧急使用授权(EUA)。mAb的应用不仅有益于COVID-19应对,而且还推动其他传染病的治疗和预防。在这里,我们总结了抗体发现和抗体工程的研究进展,以及抗病毒感染mAb的开发过程,这些病毒包括SARS-CoV-2、呼吸道合胞病毒(RSV)、埃博拉病毒(EBOV)、人类巨细胞病毒(HCMV)和流感病毒。自1970年代Köhler和Milstein开发能够产生单克隆抗体(mAb)的杂交瘤技术以来,mAb已成为治疗癌症和免疫疾病的关键药物,2021年第100种基于抗体的治疗药物已获得美国食品和药物管理局(FDA)批准。然而,尽管利用抗体对抗传染病的历史可以追溯到一个多世纪以前的血清应用,但只有少数mAb药物用于治疗或预防传染病。截至2022年初,已有6种针对病原体的mAb已获得FDA批准(表1),适应症包括预防呼吸道合胞病毒(RSV)感染、预防和治疗炭疽感染、预防艰难梭菌感染复发和治疗埃博拉病毒(EBOV)感染。表1:FDA批准的用于传染病适应症的mAb2020年,COVID-19的迅速传播使研究人员大力开发针对SARS-CoV-2的中和mAb。现阶段,超过20种mAb进入临床开发阶段,其中一些mAb已获得FDA和全球其他机构的EUA(表2)。尽管疫苗一直是应对COVID-19的主力军,但mAb也有一定贡献,特别是针对免疫功能低下或有轻度至中度COVID-19的患者。表2针对COVID-19上市或处于后期临床研究的mAb1抗体特性与抗体工程1抗体结构和功能抗体是病原体感染或接种疫苗后由浆细胞或受刺激的记忆B细胞产生的天然生物分子,为Y形异二聚体,由两条25kDa的轻链和两条至少50kDa的重链组成,重链和轻链之间通过多个二硫键和非共价相互作用连接(图1a)。抗体也可分为抗原结合结构域(Fab)和可结晶片段结构域(Fc)(图1b),两个Fab结合并中和病原体,通过铰链与Fc相连,Fab相对Fc具有较大的构象灵活性,能与抗原产生强烈相互作用。糖基化的Fc结构域与其他蛋白质结合,可以介导抗体依赖性细胞毒性(ADCC)、补体依赖性细胞毒性(CDC)和抗体依赖性等细胞吞噬作用(图1c)。Fc结构域还可以与新生儿Fc受体(FcRn)相互作用,影响抗体药代动力学。抗体的种类取决于alpha、mu、gamma、epsilon、delta等基因片段是否与其可变区重组。人类以下基因产生不同的抗体亚类:α基因片段产生IgA1和IgA2,γ基因片段产生IgG1、IgG2、IgG3和IgG4,mu片段产生IgM,epsilon片段产生IgE和delta片段产生IgD。除IgD外,每个亚类都能消除不同类型的病原体,IgG类主要针对血液和细胞外液中的病原体。不同抗体亚型的序列变异决定了它们对FcRn、FcγR和补体蛋白C1q的亲和力和特异性。其中IgG1启动ADCC和CDC(图1c),IgG2和IgG4是较差的CDC激活剂,而IgG3有效激活CDC,大多数临床使用或针对感染性疾病开发的治疗性mAb是IgG1亚型。图1:病毒感染期间单克隆抗体的作用机制2抗体作为抗病毒药物一个多世纪以来,单克隆或多克隆抗体已被用于传染病治疗和预防。抗体可以通过多种机制对抗病毒感染。首先,抗体可以防止包膜病毒的病毒糖蛋白或无包膜病毒的蛋白壳与靶宿主细胞结合,这些病毒蛋白在病毒生命周期中具有两个主要功能:与细胞受体结合,介导病毒和细胞膜融合(在包膜病毒的情况下)或渗透到细胞质中(在无包膜病毒的情况下)。例如,SARS-CoV-2进入宿主细胞是由病毒刺突(S)糖蛋白与宿主细胞表面的血管紧张素转换酶2(ACE2)受体之间相互作用介导的。ACE2在呼吸系统、胃肠道和内皮细胞上表达(图1b)。病毒刺突与ACE2的相互作用可以被靶向刺突受体结合域(RBD)的抗体阻断,抑制病毒感染。通过与白细胞上的补体蛋白C1q或FcγR结合的抗体也可以对抗病毒感染(图1c),导致病毒和/或受感染宿主细胞直接裂解;抗体还可以促进或诱导吞噬作用,或导致有毒化学物质的释放,如细胞因子或活性氧。极少数情况下,抗体与病毒粒子的次优结合可通过抗体依赖性增强(ADE)过程促进病毒发病,其中FcγR识别病毒-抗体复合物可利于病毒进入宿主免疫细胞。使用动物抗原血清是第一种被动免疫法,但有可能引发人类抗体免疫反应,因此可使用人的血液作为抗体来源,这就是恢复期血浆疗法(CPT)。但个体之间不同的抗体反应限制了其发展,且CPT还存在安全风险,包括过敏反应和感染其他病毒(如HIV、乙型肝炎和丙型肝炎)的低风险。总体而言,CPT作用可能仅限于治疗选择有限的早期阶段。鉴于CPT的局限性,研究人员越来越关注使用中和mAb对传染病进行被动免疫。3开发人类治疗性抗体治疗病毒感染的策略人类mAb治疗病原体的策略可分为靶向已知抗原和靶向未知抗原(图2)。靶向已知抗原的mAb从噬菌体展示文库中筛选,该文库由免疫或感染个体的免疫球蛋白可变基因构建。尽管这些方法已分离出针对多种病原体(例如HIV29、SARS-CoV-2和炭疽毒素)的中和抗体,但筛选出的mAb并不代表天然抗体库。随后开发的第二种靶向方法,是直接分离抗原特异性记忆B细胞,然后识别它们产生的mAb。记忆B细胞可以来自恢复期患者的血浆,或来自携带人类免疫球蛋白基因座的转基因小鼠。图2:抗体的发现方法4抗体工程对mAb进行工程改造以改善其治疗特性被称为是抗体工程,研究表明Fc区域突变会增加或降低ADCC和/或CDC有效性,减少IgG分解代谢可改善mAb体内半衰期。工程改造的Fc区域以延长其半衰期的多种抗病毒mAb已进入临床阶段,最先进的是sotrovimab(也称为VIR-7831和GSK4182136),使用LS修饰Fc区域氨基酸,由Vir Biotechnology和GSK开发,针对SARS-CoV-2病毒,于2021年获批。Vir Biotechnology还将LS修饰用于VIR-3434,该mAb旨在预防10种乙型肝炎病毒基因型对肝细胞的慢性感染,目前处于II期试验(NCT04856085)。其他使用LS修饰的抗病毒mAb,包括用于治疗HIV的VRC01LS、VRC07-523LS和elipovimab(GS-9722)。VRC01LS是一种由美国国立卫生研究院(NIH)开发的广泛中和mAb,其血清半衰期比未改造的长约四倍,且在血清中显示相似中和活性,目前处于I期试验(NCT02256631)中。抗体工程还可用于生成新的抗体形式,例如设计用于识别两种不同表位或抗原的双特异性抗体(bsAb)。因此,单个bsAb可以与两种不同蛋白质或同一蛋白质上的两个不同位点结合。目前科学家已开发了广泛的bsAb抗体,特别是应用于肿瘤学,以及传染病研究。其他可用于抗病毒药物的新型工程抗体形式包括纳米抗体(15kDa),与小鼠和人类抗体结合域(50kDa)相比,仍保留完整抗原特异性。此外,纳米抗体能够合常规抗体通无法触及的表位,如被聚糖掩盖的保守病毒结构域。最后,锚蛋白重复蛋白(DARPins)等抗体模拟物可以提供高亲和力并和多特异性。例如,由Molecular Partners和诺华开发的一种多DARPin(ensovibep)能同时与SARS-CoV-2刺突RBD的三个单元结合,目前正在临床试验中(NCT04828161)。2抗病毒感染的抗体1抗冠状病毒,包括SARS-CoV-2冠状病毒是冠状病毒科有包膜的正义单链RNA病毒,可以感染多种哺乳动物和鸟类,导致呼吸道和/或肠道疾病。人类冠状病毒是引起普通感冒的主要原因,导致人类约30%的轻度呼吸道感染和非典型肺炎。4种不同的冠状病毒通常在人群中传播,包括HCoV-OC43、HCoV-HKU1、HCoV-NL63和HCoV-229E。在过去的二十年中,出现了3种可能导致人类生命危险疾病的冠状病毒。严重急性呼吸综合征冠状病毒(SARS-CoV)于2002年在中国出现并传播,在37个国家造成8100人感染和近800人死亡。十年后,中东呼吸综合征冠状病毒(MERS-CoV)在阿拉伯半岛出现,并传播到21个国家,感染约2500人,致死率为35%。2019年,在中国发现了一种现在称为SARS-CoV-2的冠状病毒感染,这种冠状病毒可导致发烧、严重的呼吸道疾病、肺炎、腹泻、呼吸困难和多器官衰竭。根据世界卫生组织(WHO)的数据,截至2022年2月,已确认超过4.14亿例病例,导致至少580万人死亡。所有冠状病毒都使用三聚体刺突(S)跨膜糖蛋白进入宿主细胞。S蛋白是一种I型膜I类融合蛋白,其有两个功能亚基,它们在蛋白质融合前构象中保持非共价结合(图3a)。氨基末端S1亚基负责与宿主细胞受体结合,而羧基末端S2亚基负责融合病毒和细胞膜。S1亚基进一步分为N端结构域(NTD)和RBD(图3a)。SARS-CoV-2的基因组序列与SARS-CoV有79.6%的同一性,并且与SARS-CoV相似,依靠S1亚基RBD与宿主细胞(如肺细胞和肠细胞)上的ACE2受体结合。在与宿主细胞结合后,S2亚基构象变化导致病毒融合并进入靶细胞(图3b)。S糖蛋白一直是开发靶向SARS-CoV-2mAb的焦点蛋白,它是针对SARS-CoV和MERS-CoV的有效中和mAb靶标。超过20种靶向S糖蛋白的mAb已进入临床试验,其中一些已获得FDA批准(表2)。然而,迄今为止针对COVID-19治疗的大多数mAb会因为SARS-CoV-2变体(VOC)的迅速出现而治疗受限。诸如Alpha、Beta、Gamma和Delta等VOC在S糖蛋白区域有9-12个突变,这些突变会影响mAb的治疗性。Omicron变体在S糖蛋白中累积超过35个突变,其中15个发生在RBD中,RBD不仅是与宿主受体ACE2结合的位点,也是治疗性mAb的关键靶点。Omicron VOCs(BA.1、BA.1.1和BA.2)的出现使许多mAb失效,包括casirivimab和imdevimab的联合使用、bamlanivimab和etesevimab的联合使用以及sotrovimab(表2)。不过,最近开发的两种mAb,bebtelovimab和P2G3对OmicronVOC依然能保持活性。S蛋白上的NTD结构域也是一个重要靶点(图3a),NTD特异性抗体的结构表征表明mAb靶向NTD突出区域的上侧。41个NTD特异性mAb的表位作图鉴定了6个抗原位点,其中一个被所有已知NTD特异性中和抗体识别,并被称为“NTD超位点”,由残基14-20、140-158和245–264组成,目前NTD特异性抗体起作用的中和机制仍有待确定。确定使用mAb治疗的目标人群和最佳时机至关重要。mAb被认为在具有严重COVID-19高风险的个体中发挥预防作用,如老年人和/或患有多种疾病的个体,以及对疫苗接种反应不佳或免疫功能低下的个体。最后,尽管最初担心抗SARS-CoV-2mAb会引起ADE风险,但目前没有证据表明在临床试验中任何mAb都会发生ADE。图3:针对受体结合域的SARS-CoV-2刺突蛋白和中和抗体2抗人呼吸道合胞病毒RSV是一种有包膜的负链RNA病毒,属于肺病毒科。RSV感染极为常见,通常会导致轻微的呼吸道症状。1990年代末至2000年代初,第一个名为RespiGam的RSV静脉注射免疫球蛋白制剂被用于预防患有支气管肺发育不良和早产幼儿的严重RSV相关下呼吸道疾病。RespiGam于2003年停止使用,取而代之的是帕利珠单抗预防,帕利珠单抗也是第一个用于治疗高危婴儿严重RSV感染的中和mAb,于1998年获批。在三种RSV表面蛋白(F、G和SH)中,F特异性抗体在受感染的人类血清中具有中和活性,因此F糖蛋白一直是RSV单克隆抗体开发的重点。F糖蛋白是负责将病毒膜与细胞膜融合的三聚体I型融合糖蛋白,与许多其他病毒融合糖蛋白类似。帕利珠单抗是一种人源化mAb,可与F糖蛋白的抗原位点II结合(图4a)。Motavizumab是一种亲和力高的帕利珠单抗衍生物,效力高10倍,与帕利珠单抗相比,其RSV住院率相对降低了26%。然而,2010年III期临床试验的结果显示,与帕利珠单抗相比,Motavizumab不良事件增加,导致其开发终止。用于治疗RSV的新型mAb,例如nirsevimab(MEDI8897)和suptavumab(REGN2222),Nirsevimab衍生自一种名为D25的mAb,由AIMM Therapeutics分离,靶向抗原位点Ø,在体外比帕利珠单抗更有效。3抗埃博拉病毒埃博拉病毒是属于丝状病毒科的单链RNA病毒。埃博拉病毒属包含6种不同名称:本迪布焦埃博拉病毒(Bundibugyovirus)、雷斯顿埃博拉病毒(Restonvirus)、苏丹埃博拉病毒(Sudanvirus)、塔伊森林埃博拉病毒(TaïForestvirus)、邦巴里埃博拉病毒(Bombalivirus)和扎伊尔埃博拉病毒(埃博拉病毒,EBOV)。EBOV会导致严重疾病,病死率高达25-90%。EBOV的糖蛋白是三聚体I类融合蛋白,由三个二硫键连接的GP1-GP2异二聚体在病毒表面形成三聚体。GP1亚基与EBOV受体NPC1结合,允许GP2介导的病毒和宿主细胞膜融合(图4b)。GP1带有RBS、聚糖帽和粘蛋白样结构域。GP2包含一个N端肽、内部融合环和跨膜结构域。1995年从埃博拉病毒幸存者中分离出两种mAb(mAb100和mAb114),REGN-EB3(以Inmazeb销售,再生元)是三种针对EBOV糖蛋白的完全人源mAb(REGN3470、REGN3479和REGN3471)的组合。REGN3479(现称为maftivimab)识别GP2融合环并提供中和活性,REGN3471(现称为odesivimab)识别外部聚糖帽并具有细胞靶向功能。REGN3470(现在称为atoltivimab)与GP1头部结合,提供中和活性和细胞靶向活性。图4:与来自各种病原体的糖蛋白结合的中和抗体4抗人类巨细胞病毒人类巨细胞病毒(HCMV)是一种有包膜的双链DNA病毒,其基因组大小超过235kb,是已知最大的人类疱疹病毒。HCMV是betaherpesvirus家族成员,可以在健康个体中建立终生潜伏期。原发感染一般无症状;然而免疫功能低下宿主中的病毒再激活可能危及生命,并且怀孕期间的垂直病毒传播是先天性出生缺陷的主要原因之一。HCMV利用不同的糖蛋白复合物允许细胞进入多种细胞。两种含gH / gL的复合物可调节病毒嗜性,gH / gL / gO三聚体与PDGFRα结合,是成纤维细胞感染所必需,gH / gL / UL128 / UL130 / UL131A五聚体与神经纤维蛋白2结合,是病毒进入上皮细胞、内皮细胞和骨髓细胞所必需的。(图4c)。几种靶向gH / gL或gB复合物的mAb已被分离出来,并在体外感染模型中显示出适度的功效。为了鉴定最有效的HCMV中和抗体,Lanzavechia小组从自然感染供体的记忆B细胞中分离出一大组mAb,发现五聚体复合体是HCMV中和的主要靶点,其产生的中和抗体的效力比其他HCMV复合体的效力大几个数量级。这一发现揭示了抗原选择对鉴定有效的中和mAb和设计有效疫苗的重要性。在同种异体造血干细胞移植或实体器官移植后,使用HCMV特异性mAb预防HCMV感染和疾病已得到广泛研究。MSL-109是一种靶向HCMV表面糖蛋白gH的mAb,且作为AIDS患者的HCMV诱导性视网膜炎的补充治疗,但由于缺乏疗效,在II/III期停止开发。RG7667是结合gH / gL和五聚体复合物的两种mAb的混合物,可以有效地中和所有测试细胞类型的HCMV感染。然而,在对肾移植受者进行的II期试验评估时,发现缺乏疗效。CSJ148由两种抗HCMV mAb组成,一种抗gB mAb(LJP538)和一种抗五聚体 mAb(LJP539),用于预防造血干细胞移植患者的HCMV,也终止于II期试验。因此,尽管抗HCMV mAb已做出了重大开发努力,但尚未获得FDA批准。临床上唯一可用的基于抗体的疗法仍然是Cytogam,一种用于静脉注射的CMV免疫球蛋白制剂。5抗流感病毒流感是正粘病毒科的一员,有4种类型——甲型、乙型、丙型和丁型流感——它们都有一个分段的负义单链RNA基因组。甲型和乙型流感是造成人类严重感染的原因,而丙型流感仅引起轻微症状,丁型流感不会感染人类。该病毒基因组由编码至少12种蛋白质的8个片段组成:血凝素(HA)、神经氨酸酶(NA)、PB2、PB1、PB1-F2、PA、PA-X、NP、M1、M2、NS1和NS2。病毒表面的两种糖蛋白是HA和NA,HA比NA更丰富(每个病毒粒子约500个分子),比例为4:1至5:1。HA头部是发生抗体反应的主要目标,其序列和糖基化位点变化多样。尽管HA的结构总体上是保守的,但其序列和糖基化模式在不同亚型之间不同。由于其高序列可变性,针对免疫优势头部的抗体反应是菌株特异性的,并且仅提供短期免疫。其头部含有RBS,它通过与唾液酸受体结合将病毒附着到宿主细胞上。RBS形成一个浅口袋,由4个部分组成:190螺旋和130、150和220环,除了220环外,RBS本身相对保守,而其余的头部在序列上是高度多样化的。抗体通常针对5个主要抗原位点,即H1的Ca1、Ca2、Cb、Sa和Sb,以及H3的位点A-E,它们位于RBS周围。RBS位点的抗体可以阻断病毒附着或阻止受体介导的内吞作用,因此中和病毒。HA茎部主要在亚型内高度保守,并且在某种程度上跨亚型,以比头部结构域慢得多的速度进化(图4d)。MEDI8852是一种人IgG1 mAb,从一名无并发症的甲型流感感染患者中分离出来,目前处于IIa期。Vir Biotechnology正在开发VIR-2482,这是一种中和甲型流感的mAb,它与HA的保守区域结合并能中和自1918年西班牙流感(H1N1)以来的所有主要毒株。因此,这种类型的抗体可用作通用预防剂,克服当前流感疫苗的局限性。此外,由于VIR-2482已通过改造其Fc区域延长血清半衰期。3对疫苗开发的影响1用于疫苗设计的抗原-抗体相互作用和结构疫苗学疫苗已被证明是传染病最有效的预防策略。然而,依赖三类传统疫苗(减毒活疫苗、灭活疫苗和解离病原体)对HIV、RSV、流感、丙型肝炎病毒、HCMV或EBOV等病毒已不起作用。对于大多数疫苗而言,抗体反应至关重要。因此,鉴定能够有效中和病原体的抗体是加速疫苗开发的关键因素。反向疫苗学2.0,也称为基于抗体的疫苗学,旨在克服传统方法的局限性,通过基于抗原与其同源抗体复合的结构表征设计新型疫苗(图5)。通常通过对感染细胞的粗匀浆进行蛋白质组学分析来鉴定抗原,然后根据免疫原性及其刺激免疫反应的能力进行选择。然而,这种方法非常耗时,并且在鉴定新的蛋白质时不能保证其结构完整性或免疫原性。实验驱动的中和mAb的分离和其靶标鉴定,仍然是鉴定候选疫苗的最佳方法。抗体驱动和基于结构的抗原设计策略在开发新出现的传染病疫苗方面特别有效。图5:反向疫苗学2.02人呼吸道合胞病毒对于RSV,中和抗体主要针对融合(F)蛋白的头部结构域(图4a),为了集中针对F头部抗原位点的免疫反应,Boyington等人设计了仅包含头部区域的截断F免疫原。这些蛋白质在融合前状态下特别脆弱,因此需要稳定其结构,将抗原锁定在融合前构象中,以促进阻止膜融合的中和抗体反应。这种结构信息可用于识别稳定突变,多种基于结构的设计策略已被应用来稳定F蛋白的融合前构象。基于结构的疫苗设计中一个相对年轻的领域是表位支架,它依赖于将病毒表位移植到不相关的载体蛋白上,即所谓的支架蛋白,以将免疫反应集中于保守的、功能性的位点上,这些位点是中和抗体的靶标。这一策略首先应用于设计新的HIV免疫原,由McLellan等人首次实现,他们通过将莫他珠单抗的表位移植到不相关的蛋白质支架上,将F蛋白的抗原位点II设计成免疫原。3埃博拉病毒多个平台的疫苗已显示出对EVD的保护作用,其中两种并非基于反向疫苗学概念的疫苗已获得许可:包括Ervebo(rVSV-ZEBOV)和Zabdeno / Mvabea的联合使用。这两种疫苗都基于病毒载体,最近对接种疫苗的人类B细胞反应的分析表明,疫苗诱导的mAb中的体细胞超突变水平较低。基于蛋白质的亚单位疫苗的合理设计工作正在进行中。其他正在开发的疫苗包括cAd3-EBOZ,一种黑猩猩腺病毒(cAd3)的减毒型,编码EBOV-GP糖蛋白。最后,发现含有EBOV-GPMakona株的重组纳米颗粒疫苗可诱导有效的免疫反应。4人类巨细胞病毒HCMV疫苗的开发始于1970年代初期,实验室工作分离了两种减毒病毒株:AD169和Towne。AD169减毒株很快被放弃,Towne减毒株在实体器官移植受者和健康志愿者中进行了广泛测试。寻找CMV疫苗的关键是鉴定CMV的表面蛋白,称为糖蛋白B或gB(图4c)。当与MF59水包油佐剂联合使用时,该疫苗是安全且部分有效的,但在人体中3次注射后中和抗体水平较弱。亚基gB蛋白还与AS01佐剂结合以刺激TLR4受体,从而在人体中引发更高和更长时间的抗gB抗体水平。gB抗原是III类三聚体融合蛋白并且在融合后构象发挥作用,有人提出融合前构象中的gB可以产生更高的中和反应,但最近的结果表明可能并非如此。CMV表面存在的蛋白质五聚体复合物由糖蛋白H(gH)、糖蛋白L(gL)和基因UL128、130和131A的产物组成,该复合物已被证明能产生比gB更高滴度的中和抗体(图4c),这一发现推动了HCMV疫苗领域的发展。然而,如果需要中和抗体来预防HCMV的感染和传播,则还需要强烈的T细胞反应来抑制血清阳性患者的病毒再激活。即将进行的使用重组蛋白亚基(NCT05089630)或mRNA(NCT05105048)的临床试验将表明五聚体是否可以单独使用,或者是否需要与gB一起使用。5流感病毒开发流感疫苗的主要障碍之一,是病毒附着的高度变化的HA头部的免疫优势。因此,基于结构的设计方法一直专注于HA茎区(图4d)。为了将抗体反应转移到HA茎结构域,对嵌合HA分子进行了改造,该分子由与不同HA头配对的共同HA干组成。小鼠的反复免疫表明可以产生HA干特异性抗体反应,从而产生异源和异源亚型免疫。在雪貂中,这些构建体显示出在流感病毒攻击后减少病毒载量。嵌合HA已在I期临床试验中进行测试,证明其安全性,以及能够诱导广泛、强烈、持久和功能性的免疫反应。也有设计策略通过去除HA头产生分离的HA干抗原,如Yassine等人的无头HA和Impagliazzo等人的mini-HA设计。6冠状病毒获取SARS-CoV-2 S蛋白的结构数据在开发多种COVID-19疫苗(包括非常成功的mRNA疫苗)中发挥重要作用。开发有效疫苗的另一个关键方面,是从HCoV-HKU1和MERS-CoV等其他冠状病毒的S蛋白研究中获得丰富经验。7艾滋病病毒HIV疫苗开发研究极大受益于人类bNAb的分离,使用bNAb指导的HIVEnv三聚体稳定化是许多免疫原的基础。此外,最有希望的策略是使用稳定的三聚体,来激活特定的产生bNAb细胞前体并引导它们产生成熟的bNAb——这种策略称为种系靶向。最近,在接种eOD-GT8免疫原的健康受试者中报告了97%的血清转化,展示了种系靶向策略的强大潜力。4总结与展望SARS-CoV-2的出现强调了传染病的严重性,短时间内几种抗COVID-19疫苗和mAb疗法的发现和开发、制造和监管评估方面取得了前所未有的成功。这些进步是基于过去几十年在免疫学和疫苗学方面取得的巨大科学进步,也是基于对冠状病毒生物学重要知识的了解。利用抗体来治疗COVID-19也受益于技术进步和专业知识完善,但mAb有一定局限性,如SARS-CoV-2 Omicron VOC会导致抗体的病毒靶标发生突变以致病毒逃脱中和。希望本文和其他地方总结的近期临床成功药物和案例研究,对抗感染mAb的研发能有所启示。鉴于目前mAb的一个关键限制仍然是其在组织中的有限分布,将mAb特异性递送至靶标的新型的递送策略,可能会使mAb成为对抗病毒感染的更强大工具。
抗体疫苗免疫疗法信使RNA
100 项与 Köhler & Co. GmbH 相关的药物交易
登录后查看更多信息
100 项与 Köhler & Co. GmbH 相关的转化医学
登录后查看更多信息
组织架构
使用我们的机构树数据加速您的研究。
登录
或

管线布局
2026年06月02日管线快照
无数据报导
登录后保持更新
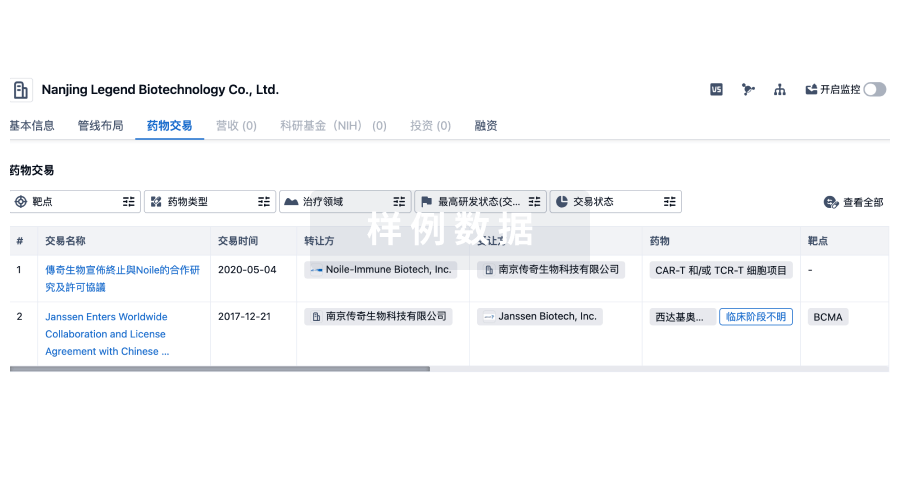
药物交易
使用我们的药物交易数据加速您的研究。
登录
或
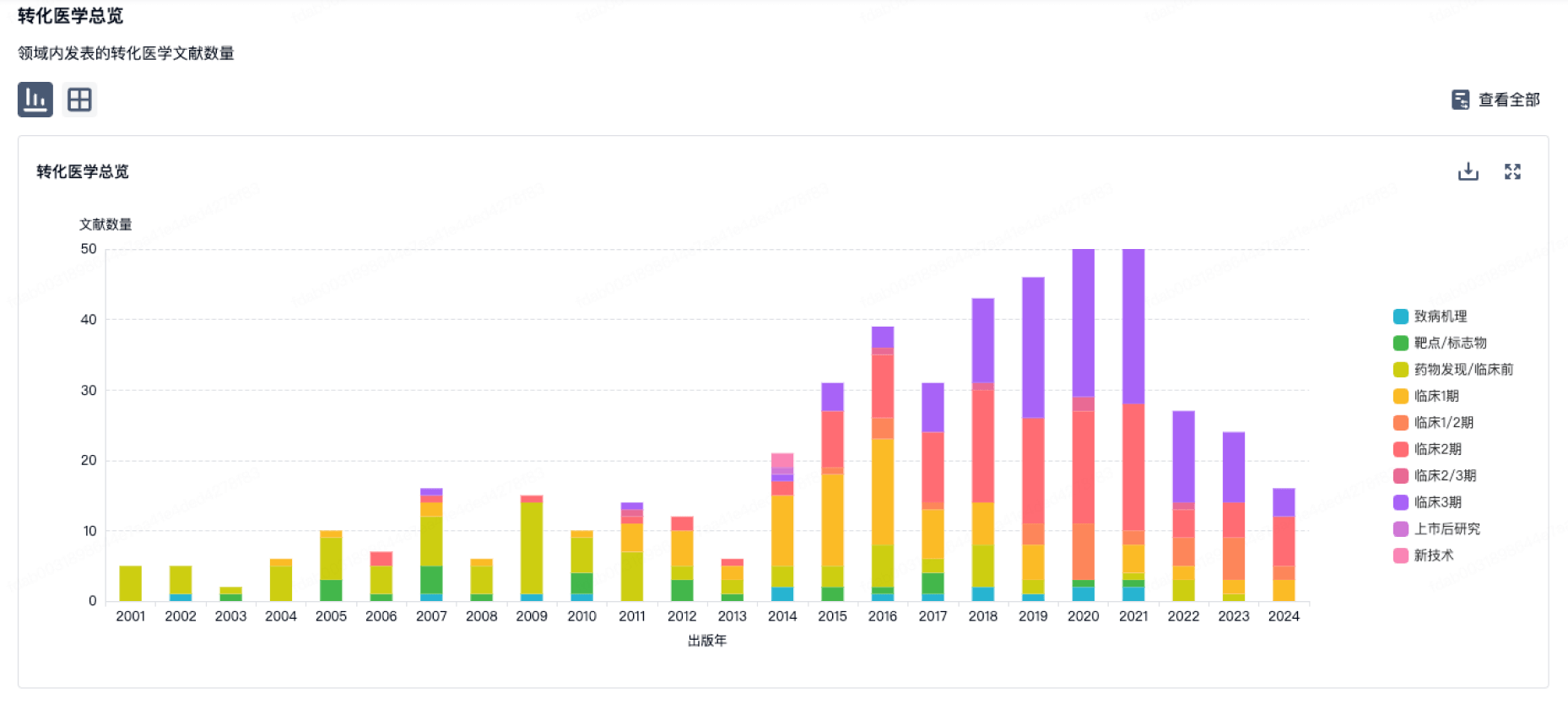
转化医学
使用我们的转化医学数据加速您的研究。
登录
或
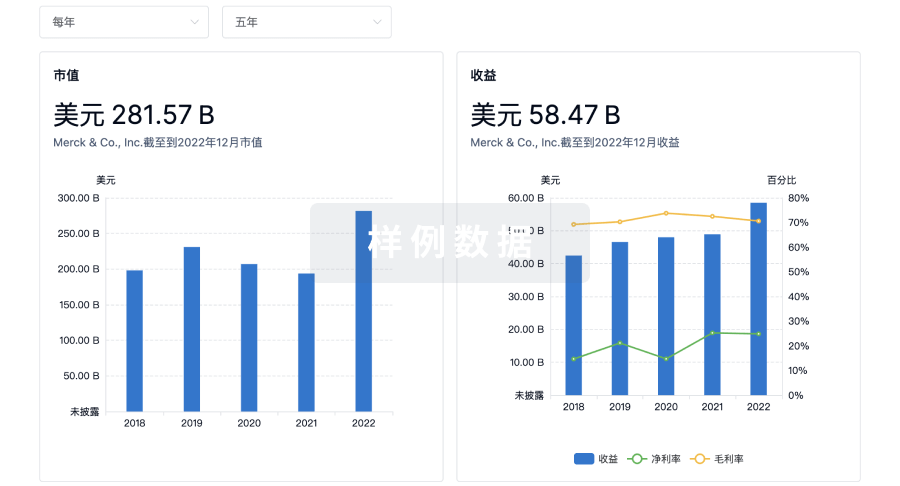
营收
使用 Synapse 探索超过 36 万个组织的财务状况。
登录
或
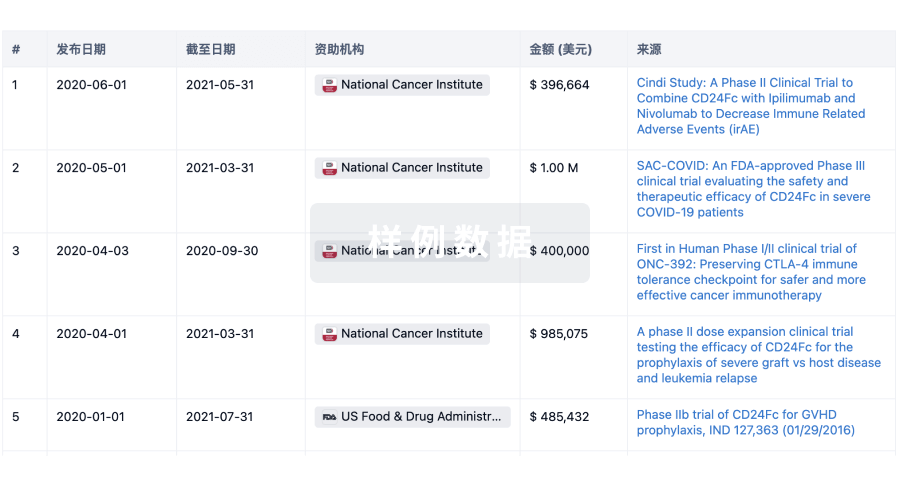
科研基金(NIH)
访问超过 200 万项资助和基金信息,以提升您的研究之旅。
登录
或
投资
深入了解从初创企业到成熟企业的最新公司投资动态。
登录
或
融资
发掘融资趋势以验证和推进您的投资机会。
登录
或
生物医药百科问答
全新生物医药AI Agent 覆盖科研全链路,让突破性发现快人一步
立即开始免费试用!
智慧芽新药情报库是智慧芽专为生命科学人士构建的基于AI的创新药情报平台,助您全方位提升您的研发与决策效率。
立即开始数据试用!
智慧芽新药库数据也通过智慧芽数据服务平台,以API或者数据包形式对外开放,助您更加充分利用智慧芽新药情报信息。
生物序列数据库
生物药研发创新
免费使用
化学结构数据库
小分子化药研发创新
免费使用