预约演示
更新于:2025-05-24
DXC-007
更新于:2025-05-24
概要
基本信息
药物类型 ADC |
别名 DXC 007、DXC-007、DXC007 |
作用方式 抑制剂 |
作用机制 CD33抑制剂(髓系细胞表面抗原CD33抑制剂)、微管蛋白抑制剂 |
非在研适应症- |
原研机构 |
在研机构 |
非在研机构- |
权益机构- |
最高研发阶段临床1期 |
首次获批日期- |
最高研发阶段(中国)临床1期 |
特殊审评- |
登录后查看时间轴
结构/序列
分子式C7H13NO3S |
InChIKeyGDDITXNHVSEICM-YFKPBYRVSA-N |
CAS号- |
使用我们的ADC技术数据为新药研发加速。
登录
或

关联
1
项与 DXC-007 相关的临床试验CTR20221074
评估注射用DXC007(重组人源化抗CD33单抗-Tub255偶联剂)在复发/难治性急性髓系白血病患者中的安全性、耐受性、药代动力学特征的开放、多中心、首次人体、剂量递增和扩大入组的I期临床研究
评估注射用DXC007在复发/难治性急性髓系白血病患者中的安全性、耐受性、药代动力学特征。
开始日期2022-06-30 |
申办/合作机构 |
100 项与 DXC-007 相关的临床结果
登录后查看更多信息
100 项与 DXC-007 相关的转化医学
登录后查看更多信息
100 项与 DXC-007 相关的专利(医药)
登录后查看更多信息
4
项与 DXC-007 相关的新闻(医药)2025-03-11
3月5日,上海美迪西生物医药股份有限公司合作伙伴山西纳安生物科技股份有限公司宣布,其自主研发的T320-ADC新药同时获得中国国家药品监督管理局(NMPA)、美国食品药品监督管理局(FDA)及澳大利亚治疗商品管理局(TGA)的临床试验批件,标志着纳安T320正式进入全球同步开发的新阶段。
美迪西作为纳安的合作伙伴,为T320提供了药效、药代、安评以及生物学等临床前研究服务。这是美迪西在ADC领域赋能成果快速获批的又一个成功案例,也是赋能中美澳三报获批IND的又一个成功案例!
新型、高度差异化ADC药物
T320有望攻克多种恶性实体瘤
T320作为一种新型、高度差异化的ADC药物,开创性地采用差异化分子设计,拟用于胰腺癌、宫颈癌、肺癌,结直肠癌等多种恶性实体瘤的治疗。临床前研究数据显示:
疗效突破:在胰腺癌动物模型试验中,T320 抑瘤率高达 92.3%,显著优于已上市药品。
安全性验证:在既往临床前研究中,T320展现出高效抗肿瘤活性和良好安全性。
国际认可:该药物于2024年5月获批美国FDA治疗胰腺癌适应症的孤儿药(ODD)资格认定,成为“万癌之王”治疗新希望。
T320临床试验由纳安联合中国医学科学院肿瘤医院-国家癌症中心共同推进,未来将通过中美澳多中心临床试验加速验证,推动中国原创抗癌药惠及全球患者。作为山西省首个获批临床试验的生物大分子一类新药项目,纳安T320有望填补国家生物医药新靶点空白,力争两到三年上市,预计具有超百亿市场潜力。
MEDICILON
美迪西ADC药物研发服务平台
已助力28+ADC药物获批临床
此次纳安T320抗癌新药中美澳三报获批,不仅是对纳安在ADC领域实力的见证,也是对纳安与美迪西合作成果的肯定。美迪西作为新分子药物研发领域的赋能者,在ADC领域拥有全方位的专业能力:
一站式临床前研发:可提供ADC Payloads合成、ADC药物偶联、ADC药效学评价、ADC药代动力学评价、ADC安全性评价等一站式服务,实现从分子设计到IND申报的赋能。
440+肿瘤药效模型:包括118+种PDX模型、同种肿瘤移植模型、异种肿瘤移植模型、人源化肿瘤移植模型等。
28+件ADC赋能经验:截至2024年底,美迪西已成功助力28件ADC药物获批临床,并有20+ADC项目在研。
全球多国申报支持:美迪西2.9万㎡GLP实验室符合美国FDA、澳洲TGA、欧盟EMEA的GLP实验室标准,已助力520件IND获批临床。
美迪西祝贺纳安T320抗癌新药中美澳三报获批,期待T320临床试验进展顺利!美迪西将持续深耕新分子药物研发领域,创新迭代研发服务平台,全力支持全球合作伙伴在新分子药物研发领域的探索与突破。
关于纳安
纳安是由国家引进海外生命科学高层次人才渠志灿博士带领海外核心技术团队,响应山西省经济转型的号召,携带自主知识产权生物技术和启动资金,落地山西创办的集研发、技术输出、生产、销售为一体的国家高新技术企业。在医疗医药领域,纳安已搭建Bio-Lattix核心生物技术平台,涵盖了药物靶点筛选、抗体工程与抗癌新药创制三个模块,建立了具有单抗ADC、双抗ADC、纳米抗体ADC和放射性同位素RDC的新药开发管线。
往期推荐
美迪西助力 | 中国生物上海生物制品研究所创新型ADC药物获批临床➠
美迪西助力 | 华奥泰靶向CD73的ADC在美国获批临床 ➠
美迪西助力 | 轩竹生物全球首个完全敲除岩藻糖的双抗ADC药物KM501获批临床 ➠
美迪西助力 | 百奥泰首款国产靶向叶酸受体FRα ADC注射用BAT8006获批临床 ➠
美迪西助力 | 多禧生物第四款ADC药物DXC007获批临床 ➠
美迪西助力 | 国内首款!美迪西助力杭州多禧生物Muc1-ADC获批临床 ➠
关于美迪西
美迪西(股票代码:688202.SH)成立于2004年,总部位于上海,致力于为全球制药企业、研究机构及科研工作者提供全方位的临床前新药研究服务。美迪西的一站式综合服务以强有力的项目管理和更高效、高性价比的研发服务助力客户加速新药研发进程,服务涵盖医药临床前新药研究的全过程,包括药物发现、药学研究及临床前研究。至2024年底,美迪西已为全球超2000家客户提供药物研发服务,参与研发完成的新药及仿制药项目已有约520件IND获批临床,与国内外优质客户共同成长。美迪西将继续立足全球视野,聚力中国创新,为人类健康贡献力量!
抗体药物偶联物临床申请孤儿药申请上市临床1期
2024-07-06
摘要:抗体-药物偶联物(ADC)领域经历了复兴,在过去6年中,随着大量的开发投资和随后的药物批准,取得了显著进展。2022年11月,ElahereTM 成为美国食品药品监督管理局(FDA)最新批准的ADC。迄今为止,已有超过260种ADC在临床上针对各种肿瘤学指征进行了测试。在这里,我们回顾了目前FDA批准的ADCs(11种)、尚未批准但正在进行临床试验的药剂(164种)以及临床测试后停止的候选药物(92种)。这些经过临床测试的ADCs进一步通过它们针对的肿瘤抗原、连接子、有效载荷选择以及达到的最高临床阶段进行分析,突出了与停止药物候选物相关的限制。最后,我们讨论了在临床前证明可以改善治疗指数的生物学工程修改,如果纳入这些修改,可能会增加成功过渡到监管批准的分子比例。
1.抗体-药物偶联物(ADCs)作为一类新型靶向治疗药物
一种新型的精准药物,抗体-药物偶联物(ADCs),在2000年随着美国食品药品监督管理局(FDA)批准MylotargTM用于治疗急性髓性白血病(AML)而进入肿瘤临床实践。ADC分子结合了抗体介导的肿瘤抗原靶向的精确性与强效细胞毒素,从而为恶性肿瘤创造了一种靶向输送工具。通过这种方式,ADCs提供了一种减少非肿瘤毒性的方法,即通过限制正常组织中有效载荷的暴露。虽然大多数ADC临床候选药物使用细胞毒性化疗有效载荷,但最近的ADC候选药物也纳入了靶向小分子和免疫调节剂。自MylotargTM首次注册以来的23年中,只有267种经过临床测试的ADCs中的12种获得了监管批准;其中10种发生在最近6年[图1]。对生物学工程的洞察以及使用较少效力的连接子-有效载荷(例如,EnhertuTM)的利用,已经重新激活了该领域,并引领了新一波药物批准。
图1. FDA批准时间线。迄今为止,已有12种ADC获得FDA批准(绿色框)。由于在批准后的试验中未能达到必需的终点,MylotargTM和BlenrepTM两种候选药物的批准被撤回(红色框)。MylotargTM随后以较低剂量联合化疗重新获得批准。目前有11种ADC治疗药物获得FDA批准。
图2. ADC活性的调控因素。灰色箭头表示ADC进入细胞的路径。抗体与细胞表面的靶抗原结合,抗原-ADC复合物通过内吞作用被内化,该复合物要么被循环回细胞表面,要么转移到溶酶体室。溶酶体的处理释放了细胞毒素有效载荷(红点),最终触发细胞死亡。调控这一过程的因素包括靶抗原、抗体、将有效载荷连接到生物制剂的偶联方法、连接子、有效载荷以及选定的肿瘤指征。
2.影响ADCs活性的因素
ADCs比标准化疗具有几个优势,尤其是:1)将细胞毒素有效载荷精确地输送到表达选定靶抗原的细胞;2)能够使用比系统性给药更有效的细胞毒素有效载荷;3)潜在地最小化靶向/非肿瘤毒性。成功设计的ADCs的承诺是,能够扩大治疗指数,超过系统性给药化疗。通过直接将细胞毒素有效载荷输送到肿瘤组织,最小有效剂量(MED)降低,相应地减少了靶向/非肿瘤不良事件。
有效分析经过临床测试的ADC分子需要基本了解调节它们生物活性的因素。基本的ADC细胞毒性有效载荷输送细胞过程有三个关键部分。首先,抗体与抗原阳性细胞表面的靶抗原结合。其次,抗原-ADC复合物通过受体介导的内吞作用被内化到目标细胞内。第三,抗原-ADC复合物被溶酶体酶消化,释放出触发细胞死亡的细胞毒素有效载荷。正如图2所示,并在下文讨论,这些基本的细胞过程的有效性,即ADC临床活性的基础,进一步受到因素的调节,尤其是各种靶抗原、产生的抗体的功能属性、偶联化学、连接子属性和指征。
2.1.靶抗原
为了使ADC在给定细胞内有效内化,需要存在必需的靶抗原密度以触发有效的受体介导的内吞作用。提出了大约每细胞10,000个拷贝或更多的靶抗原密度作为有效生物介导的ADC内化的最小阈值。在较低分子密度表达靶抗原的细胞表现出低效的ADC内化,随后减少了有效载荷的输送。低效的ADC内化还可能导致ADC在有效载荷处理和释放之前在细胞外循环,进一步降低了ADC的细胞毒性效果。除了触发有效内化的必需肿瘤抗原密度外,ADC药物开发选择的理想靶标将在正常组织上显著提高肿瘤抗原表达,以最小化潜在的靶向/非肿瘤毒性。一个显著过度表达在肿瘤组织相对于正常组织的靶标的有利例子是HER2/neu抗原,它在正常细胞的一个子集上表达较低水平,但在HER2+癌细胞上表达数十万到超过一百万份拷贝。事实上,针对HER2抗原的ADCs已经证明了强大的内化进入HER2靶向肿瘤细胞,有效载荷输送,这已经转化为临床效益,并最终获得药物批准。相比之下,针对肿瘤抗原的ADCs,如泌乳素受体,其抗原密度为每细胞数千到数万个分子,未能在测试的生物剂量下显示出临床反应,并随后终止了未来的临床开发。
2.2.抗体
特定生物制剂的目标表位选择可以极大地改变所创建的ADC的有效性。值得注意的是,针对促进快速受体介导内吞作用的表位的生物制剂显示出比针对非内吞表位的生物制剂更大的活性。除了表位选择,生物制剂的亲和力也可以改变ADC生物制剂的有效性。事实上,具有较低亲和力的生物制剂可能在较低的靶抗原密度下表现出不足的结合和/或内吞作用,而具有过高细胞亲和力的生物制剂可能导致受体占据和/或内吞作用减少。生物制剂亲和力调整也可以帮助减轻在关注的正常组织中表达的抗原的靶向/非肿瘤毒性。创建具有较低细胞亲和力的生物制剂可能有助于减轻对目标阳性正常细胞的毒性,同时保留对过度表达给定抗原的肿瘤细胞的效力。一个临床前的例子是低亲和力EGFR ADC RN765C,它在EGFR过度表达的EGFR阳性细胞系/肿瘤模型中展示了强大的杀伤作用,对EGFR阳性正常人类角质形成细胞的毒性降低。
2.3.偶联
大多数ADC使用非特异性赖氨酸或半胱氨酸残基导向的生物制剂偶联。这两种偶联方法都被发现可以产生异质性的ADC产品。相比之下,对天然或工程化的氨基酸残基的位点特异性偶联已被证明可以产生更均匀的ADC药物产品,具有改善的药代动力学(PK)特性和安全性概况。
2.4.连接子
连接子可以是可裂解的或不可裂解的。可裂解连接子旨在通过质子解离、硫醇还原、蛋白酶解或碳水化合物水解,在目标细胞内释放有效载荷。除了细胞质有效载荷释放外,可裂解连接子也被发现由于血液中或肿瘤微环境中存在的裂解剂而发生细胞外裂解。这些连接子可能与增加的不良事件(由于系统性有效载荷释放)和增加的效力(由于“旁观者效应”,即释放的有效载荷可以扩散穿过高表达肿瘤抗原细胞的质膜到邻近表达较低抗原的肿瘤细胞)相关。也可以使用非可裂解连接子创建ADC,该连接子仅在溶酶体酶的蛋白酶解后释放有效载荷。这些释放的有效载荷-加合物被修改,使它们不会扩散穿过质膜,这限制了它们的系统性不良效应,但也减少了由于旁观者扩散减少而对邻近肿瘤细胞的效力益处。这个概念的一个很好的例子是获得批准的临床ADC,KadcylaTM,它采用非可裂解连接子,限制了其系统毒性以及对表达较低靶抗原密度的旁观者细胞的效力。EnhertuTM 相反,使用可裂解连接子,并展示了旁观者杀伤和在低HER2靶标表达的肿瘤中更大的临床活性。在一项头对头的临床试验中,EnhertuTM 展示了优越的临床活性(mPFS 28.8个月,EnhertuTM 与 6.8个月,KadcylaTM)和可比的3级或更高治疗中出现的不良事件的发生率(56%,EnhertuTM 与 52%,KadcylaTM)以及严重的治疗中出现的不良事件(25%,EnhertuTM 与 22%,KadcylaTM)。除了连接子选择外,有效载荷的选择和肿瘤药物外排泵的存在也可能促成了这些临床结果。连接子也可以根据其亲水性程度而变化。事实上,更亲水的连接子已被证明可以增加ADCs的溶解度和有利的PK特性,特别是那些使用更疏水药物有效载荷的ADCs。
2.5.有效载荷
传统的化学治疗ADC有效载荷分为三类:1)微管抑制剂,2)DNA损伤剂,最近3)拓扑异构酶I抑制剂。这些有效载荷类的效力决定了ADC的效力和毒性。早期使用系统性给药化疗的低效力有效载荷(例如,多柔比星,IC50 ~ 10–7 M)的ADC候选药物最终因在给定的药物暴露下临床活性不足而被放弃。因此,ADC领域转向使用越来越有效的细胞毒素有效载荷,如DNA损伤剂卡利奇霉素(IC50 ~ 10−10 M)和吡咯并苯并二氮杂(PBDs)(IC50 ~ 10−12 M)以及微管抑制剂如单甲基奥瑞他汀E,MMAE(IC50 ~ 10−10 M)用于后续药物开发。然而,使用非常有效的有效载荷限制了可以给药的生物制剂剂量,通常导致在表达较低靶抗原密度的肿瘤中有效载荷输送不足。除了有效载荷选择外,有效载荷ADC效力还受到1)每个ADC的有效载荷分子数量(药物-抗体比率,DAR),2)肿瘤中存在的多药耐药(MDR)外排泵可以排出选定的有效载荷,3)释放后有效载荷的潜在旁观者功能,以及4)有效载荷清除的影响。旁观者功能取决于释放后自由有效载荷是否可以扩散穿过细胞膜以触发细胞毒性效应。释放的有效载荷的净电荷被发现影响这一功能。例如,释放的中性亲脂性MMAE有效载荷可以扩散穿过细胞膜产生旁观者效应,而带电的MMAF(单甲基奥瑞他汀F)分子则不能。有效载荷的疏水性被发现调节有效载荷的清除。更疏水的有效载荷倾向于表现出更快的清除,改变给定ADCs的靶向效力和非靶向毒性。体内有效载荷代谢也可以调节ADC的安全性和效力。例如,SN-38有效载荷在肝脏中通过打开内酯环而失活,减弱其细胞毒性功能。最后,ADC的临床成功取决于将有效载荷类别适当匹配到所需指征,如下所述。
2.6.指征
ADCs的临床效力还取决于所针对肿瘤的性质。通常,具有异质性和/或低靶抗原水平的肿瘤是ADCs的难题。通过赋予ADCs旁观者活性来部分克服这一挑战,正如EnhertuTM最近在HER2低表达乳腺癌中获得批准所证明的那样。强烈表达多药外排泵的肿瘤,这些泵将有效载荷从肿瘤中排出,也对某些类别的ADC有效载荷提出了挑战。事实上,这些高外排肿瘤中的ADC抗性可以通过使用不同的有效载荷来规避。总之,为给定的癌症指征将适当的肿瘤抗原与选定的ADC连接子-有效载荷匹配对于开发成功的ADC治疗至关重要。
3.对进入临床试验的肿瘤学ADC的分析
在这里,我们回顾了截至2023年1月1日,至少注册了一个人类临床试验的肿瘤学指征的ADCs,这些试验包括在Beacon Targeted Therapies Clinical Trials and Pipeline Database(beacon-intelligence.com)中。我们包括了具有以下两个要素的ADCs:1)由抗体、抗体融合或抗体片段组成的靶向部分,以及2)来自传统化疗类别或靶向小分子和/或免疫调节剂的有效载荷。放射性同位素ADCs被排除在这次分析之外。自1997年第一个ADCs临床试验以来的26年中,又有266个ADCs在超过1200个临床试验中进行了测试。在此期间,已有54个ADC项目正式停止,38个ADCs已从公司的产品线中移除。本次审查中涵盖的ADCs被分类为1)已批准(FDA),2)活跃(尚未获得FDA批准但目前正在进行≥1个临床试验),以及3)已停止(不再列在公司的临床产品线中,无论是否宣布停止)[图3]。值得注意的是,所有已批准的ADCs目前也在多个临床试验中活跃,尽管它们在本次审查中没有被包括在“活跃”类别中(为避免重复计数)。此外,所有FDA批准的ADCs除了在美国外,还在其他国家获得了批准。
图3. 临床测试的ADCs。此条形图汇总了267个已经过临床测试的ADC,其中:11个已获得FDA批准(绿色部分),164个正在进行活跃的临床测试(蓝色部分),92个已停止(红色部分)。此外,对于活跃的ADCs,它们已被细分以突出它们最高的开发阶段(第1阶段至第4阶段,P1-P4)。在这个类别中唯一被列为第4阶段(P4)的候选药物disitamab vedotin已在中国获批,尚未获得FDA批准。
4.临床测试的ADC所针对的肿瘤抗原总结
图4展示了肿瘤抗原靶标和临床测试的最先进阶段。迄今为止,共有106个肿瘤抗原已被ADCs药物候选物作为靶标。11个已批准的ADCs针对10个独特的癌症抗原:5个ADCs针对血液癌症抗原,6个针对实体瘤[图5,表1]。某些抗原是多个ADC的靶标,包括HER2(41个候选物)、Trop-2(14个)、CLDN18.2(11个)和EGFR(11个)。不到2%的临床ADCs候选物针对所选癌症抗原的多个表位:本次审查包括了四种双特异性和一种双亲和性ADCs。
图4. 临床测试ADCs的抗原靶标。在267个临床测试的ADC中,有260个已知抗原(7个未披露)。图中展示了针对特定肿瘤抗原的不同临床测试阶段(第1阶段至第4阶段,P1-P4)的ADC数量,它们被归类为FDA批准的ADCs(绿色部分,绿色文本)、活跃的ADCs(蓝色部分,蓝色文本)和已停止的ADCs(红色部分,红色文本)。针对双抗原的ADCs以斜体显示。在紫色文本中展示的第4阶段HER2候选药物是disitamab vedotin,它已在中国获批,尚未获得FDA批准。
图5. 按有效载荷类别和恶性肿瘤环境分类的批准ADCs。提供了批准的ADC药物名称和有效载荷。ADCs根据所使用的有效载荷的效力从上到下列出,其中PBD有效载荷效力最强,SN-38有效载荷效力最弱。
5.临床测试的ADC所使用的连接子总结
连接子分为两大类:可裂解和不可裂解[图6]。在临床ADCs中,54%使用可裂解连接子,这是最常用的连接子类别。11个临床批准的ADCs中有10个使用蛋白酶可裂解连接子。在临床测试的ADCs中,16%使用不可裂解连接子,包括临床活跃的ADC BlenrepTM。只有一个已批准的ADCs,KadcylaTM,使用不可裂解连接子。31%的临床测试ADCs的连接子类别未披露。
图6. 临床测试ADCs中使用的连接子。外圈显示了使用不同连接子类别的ADCs数量,分别为FDA批准的ADCs(绿色)、活跃的ADCs(蓝色)和已停止的ADCs(红色)。FDA批准的ADCs与其各自的连接子一起展示。Gluc.,α-葡萄糖醛酸。
6.临床测试的ADC所使用的有效载荷总结
有效载荷分为四大类:1)微管抑制剂,2)DNA损伤剂,3)拓扑异构酶I抑制剂,以及4)靶向小分子(SM)[图7]。微管破坏剂是最大的有效载荷类别(57%),已经进行了临床测试。11个批准的ADCs中有7个使用微管抑制剂有效载荷。DNA损伤剂是第二大有效载荷类别(17%)。在这个子组中,45种分子中有26种使用高效的PBD有效载荷,其中只有一种获得了FDA批准。另外两个批准的ADCs通过使用卡利奇霉素有效载荷采用了DNA损伤类别。拓扑异构酶I抑制剂被包括在7%的临床测试ADCs中。在11个批准的ADCs中,有两个使用拓扑异构酶I抑制剂有效载荷。除了这些传统的化疗有效载荷类别外,大约5%的ADCs结合了靶向小分子,如Bcl-xL抑制剂,以及免疫调节剂,如TLR和STING激动剂。这个非化疗有效载荷类别中还没有候选物获得FDA批准。15%的临床测试ADCs的有效载荷未披露。
图7. 临床测试ADCs中使用的有效载荷。外圈显示了对应于FDA批准的ADCs(绿色)、活跃的ADCs(蓝色)和已停止的ADCs(红色)扇区的有效载荷类型的ADCs数量。Topo-I,拓扑异构酶I抑制剂;SM,靶向小分子;PBD,吡咯并苯并二氮杂;Cal.,卡利奇霉素。
7.临床测试的ADC所使用的偶联方法总结
在267个临床ADC中,有111个候选药物采用了非特异性氨基酸偶联,72个候选药物采用了位点特异性偶联,84个候选药物没有披露用于创建ADC的偶联方法。在采用位点特异性ADC偶联的候选药物中,有2个已批准的(EnhertuTM和TrodelvyTM),50个活跃的,和26个已停止的ADC进行了临床测试。除了使用所有天然二硫键进行偶联的DAR = 8 ADCs(例如,EnhertuTM和TrodelvyTM),其余的ADC采用了位点特异性偶联方法,这些方法要么保留四个链间二硫键,要么用化学共价键替换它们(例如,二硫键重新桥接)。
8.已批准的ADCs
迄今为止,FDA已批准12个ADC[图1、图5、图8和表1],分别有6个用于血液和实体瘤恶性肿瘤[图5、表1]。其中9个已批准的ADC获得了加速条件批准。12个已批准的ADC中有2个(MylotargTM和BlenrepTM)的批准被撤回[图1]。MylotargTM因安全与临床效益的担忧在2010年被撤回,但在2017年以较低剂量联合化疗重新获得批准。BlenrepTM在2022年被撤回,因为确认性试验没有达到所需的批准后疗效终点。
图8. 按有效载荷类别分类的FDA批准的ADCs。展示了ADC药物名称、靶抗原以及有效载荷的名称和化学结构。箭头标记了有效载荷与抗体连接的点。Topo-I,拓扑异构酶I抑制剂;PBD,吡咯并苯并二氮杂。
在目前FDA批准的11个ADC中,有6个使用微管抑制剂有效载荷。三个批准的ADC使用DNA损伤有效载荷,而2个携带抑制拓扑异构酶I的有效载荷[图5、图8]。这些有效载荷的效力范围从高效的DNA损伤剂PBD(IC50 ~ pM)到效力较低的拓扑异构酶I抑制剂SN-38(IC50 ~ nM)。尽管样本量很小,但批准的ADC在针对血液病恶性肿瘤时使用了更高效力的有效载荷,而在针对实体瘤的ADC中使用了较低效力的有效载荷。在实体瘤环境中为有效性所需的更高药物暴露量可能限制了在优选的生物剂量下报告增加系统毒性的更高效力有效载荷的使用。
9.活跃的ADCs
在164个活跃的ADC中,约7%正在进行3期临床测试。这些活跃的晚期阶段ADC针对以下肿瘤抗原:BCMA(belantamab mafodotin)、CEACAM5(tusamitamab ravtansine)、c-Met(telisotuzumab vedotin)、HER2(trastuzumab duocarmazine和trastuzumab rezetecan)、HER3(patritumab deruxtecan)、NaPi-2b(upifitamab rilsodotin)和Trop-2(datopotamab deruxtecan和SKB264)。
在活跃ADC组中,大多数ADC使用微管抑制剂有效载荷(约54%),其次是DNA损伤(10%)和拓扑异构酶I抑制剂(约9%)有效载荷。约22%的活跃ADC的有效载荷未披露[图9]。在微管抑制剂ADC中,auristatins最丰富,其次是maytansines。在DNA损伤有效载荷类别中,PBDs占临床活跃ADC的约50%。
在临床活跃ADC所针对的癌症抗原中,约16%针对血液肿瘤抗原,约80%针对实体瘤抗原,约4%针对在血液和实体瘤恶性肿瘤中均表达的癌症抗原。活跃ADC类别中最常见的肿瘤抗原包括HER2(32个候选物)、Trop-2(11个)、CLDN18.2(11个)和EGFR(8个)。
图9. 按有效载荷类别分类的活跃ADCs。在正在进行临床测试的活跃ADCs中,大多数使用微管抑制剂有效载荷,其次是DNA损伤剂、拓扑异构酶I抑制剂(Topo-I)和靶向小分子(SM)。约有22%的活跃ADCs未披露所使用的有效载荷(未披露)。PBD,吡咯并苯并二氮杂;Cal.,卡利奇霉素。
10.已停止的ADCs
ADC的停止可以归因于以下三个原因之一或多个:1)由于不可接受的毒性导致治疗效果不足,2)由于效果不足,治疗效果不优于目前的护理标准,和/或3)商业/商业考虑。所有已停止的ADC的详细信息显示在表2中。
可能导致由于不可接受的毒性导致治疗效果不足的潜在因素包括1)靶向/非肿瘤毒性,2)对于需要更高生物暴露量的抗原使用非常高效力的有效载荷,3)不稳定的连接子导致非肿瘤释放有效载荷,4)非靶向毒性,可能是由于ADC的吞噬作用,以及5)有效载荷代谢转化为更具毒性的代谢物。大约29%的临床测试ADC引用了不可接受的毒性作为项目终止的原因。由于部分可能由于靶向/非肿瘤毒性导致的不可接受毒性的ADC示例包括bivatuzumab mertansine(CD44v6,在皮肤角质形成细胞中表达)-致命的脱皮,MEDI-547(EphA2)-出血和凝血不良事件(通常与MMAE有效载荷无关的不良事件),和PF-06664178-皮疹不良事件(Trop-2,在正常上皮表面包括皮肤上表达)。对于PF-06664178的后一个示例,皮毒性严重程度的另一个可能促成因素是这种针对Trop-2的ADC所搭配的强效auristatin有效载荷。实际上,PF-06664178的皮毒性严重程度与已批准的针对Trop-2的ADC,TrodelvyTM,明显不同,后者使用效力较低的拓扑异构酶I抑制剂有效载荷。此外,针对Nectin-4(也在皮肤上表达)的auristatin ADC,PadcevTM,也注意到了皮肤毒性。
微管抑制剂有效载荷ADC占已停止候选药物的63%,其次是DNA损伤(约27%)有效载荷。拓扑异构酶I抑制剂、靶向小分子和未披露的有效载荷合计占已停止ADC的10%[图10]。对于需要更高生物暴露量的抗原使用高效力有效载荷可能是导致几个已停止ADC候选药物不可接受毒性的促成因素。双亲和四价HER2导向ADC MEDI4276的有效载荷选择可能有助于在>0.3 mg/kg剂量时的不可接受毒性。实际上,所选择的tubulysin类似物有效载荷(IC50 ~ 低pM)在PBD有效载荷的效力范围内。没有针对实体瘤(包括2个针对HER2抗原的ADC)的临床批准ADC使用此效力范围内的有效载荷 - 最活跃的是使用效力较低的有效载荷的ADC(EnhertuTM)。安全性被认为是终止HER2的PBD偶联ADCs ADCT-50225和DHES0815A的原因。
图10. 按有效载荷类别分类的已停止的ADCs。在已停止的ADCs中使用的主要有效载荷类别是微管抑制剂和DNA损伤剂。拓扑异构酶I抑制剂(Topo-1)、靶向小分子(SM)以及未披露的候选药物合计占已停止ADCs的约9%。PBD,吡咯并苯并二氮杂;Cal.,卡利奇霉素。
针对已批准ADCs的六种肿瘤抗原(CD19、CD22、CD33、CD79b、HER2和Trop-2)的ADC也已停止开发,有些是因为不可接受的毒性。使用效力较低的拓扑异构酶I有效载荷SN-38(IC50 ~ nM)的已批准Trop-2 ADC TrodelvyTM需要高生物暴露量才能达到所需的疗效益处(在21天治疗周期的第1天和第8天使用10 mg/kg)。两个针对Trop-2的ADC已经停止开发,最有可能是由于选择了过于强效的有效载荷与需要更高生物暴露量的肿瘤抗原靶标配对。PF-06664178使用高效力的auristatin类似物有效载荷(IC50~低pM),在剂量高达每3周4.8 mg/kg的患者中产生了剂量限制毒性,没有观察到部分和/或完全反应(剂量≥3.6 mg/kg由于皮疹、粘膜炎和中性粒细胞减少的剂量限制毒性被认为是不可接受的)。关于使用高效力maytansine有效载荷的ADC BAT8003,尽管怀疑存在剂量限制毒性,但尚未公布临床试验数据。
CD79b是已批准ADC PolivyTM的靶标。一个后续的位点特异性CD79b靶向ADC,iladatuzumab vedotin,在与利妥昔单抗联合测试中进行了评估。由于在更高剂量下观察到的眼部毒性,iladatuzumab vedotin最终停止开发,因为没有注意到治疗效果指数(与PolivyTM相比)的改善。
三个针对CD33的ADC,即MylotargTM的靶标,也已停止开发。AVE9633(DM4有效载荷)在毒性剂量以下未显示临床活性;IMGN779(indolino-benzodiazepine二聚体有效载荷)未报告疗效;和 vadastuximab talirine(PBD有效载荷)在与低甲基化剂联合研究后因安全问题(包括致命感染)停止开发。一个针对CD33的带有tubulysin有效载荷的ADC,DXC007,目前正在进行1期(注册号码CTR20221074),尽管安全性和有效性数据尚未发布。由于输注相关不良事件,停止了LOP628(c-KIT)和losatuxizumab vedotin(EGFR)的开发。此外,DCLL9718S(CLL-1)在测试剂量下的耐受性差和缺乏客观反应没有证明其进一步开发的合理性。一些已停止的ADC的临床毒性特征与临床前观察不匹配,例如针对CDH6的ADC HKT288,在患者中显示了在临床前模型中未观察到的神经毒性。同样,aprutumab ixadotin(FGFR2)的临床最大耐受剂量低于临床前估计的治疗阈值。这两个后者的例子强调了需要更好的预测模型来指导ADC的临床开发。
除了不可接受的毒性外,效力不足也是ADC停止开发的一个原因。导致效力不足的因素包括1)已停止ADC的低肿瘤靶抗原密度和/或不良的内化特性,2)有效载荷效力不足,3)异质性DAR ADC产品导致有效载荷剂量次优,4)非肿瘤有效载荷释放和/或肿瘤中药物释放不完全,5)由于PK特性差导致的ADC快速清除,6)未能证明比标准护理更优越的疗效,以及7)通过肿瘤中升高的药物外排转运体介导的多药耐药性。
在已停止的ADC候选药物中,有数据可用的情况下,效力不足可能是约47%的情况的一个促成因素。据报道,表现出不足以证明进一步临床测试的候选药物包括但不限于tamrintamab pamozirine (DPEP3)、PF-06647263 (EFNA4)和PCA062 (P-Cadherin)。可能这些ADC靶标具有异质性肿瘤表达和/或不足以诱导有效ADC内吞作用的肿瘤抗原密度。
使用效力不足的有效载荷,导致效力不足,可能是导致针对HER2的免疫调节ADCs NJH395和SBT6050停止开发的可能促成因素。在用NJH395(TLR7激动剂有效载荷)治疗的18名患者中没有观察到客观反应。同样,在用SBT6050(TLR8激动剂有效载荷)治疗的14名患者中,只有一名患者实现了部分反应。对于这些TLR激动剂ADCs,缺乏临床活性也可能与抗肿瘤免疫反应的亚优激活有关。临床HER2 maytansinoid ADC BAT800190已停止开发,可能是为了推进一个效力较低的拓扑异构酶I抑制剂有效载荷ADC (BAT8010)。这种停止/推进决策与两个已批准的HER2 ADCs的临床经验一致,KadcylaTM和EnhertuTM,其中使用效力较低的有效载荷的ADC (EnhertuTM)显示出更大的临床活性。
由于产生亚优剂量的有效载荷而导致的异质性DAR混合物是观察到的非特异性半胱氨酸偶联MUC16 ADC sofituzumab vedotin效力较低的可能原因,与特异性半胱氨酸(THIOMABTM)偶联ADC DMUC4064A相比。当与特异性半胱氨酸(THIOMABTM)偶联ADC DMUC4064A相比较时,非特异性半胱氨酸偶联MUC16 ADC sofituzumab vedotin观察到的效力较低可能是由于异质性DAR混合物所致。CMB-401 (MUC1)是一个因效力不足而停止的ADC的例子,这可能部分是由于连接子选择不当导致非肿瘤有效载荷释放。有人建议,这种卡利奇霉素ADC未能引起单一部分缓解是由于使用了不稳定的酰胺连接子。MEDI4267是一个因PK特性差(和不可接受的毒性)而停止的ADC的例子。有人指出,这种针对HER2的tubulysin ADC在最大耐受剂量下,其半衰期非常短,清除率高于针对HER2的ADC KadcylaTM在其最大耐受剂量下。
七个ADC因未能证明比标准化疗比较臂更优越而停止:rovalpituzumab tesirine (DLL3)、depatuxizumab mafodotin (EGFRvIII)、AMG 595 (EGFRvIII)、AGS16F (ENPP3)、glembatumumab vedotin (gpNMB)和lifastuzumab vedotin (NaPi-2b)。用lorvotuzumab mertansine (CD56)补充标准化疗增加了不良事件的发生率,而没有提高疗效。
关于其余22个已停止的92个ADC的临床信息仍未公布。这些22个中,公司引用了产品组合优先级/战略考虑和缺乏累积作为48%和2%的停止原因,但没有给出其余50%的停止原因。
11.对未来ADC药物设计的启示
开发下一代ADCs,有潜力改善其治疗指数,可以分为ADC的三个主要组成部分(抗体、连接子、有效载荷)以及用于将抗体与有效载荷连接的偶联技术。同时,需要考虑将适当的有效载荷与给定的肿瘤指征相匹配,同时注意所针对的生物制剂的肿瘤抗原密度。
12.生物制剂的改进
抗体设计的改进包括结合选择和工程化,以1)选择促进最大内吞作用的表位/亲和力,2)优化/降低对在正常组织上有较高表达的靶标的结合物的亲和力,以及3)微调ADC的净电荷以减轻靶标非依赖性毒性。针对促进快速受体介导内吞作用的表位的生物制剂显示出比针对非内吞抗原表位的生物制剂更大的活性。此外,双亲和性和双特异性ADC生物制剂已被报道可以改善ADC内吞作用,提高ADC在低靶标抗原密度肿瘤中的有效性。目前正在测试的双亲和性和双特异性ADC包括REGN5093-M114(c-MET, c-MET)、zanidatamab zovodotin(HER2, HER2)、IMGN151(FRα FRα)、BL-B01D1(EGFR, HER3)、M1231(EGFR, MUC1)和ORM-5029(HER2, HER3)。
除了选择内吞表位和/或双亲和性/双特异性抗原靶向外,ADC生物制剂的生物亲和力优化也需要针对所选择的抗原(s)量身定制。事实上,具有较低亲和力的生物制剂可能在较低的靶标抗原密度下表现出不足的结合和/或内吞作用,而具有过高细胞亲和力的生物制剂可能导致受体占据和/或内吞作用减少。生物制剂亲和力调整也可以帮助减轻在关注的正常组织中表达的抗原的靶向/非肿瘤毒性。亲和力降低已被证明可以在保持对高靶标抗原表达的肿瘤细胞的活性的同时降低正常组织中的靶标依赖性毒性。
最后,优化ADC的净电荷已被证明可以减轻靶标非依赖性毒性。一个例子是通过在ADC AGS-16C3F的生物制剂中引入一个Lys到Asp的突变来减少眼部毒性。这些结果表明,在ADC上创造一个净负表面电荷可以抑制靶标非依赖性毒性。
13.连接子的改进
连接子不仅仅是连接抗体和有效载荷的惰性桥梁;它们影响给定ADC的稳定性和药代动力学。一些早期ADC的不良表现,如CMB-401,归因于不稳定的连接子。在ADC连接子方面的改进已被证明可以减少系统性有效载荷释放并改善药代动力学特性。在这方面,连接子开发的进步可能包括1)掩盖有效载荷的连接子,2)亲水性连接子,3)增加药物载荷的分支连接子,4)串联裂解连接子,以及5)双重裂解特异性连接子。
修改连接子以掩盖疏水性有效载荷可以增加治疗指数。一般来说,减少ADC的疏水性至少部分地通过减少微囊泡介导的非靶向毒性来改善药代动力学和治疗活性。事实上,将亲水性大环化合物纳入ADC以掩盖疏水性有效载荷改善了类似AdcetrisTM的ADC的体内活性。
修改连接子以增加药物载荷是另一种提高使用低效力有效载荷的ADC有效性的策略。创建具有更高DAR载荷的传统细胞毒性ADC的一个挑战是,由于增加了疏水性有效载荷的数量,ADC分子的疏水性增加,这既增加了聚集的可能性,也加速了ADC从体内的清除。创建聚合物连接子,如FleximerTM连接子或PEG链的添加,可以在不增加生物制剂降解和/或清除相关负债的情况下,增加ADC分子上的药物载荷。使用这些方法,可以在不增加整体ADC疏水性的情况下增加DAR。此外,由亲水性中性或带负电荷的氨基酸(Ala、Gly、Pro、Ser、Thr、Glu;XTENTM-基于肽的平台)组成的多肽可以产生DAR高达18的ADC,而不影响药代动力学。增加连接子的亲水性可以通过调节MDR1泵排出的有效载荷代谢物来改变ADC的毒性特征。然而,这种方法可能并不适用于所有ADC。
最后,修改可裂解连接子以最小化系统性释放,同时仍然保持肿瘤旁观者效应,可以提高后续ADC分子的治疗指数。设计连接子需要连续由仅在溶酶体内发现的酶裂解,可以实现这一特性。一个例子是葡萄糖苷酸酶可裂解的连接子,当它被裂解时,露出一个猫肝酶裂解位点,使有效载荷释放 - 确保两个裂解步骤只发生在溶酶体内。这种串联裂解连接子被发现可以改善ADC在大鼠毒性模型中的稳定性和耐受性。
14.有效载荷的改进
可以改善后续ADCs治疗益处的有效载荷的修改包括1)创建前药基础的有效载荷以减轻非肿瘤毒性,2)创建亲水性细胞毒素有效载荷,以及3)创建双功能有效载荷以增加肿瘤效力。前药有效载荷利用酸性、缺氧、过度唾液酸化和富含蛋白酶的TME触发肿瘤中活性有效载荷的释放。前药可以涉及掩盖有毒、疏水性有效载荷,例如PBDs的“封顶”。前药帽被设计为被TME酶,如beta-葡萄糖苷酸酶,裂解,以最小化非肿瘤有效载荷的释放。鉴定额外的内体 trafficking 调节剂和溶酶体途径调节剂有助于下一代前药有效载荷的设计。
创建亲水性细胞毒素有效载荷是另一种潜在的进步,可以开发具有提高DAR、保持生物完整性和良好药代动力学属性的ADCs。一个例子是亲水性有效载荷auristatin β-D-glucuronide MMAU。这种糖苷有效载荷还有在未偶联的自由形式下相对惰性的额外好处。通过溶酶体酶处理至去糖基化状态可以激活有效载荷的细胞毒性和旁观者活性。
ADC的效力也可以通过创建双有效载荷来增强,以增加肿瘤效力。将两个或更多不同有效载荷偶联到给定生物制剂上,已被证明比携带单个有效载荷的ADC混合物具有更大的抗肿瘤活性。探索双有效载荷ADC的临床前研究包括两种不同的微管抑制剂有效载荷MMAE和MMAF,以及将微管抑制剂有效载荷与DNA损伤剂(如MMAE和PBD,或MMAF和PNU-159682)偶联。所有这些双有效载荷ADC都已被证明比单有效载荷ADC混合物增加了抗肿瘤活性。此外,在健康小鼠中这些双有效载荷ADC的耐受性被发现与单有效载荷ADC相似,通过体重减轻和肝脏临床化学测量。
15.在有效载荷偶联方面的改进
位点特异性偶联有效载荷可以产生具有控制和定义DAR的ADC制剂。通过半胱氨酸氨基酸工程生产这种ADCs的第一种方法产生了均匀的制剂,与随机偶联的ADC相比,在临床前药代动力学属性和安全性概况方面表现出色。这些发现激发了该领域的热情,并促进了位点特异性偶联的额外方法的开发。迄今为止,位点选择性偶联方法分为八类:半胱氨酸工程、非天然氨基酸工程、对天然半胱氨酸的偶联、肽标签、糖基修饰、酶促修饰、二硫键重新桥接和对天然赖氨酸的偶联。到目前为止,用于位点特异性偶联的方法尚未显示出对FcRn循环的直接影响,这可能会改变ADC的药代动力学、效力和安全性。
目前正在探索通过非天然氨基酸方法进行连接子-有效载荷偶联。然而,人们注意到,非天然氨基酸偶联用于连接子-有效载荷附着的位置对肿瘤杀伤产生了显著影响,尽管稳定性和药代动力学是等效的。使用肽标签技术进行位点特异性偶联的例子是SMARTagTM和谷氨酰胺标签。SMARTagTM利用醛基标签将连接子-有效载荷附着到甲酰甘氨酸上,实现位点特异性偶联。谷氨酰胺标签技术利用转谷氨酰胺酶将连接子-有效载荷附着。这两种技术都被证明可以改善药代动力学和效力。
GlycoConnectTM是一个位点特异性糖基修饰偶联方法的例子。在这里,通过在抗体的天冬酰胺-297位点进行糖基重塑后,实现了位点特异性偶联。然而,由于天冬酰胺-297糖基对抗体Fcγ受体效应功能很重要,这种方法需要与可能为开发的ADC提供效力益处的Fc效应功能丧失相平衡。
在位点特异性技术中一个值得注意的进步是AJICAPTM方法,它利用天然赖氨酸进行位点特异性连接子-有效载荷附着。这种方法不需要抗体工程或酶促反应。通过这种方法生产的ADC在临床前模型中显示出改善的治疗指数。
在临床上,位点特异性ADC DMUC4064A(MUC16)可以在更高的生物学剂量下进行给药,并且与非特异性、半胱氨酸偶联的对应物sofituzumab vedotin(MUC16)相比具有更高的总体反应率。尽管前景看好,但位点特异性有效载荷偶联并不总是导致治疗改善。例如,位点特异性偶联的ADCs iladatuzumab vedotin(CD79b)和SC-002(DLL3)并没有显示出与非特异性半胱氨酸偶联的ADCs PolivyTM和rovalpituzumab tesirine相比在临床反应/治疗指数方面的改善。
16.结论
在267个针对肿瘤学指征测试的ADC中,有11个获得了FDA批准;92个已被停止。分析与停止药物候选物相关的限制可以帮助指导下一代分子的设计和选择。重要的是,新的生物工程修改在临床前已被证明可以改善治疗指数。采取一种综合的、多因素的方法,仔细选择目标,同时优化抗体、连接子和有效载荷 - 与感兴趣的指征相匹配 - 有望引领新一波ADC批准。
扫描二维码
获取70+“生物制药图谱”资料合集
抗体药物偶联物临床结果多肽偶联药物
2022-06-01
6月1日,多禧生物宣布与强生公司旗下杨森达成合作和许可协议。根据该协议规定,多禧生物将应用其独有的ADC创新平台与杨森所提供的独有抗体,双方将就至多5个靶点开发新型ADC药物。强生创新协助促成该合作协议,强生创新旗下投资公司-JJDC也对多禧生物进行了股权投资。
多禧生物成立于2012年,已经建立了完善的ADC技术平台,拥有不同阶段的16款ADC药物。公司拥有自主知识产权的ADC药物平台涵盖:连接技术方面,拥有新型智能化连接子(包括定点偶联)共约50余种;小分子细胞毒性化合物方面,拥有5大类,共约100余种分子,涵盖抗微管蛋白(Tubulysin)、DNA小沟槽结合体(PBD)、DNA烷基化类(Duocarmycin)、RNA聚合酶抑制剂类(Amanitin)、拓扑酶抑制剂类(CPT)等。
目前,多禧生物已经申报HER2 ADC新药DX126-262、Trop2 ADC新药DAC-002、MUC1 ADC新药DAC-005,以及未公开靶点的DXC004和DXC007。其中,Trop2 ADC的日本、韩国外亚洲权益以3亿元价格授权给君实生物。
抗体药物偶联物合作抗体免疫疗法小分子药物
100 项与 DXC-007 相关的药物交易
登录后查看更多信息
研发状态
10 条进展最快的记录, 后查看更多信息
登录
| 适应症 | 最高研发状态 | 国家/地区 | 公司 | 日期 |
|---|---|---|---|---|
| 难治性急性髓细胞白血病 | 临床1期 | 中国 | 2022-06-30 | |
| 复发性急性髓细胞白血病 | 临床1期 | 中国 | 2022-06-30 |
登录后查看更多信息
临床结果
临床结果
适应症
分期
评价
查看全部结果
| 研究 | 分期 | 人群特征 | 评价人数 | 分组 | 结果 | 评价 | 发布日期 |
|---|
No Data | |||||||
登录后查看更多信息
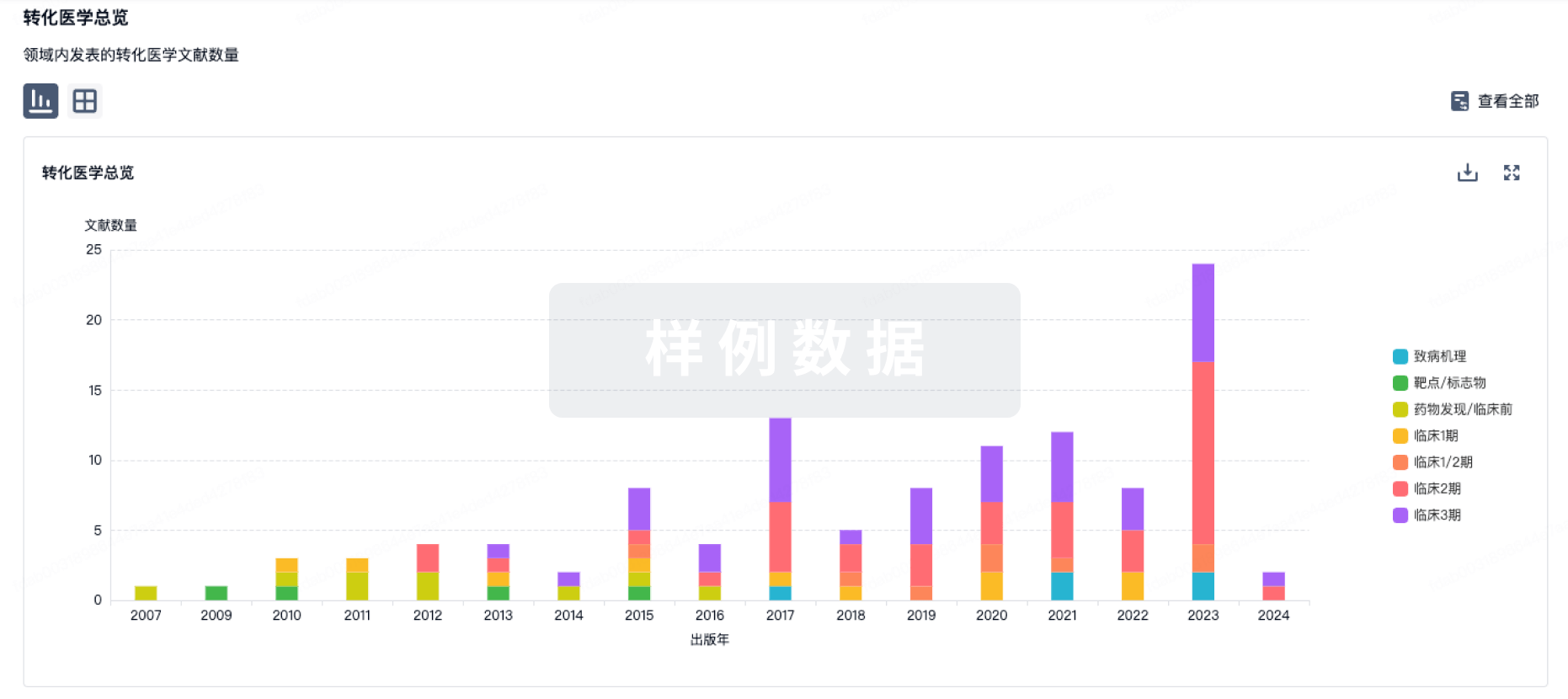
转化医学
使用我们的转化医学数据加速您的研究。
登录
或
药物交易
使用我们的药物交易数据加速您的研究。
登录
或
核心专利
使用我们的核心专利数据促进您的研究。
登录
或
临床分析
紧跟全球注册中心的最新临床试验。
登录
或
批准
利用最新的监管批准信息加速您的研究。
登录
或
生物类似药
生物类似药在不同国家/地区的竞争态势。请注意临床1/2期并入临床2期,临床2/3期并入临床3期
登录
或
特殊审评
只需点击几下即可了解关键药物信息。
登录
或
生物医药百科问答
全新生物医药AI Agent 覆盖科研全链路,让突破性发现快人一步
立即开始免费试用!
智慧芽新药情报库是智慧芽专为生命科学人士构建的基于AI的创新药情报平台,助您全方位提升您的研发与决策效率。
立即开始数据试用!
智慧芽新药库数据也通过智慧芽数据服务平台,以API或者数据包形式对外开放,助您更加充分利用智慧芽新药情报信息。
生物序列数据库
生物药研发创新
免费使用
化学结构数据库
小分子化药研发创新
免费使用
