预约演示
更新于:2026-03-05

Peptilogics, Inc.
更新于:2026-03-05
概览
标签
皮肤和肌肉骨骼疾病
感染
消化系统疾病
合成多肽
化学药
关联
3
项与 Peptilogics, Inc. 相关的药物靶点- |
作用机制 细菌生物膜抑制剂 [+2] |
非在研适应症- |
最高研发阶段临床2/3期 |
首次获批国家/地区- |
首次获批日期- |
靶点- |
作用机制- |
在研适应症 |
非在研适应症- |
最高研发阶段临床前 |
首次获批国家/地区- |
首次获批日期- |
靶点- |
作用机制- |
在研适应症 |
非在研适应症- |
最高研发阶段临床前 |
首次获批国家/地区- |
首次获批日期- |
3
项与 Peptilogics, Inc. 相关的临床试验NCT07214311
RETAIN: A Phase 2/3 Randomized, Placebo-Controlled Study to Evaluate the Efficacy of PLG0206 in Prevention of Recurrent Infection in Patients Undergoing Debridement, Antibiotics, and Implant Retention (DAIR) for Treatment of a Periprosthetic Joint Infection (PJI) Following Total Knee Arthroplasty (TKA)
The goal of this clinical trial is to evaluate whether the investigational drug PLG0206 can help reduce recurrence of infection in adults who have undergone total knee replacement and are receiving a DAIR (Debridement, Antibiotics, and Implant Retention) surgical procedure to treat a Prosthetic Joint Infection (PJI). The study will also assess the safety of PLG0206 when used as an irrigation solution during the DAIR procedure.
Participants will receive either PLG0206 or a placebo (an inactive substance that looks like the investigational drug), in addition to standard of care treatments. All participants will be monitored for approximately one year following their DAIR procedure.
Participants will receive either PLG0206 or a placebo (an inactive substance that looks like the investigational drug), in addition to standard of care treatments. All participants will be monitored for approximately one year following their DAIR procedure.
开始日期2026-02-03 |
申办/合作机构 |
NCT05137314
A Phase 1b Open-Label, Dose-Escalating Study to Evaluate the Safety and Tolerability of PLG0206 in Patients Undergoing Debridement, Antibiotics, and Implant Retention (DAIR) for Treatment of a Periprosthetic Joint Infection (PJI) Occurring After Total Knee Arthroplasty (TKA)
The purpose of this study is to learn about the safety and effects of PLG0206 for treating periprosthetic joint infections (PJI) in conjunction with the DAIR (debridement, antibiotics and implant retention) surgical procedure for patients with periprosthetic joint infections (PJI) after total knee arthroplasty (TKA) .
开始日期2022-03-31 |
申办/合作机构  Peptilogics, Inc. Peptilogics, Inc. [+2] |
ACTRN12618001920280
Safety and Tolerability of Single Ascending Doses (SAD) of a Novel Engineered Cationic Peptide PLG0206 in Healthy Subjects
开始日期2019-11-25 |
申办/合作机构 |
100 项与 Peptilogics, Inc. 相关的临床结果
登录后查看更多信息
0 项与 Peptilogics, Inc. 相关的专利(医药)
登录后查看更多信息
39
项与 Peptilogics, Inc. 相关的新闻(医药)2026-02-15
·飞雪梅香
铜绿假单胞菌(PA)是医院获得性感染的常见病原体,尤其在免疫功能低下、入住重症监护病房或患有基础慢性呼吸道疾病的个体中更为普遍。最常见的感染类型包括医院获得性肺炎(HAP)、呼吸机相关性肺炎(VAP)、菌血症、尿路感染(UTI)以及手术部位感染。据估计,2019年有55.9万人死于PA感染,其中23.3万人死于下呼吸道感染,16.3万人死于血流感染。2019年,PA感染导致超过1830万伤残调整生命年(DALY)的损失。相比之下,金黄色葡萄球菌感染导致3450万DALY损失,大肠埃希菌导致2850万,真菌导致1850万,呼吸道合胞病毒导致1350万,而艰难拟梭菌导致213万。显然,PA是一个具有全球重要性的病原体。
PA的抗生素耐药性是一项重大挑战。目前有多种不同的术语来描述耐药程度(表1),但没有一种是完全令人满意的。2012年,包括欧洲和美国疾病控制与预防中心在内的一个合作小组定义了多重耐药(MDR)、广泛耐药(XDR)或全耐药(PDR)的PA。使用这些定义诊断PDR-PA需要对17种不同的抗假单胞菌药物进行测试。PA的难治性耐药(DTR)于2018年被定义为对当时的一线药物耐药,这也是2024年美国感染病学会指南中使用的定义。该定义先于许多新型抗假单胞菌药物的出现,这可能会限制其长期适用性。为简洁起见,使用碳青霉烯类耐药PA(CR-PA)这一术语,与世界卫生组织的术语保持一致。CR-PA在全球范围内呈上升趋势,在一些地区其发生率介于25%至50%甚至更高。CR-PA可导致严重感染,进而可能造成高发病率和死亡率、延长住院时间并增加高昂的医疗费用。与此同时,这些感染的治疗也极具挑战性。
表1 多重耐药(MDR)、广泛耐药(XDR)、全耐药(PDR)和难治性耐药(DTR)革兰阴性菌的定义
术语
定义
多重耐药(MDR)
对三种或更多抗菌药物类别中的至少一种药物不敏感。
广泛耐药(XDR)
仅对1~2类抗菌药物敏感,对其余所有类别的抗菌药物均耐药。
全耐药(PDR)
对所有抗菌药物类别中的所有药物均不敏感。
难治性耐药铜绿假单胞菌(DTR-PA)
对以下所有药物不敏感:哌拉西林-他唑巴坦、头孢他啶、头孢吡肟、氨曲南、美罗培南、亚胺培南-西司他丁、环丙沙星和左氧氟沙星。
目前尚无普遍认可的CR-PA感染标准治疗方案。近期涌现出具有良好抗假单胞菌活性的新型药物,为改善这类感染患者的预后提供了契机。然而,目前关于这些新药治疗CR-PA感染疗效的临床数据还很匮乏。为注册审批而开展的随机对照试验(RCT)通常缺乏足够数量的携带目标表型(CR-PA)的菌株,并且未使用同样对CR-PA有活性的药物作为对照。
本文旨在总结监管机构批准的适应症、指南推荐意见,以及来自体外药敏试验、中空纤维模型和动物研究的关于CR-PA潜在治疗药物的数据。同时,也对临床研究(包括随机对照试验和观察性研究)进行了综述,但在解读这些研究时需认识到,比较不同疗法结局的临床研究,因其方法学差异,容易受到混杂因素和偏倚的影响。最后对即将问世的新型抗假单胞菌疗法进行了梳理。
鉴于囊性纤维化患者中PA的治疗特殊性,本文将排除与囊性纤维化相关的CR-PA内容。
美国食品药品监督管理局(FDA)与欧洲药品管理局(EMA)对抗假单胞菌抗生素的审批状态
以下对CR-PA具有临床意义的抗假单胞菌活性的抗生素类别已获得FDA和EMA双方的批准:β-内酰胺类抗生素(头孢他啶-阿维巴坦[CZA]、头孢洛生-他唑巴坦[C/T]、亚胺培南-西司他丁-雷利巴坦[I/R]、头孢地尔)、氨基糖苷类(庆大霉素、妥布霉素和阿米卡星)以及粘菌素。此外,磷霉素静脉制剂已获EMA批准(但FDA未批准),而多粘菌素B已获FDA批准(但EMA未批准)。上述每种抗生素的获批适应症因药物和监管机构而异。
主要指南文件的推荐意见
《2024年美国感染病学会(IDSA)指南》为治疗由DTR-PA引起的三种感染类型提供了首选抗生素和备选治疗方案:单纯性膀胱炎、肾盂肾炎和复杂性尿路感染(cUTI),以及尿路外感染。三种抗生素(C/T、CZA和I/R)被列为治疗尿路外感染的首选方案。头孢地尔被列为这些感染的备选方案。每日一次的妥布霉素或阿米卡星仅被列为治疗单纯性膀胱炎、肾盂肾炎或cUTI时替代这些β-内酰胺类抗生素的方案。在该指南中,粘菌素的唯一用途是作为DTR-PA的备选治疗药物。IDSA指南不推荐使用雾化吸入抗生素(如粘菌素或氨基糖苷类)治疗由DTR-PA引起的呼吸道感染。
若新型β-内酰胺类/β-内酰胺酶抑制剂复方制剂(BLBLI),如C/T、CZA或I/R,对DTR-PA的体外活性降低,IDSA指南推荐将一种有活性的氨基糖苷类药物与BLBLIs联合使用,并优先选择最低抑菌浓度(MIC)最接近药敏折点的新型BLBLI药物,作为最后的手段。在该指南中,如果没有氨基糖苷类药物表现出体外活性,则推荐将多粘菌素与新型BLBLI联合使用作为备选。对于尿路以外的感染,多粘菌素B优于粘菌素,因为它不是作为前体药物给药,因此能比粘菌素获得更可靠的血浆浓度,并且肾毒性风险可能更低。然而,尚无信息表明这些策略在单药治疗(如果头孢地尔有效)或与其他药物联合治疗方面,能否比头孢地尔带来更好的临床结局。
《2022年欧洲临床微生物学与感染病学会(ESCMID)关于治疗多重耐药革兰阴性杆菌引起感染的指南》建议,对于难治性CR-PA引起的严重感染,推荐使用C/T治疗(如果体外敏感),但证据级别极低,推荐强度为有条件推荐。该指南指出,在撰写指南时,尚无足够证据支持使用I/R、CZA或头孢地尔治疗CR-PA引起的严重感染。由于缺乏证据,ESCMID指南作者无法就C/T、CZA或头孢地尔的联合治疗提出推荐或不推荐的建议。相比之下,ESCMID指南建议,在使用多粘菌素、氨基糖苷类或磷霉素治疗CR-PA引起的严重感染时,应采用两种体外有活性的药物联合治疗。这些"老"抗生素,当用作单药治疗时,仅推荐用于非严重或低风险的CR-PA感染,具体取决于体外药敏结果和感染源。
根据EUCAST和CLSI的临床微生物学考量
2025年,EUCAST(欧洲抗菌药物敏感性试验委员会)提供了针对PA以及C/T、CZA、I/R和头孢地尔的折点。妥布霉素和阿米卡星的折点仅针对源自尿路感染的感染提供。EUCAST将粘菌素的折点以括号形式提供,以区分是否存在获得性耐药机制的菌株。EUCAST指出,不鼓励对静脉用磷霉素和假单胞菌属进行常规药敏试验,但提供了关于静脉用磷霉素在联合治疗中使用的信息。
2025年,CLSI(美国临床和实验室标准化协会)提供了针对PA以及C/T、CZA、I/R和头孢地尔的折点。CLSI指出,临床和PK/PD数据表明粘菌素和多粘菌素B的临床疗效有限,强烈推荐优先选择其他替代药物,并且应将其与一种或多种有活性的抗菌药物联合使用。同样,CLSI指出,氨基糖苷类药物单药治疗全身性感染的临床结局有限,与其他疗法相比,其治疗尿路以外感染的效果较差。此外,CLSI建议,对于尿路感染以外的大多数适应症,应考虑使用妥布霉素或阿米卡星进行联合治疗。
头孢洛生-他唑巴坦 (C/T)
作用机制与耐药机制
C/T是一种由头孢菌素(头孢洛生)和β-内酰胺酶抑制剂(他唑巴坦)组成的抗菌复方制剂。头孢洛生因其多种特性而具有增强的抗假单胞菌活性。与头孢他啶相比,头孢洛生对铜绿假单胞菌(PA)所有必需青霉素结合蛋白(PBPs 1b, 1c, 2 和 3)的亲和力均有所增强。此外,头孢洛生无需OprD通道即可穿越PA的外膜,并且不受外排机制的影响。头孢洛生通常对PA野生型AmpC酶(称为PA来源的头孢菌素酶,PDC,一种染色体编码的C类β-内酰胺酶)稳定。虽然他唑巴坦的加入可保护β-内酰胺类抗生素免受超广谱β-内酰胺酶(ESBLs)的水解,但这并未增强对PA的额外覆盖。
对评估C/T体外活性的大型研究进行分析后发现,CR-PA对C/T敏感的中位率为68%。从区域角度来看,CR-PA对C/T敏感百分比如下:中东50.6%,亚太地区53.9–72.8%,东欧54.8–59.2%,拉丁美洲66.1%,中国68%,西欧59.0–75.2%,美国65.4–89.1%。
对C/T产生耐药性可能源于他唑巴坦无法抑制的β-内酰胺酶,例如A类(如KPC或GES)和B类碳青霉烯酶(如NDM、IMP或VIM),以及D类酶(如OXA-2、OXA-10及其变异体)。最近的研究表明,导致C/T耐药的碳青霉烯酶存在显著的地理差异,在美国碳青霉烯酶罕见,但在其他研究地区(亚洲和拉丁美洲)却很常见,尤其是KPC-2和VIM-2。此外,PDC β-内酰胺酶的氨基酸置换,特别是Ω-loop区域内的置换,与体内C/T耐药性的选择有关。在耐C/T的PA分离株中已检测到多种PDC Ω-loop变异体(例如PDC-50 V213A和PDC-85 Y223H等)。Barnes及其同事详细探究了PDC-3的E221K变异体,并表明该突变扩大了酶的活性位点,使其能够容纳头孢洛生庞大的R-2侧链。尽管头孢洛生对外排机制稳定,但某些外排泵的底物识别域可能发生突变,从而导致耐药性。
虽然这些耐药机制中的一部分在C/T临床可用之前就已存在,但在C/T治疗期间出现耐药性的发生率约为10-14%。许多这些耐C/T的分离株同时也对CZA耐药。在某些PDC Ω-loop变异体中,亚胺培南的敏感性得以恢复。OXA-2/OXA-10变异体可能保留对美罗培南的敏感性。然而,在这种情况下碳青霉烯类药物的临床效用尚不明确。
动物模型
在 neutropenic 兔的体内肺炎模型中证实了C/T对PA的活性,包括对缺乏OprD、表达外排泵以及AmpC过度生产的菌株。在猪的院内肺炎模型中,早期给予模拟人类给药剂量的C/T达到了药效学目标,降低了呼吸道分泌物的细菌负荷,预防了耐药性的产生,并可能减轻了全身性炎症反应。
体外动态PK/PD模型
来自体外动态模型的PK/PD数据的重要性在于其与人体药物暴露水平的关联性,鉴于临床试验数据的有限性,这一点尤其重要。特别是,这些数据证明了C/T以每8小时3克的剂量治疗PA的重要性。这一点现已反映在其用于医院获得性细菌性肺炎(HABP)和呼吸机相关性细菌性肺炎(VABP)的说明书推荐剂量中(即每8小时3克),而用于cUTI和复杂性腹腔内感染的剂量为每8小时1.5克。
对于C/T,中空纤维感染模型的研究已证明,每8小时3克的剂量方案能够优化游离药物浓度超过MIC的时间(fT > MIC),支持其用于CR-PA感染。在一项使用不同剂量C/T针对临床PA菌株(C/T MIC为4 mg/L)的中空纤维模型中,观察到每8小时给予中等剂量(125/62.5–1,000/500 mg)的C/T会诱导耐药性产生。Carr及其同事在中空纤维模型中评估了更高剂量(每8小时3克)对八株PA菌株(所有菌株C/T MIC = 8 mg/L,其中五株对美罗培南耐药)的疗效。在八株中的七株中观察到显著的体外活性,仅有一株在72小时内出现再生现象。
体外动态模型表明,当C/T以连续输注方式给药时,其效果最佳。在一项为期7天的中空纤维感染模型中,评估了C/T以间歇推注、延长输注(4小时)和连续输注三种方式对三株对C/T敏感性不同(MIC 2–16 mg/L)的XDR PA ST175型菌株的疗效。结果显示,对于C/T敏感和耐药的分离株,连续输注C/T带来的细菌菌落总数减少最为显著。此外,只有连续输注方案对这三株菌均表现出杀菌活性。在另一项中空纤维感染模型中,对三株XDR PA ST175分离株(C/T MIC 2–16 mg/L)进行了测试,以研究不同稳态浓度(Css)的C/T连续输注的效应。暴露于20 mg/L的Css导致敏感分离株出现C/T耐药性,而无论C/T MIC值高低,更高的给药方案都具有更强的杀菌效果。
体外模型还评估了联合治疗的潜力,包括针对对C/T不敏感的菌株。在静态体外实验中,已一致证明C/T与阿米卡星或与磷霉素联用对CR-PA具有协同作用。针对27株MDR-PA分离株(其中20株产MBL)评估了C/T联合磷霉素的效果,在24/27株中观察到协同作用。在一项类似研究中,采用梯度扩散条法,在7/14株中观察到磷霉素与C/T的协同作用。Monogue和Nicolau评估了四株MDR-PA临床分离株,磷霉素联合C/T可减少PA负荷。
C/T与粘菌素及氨基糖苷类药物的体外联合也已被评估。在一项使用体外动态PK/PD模型的研究中,报道了C/T与粘菌素联用对MDR/XDR PA高风险克隆具有协同和相加作用。该研究中,C/T以每8小时2/1克的剂量使用,粘菌素稳态浓度为2 mg/L,在24小时时有效减少了细菌生长。此外,还发现C/T联合粘菌素能以相加或协同的方式作用于耐C/T的菌株。另一项采用动态恒化器模型的研究也证实了C/T联合粘菌素的协同或相加作用,尤其是在对C/T中介或耐药的菌株中。C/T与阿米卡星联用也表现出相加或协同作用,但频率较低。在一项体外单室药代动力学模型中,模拟临床观察到的浓度,评估了C/T单用或联合磷霉素或妥布霉素对MIC值处于或高于C/T临床折点(MIC ≥4 mg/L)的PA菌株的效应。磷霉素或妥布霉素单药治疗对CR-PA均未表现出持续的杀菌活性。使用C/T、磷霉素或妥布霉素单药治疗大多数菌株时,均观察到细菌再生现象。而联合磷霉素或妥布霉素后,均能抑制细菌再生,且在妥布霉素联合组中,观察到更快速的初始杀菌效果(持续至6小时)。这些发现为《IDSA 2024指南》中关于当感染的PA菌株对C/T及其他β-内酰胺/β-内酰胺酶抑制剂复方制剂不敏感时,应考虑联合治疗的建议提供了一定支持。
另一种协同组合是C/T与美罗培南联用,用于治疗XDR PA的ST175克隆。Montero等人利用为期14天的中空纤维感染模型证明,这两种β-内酰胺类药物联用能产生优异的杀菌效果(降低4.32 log10 CFU/mL),并能抑制细菌再生直至第14天。该中空纤维模型中使用的PA菌株对美罗培南的MIC为8 mg/L,对C/T的MIC为2/4 mg/L。
比较观察性研究
至少有八项观察性研究比较了接受C/T治疗的患者与接受"老"抗生素(尤其是粘菌素或氨基糖苷类)治疗的患者的结局。每项研究均发现,与老方案相比,C/T在临床治愈率、死亡率或肾毒性等结局指标中至少有一项显著改善。比较不同治疗组间结局的观察性研究因其无法充分控制混杂因素而存在局限性。然而,这些研究结果的显著一致性值得关注。
最大的几项观察性研究简述如下。在一项回顾性研究中,Pogue及其同事评估了接受C/T治疗(100名患者)与接受氨基糖苷类或多粘菌素治疗(100名患者)的MDR/XDR PA感染(主要为肺炎)患者的结局。C/T组的临床治愈率更高(81% vs. 61%;校正后OR 2.63,95% CI 1.31–5.30),且C/T组的肾毒性发生率更低(6% vs. 34%;校正后OR 0.08,95% CI 0.03–0.22)。另一项来自美国的关于C/T治疗MDR/XDR PA呼吸道感染患者疗效的回顾性比较研究,分析了206名患者,其中118名接受了C/T治疗,88名接受了最佳备选疗法(BAT)。在双变量分析中,BAT组的临床失败率(48.9%)显著高于C/T组(23.7%),P < 0.001。然而,尽管BAT组的30天死亡率更高(20.5% vs. 15.3%,P = 0.331),但差异无统计学显著性。在多变量分析中,与BAT相比,接受C/T治疗的患者临床失败的可能性降低了73.3%(aOR 0.267,95% CI 0.140–0.507)。最后,在沙特阿拉伯进行了一项回顾性、比较性、多中心、观察性队列研究,对象为接受C/T(n = 82)或静脉注射粘菌素(n = 102)治疗的MDR/XDR PA感染患者。最常见的感染类型是HAP(n = 57;31%)、VAP(n = 47;26%)、伤口感染(n = 26;14%)、UTI(n = 19;10%)和腹腔内感染(n = 12;7%)。共有61名(33%)患者出现菌血症。接受C/T治疗的患者临床治愈率显著更高(77% vs. 57%;P = 0.005)。在考虑其他变量后,C/T治疗与临床治愈独立相关(aOR,2.47;95% CI 1.16–5.27)。接受C/T治疗的患者住院死亡率较低(39% vs. 49%;OR,0.67;95% CI,0.37–1.20),尽管差异无统计学显著性。C/T治疗组的急性肾损伤发生率显著更低(15% vs. 41%;P = 0.001)。
另有四项观察性研究比较了接受C/T治疗与接受CZA治疗患者的结局。这些研究将在后续关于CZA的章节中进行详细评估。
随机对照试验
迄今为止,C/T治疗CR-PA感染的疗效尚未在任何专门的随机对照试验(RCT)中得到评估。RCT数据仅来自注册试验的亚组分析。在一项比较C/T与美罗培南治疗院内获得性肺炎的研究(ASPECT-NP)中,63名PA肺炎患者接受了C/T治疗,65名接受了美罗培南治疗。两组的临床治愈率相似(C/T组和美罗培南组分别为57.1%和60%)。分配到C/T组的患者30天死亡率为25.4%(16/63),分配到美罗培南组的患者为18.5%(12/65)。在分析CR-PA病例时,两组在治愈试验访视时的临床治愈率相当(50% [17/34] vs. 50% [8/16])。
结论
尽管缺乏来自RCT的严谨数据,但作者认为,对于C/T敏感的CR-PA引起的菌血症、VAP及其他严重感染,当以每8小时3克或每日9克连续输注的剂量给药时,C/T单药治疗是合适的方案。这一观点基于其体外活性、有利的动态PK/PD模型结果以及观察性研究的数据。然而,鉴于每8小时1.5克剂量的C/T对该菌的PK/PD不达标,认为该剂量不适用于治疗CR-PA感染。尽管体外模型提供了积极的数据,但缺乏临床数据支持,我们认为常规使用C/T与美罗培南、静脉注射粘菌素/多粘菌素B或阿米卡星联合治疗是不合适的。
头孢他啶-阿维巴坦 (CZA)
作用机制与耐药机制
头孢他啶-阿维巴坦(CZA)是一种复方制剂,由抗假单胞菌头孢菌素头孢他啶和二氮杂双环辛烷类非β-内酰胺/β-内酰胺酶抑制剂阿维巴坦组成。阿维巴坦通过防止头孢他啶被野生型PDC降解,同时也能抑制ESBLs、OXA-48以及A类碳青霉烯酶(如KPC和GES酶,如果存在)的水解,从而降低头孢他啶的最低抑菌浓度(MIC)。因此,CZA对大多数产KPC和GES酶的铜绿假单胞菌(PA)菌株具有活性,而C/T对此类菌株无效。
对评估CZA体外活性的大型研究进行分析后发现,CR-PA对CZA敏感的中位率为66%。从区域角度来看,CR-PA对CZA敏感百分比如下:亚太地区59.7%,东欧54.8%,中国65.7%,西欧81.6%,美国51.8–70.2%。
PDC β-内酰胺酶的氨基酸置换,特别是Ω-loop区域内的置换,与体内C/T耐药性的选择相关,通常也会导致CZA耐药。这是因为这些变异体可能降低阿维巴坦的抑制效果,并增强PDC对头孢他啶的催化效率。这些菌株可能在CZA治疗期间被筛选出来。产MBL的铜绿假单胞菌对CZA耐药,也可能在CZA治疗期间被筛选出来。
当PA产生OXA-2或OXA-10窄谱苯唑西林酶时,头孢他啶(以及CZA)具有活性。然而,在CZA(或C/T)治疗期间,可能会筛选出OXA-10的ESBL衍生物。这些衍生物在活性位点附近区域发生改变,使其对阿维巴坦耐药。但是,它们保留了对美罗培南和亚胺培南-雷利巴坦的敏感性。同样,当PA产生GES或KPC碳青霉烯酶时,CZA具有活性。然而,在CZA治疗期间,已证明GES-5碳青霉烯酶可获得额外突变,导致CZA的MIC升高,但碳青霉烯类的MIC降低。最后,MexAB-OprM外排泵过表达也是PA对CZA耐药的一个相对常见的原因。
从机制角度来看,Hernando-Amado及其同事认为,尽管有上述一些早期观察结果,但CZA的缺陷之一在于,当筛选出CZA耐药菌株时,无法可靠地获得"协同敏感性"。他们将获得协同敏感性定义为对一种药物耐药性增加的同时导致对另一种药物敏感的过程,从而为多重耐药菌株提供替代治疗选择。他们将15株头孢他啶敏感的临床分离株(属于10种不同的PA ST型)暴露于CZA。对CZA的耐药性取决于背景耐药组,但与对众多其他抗生素的交叉耐药性相关,且未观察到可靠的协同敏感性。作者认为,基于此原因,应仅在无其他β-内酰胺类药物有效时,才考虑使用CZA。
体外动态研究与动物模型
在小鼠和中空纤维模型中,模拟人类给药剂量的CZA对CZA MIC低于16 mg/L的PA分离株(包括对头孢他啶不敏感的菌株)产生了符合药效学预测的疗效,尤其是在体内模型中。这包括治疗产丝氨酸碳青霉烯酶的CR-PA。在小鼠大腿感染模型中使用模拟人类暴露量,将阿维巴坦加入头孢他啶后,对携带GES或KPC酶的分离株达到1 log10杀灭效果的菌株百分比从33%提高到了100%。关于肺炎模型,在小鼠肺部感染模型中,当上皮衬液(ELF)中游离药物浓度高于MIC的时间(fT > MIC)≥ 19%时,CZA对MIC高达32 µg/mL的PA有效。
CZA的体外动态研究已证明,连续输注CZA可以实现有效的杀菌,并防止在较低效给药方案下可能出现的突变株产生。Lopez-Montesinos等人使用来自VAP患者的CR-PA菌株,通过中空纤维模型证明,连续输注CZA应达到致病菌MIC四到八倍的稳态血清浓度(Css)。较低的Css可能在体内筛选出CZA突变株。
其他体外研究探究了联合治疗是否可能增强CZA对CZA敏感菌株的有效性。Montero等人采用时间-杀菌曲线分析法,研究了一系列CR-PA分离株中,CZA单用及与粘菌素、阿米卡星、美罗培南和氨曲南联用的疗效。在CZA敏感的分离株中,CZA联合阿米卡星在78.6%的菌株中表现出相加或协同作用,而CZA联合粘菌素在57%的菌株中表现出相加或协同作用。在一项体外研究中,分析了CZA与美罗培南、氨曲南、粘菌素、阿米卡星或磷霉素联用对21株CR-PA的有效性。时间-杀菌试验和MIC联合评估显示,对于大多数CR-PA分离株,在含有氨曲南或阿米卡星的联合方案中观察到了协同作用。美罗培南与CZA也表现出协同作用,但并非在所有测试菌株中。粘菌素在一株菌中表现出协同作用。磷霉素-CZA的MIC显著低于单用磷霉素。
为了恢复对CZA耐药菌株的敏感性,也研究了针对CZA耐药菌株的联合方案。在Montero及其同事研究的所有CZA耐药分离株中,CZA联合粘菌素均表现出相加或协同作用。
Montero及其同事还研究了CZA联合氨曲南针对产VIM型MBL的CZA耐药CR-PA菌株的效果。两株产VIM的分离株对CZA和氨曲南的MIC均≥ 32 mg/L。模拟的CZA给药方案为每8小时静脉输注2/0.5克,输注时间2小时,达到的游离最大浓度为74 mg/L(阿维巴坦固定为4 mg/L),模拟消除半衰期为2小时。模拟的氨曲南给药方案为每6小时静脉输注2克,输注时间1小时,达到的游离最大浓度为110 mg/L,模拟消除半衰期为2小时。产VIM-2的ST111分离株的起始接种量为7.6 ± 0.6 log10 CFU/mL。CZA和氨曲南单药治疗导致的最终细菌计数与无抗生素对照组相似。与初始接种量相比,CZA联合氨曲南在第7天使细菌负荷最终减少了3 log10 CFU/mL。产VIM-47的ST235分离株的起始接种量为7.5 ± 0.19 log10 CFU/mL。经过最初的滞后期,CZA单药治疗对该分离株的反应与无抗生素对照组相似。单用氨曲南在48小时时使细菌减少3 log10 CFU/mL,随后出现再生,在第7天达到8.5 log10 CFU/mL。与初始接种量相比,CZA联合氨曲南在第7天使细菌负荷减少了3 log10 CFU/mL。
Papp-Wallace及其同事证明,磷霉素与CZA联用可使大约90%对CZA耐药(MIC范围,4–8 µg/mL)的分离株恢复敏感性。他们对该联合方案进行了详细的机制分析。在一株美罗培南MIC为64 mg/L、CZA MIC为32 mg/L、磷霉素MIC为32 mg/L的临床CR-PA菌株中,通过棋盘法分析显示CZA-磷霉素联用具有协同作用(FIC指数0.5)。通过将高接种量的该PA菌株暴露于CZA、磷霉素以及CZA-磷霉素,评估了突变频率。当单用磷霉素时,产生耐药性的突变频率很高;然而,磷霉素与CZA联用时,耐药性突变频率较低。Papp-Wallace及其同事随后利用中性粒细胞减少小鼠大腿感染模型,证明与任一单药方案相比,使用CZA-磷霉素联合方案能更显著地减少菌落形成单位。从机制角度来看,磷霉素可能下调PBP-3的表达并诱导PDC的表达;然而,阿维巴坦在抑制PDC以及其他A类和C类β-内酰胺酶的水解活性方面极为有效。这使得头孢他啶和磷霉素可以自由作用于PBP-3和MurA,从而恢复大多数CZA耐药CR-PA菌株的体外敏感性。值得注意的是,在产MBL的CR-PA菌株中不会观察到这种效应。Mikhail及其同事评估的两株产IMP的CR-PA分离株证实了这一点,在这两株菌中,加入磷霉素并未降低CZA的MIC(128 mg/L)。
比较观察性研究
CZA的临床疗效已与"老药"(如多粘菌素)以及高度相关的现代对照药物C/T进行了比较。
在中国进行了将CZA与多粘菌素B进行比较的观察性研究。其中较大的一项研究纳入了170名CR-PA感染患者,45%的患者接受了CZA治疗,其余患者接受了多粘菌素B治疗。经过1:1倾向评分匹配后,发现CZA治疗组的CR-PA微生物学清除率显著高于多粘菌素B治疗组(61.0% vs. 24.4%,P = 0.001)。然而,在所研究的临床结局方面未观察到显著差异。CZA组的临床成功率为55.6%,多粘菌素B组为44.4%;CZA组的急性肾损伤发生率为26.8%,多粘菌素B组为39.0%;CZA组的30天全因死亡率为7.3%,多粘菌素B组为12.2%(所有比较P > 0.05)。
第二项研究是对接受CZA或多粘菌素B治疗的CR-PA感染进行的回顾性分析。几乎所有患者都患有肺炎(n = 135,99.3%),其中49名(36.0%)同时患有菌血症。CZA组(n = 51)在14天(5.9% vs. 27.1%,P = 0.002)、30天(13.7% vs. 47.1%,P = 0.001)和院内死亡率(29.4% vs. 60.0%,P = 0.001)方面均低于多粘菌素B组(n = 85)。此外,在控制协变量后,两组在30天死亡率方面仍存在显著差异,CZA组更优(14.3% vs. 42.9%,P = 0.018)。在细菌清除率方面,CZA治疗患者远高于多粘菌素B治疗患者(45.1% vs. 12.9%,P < 0.001)。
许多临床医生面临的一个问题是,当证实对C/T和CZA均敏感时,在严重的CR-PA感染中应使用哪一种。已有作者通过回顾治疗期间耐药性的发展以及临床结局来探讨这一问题。
关于与C/T相比,CZA是否会增加耐药性选择的风险,研究结果存在多样性。Shah及其同事评估了113名因MDR PA菌血症或肺炎而接受CZA(n = 20)或C/T(n = 93)治疗的患者。这是一组危重患者人群,35%的患者患有感染性休克,73%的患者在治疗开始时接受机械通气。接受C/T治疗的患者接受延长输注的可能性较小,而接受联合治疗的可能性较大。基线中位MIC,CZA为4 mg/L,C/T为2 mg/L。在接受CZA或C/T治疗的患者中,分别有40%(8/20)和10%(9/87)的患者观察到MIC较基线升高4倍或以上(P = 0.003)。相应的30天全因死亡率分别为25%(5/20)和27%(25/93)。没有其他临床研究表明CZA与C/T相比,耐药性的发展有如此显著的增加。
例如,Hareza及其同事评估了186名因MDR PA感染而接受CZA(n = 84)或C/T(n = 102)治疗的患者,结果显示,使用C/T时筛选出耐药分离株的频率更高,在接受CZA的患者中,有25%出现耐药,而接受C/T的患者中为38%(aOR:1.89 [95% CI:0.98–4.88],P = 0.09)。重要的是,这里的分母指的是那些有重复临床培养结果的患者,百分比是这些重复培养中耐药分离株的比例。在接受C/T和CZA治疗的患者中,分别有36%(37/102)和39%(33/84)进行了重复培养。在所有接受治疗的患者中,相应的耐药率分别为14%(14/102)和10%(8/84)(P = 0.49)。接受这两种抗生素治疗的天数和需要连续肾脏替代治疗均是筛选出耐药性的独立风险因素。
在最近报道的CACTUS试验中,对于基线分离株确认对所接受治疗敏感的患者,在接受C/T和CZA治疗的患者中,90天内出现耐药性的比例分别为22%(38/173)和23%(40/177)。
考察接受CZA或C/T治疗患者临床结局差异的观察性研究结果尚无定论,尽管CACTUS试验确实提示C/T在治疗肺炎方面具有临床优势。这项观察性研究纳入了来自美国28个中心的420名因MDR PA肺炎或菌血症而接受C/T或CZA治疗的患者。患者按感染部位、开始治疗时间和疾病严重程度进行1:1匹配。总体而言,83%(350/420)和17%(70/420)的患者分别患有肺炎或菌血症。接受C/T治疗的患者往往年龄更大、更可能免疫功能低下、且更可能接受次优剂量治疗;然而,治疗组在所有疾病严重程度指标上均衡性良好。主要结局30天临床成功在C/T组和CZA组分别有61%(128/210)和52%(109/210)的患者实现。应用条件逻辑回归后,与CZA相比,C/T治疗与临床成功率提高相关(aOR = 2.07 [95% CT:1.16–3.70];P = 0.013)。在肺炎患者中,相应的临床成功率分别为63%(110/175)和51%(89/175)(aOR = 2.34 [95% CI:1.23–4.47];P = 0.0098)。两组在30天全因死亡率、住院时间或机械通气持续时间方面没有总体差异。
规模较小的研究未发现临床结局的显著差异。Hareza等人报道的多中心研究显示,接受C/T治疗的患者30天全因死亡率为21%,而接受CZA治疗的患者为17%。在沙特阿拉伯进行的一项多中心研究评估了200名患者(100名接受C/T,100名接受CZA)。19%的患者患有菌血症,41%的患者接受了联合治疗。C/T组与CAZ-AVI组在总体院内死亡率(44% vs. 37%;P = 0.31)、30天死亡率(27% vs. 23%;P = 0.51)或临床治愈率(61% vs. 66%;P = 0.46)方面的差异均未达到统计学显著性。
我们认为,在有RCT直接比较C/T和CZA之前,目前尚无足够证据确定哪一种药物在临床和微生物学结局方面更具优势。两种选择都存在局限性,因此需要持续寻找更新、更有效的抗假单胞菌药物。
前面提到的体外、动态和动物研究提出了一个问题:是否有临床证据表明,与CZA单药相比,联合治疗能带来更优的临床结局。一项针对84名由CR-PA(n = 39)和DTR-PA(n = 45)引起的医院获得性肺部感染患者接受CZA治疗的回顾性研究发现,接受CZA单药治疗的患者与接受联合方案治疗的患者在研究结局方面无显著差异。
可能出现的一个问题是,当CR-PA与产MBL相关时,CZA是否可以与氨曲南联合使用。如上所述,一项检测两株产VIM菌株的中空纤维模型显示,当CZA和氨曲南联合使用时,细菌负荷显著下降。然而,《2024年IDSA指南》警告不要将CZA与氨曲南联合用于产MBL的CR-PA,理由如下:虽然阿维巴坦可能有助于降低PDC酶的有效性,但CR-PA中通常存在的多种其他非酶机制可能会阻碍氨曲南到达其PBP3靶点。此外,从氨曲南-阿维巴坦对产MBL CR-PA相对缺乏体外活性(90%的分离株对氨曲南-阿维巴坦的MIC为32 mg/L或更高)进行推断,也反对将CZA-氨曲南作为可靠的选项。
另一方面,有许多病例报告和小型病例系列描述了CZA联合氨曲南成功治疗产MBL CR-PA感染,尤其是由VIM引起的感染。这些报告的局限性在于缺乏对照组、感染部位各异,以及无法确定感染源控制和其它抗生素对最终结局的贡献程度。Mularoni及其同事描述了一例由产VIM-1的ST235 CR-PA引起的胸骨骨髓炎的成功治疗,采用了手术清创联合CZA、氨曲南和阿米卡星的抗生素治疗方案。时间-杀菌曲线显示,这三种抗生素在1 × MIC浓度下联合,8小时后产生强烈的协同作用,达到99.9%的杀菌效果,并维持此效果至48小时。在一个小型病例系列中,CZA联合氨曲南成功治疗了一例肺移植受者的气管支气管炎和一例由产VIM CR-PA引起的髋部脓肿。在另一个关于产VIM CR-PA感染的病例系列中,当与CZA联合时,仅有2/10(20%)的受试分离株恢复了氨曲南敏感性。然而,临床结局普遍良好,仅接受CZA-氨曲南治疗的14名患者中仅有2名(14.2%)在感染后30天内死亡。在一个西班牙病例系列中,使用CZA联合氨曲南治疗由产VIM CR-PA引起的多种感染类型,八名患者中有七名实现了临床成功和临床治愈。出现临床失败的那名患者患有VAP,出现微生物学复发并死于呼吸衰竭。遗憾的是,未对复发的分离株进行微生物学分析。尚无研究将CZA联合氨曲南与头孢地尔(IDSA指南推荐的产MBL CR-PA首选抗生素)的结局进行比较。
随机对照试验
来自RCT的数据并未对我们了解CZA治疗CR-PA感染的效用增加多少信息。目前尚无将CZA与对其他对CR-PA有活性的抗生素进行比较的RCT。注册性RCT是将CZA与对CR-PA无活性的选项进行比较。例如,在一项包含五项RCT的事后分析中,纳入了1,146名接受CZA治疗对比基于碳青霉烯类对照药治疗的MDR革兰阴性菌感染患者,其中95例为MDR PA感染。感染源包括cIAI、cUTI或NP(包括VAP)。CZA治疗组的临床治愈率与碳青霉烯类治疗组相似(分别为85.4% vs. 87.9%)。微生物学反应也相似:CZA组为57.1%,基于碳青霉烯类的对照组为53.8%。对这五项III期试验中菌血症患者的汇总分析显示,PA病例的临床和微生物学反应与整个数据集相当。
结论
尽管缺乏来自随机对照试验(RCT)的严谨数据,但我们认为,对于CZA敏感的CR-PA引起的菌血症、呼吸机相关性肺炎(VAP)及其他严重感染,当以每8小时2.5克或每日7.5克连续输注的剂量给药时,CZA单药治疗是合适的方案。这一观点基于其体外活性数据、有利的动态PK/PD模型结果以及有限的观察性研究数据。
我们认为,将CZA与粘菌素/多粘菌素B或阿米卡星联合使用是不合适的,因为缺乏支持这些联合方案的临床证据,且可能增加毒性。尽管CZA联合静脉用磷霉素的体外和动物实验结果看起来很有希望,但在缺乏临床试验数据的情况下,我们对其临床意义尚不确定。同样,在缺乏强有力的临床数据的情况下,我们对CZA联合氨曲南治疗产MBL的CR-PA感染的临床效用也不确定。
亚胺培南-西司他丁-雷利巴坦 (I/R)
作用机制与耐药机制
当雷利巴坦与亚胺培南联用时,其体外抗菌谱得以扩展,涵盖了包括铜绿假单胞菌源头孢菌素酶(PDC)在内的C类β-内酰胺酶。该复方制剂的作用不受铜绿假单胞菌(PA)中PDC过表达、外排泵介导的耐药性以及孔蛋白缺失的影响。此外,如前所述,因OXA-10或AmpC突变而对C/T和CZA耐药的临床菌株,其对亚胺培南-雷利巴坦的最低抑菌浓度(MIC)仍维持在低于2 mg/L的水平。
对评估I/R体外活性的大型研究进行分析后发现,CR-PA对I/R敏感的中位率为64.1%(范围51.2%–85.0%)。在北美等大陆,敏感性率最高,因为这些地区MBL罕见。相比之下,在亚洲和拉丁美洲,敏感性较低,尤其是在VIM和NDM产生菌株频发的地区。
I/R治疗期间出现I/R耐药性的首批报告与MexAB-OprM和/或MexEF-OprN外排操纵子的突变相关。与早期研究一致,OprD失活是产生I/R耐药性的必要初始步骤。由于雷利巴坦不能灭活MBLs,I/R对产MBL的CR-PA无效。不幸的是,CZA的使用与I/R耐药性的产生有关。在近期使用CZA的情况下,对I/R的耐药机制包括MexAB-OprM负调节因子联合PBP3修饰。
体外研究与动物模型
体外和动物模型已确定了I/R最合适的给药方案。在中性粒细胞减少小鼠大腿感染模型中,模拟人体I/R批准剂量(每6小时500 mg/250 mg),对93%的亚胺培南耐药PA分离株观察到细菌数量减少>2 log10。该研究中,检测的29株分离株中有27株对亚胺培南耐药,其中24/29株对亚胺培南的MIC ≥ 32 mg/L。加入雷利巴坦可使MIC降低多达64倍;I/R的MIC范围为0.25至>32 mg/L。在该模型中,使用模拟人体剂量I/R所达到的暴露水平预测,对于I/R MIC为8 mg/L和16 mg/L的分离株可实现>1 log10的杀灭效果,对于MIC为32 mg/L的分离株至少可达到细菌停滞。
在一个使用I/R治疗MDR PA的24小时体外单室PK/PD模型中,研究期结束时,针对I/R MIC分别为1、2、4和8 mg/L的分离株,平均CFU/mL的降低幅度分别为-2.52、-1.49、-1.15和-0.61 log10 CFU/mL。然而,在一个基线时对I/R中介(4/4 mg/L)的分离株中,观察到了I/R耐药亚群的再生。在一个为期7天的体外PK模型中,模拟人体血清I/R浓度,研究了3株MDR PA菌株和1株野生型PA菌株。到6小时时,所有菌株的细菌计数均减少了3–4 log10,但仅有一株PA(美罗培南MIC 6 mg/L)从模型中被清除。包括野生型在内的其他三株菌的细菌计数,从24小时时的<3 log10增长到168小时时的2.5–4 log10。然而,I/R的MIC并未改变。在一个使用I/R针对三株MDR PA菌株的72小时中空纤维PK/PD模型中,24小时时显示细菌数量减少≥2 log10。然而,在所研究的两株菌中观察到72小时时的再生现象。
在体外模型中评估了I/R联合治疗的潜力。在一个模拟人体血清I/R浓度针对MDR PA菌株的静态体外PK模型中,当阿米卡星加入I/R后,经过7天和14天的挑战,细菌再生被完全抑制。然而,在一个动态PK/PD模型中,联合使用阿米卡星和I/R对所有研究的6株亚胺培南不敏感PA分离株显示出无关作用。相比之下,在该研究中,I/R与粘菌素联用对6株分离株中的3株具有协同或相加作用,且未筛选出耐药亚群。
一项使用棋盘法和24小时时间-杀菌曲线的有趣静态实验表明,I/R与氨曲南联用对产MBL且同时产生诱导型或组成型PDC的PA具有协同作用,这提出了在临床上类似CZA联合氨曲南的方式研究I/R联合氨曲南治疗产MBL菌株的可能性。
观察性研究
一项研究回顾性分析了109例由CR-PA引起的各类感染患者使用I/R的情况。该研究未与其他疗法进行比较,且结局受到感染部位、感染源控制以及伴随治疗使用的影响。也进行了一些规模较小的、非比较性的观察性研究。目前尚无针对CR-PA感染的I/R比较性观察性研究。
随机临床试验
在RESTORE-IMI 1试验中,I/R被用于治疗耐碳青霉烯类革兰阴性杆菌感染(HAP、VAP、UTI和IAI);CR-PA是最常见的革兰阴性杆菌(分配至I/R组的16/21名患者,分配至粘菌素联合亚胺培南组的8/10名患者)。在接受I/R治疗的16名患者中,13名(81%)在28天时对治疗有良好的总体反应,而接受粘菌素联合亚胺培南治疗的8名患者中,有5名(63%)有良好反应。治疗期间出现的肾毒性报告率分别为10%和56%(P = 0.002)。
结论
我们认为,对于I/R敏感的CR-PA引起的菌血症、VAP、复杂性腹腔内感染(cIAI)和复杂性尿路感染(cUTI),I/R单药治疗是合适的方案。鉴于可能增加的肾毒性,我们认为将I/R与粘菌素/多粘菌素B联合使用是不合适的。在缺乏临床数据的情况下,我们不确定I/R与另一种体外敏感抗生素联合使用是否应被视为合适。
头孢地尔
作用机制与耐药机制
头孢地尔是一种儿茶酚取代的"铁载体头孢菌素",它能结合细胞外铁,并通过铁转运体主动转运进入铜绿假单胞菌(PA)细胞内。该抗生素结构稳定,能够抵抗丝氨酸酶和金属-β-内酰胺酶的水解。穿过周质间隙后,头孢地尔通过结合PBP3发挥作用。
对评估头孢地尔体外活性的大型国际研究进行分析后发现,使用CLSI折点,CR-PA对头孢地尔的敏感率范围为97.3%至99.8%。在最近一项针对86株对头孢他啶/阿维巴坦、头孢洛生/他唑巴坦和/或亚胺培南/雷利巴坦不敏感的PA分离株的研究中,头孢地尔的MIC50和MIC90分别为0.12 mg/L和1 mg/L。高风险PA克隆,包括那些产NDM型碳青霉烯酶的克隆,可能仅对头孢地尔(和粘菌素)敏感。
鉴于头孢地尔依赖铁转运机制,铁摄取系统的突变导致其对PA疗效降低并不意外。这些系统包括TonB依赖性受体,如piuA/piuC、pirA/pirR或fptA。越来越明显的是,铁摄取机制的突变可能与AmpC突变体或其他β-内酰胺酶(包括ESBLs和碳青霉烯酶)的存在相关,从而进一步提高头孢地尔的MIC。PBP3的突变也与PA对头孢地尔敏感性降低有关。
体外研究与动物模型
在与人体使用剂量相当的给药方案下,头孢地尔在CR-PA感染的动物模型中有效,包括免疫功能正常的大鼠肺部感染模型以及中性粒细胞减少的小鼠大腿和肺部感染模型。例如,在头孢地尔MIC为4 mg/L的PA菌株中,人源化模拟剂量能够在85%的菌株中实现细菌停滞或细菌负荷减少1 log10。然而,对于头孢地尔MIC为8 mg/L的菌株,则无法实现此效果。确立头孢地尔给药方案的建模研究已有全面综述。
头孢地尔与其他抗菌药物联合抗CR-PA的协同作用观察结果不一。在一项包括产VIM CR-PA的评估中,观察到头孢地尔与依拉环素、美罗培南和左氧氟沙星之间存在协同作用,此发现的临床意义存疑。
比较观察性研究
尽管有许多关于使用头孢地尔治疗CR-PA感染的小型病例系列和病例报告,但由于其非对照性质导致结果难以解读。对在同情用药或早期临床使用计划中接受头孢地尔治疗的患者结局的非比较性回顾也已进行。然而,尚无针对严重CR-PA感染的观察性研究将头孢地尔与其他抗生素的结局进行比较。
随机临床试验
CREDIBLE-CR试验中有29名患者患有PA感染(17名分配到头孢地尔组,12名分配到最佳可用疗法(BAT)组)。感染类型包括医院获得性肺炎(17名患者)、血流感染或脓毒症(6名患者)和cUTI(6名患者)。其中22名患者从"合适标本"中分离出CR-PA。分配到头孢地尔组的CR-PA患者临床治愈率为58%(7/12),分配至BAT组的为50%(5/10)。在研究结束时,PA感染患者的全因死亡率,头孢地尔组为35%(6/17死亡),BAT组为17%(2/12死亡)。当排除合并不动杆菌感染的患者后,头孢地尔组的全因死亡率为18%(2/11死亡),BAT组也为18%(2/11死亡)。一名接受头孢地尔治疗的患者,其基线时MIC为0.12 mg/L,但在治疗第3天的随访CR-PA分离株中,头孢地尔MIC升高至16 mg/L。
在CREDIBLE-CR试验中,头孢地尔可与一种额外的抗生素联用(不包括多粘菌素类、头孢菌素类或碳青霉烯类)。17%(14/80)接受头孢地尔治疗的患者接受了额外的抗生素(替加环素,n=4;氨基糖苷类,n=3;磷霉素,n=2)。未提供关于接受头孢地尔联合治疗患者结局的比较数据,也未提供针对CR-PA感染治疗患者的特定结局数据。
GAME CHANGER试验将医院获得性或医疗保健相关革兰阴性菌血流感染患者随机分配到头孢地尔组或标准治疗组。在总共127名耐碳青霉烯类病原体感染患者中,有7名CR-PA感染患者被随机分配到头孢地尔组,7名分配到标准治疗组。分配到标准治疗组的CR-PA患者中,有一名血培养中还含有嗜麦芽窄食单胞菌。两组的30天死亡率均为29%(2/7死亡)。
推荐意见
基于头孢地尔对CR-PA所显示的体外活性,尽管CREDIBLE-CR试验中观察到的死亡率差异带来了一些不确定性,但我们认为头孢地尔单药治疗是治疗CR-PA菌血症、VAP、cUTI和cIAI(若怀疑厌氧菌感染,后者需联合甲硝唑)的合适方案。
鉴于潜在的毒性增加,我们认为将头孢地尔与粘菌素/多粘菌素B联合使用是不合适的。目前尚不确定头孢地尔与另一种体外敏感抗生素联合使用是否应被视为合适。对于头孢地尔作为严重感染的单药治疗是否足够存在担忧,但目前也缺乏支持联合治疗的临床数据。与使用头孢地尔相关的其他困难包括进行和解释药敏试验的问题。这些问题包括需要使用铁耗竭培养基,以及可能出现的拖尾和跳孔现象。此外,CLSI、EUCAST和美国FDA在解释标准上存在显著差异,它们对PA对头孢地尔的敏感性各有不同的折点。
多粘菌素类
作用机制与耐药机制
目前临床使用的多粘菌素类是粘菌素(也称为多粘菌素E)和多粘菌素B。这些抗生素之间的关键差异已有综述。多粘菌素类与PA外膜脂多糖(LPS)上带负电荷的磷酸基团结合。这种结合取代了负责膜稳定的二价阳离子。结果,外膜受损并变得具有通透性。
对评估粘菌素体外活性的大型国际研究进行分析后发现,CR-PA对粘菌素的敏感率为99.0%(范围,95.6–100%)。值得注意的是,CLSI不再设定多粘菌素类的敏感折点。这些百分比反映了各项研究进行时所采用的折点。
PA对多粘菌素类的耐药性通常通过改变作为LPS基础的脂质A来实现。非LPS相关的耐药机制,例如与mcr基因相关的机制,也已在PA中有所描述。对粘菌素的耐药机制已在其他文献进行了广泛综述。
体外研究与动物研究
如上所述,多粘菌素类与β-内酰胺类抗菌药物联合使用时,在体外对CR-PA具有协同或相加作用,在使用C/T、CZA和I/R的不同实验模型中获得的结果也证实了这一点。
临床经验
已发表大量观察性研究,其中粘菌素被用于治疗CR-PA感染。除了两项超过100名患者的离群研究外,大多数研究为单中心、回顾性研究,且涉及的患者数量较少。下呼吸道感染是最常见的感染源。在这些系列研究中,51%至100%的患者接受了联合治疗。在一半的研究中,临床反应率高于70%,范围从52%到79%。不同时间点的死亡率范围从11%到61%。在前面描述C/T和CZA的章节中,已经描述了比较多粘菌素类基础疗法与C/T和CZA结局的观察性研究。如前所述,这些研究通常显示,当使用多粘菌素类时,临床和微生物学治愈率较低,而肾毒性增加。
世界上有些地区无法获得新型抗假单胞菌β-内酰胺类抗生素,并且在某些情况下,对所有可用抗生素(多粘菌素类除外)均产生耐药性。因此,考虑在多粘菌素类基础疗法中采用联合用药是否能为CR-PA带来更优结局是具有相关性的。在AIDA和OVERCOME随机对照试验(RCT)的PA感染患者亚组中,比较多粘菌素类联合碳青霉烯类与多粘菌素类单药治疗的效果。
AIDA试验是一项在以色列、希腊和意大利的六家医院进行的随机对照优效性试验。患者被随机分配接受静脉注射粘菌素(900万单位负荷剂量,随后450万单位每日两次)联合美罗培南(2克延长输注每日三次)与单用粘菌素。入组患者为因耐碳青霉烯类革兰阴性菌引起的菌血症、VAP、医院获得性肺炎或尿源性脓毒症。主要结局指标是随机分组后14天时的临床失败复合指标。共有406名患者被随机分组,其中77%感染了鲍曼不动杆菌。在整个研究人群中,粘菌素单药组(156/198;79%)和粘菌素联合美罗培南组(152/208;73%)在第14天的临床失败率[0.93(0.83至1.03)]以及28天死亡率(分别为43% vs. 45%)均未观察到显著差异。然而,在CR-PA亚组中,接受粘菌素单药治疗的患者的第14天临床失败率和28天死亡率在数值上更高,但未达到统计学显著性。分配到粘菌素单药组的33名患者中有20名(60.6%)出现临床失败,而分配到粘菌素联合碳青霉烯类组的28名患者中有9名(32.1%)出现临床失败;分配到粘菌素单药组的36名患者中有14名(38.9%)在28天时死亡,而分配到粘菌素联合碳青霉烯类组的28名患者中有7名(25%)死亡。
OVERCOME试验在七个国家进行,将患者随机分配接受粘菌素(5 mg/kg单次负荷剂量,随后1.67 mg/kg每8小时一次)联合美罗培南(1 g每8小时一次)或匹配的安慰剂。适应症是由XDR鲍曼不动杆菌、XDR铜绿假单胞菌或CRE引起的肺炎和/或菌血症。共有464名患者被随机分组,其中78%感染了鲍曼不动杆菌。主要结局是28天死亡率。在总体人群中,死亡率无显著差异(粘菌素联合安慰剂组为37%,粘菌素联合美罗培南组为43%;P = 0.17)。然而,在PA感染亚组中,粘菌素联合安慰剂组的死亡率(10/23,43%)在数值上高于粘菌素联合美罗培南组(5/20,25%)[差异 = 18.5%(95% CI -9.3%至46.2%)]。包含五种结局指标的临床失败复合终点,在随机分配到粘菌素联合安慰剂组的20名患者中有12名(60%)发生,在随机分配到粘菌素联合美罗培南组的19名患者中有11名(58%)发生。
已发表两项关于雾化吸入粘菌素治疗革兰阴性菌引起的VAP的随机对照试验。一项在泰国进行,将100名患有革兰阴性菌VAP的成人随机分配接受雾化无菌生理盐水(NSS),或雾化相当于75 mg粘菌素碱的CMS,每12小时一次,两者均根据医生建议加入到全身性抗生素治疗中。CMS组的有利临床结局为51.0%,对照组为53.1%(P = 0.84)。然而,CMS组的有利微生物学结局显著高于对照组(60.9% vs. 38.2%,P = 0.03)。
在另一项RCT中,149名患有革兰阴性菌VAP的患者被随机分配接受雾化吸入粘菌素(干预组;n=73,400万单位/8小时)或静脉注射(IV)粘菌素(对照组;n=76)。雾化吸入粘菌素组的临床治愈率为67.1%,IV组为72%(P = 0.59)。无论作为单药治疗还是联合治疗,雾化吸入方案与IV方案同样成功。雾化吸入组患者的肾衰竭发生率显著更低(17.8 vs. 39.4%,P = 0.004),细菌清除时间更短(9.89 vs. 11.26天,P = 0.023),重症监护室患者脱离呼吸机更早。
结论
尽管具有潜在的体外活性,但我们认为静脉注射粘菌素/多粘菌素B单药治疗对于CR-PA菌血症和VAP是不合适的方案。除了肾毒性外,我们还担心粘菌素渗入肺组织的能力有限,这限制了其对肺炎的疗效。一个需要注意的例外是,在某些情况下,可能没有其他抗生素可用,因此临床医生可能"被迫"选择本不合适的抗生素方案。重要的是要注意,多粘菌素B不适用于治疗源自泌尿道的CR-PA感染,因为尿液中无法达到高药物浓度。另一方面,对于其他感染部位,鉴于其更可预测的药代动力学特性,多粘菌素B可能具有优势。
基于AIDA和OVERCOME试验中未观察到显著改善,我们认为常规使用粘菌素/多粘菌素B联合美罗培南是不合适的,无论其对美罗培南的敏感性如何。然而,鉴于在这两项试验的CR-PA亚组中观察到一些数值差异,有必要进行未来的试验。鉴于可能增加的肾毒性,我们认为使用多粘菌素类联合阿米卡星是不合适的。
IDSA指南和ESCMID关于使用雾化抗菌药物的立场文件均不推荐吸入性粘菌素,因为临床试验中未观察到益处,且存在药物在感染肺部分布不均的问题,以及可能引起支气管痉挛等呼吸系统问题。与ESCMID小组成员一样,我们认为迫切需要对雾化抗生素治疗进行随机临床研究,将其作为治疗CR-PA所致肺炎策略的一部分。考虑用于递送粘菌素的雾化器类型很重要,因为振动筛网雾化器的效率显著高于超声波或喷射雾化器。
其他当前可用药物在CR-PA治疗中的地位
头孢吡肟、头孢他啶和哌拉西林-他唑巴坦
某些CR-PA菌株可能对较老的抗假单胞菌β-内酰胺类抗生素保持敏感性。这通常是由于OprD缺失,尤其会损害亚胺培南等碳青霉烯类的活性。《2024年IDSA指南》建议,如果头孢吡肟等较老的β-内酰胺类抗生素保持敏感性,即使该菌株是CR-PA,也可以使用,但应采用高剂量和延长输注的方式给药。另一种方法是使用C/T或CZA,但尚无RCT评估每种方法的相对优势。
美罗培南-韦博巴坦
韦博巴坦对美罗培南抗PA的活性无任何增强作用,因此不推荐用于CR-PA。
氨曲南-阿维巴坦
尽管之前讨论了CZA联合氨曲南(请参阅前面的CZA部分),但氨曲南-阿维巴坦对极少数CR-PA菌株具有体外活性,即使存在产MBL的情况,也不推荐作为治疗方案。
磷霉素
静脉用磷霉素在CR-PA的联合治疗中具有潜在作用,但存在大量需要注意的事项。有许多原因导致磷霉素对CR-PA体外活性的数据难以解读。EUCAST未提供口服或静脉注射磷霉素抗PA的折点。有警告指出,不能将CLSI或EUCAST针对磷霉素和肠杆菌目的折点外推至磷霉素和PA。Zhanel及其同事汇总了七项评估磷霉素体外活性的研究数据。基于1450株PA分离株的数据,磷霉素的MIC50为32–64 mg/L,MIC90为64–128 mg/L(范围2至>512 mg/L)。这项评估仅限于不晚于2017年的数据,并未具体说明对CR-PA菌株的活性。PK/PD分析表明,达到≥40% fT > MIC与杀菌效果相关,但蒙特卡洛模拟显示,即使是高剂量静脉用磷霉素方案(例如,每6-8小时4-6克),对于MIC ≥ 64 mg/L的菌株,也无法达到足够的目标达成概率(PTA)。鉴于这些局限性,静脉用磷霉素通常仅推荐作为CR-PA感染联合治疗的一部分。
对磷霉素单药治疗严重PA感染是否充分的评估引发了担忧。对澳大利亚分离株的时间-杀菌研究显示,在24小时时出现细菌再生,且在所用的大多数浓度下,磷霉素敏感菌落被耐药菌落所取代。当Louie及其同事在中空纤维模型中使用磷霉素单药治疗时,也发现了这个问题。这些作者得出结论,"在高负荷情况下(如VAP)治疗假单胞菌感染时,为应对耐药性的产生,谨慎的做法是将磷霉素与第二种有活性药物联合使用。" 支持这一观点的发现是,PK-PD模拟显示,四种不同的静脉给药方案(每6-8小时4-6克)针对10株产MBL的PA菌株(磷霉素MIC ≥ 64 mg/L)所达到的目标达成概率,所有方案均<90%。在一项动态体外研究中,即使磷霉素暴露量远高于临床上可安全达到的水平,也无法抑制磷霉素耐药亚群的出现。
磷霉素与其他抗生素的联合应用已被广泛评估。磷霉素与多粘菌素类、美罗培南、头孢他啶、CZA、C/T、氨基糖苷类和利福平联合使用均观察到协同作用。关于与CZA和C/T联合使用的讨论见这些抗生素相关章节。
在棋盘格研究中,仅在10%(5/52)的PA菌株中观察到磷霉素和粘菌素之间的协同作用。然而,未观察到拮抗作用,并且当通过生物膜棋盘格和定量抗生物膜试验评估抗生物膜活性时,在至少80%的PA菌株中观察到磷霉素和粘菌素对生物膜的协同作用。在中国一项使用棋盘格法对87株CR-PA分离株的评估中,在21%的分离株中观察到磷霉素和粘菌素之间的协同作用。在瑞典一项使用时间-杀菌法对4株CR-PA分离株的评估中,在两株分离株中观察到多粘菌素B和磷霉素之间的协同作用,在另外两株分离株中观察到相加作用。
氨基糖苷类(阿米卡星、妥布霉素和庆大霉素)
尽管已知有肾毒性和耳毒性的风险,但静脉注射氨基糖苷类有时被考虑作为其他抗CR-PA抗生素的辅助治疗,因为历史折点表明它们可能保留体外敏感性。例如,对评估阿米卡星体外活性的大型研究进行分析后发现,CR-PA对阿米卡星敏感的中位率为82.0%。从区域角度来看,CR-PA对阿米卡星敏感的百分比如下:非洲60.1%,中东60.4%,拉丁美洲69.3%,亚太地区69.6%至79.9%,美国82.0%至94.3%(21, 23, 27–30, 32, 33, 35, 37–40)。重要的是要注意,这些体外敏感性是基于这些评估时通行的折点。
最近对氨基糖苷类的CLSI折点进行了重新评估。结果显示,考虑到PK/PD因素,无论采用何种折点,预计没有安全的氨基糖苷类给药方案能够实现1或2 log10的杀灭效果。延长给药间隔可以实现生长抑制,但仅限于那些MIC低于修订后敏感折点的分离株。基于这些考虑,庆大霉素被排除作为PA的建议治疗选项,阿米卡星仅报告用于源自泌尿道的分离株。只有妥布霉素保留了针对其他感染部位PA的折点,并且其敏感折点被降低了。
其结果是,除尿路感染外,应避免使用静脉注射氨基糖苷类进行单药治疗。如果确实需要使用静脉注射氨基糖苷类,它们只能作为联合治疗的一部分。氨基糖苷类已在体外与CZA和C/T联合进行了评估。时间-杀菌试验和MIC联合评估显示,当阿米卡星与CZA联合使用时,在所研究的大多数PA分离株中观察到协同作用。在静态体外实验中也证实了C/T与阿米卡星联用对CR-PA的协同作用。然而,尚无临床观察支持静脉注射氨基糖苷类与这些新型β-内酰胺类联合使用的潜力。
吸入性氨基糖苷类有时被考虑作为静脉注射β-内酰胺类或多粘菌素类治疗CR-PA所致VAP的辅助手段。这在实验室和临床研究中都得到了评估。使用动态中空纤维感染模型,研究了模拟上皮衬液暴露的雾化吸入阿米卡星和磷霉素单用及联用对耐药PA临床分离株的抗菌效果。作者观察到,阿米卡星或磷霉素单药治疗均未对PA表现出杀菌活性,并且两者都与耐药PA菌株的快速扩增有关。然而,两种药物联合使用能有效最大化杀菌效果并抑制这些临床分离株耐药性的出现。在一项猪肺炎模型中,评估了雾化吸入阿米卡星单用以及与雾化吸入磷霉素和/或静脉注射美罗培南联合使用。单用雾化吸入阿米卡星减少了气管分泌物中的PA,但对肺组织的影响可忽略不计。组织学上在小叶间隔边缘观察到密集的PA聚集。
INHALE 1和2试验是双盲RCT,评估雾化吸入阿米卡星与安慰剂作为有革兰阴性多重耐药病原体风险的机械通气患者肺炎的辅助治疗。雾化吸入阿米卡星400 mg每12小时一次,持续10天,同时给予标准护理静脉抗生素。主要终点是感染革兰阴性病原体且诊断时APACHE II评分至少为10分的患者在28-32天时的生存率。共有725名患者被随机分组,508名患者评估了主要终点。PA是最常见的病原体,占雾化吸入阿米卡星组患者的29%,安慰剂组患者的35%。PA在雾化吸入阿米卡星组的清除率为73%,而在安慰剂组为50%(P = 0.0027)。然而,在PA感染患者中,两组的生存率相同(均为75%)。总体而言,在所有评估主要终点的患者中,雾化吸入阿米卡星组的生存率为75%,安慰剂组为77%(OR = 0.841;95% CI 0.554–1.277;P = 0.43)。
在一项规模较小的双盲RCT中,143名患者被随机分配接受300 mg阿米卡星/120 mg磷霉素或生理盐水安慰剂,通过雾化吸入每日两次,持续10天。主要疗效终点(微生物学证实基线有革兰阴性菌感染患者的临床肺部感染评分相对于基线的变化)在两个治疗组中无显著差异。阿米卡星/磷霉素组的死亡人数为17人(24%),安慰剂组为12人(17%)(P = 0.32)。
我们赞同IDSA指南的观点,即静脉注射氨基糖苷类,无论采用何种联合方案,对于治疗CR-PA引起的菌血症或VAP都是不合适的。我们认识到,在某些情况下,由于耐药性或可及性问题,可能没有其他针对CR-PA的抗生素可用。如果要将妥布霉素或阿米卡星用于菌血症或VAP,妥布霉素的剂量应为单次7 mg/kg/剂,阿米卡星为单次20–25 mg/kg/剂,后续剂量和给药间隔应基于药代动力学评估。较低剂量更适用于治疗膀胱炎或复杂性尿路感染。
虽然上述RCT的数据不支持使用雾化吸入阿米卡星,但我们不确定雾化吸入阿米卡星联合静脉注射β-内酰胺类抗生素(菌株对其敏感)是否合适,因为自这些试验进行以来,雾化器技术已取得进步。这可能值得在RCT中进一步研究。
抗假单胞菌治疗的未来
耐药性是本文提及的每一种抗生素都面临的问题。值得注意的是,在2024年世界卫生组织(WHO)细菌优先病原体清单中,耐碳青霉烯类铜绿假单胞菌已从关键优先级移至高度优先级,该清单是药物开发者和资助者确定抗菌药物研发优先次序的指南。然而,从我们的临床角度来看,对于治疗耐药菌株,显然存在对新型抗假单胞菌药物的未满足需求,特别是考虑到铜绿假单胞菌中的MBL能够破坏所有β-内酰胺/β-内酰胺酶抑制剂复方制剂的疗效。当静脉注射马瑞巴丁的临床开发于2019年被叫停(在一项针对VAP的关键性试验中,超过50%的患者出现急性肾损伤,https://www.labiotech.eu/trends-news/polyphor-pneumonia-antibiotic-resistance/,访问日期:2024年5月12日),并且一种抗铜绿假单胞菌双特异性人单克隆抗体(gremubamab)未能预防已定植的机械通气患者发生VAP时,新型强效特异性抗假单胞菌疗法和预防方法的希望破灭了。
尽管存在这些失败,多种抗假单胞菌药物目前正处于临床开发阶段。部分开发工作针对的适应症是预防囊性纤维化或与支气管扩张相关的化脓性肺病患者的PA肺部感染急性加重。人们希望,如果能在这些适应症上取得成功,后续可以进一步开发,将其用作PA引起的VAP或血流感染的辅助治疗。
噬菌体
多种靶向PA的噬菌体鸡尾酒疗法正处于临床开发阶段。正在研究的临床综合征包括:VAP;囊性纤维化患者和非囊性纤维化支气管扩张患者的PA呼吸道定植;以及烧伤创面、压力性溃疡和糖尿病足溃疡的PA定植。迄今为止,尚无抗PA噬菌体鸡尾酒疗法获得任何注册监管机构的上市批准。到目前为止,仅完成了早期阶段试验,虽然抗PA噬菌体鸡尾酒疗法似乎是安全且耐受性良好,但在疗效方面的早期结果好坏参半。此外,虽然用于评估噬菌体疗法的设计良好的试验已经启动,但将囊性纤维化患者招募到此类试验中可能会遇到困难,因为有效的囊性纤维化跨膜传导调节因子(CFTR)调节剂会减少痰液中的细菌病原体(尽管不能根除实际感染)。最后,关于噬菌体疗法的最佳给药方案和药敏试验方面仍有许多未解问题。在这些问题得到解决之前,噬菌体疗法很可能仍将局限于个体患者使用,且可及性将受到严重限制。
溶菌酶
溶菌酶是噬菌体在其裂解周期中产生的酶。它们是肽聚糖水解酶,例如酰胺酶、内肽酶和糖苷酶,作用于细菌细胞壁,导致细菌在接触后数秒内死亡。AX-401(原名CF-370)是一种工程化溶菌酶,靶向包括铜绿假单胞菌在内的革兰阴性杆菌。单独作用时,它具有杀菌活性和抗生物被膜活性。在体外和动物肺炎模型中,当与美罗培南联合使用时,它具有协同作用,该药物尚未进入临床试验阶段。
免疫疗法
尽管gremubamab的临床开发被叫停,但多种基于免疫疗法治疗PA感染的方法正在开发中。其中一种名为panobacumab(一种针对PA脂多糖血清型011的单克隆抗体)在十多年前就开始了临床开发。最近,它以AR-101的名称重新启动了临床开发(深圳阿瑞迈生物医药有限公司)。其预期用途是作为标准护理抗生素的辅助疗法,用于治疗重症PA肺炎(Aridis Pharmaceuticals| AR-101 [AerumabTM],访问日期:2024年5月22日)。其使用的一个局限性可能在于,全球范围内,脂多糖血清型011仅占所有PA菌株的20-25%。
2018年,一项关于人源化单克隆抗体的临床前结果公布,该抗体可与PA的PcrV蛋白结合。PcrV蛋白是PA III型分泌系统的重要组成部分。这种静脉注射的单克隆抗体,现在称为RESP-X,已完成I期临床试验,并已进入II期临床试验,旨在证明其能减少支气管扩张(非囊性纤维化相关)且长期存在PA定植患者的PA感染急性加重(https://www.infextx.com/pipeline/,访问日期:2024年5月22日)。RESP-X也有可能作为标准治疗抗生素的辅助疗法,用于治疗PA血流感染或肺炎的试验。
针对在生物被膜形成、稳定和成熟中起关键细胞外作用的蛋白质的单克隆抗体也正在开发中。虽然生物被膜绝非PA所特有,但破坏生物被膜可能对大多数由PA引起的感染有用。两种正在临床开发的单克隆抗体(CMTX-101和TRL 1068)靶向DNABII:从生物被膜中去除DNABII蛋白会导致生物被膜迅速崩溃。CMTX-101目前正在细菌性肺炎患者和囊性纤维化患者中进行试验(https://clarametyx.com/focus-areas/,访问日期:2024年5月22日)。TRL 1068目前正在人工关节感染患者和慢性鼻窦炎患者中进行试验(https://www.trellisbio.com/pipeline/bacteria.html,访问日期:2024年5月22日)。这些单克隆抗体是否能在治疗严重PA感染中占有一席之地,仍有待观察。
下一代多粘菌素类
如本文前面所述,虽然粘菌素和多粘菌素B通常在体外对PA具有高活性,但其使用受到毒性的限制。下一代多粘菌素类保留了高水平的体外活性,具有增强的肺穿透性,并且似乎比粘菌素和多粘菌素B毒性更低。SPR206是一种新型多粘菌素B类似物,已完成I期临床试验,并在其临床开发被叫停之前获批进入II期临床试验。BRII-693(前称QPX9003 [QPex] 和 F365 [莫纳什大学])针对耐碳青霉烯类病原体(包括PA)的活性进行了优化,并旨在最大限度地降低肾毒性、急性毒性和肺表面活性物质结合。在非人灵长类动物模型中,仅在最高检测剂量下观察到肾小管变化,而多粘菌素B在低于最大推荐人用剂量的情况下就引起了肾脏变化。它也已完成I期临床试验。如果这些药物确实比粘菌素和多粘菌素B毒性更低的潜力得以实现,它们可能在抗假单胞菌武器库中占有一席之地。
新型β-内酰胺酶抑制剂联合β-内酰胺类抗生素
多种新型β-内酰胺酶抑制剂与抗假单胞菌β-内酰胺类抗生素联合使用的药物正处于临床开发阶段。这些β-内酰胺酶抑制剂的显著特征包括具有抗MBL活性,或者其本身具有内在抗生素活性,这可以增强联合用药的抗假单胞菌活性。具有抗MBL以及A类、C类和D类β-内酰胺酶活性的新型β-内酰胺酶抑制剂包括:坦博巴坦(taniborbactam,Venatorx公司)、泽鲁博巴坦(xeruborbactam,Shionogi公司,QPex)和KSP-1007(住友制药)。具有"纯"抗MBL活性的新型β-内酰胺酶抑制剂包括:APC-148(Adjutec公司)和METX(INFEX公司)。后两种抑制剂对A类、C类和D类β-内酰胺酶缺乏任何显著活性,因此如果存在其他碳青霉烯酶,它们必须与另一种β-内酰胺类抗生素和另一种不同的β-内酰胺酶抑制剂联合使用。在迄今为止提到的MBL抑制剂中,只有头孢吡肟-坦博巴坦(cefepime-taniborbactam)拥有III期或同情用药的数据。
坦博巴坦(Taniborbactam) 是一种双环硼酸酯β-内酰胺酶抑制剂,对A类、B类、C类和D类β-内酰胺酶具有活性(208, 209)。并非所有D类β-内酰胺酶都能被坦博巴坦抑制,其中IMP和NDM-9型是值得注意的例外。除这些例外情况外,与单用头孢吡肟相比,将坦博巴坦加入头孢吡肟后,MIC的分布范围向更低值偏移。
已进行了一项双盲随机对照试验(RCT),在患有复杂性尿路感染(包括急性肾盂肾炎)的成人中比较了头孢吡肟-坦博巴坦与美罗培南的疗效。当对整个436名微生物学意向治疗人群进行评估时,头孢吡肟-坦博巴坦优于美罗培南。在该人群中,13%的患者存在菌血症,4%的患者存在PA感染。在PA感染患者中,接受头孢吡肟-坦博巴坦治疗的患者中有42%(5/12)达到了微生物学和临床成功的复合终点,而接受美罗培南治疗的患者中这一比例为50%(3/6)。
Nacubactam(Meiji公司) 和齐德巴坦(zidebactam,Wockhardt公司) 是新型β-内酰胺酶抑制剂,它们对B类酶没有特异性活性。然而,它们与PBP-2有很强的结合力,这可能会增强对PBP-3具有亲和力的抗假单胞菌抗生素的活性。这种多重PBP结合很可能导致齐德巴坦和头孢吡肟对具有多种耐药机制(包括MBLs)的PA菌株产生协同作用。PA对齐德巴坦-头孢吡肟可能产生耐药性,但这需要同时发生多个突变,并导致适应性和毒力丧失。
虽然III期试验尚未完成,但齐德巴坦-头孢吡肟已用于同情用药。有两份已发表的报告描述了其成功用于治疗严重PA感染:一名18岁男性,患有由产NDM的PA(对碳青霉烯类、头孢他啶-阿维巴坦、头孢洛生-他唑巴坦和粘菌素耐药)引起的菌血症和坏死性筋膜炎;以及一名50岁女性,其气管内抽吸物和腹部组织均培养出产NDM的PA(对碳青霉烯类、头孢他啶-阿维巴坦、头孢洛生-他唑巴坦和亚胺培南-雷利巴坦耐药)。
还有一些新型β-内酰胺酶抑制剂对D类(OXA型)β-内酰胺酶具有增强活性,并且对A类和C类β-内酰胺酶也具有活性。这些包括度洛巴坦(durlobactam,Innoviva公司)、ANT3310(Antabio公司) 和芬诺巴坦(funobactam,Evopoint公司)。其中,度洛巴坦已获批与舒巴坦联合用于治疗由鲍曼不动杆菌引起的VAP。ANT3310和芬诺巴坦仍处于临床试验阶段。由于VAP通常是一种混合感染(可能涉及鲍曼不动杆菌、PA或肠杆菌目),可以预见,当这些β-内酰胺酶抑制剂与美罗培南等抗假单胞菌β-内酰胺类抗生素联合使用时,可能在PA感染中发挥作用。
具有抗假单胞菌活性的其他类别新型抗生素
拓扑异构酶抑制剂
BWC0977(Bugworks公司)
这是一种新型的双靶点拓扑异构酶抑制剂,对DNA旋转酶和拓扑异构酶IV具有同等效力。它对耐碳青霉烯类PA具有临床意义的体外活性。目前正处于I期临床试验阶段。
氨基糖苷类
阿泊拉霉素(apramycin,苏黎世大学)
这是一种氨基糖苷类药物,不受氨基糖苷修饰酶或16S rRNA甲基转移酶的影响。它在体外对耐碳青霉烯类PA具有高活性。正处于I期临床试验阶段,并正在开发静脉注射和吸入两种剂型。
合成聚合物
R327(Recce公司)
这是一种新型合成聚合物,可破坏ATP合成。它似乎对革兰阴性杆菌具有广谱活性,尽管尚无已发表的体外数据。目前正在进行静脉给药和局部给药的Ib/IIa期临床试验(https://www.recce.com.au/,访问日期:2023年12月17日)。
枸橼酸镓
AR-501(Aridis公司)
枸橼酸镓已被证明具有抑制活性和抗生物被膜活性,特别是针对PA。它正在被开发为一种通过市售雾化器自行给药的每周一次制剂。已在感染PA的囊性纤维化患者中进行了IIa期多剂量递增研究。研究发现AR-501耐受性良好,并在痰液中达到了远高于MIC的浓度(https://www.aridispharma.com/,访问日期:2024年1月2日)。
肽类
PLG0206(Peptilogics公司)
这是一种仅含精氨酸、缬氨酸和色氨酸残基的24氨基酸肽。它经过工程化设计,旨在最大化其细菌膜结合能力,同时最小化毒性。它对PA具有快速杀菌活性。目前的临床试验是针对人工关节感染的局部给药(https://peptilogics.com/,访问日期:2023年12月15日),尽管早期的开发涉及静脉和雾化给药。
大环肽模拟物
吸入型马瑞巴丁(murepavadin,Spexis公司)
马瑞巴丁是一种新型"大环"化合物,对PA具有特异性活性。它具有新颖的非裂解作用机制,被称为靶向外膜蛋白的抗生素。如前所述,评估静脉注射马瑞巴丁治疗PA所致VAP的III期试验因许多参与者出现急性肾损伤而中止。因此,马瑞巴丁现在被开发为一种吸入药物,用于治疗囊性纤维化患者的PA感染。在体外,马瑞巴丁对这些患者的PA菌株具有高活性。吸入型马瑞巴丁的I期试验已完成。结果显示其全身吸收低,但上皮衬液中的浓度超过了从囊性纤维化患者中获得的PA分离株的MIC90(https://spexisbio.com/,访问日期:2023年12月10日)。
氨基硫醇类
NM002 和 NM001(Novabiotics公司)
这些是具有免疫调节和抗菌活性的小分子。其活性成分是半胱胺,它通过多种机制增强抗生素活性,包括针对PA的活性。NM001正在被开发用于治疗囊性纤维化患者或非囊性纤维化支气管扩张患者的肺部感染急性加重。在囊性纤维化患者中进行的II期试验已完成(NCT03000348)。
III型分泌系统抑制剂
Ftortiazinon(加马列亚国家流行病学和微生物学研究中心)
这是一种针对包括PA在内的许多细菌的III型分泌系统的抑制剂,它能抑制细菌的致病性,但不抑制其生长。一项关于口服ftortiazinon联合静脉注射头孢吡肟对比安慰剂联合头孢吡肟治疗PA所致复杂性尿路感染的II期试验于2018年启动(NCT03638830),但其结果在任何英文文献中均未找到。
重组蛋白
Rhu-pGSN(BioAegis公司)
血浆凝溶胶蛋白(pGSN)可增强机体对微生物和宿主来源毒素的免疫清除。在严重感染(以及其他一些危及生命的疾病,如严重创伤和烧伤)中,循环pGSN水平急剧下降。已开发出一种重组人(Rhu)形式,并且在多重耐药PA肺炎动物模型中,当Rhu-pGSN与抗生素一起给药时,提高了生存率并改善了肺损伤(236)。Ia/2a期临床试验已完成。
研发的空白
尽管大量抗假单胞菌药物的开发前景看好,但遗憾的是,在后期临床开发阶段,没有针对PA具有活性的口服抗生素。这是一个非常令人沮丧的问题,因为口服氟喹诺酮类药物是我们唯一可口服给药的抗假单胞菌抗生素。从静脉给药向口服给药的过渡已广泛实践,并至少得到一项临床试验结果的支持。由于超过20%来自菌血症或VAP患者的PA分离株对环丙沙星耐药,这些患者必须在整个抗生素疗程中忍受静脉注射抗生素。在泌尿外科实践中,由耐环丙沙星PA引起的复杂性尿路感染越来越常见。由于缺乏可在家中服用的口服抗生素,这些患者可能不得不非必要地住院接受静脉抗生素治疗。这增加了发生医院获得性感染和静脉置管并发症的风险。
结论
对抗假单胞菌疗法的需求在短期内看不到尽头。虽然2014年至2019年间获批的新型抗假单胞菌β-内酰胺类抗生素带来了可喜的缓解,但MBLs和其他损害这些抗生素有效性的耐药机制的出现,可能预示着迫切需要开发新的疗法。当前迫切需要开展RCT来测试现有的抗假单胞菌药物以及抗生素组合,为新旧方案的优缺点提供临床证据。一项名为TREAT-GNB的平台试验已获得资助,用于评估静脉注射抗生素单药或联合治疗CR-PA的疗效。这项多组试验也正在评估通过振动筛网技术雾化吸入粘菌素治疗CR-PA所致VAP的疗效。
原文链接
Juan P Horcajada, Ana C Gales, Burcu Isler, et al. Current and future options for the treatment of serious infections due to carbapenem-resistant Pseudomonas aeruginosa. Clin Microbiol Rev. 2025 Dec 11;38(4):e0023324. doi: 10.1128/cmr.00233-24.
https://journals.asm.org/doi/10.1128/cmr.00233-24
2025-12-12
2025年,生物医药投融资热度不减。Fierce Biotech 汇总了今年从1 月 1 日至 12 月 10 日的重大融资案例(单笔 ≥5000 万美元),显示资本在减肥代谢、肿瘤、RNAi、神经退行性疾病、免疫疗法等热门领域持续加码。
以下为 2025 年重大融资事件年度汇总:
12月11日|Prolynx|A轮|7000万美元
投资方:5AM Ventures、OrbiMed、Monograph Capital
Prolynx 获得7000万美元A轮融资,用于推进其用于肥胖和代谢疾病的长效给药技术平台,目标开发月针或季针级别的长效疗法。公司也宣布原安进肥胖营销负责人 Chris Boulton 出任CEO。
12月10日|D3 Bio|B轮|1.08亿美元
投资方:IDG资本、松穗资本、药明康德创投、淡马锡等
中国 Biotech D3 Bio 完成1.08亿美元B轮融资,重点推进其KRAS抑制剂 elisrasib 进入III期临床。该药为下一代 KRAS G12C 抑制剂,正在布局NSCLC及结直肠癌领域,并与Erbitux或免疫检查点抑制剂联合开发。
12月10日|BlossomHill Therapeutics|B轮扩展|8400万美元
投资方:Janus Henderson、OrbiMed、Cormorant、Vivo Capital等
在2024年完成1亿美元B轮后,BlossomHill 再获8400万美元扩展轮,总融资额达到2.57亿美元。本次融资将支持其两项临床肿瘤项目:OMNI-EGFR抑制剂和CLK抑制剂。
12月8日|SanegeneBio|B轮|1.1亿美元
投资方:产业投资人、主权基金、Sino Biopharm、Legend、Vivo、Invus、启明、Northern Light等
RNAi企业 SanegeneBio 获得超过1.1亿美元B轮融资,用于推动多项肝脏及肝外组织靶向项目向注册研究迈进。其领先项目包括3个II期肝脏RNAi疗法。
12月4日|OTR Therapeutics|A轮|1亿美元
投资方:Pfizer Ventures、True Light Capital、Sirona Capital
虽然融资于6月完成,但OTR于12月官宣该1亿美元A轮,用于扩建位于上海张江的研发生产中心。公司成立于今年3月。
12月4日|SciNeuro Pharmaceuticals|融资|5300万美元
投资方:LAV、ARCH Venture Partners等
专注神经退行性疾病的 SciNeuro 完成5300万美元融资,并额外获得美·迈克尔J.福克斯基金会500万美元资助。资金将支持其针对中枢疾病的多条管线,包括 Lp-PLA2、β-淀粉样蛋白、LRRK2 等靶点。
12月3日|Triana Biomedicines|B轮|1.2亿美元
投资方:RA Capital、Atlas、Lightspeed、Pfizer Ventures 等
Triana 将用这笔1.2亿美元资金推进其ALK靶向molecular glue degrader(分子胶降解剂)TRI-611的临床开发,并从其精准分子胶管线中遴选第二个候选物。
12月1日|Protego Biopharma|B轮|1.3亿美元
投资方:诺华创投、Forbion、Omega、Droia、Vida Ventures、MPM等
Protego 获得1.3亿美元B轮融资,用于推进其AL淀粉样变性新药 PROT-001 进入关键性临床,目标成为首个疾病修饰疗法,为患者带来真正改善。
11月重点融资回顾
11月20日|Aspen Neuroscience|C轮|1.15亿美元
投资方:OrbiMed、ARCH、Frazier、Gilead 旗下 Kite Pharma 等
Aspen 的C轮将用于推进其把患者皮肤细胞转为神经元并植入大脑的帕金森细胞疗法。14名患者已经在I/II期试验中完成给药,预计明年启动III期。
11月19日|Profluent|融资|1.06亿美元
投资方:Altimeter、Bezos Expeditions(贝索斯家族办公室)、Spark、Insight 等
AI蛋白设计公司 Profluent 获1.06亿美元融资,致力于让“生物学可编程化”。已与RSRT合作设计新型碱基编辑器,与Revvity合作开发基因编辑疗法。
11月17日|Solve Therapeutics|融资|1.2亿美元
投资方:Yosemite、Abingworth、Merck、General Atlantic、Citadel等
Solve Therapeutics 完成1.2亿美元融资,用于加速公司在肿瘤等领域的创新药研发。
1月13日|Gate Bioscience|B轮|6500万美元
投资方:Forbion、Eli Lilly、Versant Ventures、a16z Bio + Health、GV、ARCH Venture PartnersGate Bioscience 完成6500万美元B轮融资,将用于推动其小分子项目进入临床,支持IND申报和Ⅰ期试验,并进一步推进其阻断致病蛋白跨膜传递的平台研发。
11月5日|Braveheart Bio|A轮|1.85亿美元
投资方:a16z Bio + Health、Forbion、OrbiMed、Enavate Sciences、Frazier Life SciencesBraveheart Bio 完成1.85亿美元A轮融资,资金将用于加速其进入肥厚型心肌病(HCM)领域的项目推进,并支持其从恒瑞收购的选择性肌球蛋白抑制剂的全球开发。
11月4日|Azalea Therapeutics|种子轮+A轮|8200万美元
投资方:Third Rock Ventures、RA Capital、Yosemite、Sozo Ventures 等Azalea Therapeutics 获得8200万美元融资,公司采用双载体策略推进体内基因编辑技术,并计划在未来12–18个月内推动体内CAR-T项目进入临床。
11月3日|Neok Bio|A轮|7500万美元
投资方:ABL BioNeok Bio 获得7500万美元A轮融资,将推进由ABL Bio 授权的两款双特异性ADC进入临床,并计划于明年初提交IND申请,预期2026年中启动美国临床。
11月3日|AAVantgarde Bio|B轮|1.41亿美元
投资方:Schroders Capital、Atlas Venture、Forbion、Amgen Ventures 等AAVantgarde Bio 获得1.41亿美元B轮融资,用于推进两款眼科基因治疗项目的临床研究,包括治疗Stargardt病的AAVB-039 和治疗Usher综合征相关RP的AAVB-081。
10月27日|Hemab Therapeutics|C轮|1.57亿美元
投资方:Sofinnova Partners、Avoro、RA Capital、Novo Holdings 等Hemab 完成1.57亿美元C轮融资,用于推动其用于罕见出血性疾病的候选药 sutacimig 的中后期临床开发。
10月22日|Electra Therapeutics|C轮|1.83亿美元
投资方:Nextech、EQT Life Sciences、Sanofi、HBM 等Electra Therapeutics 完成1.83亿美元C轮融资,支持其靶向信号调节蛋白、选择性清除致病免疫细胞的候选药ELA026 的全球Ⅱ/Ⅲ期关键临床试验。
10月21日|Elevara Medicines|A轮|7000万美元
投资方:Forbion、Sofinnova Partners、Weatherden、Monograph CapitalElevara Medicines 获得7000万美元A轮融资,将推进一款口服 CDK4/6 抑制剂开展类风湿关节炎的Ⅱ期临床试验。
10月16日|Adcytherix|A轮|1.05亿欧元(1.22亿美元)
投资方:Bpifrance、Kurma、Andera、Angelini Ventures、Citadel 等Adcytherix 获得1.22亿美元A轮融资,将推进其ADCX-020 进入临床,并在年底前向多国提交临床申请。
10月16日|Peptilogics|B2轮|7800万美元
投资方:Presight、Thiel Bio、Founders Fund、AMR Action Fund 等Peptilogics 完成7800万美元融资,将用于支持其治疗人工关节感染的候选药zaloganan 进入Ⅱ/Ⅲ期试验。
10月15日|Tubulis|C轮|3.61亿美元
投资方:Venrock、Wellington、Ascenta、Nextech、EQT 等Tubulis 完成3.61亿美元C轮融资,用于加速其NaPi2b 靶向 ADC(TUB-040)在妇科和肺癌中的全球临床扩展。
10月15日|Pelage Pharmaceuticals|B轮|1.2亿美元
投资方:ARCH、GV、Main Street Advisors、Visionary Ventures、YK BioventuresPelage 获得1.2亿美元B轮融资,支持其激活毛囊干细胞、治疗脱发的候选药 PP405 启动2026年的Ⅲ期临床。
10月14日|Kailera Therapeutics|B轮|6亿美元
投资方:Bain Capital、Adage、CPPIB、Invus、QIA 等Kailera Therapeutics 完成6亿美元B轮融资,将推进其肥胖领域的主力候选药进入Ⅲ期,是本年度最大规模私募融资之一。
10月14日|Kardigan Therapeutics|B轮|2.54亿美元
投资方:Fidelity、T. Rowe Price、ARCH、Sequoia HeritageKardigan 获得2.54亿美元B轮融资,支持其多项心血管后期临床资产推进,包括心肌激活剂 danicamtiv。
10月14日|Lila Sciences|A轮扩展|1.15亿美元
投资方:NVentures(NVIDIA)、Analog Devices、IQT 等Lila Sciences 完成1.15亿美元A轮扩展融资,用于推进其“科学超级智能”平台建设和多产品线开发。
10月14日|Tr1X|融资|5000万美元
投资方:现有投资者(未披露)Tr1X 获得5000万美元追加融资,将支持其异体细胞治疗项目在克罗恩病及其他自身免疫疾病的临床推进。
10月13日|Excellergy|A轮|7000万美元
投资方:Samsara BioCapital、Red Tree、Decheng CapitalExcellergy 获得7000万美元A轮融资,将推进其过敏疾病方向的全新药物类别 ECRIs 进入临床。
10月9日|Expedition Therapeutics|A轮|1.65亿美元
投资方:Sofinnova、Novo、Forbion、KKR Dawn Biopharma、Sanofi Ventures 等Expedition 获得1.65亿美元A轮融资,用于推动其DPP1 抑制剂 EXPD-101 进入COPD 的Ⅱ期临床。
10月8日|Arthrosi Therapeutics|E轮|1.53亿美元
投资方:Prime Eight、CR Biotech、HighLight Capital 等Arthrosi 完成1.53亿美元E轮融资,将支持其痛风治疗药物 pozdeutinurad 的两项Ⅲ期临床数据推进。
10月8日|Nilo Therapeutics|A轮|1.01亿美元
投资方:The Column Group、DCVC Bio、Lux Capital、Gates Foundation 等Nilo Therapeutics 获得1.01亿美元A轮融资,将推进其靶向大脑-身体免疫调节回路的创新疗法。
10月7日|Soufflé Therapeutics|A轮|2亿美元
投资方:Bessemer、Janus Henderson、Invus、Leaps by Bayer、Temasek 等Soufflé 获得2亿美元A轮融资,开发靶向细胞特异性的siRNA疗法,并已与多个大型药企达成合作。
10月7日|TORL BioTherapeutics|C轮|9600万美元
投资方:未披露TORL Bio 获得9600万美元C轮融资,支持其Claudin 6 靶向 ADC 在卵巢癌中的Ⅱ期临床,并计划于明年启动Ⅲ期。
10月2日|Cartography Biosciences|B轮|6700万美元
投资方:Pfizer Ventures、Amgen Ventures、a16z Bio + Health、8VC 等Cartography Biosciences 获得6700万美元B轮融资,将推动其LY6G6D 靶向TCE 提交IND并进入临床。
10月2日|OncoC4|B轮|近5000万美元
投资方:GBA Fund、HM Capital、3E Bioventures、Kaitai CapitalOncoC4 获得近5000万美元B轮融资,用于推进其PD-1/VEGF 双抗、SIGLEC10项目以及CD24等肿瘤免疫产品线开发。
8月25日|Arnatar Therapeutics|A轮|5200万美元
投资方:Eight Roads、3E Bioventures、F-Prime Capital、Legend Star、Gaorong Ventures 等本轮融资将支持其RNA药物管线推进,重点是用于治疗罕见遗传病 Alagille 综合征(ALGS)的ASO候选药物 ART4,已获FDA孤儿药与罕见儿科疾病资格。
8月18日|Kriya Therapeutics|新一轮融资|3.13亿美元
投资方:未披露基因治疗公司 Kriya 完成3.13亿美元融资,将用于扩展其基因疗法平台及在代谢疾病等方向的推进。
8月7日|Strand Therapeutics|B轮|1.53亿美元
投资方:Kinnevik、Regeneron Ventures、ICONIQ、Amgen Ventures、Eli Lilly 等融资将用于推进其可编程mRNA肿瘤疗法管线,核心项目 STX-001(IL-12可编程mRNA)已进入临床1/2期研究。
8月7日|明慧医药(Minghui Pharmaceutical)|Pre-IPO轮|1.31亿美元
投资方:OrbiMed、启明创投、5Y Capital、BioTrack等资金将推进其Ⅲ期泛JAK抑制剂 MH004 在中国的商业化准备,并推进PD-1/VEGF 双抗MHB039A 与 TROP-2 ADC MHB036C 的联合治疗临床项目。
8月6日|Chai Discovery|A轮|7000万美元
投资方:Menlo Ventures、Yosemite、DST Global Partners、Thrive Capital、OpenAI 等公司将利用融资推进其抗体设计模型 Chai-2 的研发,并宣布 Pfizer 前CSO Dolsten 加入董事会。
7月
7月29日|Artbio|B轮|1.32亿美元
投资方:Sofinnova、B Capital、F-Prime、Omega Funds、QIA 等融资将用于推进其前列腺癌放射药物 AB001 的Ⅱ期临床,并扩展放射性药物供应链。
7月28日|MapLight Therapeutics|D轮|3.725亿美元
投资方:Forbion、Goldman Sachs、Sanofi、Novo Holdings、5AM Ventures 等资金将支持其抗精神分裂症药物 ML-007C-MA 的Ⅱ期推进,该组合靶向 M1/M4 受体以提高耐受性。
7月28日|VelaVigo|Pre-A+轮|6000万美元
投资方:顺为资本、Northern Light、Songqing Capital、Legend Star 等资金用于推进多特异性抗体与ADC管线,核心项目计划今年在中美两地进入临床。
7月23日|Dispatch Bio|种子轮+ A轮|2.16亿美元
投资方:Arch Venture、PICI、BMS、UPenn、Stanford 等公司携2.16亿美元成立,目标打造新型通用实体瘤免疫疗法,首个项目预计明年进入临床。
7月22日|Avalyn Pharma|D轮|1亿美元
投资方:Suvretta、SR One、Novo Holdings、F-Prime、TPG Biotech 等资金将用于推进其吸入式 IPF 治疗药 AP01 的全球Ⅱb期试验。
7月10日|Renasant Bio|种子轮|5450万美元
投资方:5AM、Atlas、OrbiMed、启明创投融资将加速其针对终末期肾衰遗传病的新型小分子纠正剂与增强剂项目。
7月10日|Nuclidium|B轮|9900万美元
投资方:Kurma、Angelini、Wellington、Eurazeo、HighLight Capital 等资金将推进其铜基精准放射诊疗平台,并用于扩展临床研究与生产能力。
7月9日|Actithera|A轮|7550万美元
投资方:M Ventures、Hadean Ventures、Sofinnova Partners、4BIO Capital、Bioqube Ventures、Investinor、Surveyor Capital、Arkin Bio Ventures II资金将用于推进其靶向成纤维细胞活化蛋白(FAP)的放射偶联药物进入肿瘤适应症的临床研究,以实现更长肿瘤滞留时间和更优给药频率。
6月18日|Actio Biosciences|B轮|6600万美元
投资方:Regeneron Ventures、Deerfield、Canaan、Droia Ventures、Euclidean Capital资金将支持其两大核心项目推进,包括治疗 CMT2C 与膀胱过度活动症的 TRPV4 抑制剂(已处于Ⅰ期)及将进入临床的 KCNT1 相关癫痫抑制剂。
6月18日|Draig Therapeutics|A轮|1.4亿美元
投资方:Access Biotechnology、Canaan、SR One、Sanofi Ventures、Schroders Capital、SV Health Investors、ICG资金将用于开展其抑郁症候选药物 DT-101 的Ⅱ期临床,该药靶向 AMPA 受体并增强谷氨酸信号,在Ⅰ期已显示明确靶点结合证据。
6月11日|SpliceBio|B轮|1.35亿美元
投资方:EQT Life Sciences、Sanofi Ventures、Roche Venture Fund、NEA、UCB Ventures、Ysios Capital、Gilde Healthcare 等资金将用于推进其针对 Stargardt 眼病的AAV基因治疗(Ⅰ/Ⅱ期进行中),并加速其眼科、神经科等方向的AAV基因治疗管线。
6月10日|Antares Therapeutics|A轮|1.77亿美元
投资方:Omega Funds、Atlas Venture、Lightspeed、BVF、Cormorant、Abingworth、Invus、Tenmile、Vida Ventures、Willett Advisors 等本轮将支持从 Scorpion 分拆出的新公司推进三个精准医疗早期项目,这些项目源自其与阿斯利康转录因子合作计划。
6月9日|Mosanna Therapeutics|A轮|8000万美元
投资方:Pivotal bioVenture、EQT Life Sciences、Forbion、Broadview Ventures、Norwest、Forty51 Ventures、Supermoon Capital、HTGF资金将用于推进阻塞性睡眠呼吸暂停鼻喷剂 MOS118 的Ⅱ期临床,并进一步扩展产品管线。
6月5日|Allay Therapeutics|D轮|5750万美元
投资方:Lightstone Ventures、ClavystBio、NEA、Arboretum、Vertex Growth、Vertex Ventures HC、Brandon Capital、EDBI、SGInnovate、HSBC Innovation Banking资金将推动其术后镇痛药 ATX101 的Ⅱb期临床试验,并评估是否在骨科、整形外科等领域开展更多适应症及计划明年启动Ⅲ期。
6月2日|SpyGlass Pharma|D轮|7500万美元
投资方:Sands Capital、NEA、RA Capital、Vensana Capital、Samsara BioCapital、Vertex Ventures HC资金将用于推进青光眼药物 bimatoprost 的两项Ⅲ期临床,并支持公司在AMD、白内障、葡萄膜炎等眼科领域的早期研发。
5月29日|Vima Therapeutics|A轮|6000万美元投资方:Atlas Venture、Access Industries、Canaan资金将用于推进运动障碍方向管线VIM0423,该口服候选药已在1期临床,公司正筹备2期研究。
5月28日|AusperBio|B+轮|5000万美元投资方:启明创投、CDH Investments、Genesis Capital、YuanBio Venture Capital、HanKang Capital、Sherpa Capital资金将用于推进未偶联反义寡核苷酸药物AHB-137的开发,同时扩大全球商业化生产合作及长期管线建设。
5月27日|Grin Therapeutics|D轮|1.4亿美元投资方:Angelini Pharma、Blackstone Life Sciences资金将用于推进罕见遗传癫痫药物radiprodil在北美以外地区的开发,同时 Angelini 提供 5000 万美元前期付款。
5月27日|Syndeio Biosciences|启动资金|9000万美元投资方:Catalio Capital Management、Innoviva、Tenmile、Luson Bioventures、Palo Santo,战略股东:AbbVie、Eli Lilly资金将用于开发精准神经疗法,修复突触功能;主力候选药zelquistinel正在2期临床治疗重度抑郁症,并计划扩展至阿尔茨海默病及其他突触疾病(如精神分裂症)。
5月21日|Juvenescence|B-1轮|7600万美元投资方:阿布扎比 M42 及现有投资者跟投资金将用于推进抗衰老药物管线进入临床,包括针对纤维化的PAI-1抑制剂。
5月21日|ReproNovo|A轮|6500万美元投资方:Jeito Capital、AXA IM Alts、M Ventures、Ysios Capital、ALSA Ventures资金将用于开展两项2期临床:男性不育药物leflutrozole和胚胎着床辅助药物nolasiban。
5月19日|CellCentric|C轮|1.2亿美元投资方:RA Capital Management、Forbion、Avego Bioscience Capital、American Cancer Society VC资金将用于推进口服p300/CBP抑制剂在难治性多发性骨髓瘤中的2/3期临床,并为 FDA 加速审批做准备。
5月13日|Azafaros|B轮|1.47亿美元投资方:Jeito Capital、Forbion Growth、Seroba、Pictet Group、Forbion Ventures、Schroders Capital、BioGeneration Ventures资金将用于推进脑穿透型 azasugar 药物,通过两个晚期临床试验,治疗 GM1/GM2 神经节苷脂沉积症及 Niemann-Pick C 型等罕见神经代谢疾病。
5月13日|Stylus Medicine|A轮|8500万美元投资方:RA Capital Management、Khosla Ventures、Chugai Venture Fund、Eli Lilly、Johnson & Johnson Innovation、Myeloma Investment Fund、Tachyon Ventures资金将用于开发下一代体内基因疗法,包括先前 4000 万美元 A 轮融资及 4500 万美元延期轮。
5月8日|Haya Therapeutics|A轮|6500万美元投资方:Sofinnova Partners、Earlybird Venture Capital、Eli Lilly、ATHOS、+ND Capital、Alexandria Venture Investments、LifeLink Ventures、Apollo Health Ventures、Longview Ventures、4see ventures、BERNINA Bioinvest、Schroders Capital资金将用于推进精准 RNA 引导的基因调控疗法HTX-001心衰项目临床,并扩展开发平台;Eli Lilly 还与 Haya 达成高达 10 亿美元合作。
5月6日|NewLimit|B轮|1.3亿美元投资方:Kleiner Perkins、Nat Friedman/Daniel Gross、Khosla Ventures、Human Capital、Valor Equity Partners、Dimension、Founders Fund、Brian Armstrong资金将用于将肝脏年轻化 mRNA 药物推进临床,通过 LNP 递送转录因子使肝细胞“年轻化”。
4月24日|Granite Bio|A&B轮|1亿美元投资方:Versant Ventures、Novartis Venture Fund、Forbion、Sanofi Ventures资金将用于推进两条主力抗体管线,包括GRT-001,用于清除促炎单核细胞,目前正在健康志愿者1a期临床,并计划开展炎症性肠病1b期临床。
4月24日|Etiome|启动资金|5000万美元投资方:Flagship Pioneering资金将用于开发平台性“预防性药物”,初期聚焦代谢、神经退行性、自身免疫疾病及癌症的早期干预。
4月16日|Glycomine|C轮|1.15亿美元投资方:CTI Life Sciences Fund、abrdn 管理的基金、Advent Life Sciences、Novo Holdings、Sanofi Ventures、Abingworth、RiverVest Venture Partners、Sanderling Ventures、Chiesi Ventures、Remiges Ventures、Asahi Kasei Ventures资金将用于开展GLM101的2b期临床,该药为PMM2-CDG(先天性糖基化障碍)首个潜在疾病修饰疗法。
4月15日|Attovia Therapeutics|C轮|9000万美元投资方:Deep Track Capital、Vida Ventures、Sanofi Ventures、Mirae Asset Capital Life Science、Frazier Life Sciences、venBio、Goldman Sachs Alternatives、Nextech Ventures、Cormorant Asset Management、EcoR1 Capital、Marshall Wace、Illumina Ventures资金将用于推进ATTO-1310(IL31抗体)和ATTO-3712(IL13 x IL3 双特异性抗体)的临床开发,并支持 Attobody 平台拓展治疗其他炎症疾病。
4月10日|Imbria Pharmaceuticals|B轮|5750万美元投资方:Deep Track Capital、AN Ventures、Catalio Capital Management、Cytokinetics、RA Capital Management、SV Health Investors资金将用于推进部分脂肪酸氧化抑制剂ninerafaxstat的2b期临床,治疗非梗阻型肥厚型心肌病(nHCM)。
4月8日|Merida Biosciences|A轮|1.21亿美元投资方:Bain Capital Life Sciences、BVF Partners、Third Rock Ventures、GV、Perceptive Xontogeny Venture Funds (PXV Funds)资金将用于开发 Fc 基因工程疗法,主要候选药针对Graves’病,同时研发用于过敏及原发性膜性肾病的抗体。
4月4日|RayThera|A轮|1.1亿美元投资方:Foresite Capital、OrbiMed Advisors、TTM Capital资金将用于开发抗炎小分子药物,推进领先资产进入1期临床,同时支持早期管线研发。
4月3日|Neurona Therapeutics|启动资金|1.02亿美元投资方:Fidelity Management & Research Company、The Column Group、Soleus Capital、Viking Global Investors、Cormorant Asset Management、Schroders Capital、LYFE Capital、Euclidean Capital、UCB Ventures、Willett Advisors、UC Investments、YK Bioventures、Berkeley Frontier Fund、Ysios Capital、Alexandria Venture Investments、Spur Capital Partners资金将用于推进同种异体NRTX-1001癫痫细胞疗法进入3期临床,治疗药物难治性颞叶内侧癫痫(MTLE)。
4月2日|Atsena Therapeutics|C轮|1.5亿美元投资方:Bain Capital、Sofinnova Investments、Abingworth、Wellington Management、Lightstone Ventures、Foundation Fighting Blindness、Hatteras Venture Partners、Osage University Partners、Manning Family Foundation资金将用于推进基因疗法ATSN-201,治疗儿童遗传性眼病 X 连锁视网膜裂孔症(XLRS),争取潜在市场批准。
4月1日|AIRNA|B轮|1.55亿美元投资方:Venrock Healthcare Capital Partners、Forbion Growth、RTW Investments、Nextech Invest、ARCH Venture Partners、Forbion Ventures、ND Capital 及其他未披露投资者资金将用于 RNA 编辑疗法AIR-001的1/2期临床,同时支持早期 RNA 编辑药物管线发展。
3月31日|Isomorphic Labs|启动资金|6亿美元投资方:Thrive Capital(领投)、Google GV、Alphabet 后续资本资金将用于开发下一代 AI 药物设计模型,并扩大团队规模,支持多个治疗领域的研发。
3月26日|Epicrispr Biotechnologies|B轮|6800万美元投资方:Ally Bridge Group、SOLVE FSHD 及其他投资者资金将用于推进EPI-321进入临床,这是一种针对面肩臂型肌营养不良症的表观遗传疗法,并计划在新西兰开展首个临床试验。
3月25日|Character Biosciences|B轮|9300万美元投资方:aMoon、Luma Group、Bausch + Lomb、Jefferson Life Sciences、Endeavors、Catalio Capital Management、S32、KdT Ventures资金将用于推进老年性黄斑变性(AMD)资产CTX203和CTX114进入临床,并扩展管线至其他眼病,包括原发性开角型青光眼。
3月25日|Hillstar Bio|A轮|6700万美元投资方:Droia Ventures、Frazier Life Sciences、Novo Holdings、LifeArc Ventures、Hummingbird Bioscience资金将用于推进靶向TRBV9 T 细胞的候选药物进入临床,致力于精准治疗自身免疫疾病。
3月24日|Augustine Therapeutics|A轮|8480万美元投资方:Jeito Capital、Novo Holdings、Asabys Partners、Eli Lilly、AdBio Partners、V-Bio Ventures、PMV、VIB、Gemma Frisius Fund、Charcot-Marie-Tooth Research Foundation、Newton Biocapital资金将用于推进AGT-100216(HDAC6抑制剂)开展 Charcot-Marie-Tooth 病2期概念验证试验,并扩展管线至心代谢及神经退行性疾病。
3月24日|Tempero Bio|B轮|7000万美元投资方:8VC、Aditum Bio、Khosla Ventures 及其他未披露投资者资金将用于推进TMP-301(mGluR5 负向别构调节剂)进入酒精及可卡因使用障碍的两项2期临床,并启动其他适应症的临床前研究。
3月19日|Ampersand Biomedicines|B轮|6500万美元投资方:Flagship Pioneering、Eli Lilly 及其他新投资者资金将用于推进免疫炎症及免疫肿瘤资产进入IND准备阶段,并发展可编程药物平台。
3月18日|Arbor Biotechnologies|C轮|7390万美元投资方:Arch Venture Partners、TCGX(领投),QIA、Partners Investment、Revelation Partners、Kerna Ventures 及其他现有投资者资金将用于推进ABO-101(CRISPR 基因编辑治疗原发性草酸尿症 1 型)进入人体试验,并支持其他稀有肝病及 ALS 项目。
3月17日|Maxion Therapeutics|A轮|7200万美元投资方:General Catalyst(领投)、British Patient Capital、Solasta Ventures、Eli Lilly、LifeArc Ventures、Monograph Capital、BGF资金将用于推进MAX001等 KnotBody 平台抗体药物的临床前开发,覆盖炎症性疾病、疼痛及心血管疾病领域。
3月17日|Latigo Biotherapeutics|B轮|1.5亿美元投资方:Blue Owl Capital、Deep Track Capital、Access Biotechnology、Qatar Investment Authority、Sanofi Ventures资金将用于推进非阿片类止痛药管线,包括口服小分子 Nav1.8 抑制剂LTG-001和LTG-305的临床开发。
3月17日|Curevo Vaccine|B轮|1.1亿美元投资方:Medicxi、OrbiMed、Sanofi Ventures、HBM Healthcare Investments、RA Capital Management、Janus Henderson Investors、Adjuvant Capital、GC Biopharma资金将用于amezosvatein疫苗的2期延伸研究,用于预防带状疱疹。
3月10日|Lila Sciences|Seed轮|2亿美元投资方:Flagship Pioneering、General Catalyst、March Capital、ARK Venture Fund、Altitude Life Science Ventures、Blue Horizon Advisors、State of Michigan Retirement System、Modi Ventures、阿布扎比投资局全资子公司资金将用于开发可实现全自动研究实验室的 AI 技术,并推动新型遗传药物及抗体发现。
3月4日|Garuda Therapeutics|A-1轮|5000万美元投资方:OrbiMed、Northpond Ventures、Cormorant Asset Management、Kyowa Kirin资金将用于推进首个造血干细胞移植候选药物进入临床,并扩建团队与生产能力。
3月3日|Callio Therapeutics|A轮|1.87亿美元投资方:Frazier Life Sciences、Jeito Capital、Novo Holdings、Omega Funds、ClavystBio、Platanus、Norwest、Pureos Bioventures、SEEDS Capital、EDBI资金将用于开发 HER2 靶向双药物抗体偶联物,候选药源自 Hummingbird Biosciences。
2月26日|Eikon Therapeutics|D轮|3.507亿美元投资方:Lux Capital、Alexandria Venture Investments、AME Cloud Ventures、The Column Group、E15 VC、Foresite Capital、General Catalyst、Soros Capital、StepStone Group、T. Rowe Price、UC Investments 等资金将用于推进包括 TLR7/8 激动剂免疫调节剂在内的多项临床试验,其中包括晚期黑色素瘤3期临床。
2月14日|Bambusa Therapeutics|A轮|约9000万美元投资方:RA Capital Management、Janus Henderson Investors、Redmile Group、Invus、ADAR1 Capital Management 及其他现有投资者资金将用于推进BBT001等下一代双特异性抗体通过1期临床,用于免疫和炎症疾病。
2月13日|Newleos Therapeutics|A轮|9350万美元投资方:Goldman Sachs Alternatives、Longwood Fund、Novo Holdings、DCVC Bio、Arkin Bio Capital资金将用于开发神经科学新疗法,包括收购自瑞士罗氏的临床阶段口服小分子,并开展概念验证试验。
2月12日|Abcuro|C轮|2亿美元投资方:New Enterprise Associates、Foresite Capital、RA Capital Management、Bain Capital Life Sciences、Redmile Group、Samsara BioCapital、Sanofi Ventures、Pontifax、Mass General Brigham Ventures、New Leaf Ventures、abrdn 管理基金、BlackRock、Eurofarma Ventures、Soleus Capital资金将用于抗 KLRG1 抗体ulviprubart (ABC008)的2/3期临床,治疗肌肉疾病并调控自身免疫。
2月3日|AdvanCell|C轮|1.12亿美元投资方:SV Health Investors、Sanofi Ventures、Abingworth、SymBiosis、Morningside、Tenmile、Brandon Capital 等资金将用于推进ADVC001(Pb-212 放射性药物)在转移性前列腺癌的1/2期剂量递增试验。
1月28日|Atalanta Therapeutics|B轮|9700万美元投资方:EQT Life Sciences、Sanofi Ventures、F-Prime Capital、Novartis Venture Fund、RiverVest Venture Partners、abrdn 管理基金、Pictet Alternative Advisors、Mirae Asset Financial Group、GHR Foundation资金将用于推进siRNA候选药物在癫痫和亨廷顿病的临床试验,通过沉默中枢神经系统特定基因来治疗疾病。
1月28日|Helicore Biopharma|A轮|6500万美元投资方:Versant Ventures、OrbiMed、Longitude Capital、Wellington Management资金将用于推进HCR-188(靶向 GIP 的单克隆抗体)进入临床,同时开发HCR-488(胰高血糖素类似物偶联物),用于月度减重治疗。
1月22日|Shenzhen TargetRx|C轮|5000万美元投资方:未披露资金将用于推进 Bcr-Abl 异位抑制剂(白血病)和 ALK 抑制剂(非小细胞肺癌)的海外临床开发。
1月15日|Be Bio|C轮|9200万美元投资方:Nextech、ARCH Venture Partners、Atlas Venture、RA Capital Management、Alta Partners、Longwood Fund、Bristol Myers Squibb、Takeda Ventures 等资金将用于继续推进BE-101(B 细胞疗法)1/2期临床,并推进BE-102治疗低磷酸酶症的临床开发。
1月14日|Umoja Biopharma|C轮|1亿美元投资方:Double Point Ventures、DCVC Bio 联合领投,ARK Invest、Cormorant Asset Management、MPM Capital、Qiming Venture Partners USA、RTW Investments、Alexandria Venture Investments、SoftBank Vision Fund 2、CaaS Capital、Emerson Collective Investments、K2 HealthVentures、Myeloma Investment Fund、University of Minnesota Endowment 等资金将用于推进UB-VV400(体内生成 CD22 CAR-T 的多域融合蛋白)在肿瘤和自身免疫疾病中的临床研究。
1月13日|Normunity|B轮|7500万美元投资方:Samsara BioCapital、Enavate Sciences 联合领投,Regeneron Ventures、Pfizer Ventures、YK Bioventures、Canaan Partners、Sanofi Ventures、Taiho Ventures、Osage Venture Partners、HongShan Capital Group、Connecticut Innovations资金将用于推进NRM-823(T 细胞接合器)1期临床,同时开发其他肿瘤特异免疫抑制靶点项目。
1月13日|Tune Therapeutics|B轮|1.75亿美元投资方:New Enterprise Associates、Yosemite、Regeneron Ventures、Hevolution Foundation资金将用于推进Tune-401(慢性乙型肝炎表观遗传沉默药物)在新西兰和香港的临床研究,基于 TEMPO 表观遗传编辑平台和脂质纳米颗粒递送系统。
1月10日|Kardigan|A轮|3亿美元投资方:Perceptive Advisors、ARCH Venture Partners、Sequoia Heritage资金将用于心血管疾病管线建设,包括原发性及继发性心肌病,通过发现平台及授权/收购扩展组合。
1月10日|Windward Bio|A轮|2亿美元投资方:OrbiMed、Novo Holdings、Blue Owl Healthcare Opportunities(领投),SR One、Omega Funds、RTW Investments、Qiming Venture Partners、Quan Capital、Pivotal bioVenture Partners资金将用于推进双特异性抗体管线及临床前研究,包括临床阶段候选药WIN378。
1月10日|Ouro Medicines|A轮|1.2亿美元投资方:TPG Life Sciences Innovations、NEA、Norwest Venture Partners 联合领投,Monograph Capital、GSK、UPMC Enterprises、Boyu/Zoo Capital、LongRiver Investments 等资金将用于推进OM336(双特异性 T 细胞接合器)进入临床,治疗 B 细胞介导的免疫疾病。
1月10日|Numab Therapeutics|C轮扩展|约5460万美元投资方:Cormorant Asset Management、Forbion Growth Opportunities Fund、HBM Healthcare Investment、Novo Holdings、BVF Partners、Octagon Capital Advisors、RTW Investments、BlackRock资金将用于支持多特异性抗体在炎症和肿瘤领域的管线发展,C轮总额达到约1.96亿美元。
1月9日|Timberlyne Therapeutics|A轮|1.8亿美元投资方:Abingworth、Bain Capital Life Sciences、Venrock Healthcare Capital Partners(领投),Boyu Capital、Lilly Asia Ventures、Braidwell LP、3H Health Investment资金将用于推进CM313(CD38 IgG1 mAb)在临床阶段的开发。
1月9日|Light Horse Therapeutics|A轮|6200万美元投资方:Versant Ventures、Mubadala Capital、Bristol Myers Squibb、Taiho Ventures、AbbVie资金将用于癌症靶点的小分子药物精准基因编辑平台开发。
1月9日|Leyden Labs|未披露轮|7000万美元投资方:ClavystBio、Polaris Partners 联合领投,Qiming Venture Partners 及现有投资者资金将用于鼻腔喷雾平台PanFlu的人类有效性研究及管线研究。
1月9日|Verdiva Bio|A轮|4.1亿美元投资方:Forbion、General Atlantic 联合领投,RA Capital Management、OrbiMed、Logos Capital、Lilly Asia Ventures、LYFE Capital资金将用于三项 GLP-1 口服减重药开发,资产来源于 Sciwind Biosciences 授权。
1月9日|A2 Biotherapeutics|C轮|8000万美元投资方:The Column Group、Samsara BioCapital 等资金将用于推进基于Tmod平台的 CAR-T 细胞疗法管线,覆盖多项癌症适应症的 1/2期临床。
1月8日|Tenvie Therapeutics|未披露轮|2亿美元投资方:Arch Venture Partners、F-Prime Capital、Mubadala Capital 及其他未披露投资者资金将用于推进神经系统疾病候选药物进入临床,包括NLRP3抑制剂与SARM1 别构抑制剂。
1月8日|Aspect Biosystems|B轮|1.15亿美元投资方:Dimension(领投)、Novo Nordisk、Radical Ventures、InBC、Pallasite Ventures、Pangaea Ventures、Rhino Ventures、T1D Fund资金将用于开发生物打印组织疗法,重点为内分泌及代谢疾病,同时推进 AI 驱动的全栈组织治疗平台。
1月8日|Alesta Therapeutics|A轮|6700万美元投资方:Frazier Life Sciences、Droia Ventures 联合领投,Novartis Venture Fund、RTW Investments、RV Invest、Thuja Capital、SSI Strategy资金将用于推进ALE1(低磷酸酶症)和ALE2(Charcot-Marie-Tooth 病)临床研究。
1月7日|Aviceda Therapeutics|C轮|2.075亿美元投资方:Omega Funds、TCGX 联合领投,Enavate Sciences、Jeito Capital、Blue Owl Healthcare Opportunities、Longitude Capital、OrbiMed、Logos Capital、Marshall Wace、Catalio Capital Management、abrdn、Digitalis Ventures资金将用于推进AVD-104(玻璃体内糖基纳米颗粒)在地理性萎缩及糖尿病黄斑水肿的临床试验。
1月7日|Alebund Pharmaceutical|C轮|约7500万美元投资方:Unnamed healthcare fund、Yangzhou Guojin Investment Group、Kingray Capital资金将用于肾病管线研发及商业化,包括 AP301、AP306 和 Roche Mircera 在中国的扩展。
1月7日|XyloCor Therapeutics|B轮|6750万美元投资方:Jeito Capital(新投资者)、EQT、Fountain Healthcare Partners、Lumira Ventures资金将用于心血管基因疗法,推进XC001(encoberminogene rezmadenovec)2b期及 CABG 辅助治疗中期试验。
1月6日|Orbis Medicines|A轮|约9340万美元投资方:NEA、Eli Lilly、Cormorant、丹麦出口与投资基金、Novo Holdings、Forbion资金将用于口服大环药物发现,并任命 Morten Graugaard 为 CEO 推进团队建设及研发。
🌟我每周都会分享生物医药BD/VC与科研交叉领域的真实案例,如果你也在这条路上,欢迎关注,一起成长。🚀
点击下方阅读原文直达英文原文
临床3期临床2期免疫疗法
2025-11-05
截至2025年10月31日,全球生物医药领域共计完成125起融资活动,累计公开披露的融资总额超过了57亿美元。这些公司不仅涵盖了传统的小分子药物研发,还包括了多种创新的新分子疗法领域,从细胞基因治疗到抗体偶联药物(ADC),从神经免疫调控到代谢疾病治疗,创新疗法百花齐放。
01
融资概况:全球生物医药融资持续活跃2025年10月全球生物医药领域重点融资事件概览公司名称融资轮次融资金额核心领域领投/主要投资方Kailera TherapeuticsB轮6亿美元代谢疾病(GLP-1类药物)Bain Capital Private EquityTubulisC轮3.61亿美元(约3.08亿欧元)抗体偶联药物(ADC)未明确ŌURA未明确9亿美元健康科技(智能穿戴)Fidelity Management & Research CompanyLila SciencesA轮3.5亿美元AI科学与自主实验室Braidwell, Collective Global, NVentures等Nilo TherapeuticsA轮1.01亿美元自身免疫及炎症性疾病The Column Group, DCVC Bio, Lux CapitalAdcytherixA轮1.22亿美元(约1.05亿欧元)抗体偶联药物(ADC)Bpifrance, Kurma Partners, Andera Partners等TrogenixA轮9500万美元(约7000万英镑)癌症疗法IQ CapitalPeptilogicsB2轮7800万美元创新多肽疗法(抗感染)Presight Capital, Thiel Bio, Founders Fund诺和诺德 (Novo Nordisk)收购Metsera股权价值约65亿美元肥胖及糖尿病-迈科康生物D轮超4亿元创新疫苗IDG资本、深创投、瑞普医药Tr1X未明确5000万美元自身免疫及炎症性疾病(细胞疗法)未明确赛纳生物新一轮超1亿元细胞治疗/肿瘤免疫顺禧基金、亦庄国投惠和生物A++轮未明确免疫治疗(双特异性抗体)透景生命(独家投资)康龙化成收购佰翱得13.46亿元医药研发服务 (CRO)-
02
创新企业:明星公司引领疗法突破
在获得大额融资的公司中,各具特色的创新疗法公司尤为引人注目,它们代表了当前生物医药研发的前沿方向。
Trogenix是一家英国癌症创新疗法开发商,在10月初宣布成功完成7000万英镑(约合9500万美元)的A轮融资。该公司依托基因组学与免疫治疗前沿技术,构建了Odysseus®平台,该平台利用经验证的AAV载体和专有合成超级增强剂(SSE),实现对肿瘤细胞的精准基因调控。
Nilo Therapeutics则专注于自身免疫及炎症性疾病治疗药物,10月8日宣布公司正式成立并完成1.01亿美元的A轮融资。该公司的研发策略源于Charles Zuker博士实验室的开创性发现——能够调控全身免疫激活与炎症反应的特定迷走神经元。
在代谢疾病领域,Kailera Therapeutics公司于10月14日宣布完成6亿美元B轮融资,这一金额在当月融资规模中名列前茅。该公司致力于推进其差异化的肥胖症治疗产品管线,包括其核心候选药物KAI-9531,一款注射用GLP-1/GIP双受体激动剂。
Tr1X同样在10月14日宣布完成5000万美元融资,使其现金储备延长至2027年。该公司的核心项目TRX319是一种现货型CAR-Tr1调节性T细胞疗法,设计融合了靶向B细胞调控与主动抗炎信号传导以及T细胞调节功能。
Adcytherix是一家抗体偶联药物(ADC)研发公司,于10月16日宣布完成1.05亿欧元(约合1.22亿美元)的A轮融资。融资资金将用于推动公司核心候选药物ADCX-020进入临床试验阶段,公司计划于2025年底前同步提交其在欧盟、英国及加拿大的临床试验申请以及美国IND申请。
Peptilogics致力于开发创新多肽疗法,于10月16日宣布完成超额认购的7800万美元B2轮融资。本轮融资所得资金将用于支持其在研药物zaloganan(PLG0206)的关键性2/3期临床试验。该药物在治疗假体关节感染的1b期临床研究中表现出色。
MapLight Therapeutics作为中枢神经系统疾病新药研发公司,于10月26日宣布完成首次公开募股,预计可为MapLight募集总额约2.589亿美元。本次IPO募集资金中,最高1.2亿美元将用于支持公司核心产品M1/M4毒蕈碱受体激动剂ML-007C-MA治疗精神分裂症的2期临床研究。
03
研发动向:呈现多元化趋势
从这些公司的研发方向来看,生物医药创新正朝着更加多元化和精准化的方向发展。
代谢疾病赛道热度不减:以Kailera Therapeutics为代表,其高达6亿美元的B轮融资是当月规模最大的一笔私募融资。该公司核心管线为GLP-1/GIP双受体激动剂等肥胖症治疗药物,显示了市场对代谢疾病领域,尤其是GLP-1类药物的持续看好。
复杂分子疗法受到青睐:抗体偶联药物(ADC)和细胞治疗等前沿领域继续吸引大量资金。例如,Tubulis完成了3.61亿美元的C轮融资以推进其ADC管线;Adcytherix也获得了1.22亿美元用于ADC药物开发。同时,Tr1X公司致力于开发CAR-Tr1调节性T细胞疗法,获得了5000万美元支持。
跨界技术赋能新药研发:AI与科学发现的结合正成为新的投资热点。Lila Sciences致力于开发“科学超级智能”平台,合并AI与自主实验室,一举完成了3.5亿美元的A轮融资。
神经科学和自身免疫疾病探索新路径:一些公司正在尝试突破传统疗法的局限。Nilo Therapeutics致力于通过调节神经回路来治疗自身免疫及炎症性疾病,其独特的思路获得了1.01亿美元的A轮融资支持。
中国生物医药市场持续活跃:国内有多家企业完成融资,例如迈科康生物(创新疫苗)、赛纳生物和惠和生物等,覆盖了疫苗、细胞治疗、免疫治疗等多个细分领域
04
资本格局:知名机构持续押注生物医药
本月的生物医药融资活动吸引了众多知名投资机构的参与,显示出资本市场对生物医药领域的持续信心。
在领投机构中,IQ Capital、Bain Capital Private Equity、The Column Group等机构表现活跃。传统制药企业也通过风险投资方式参与早期创新,如礼来公司参与了Trogenix的A轮融资,显示出大型药企对外部创新的关注与支持。
投资机构类型的多元化也反映了生物医药领域对不同资源的需求。除了传统的风险投资,比尔及梅琳达·盖茨基金会等公益机构也参与了Nilo Therapeutics的融资,表明公益资本也在推动创新疗法发展。
05
行业趋势:技术创新驱动投资热点
从本月融资情况来看,生物医药领域呈现出几个明显趋势:
研发型企业受青睐,前沿技术多样化从融资企业的技术领域来看,创新药研发,尤其是免疫治疗和细胞治疗仍是资本重点布局的方向。与此同时,AI赋能药物研发作为提高新药发现效率的新兴力量,也持续获得资本支持,显示出技术平台的多元化趋势。
产业资本活跃,战略布局意味明显在本月的融资事件中,产业资本的表现非常活跃。例如,惠和生物的A++轮融资由上市公司透景生命独家投资。这种战略投资不仅为研发公司提供了资金,也预示着未来在诊断与治疗协同上可能的深度合作。
License-out交易创纪录,创新药"出海"加速10月份,中国创新药的国际化也迎来重要进展。信达生物与武田制药达成了一项总金额高达114亿美元的全球战略合作,创下了国产创新药商务合作拓展(BD)交易的新纪录。此外,翰森制药等公司也达成了海外授权许可。这些重磅交易表明,中国创新药的研发能力正日益获得全球顶尖药企的认可。
转载自:医了咨询
END
浙江(杭州)数字·健康产业园 围绕数字经济和生命健康两大主题,集聚国内外一流的名校、名院、名所和行业头部研发机构、总部企业,打造“科技更前沿,人才更集聚,服务更系统,生态更完备”的未来智慧产业社区。
健康谷 是杭州未来科技城打造的生物医药创新策源地以及生物医药国际人才集聚区,将形成创新能力显著增强、产业结构持续优化、产业规模快速增长、产业集聚效应显著的未来科技城生物医药发展新态势。
绿城科技产业服务集团有限公司 是目前国内规模领先、模式先进、品质卓越的综合型产业生态运营商。为开发区、特色小镇、产业园、商办楼宇、未来(产业)社区等载体提供“产业运营及数字化服务”,赋能区域产业高质量发展。
细胞疗法并购免疫疗法抗体药物偶联物基因疗法
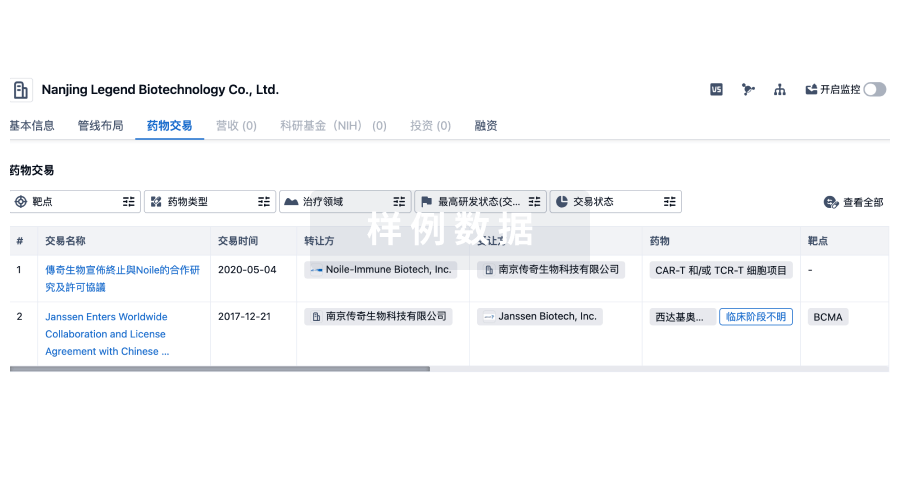
100 项与 Peptilogics, Inc. 相关的药物交易
登录后查看更多信息
100 项与 Peptilogics, Inc. 相关的转化医学
登录后查看更多信息
组织架构
使用我们的机构树数据加速您的研究。
登录
或

管线布局
2026年05月22日管线快照
管线布局中药物为当前组织机构及其子机构作为药物机构进行统计,早期临床1期并入临床1期,临床1/2期并入临床2期,临床2/3期并入临床3期
临床前
2
1
临床3期
其他
8
登录后查看更多信息
当前项目
| 药物(靶点) | 适应症 | 全球最高研发状态 |
|---|---|---|
Epigenetic targets (EpiAxis Therapeutics/Peptilogics) | 肿瘤 更多 | 临床前 |
zaloganan-CR | 骨感染 更多 | 临床前 |
PLG0301 | 炎症 更多 | 终止 |
PLGAI-004 | 肿瘤 更多 | 终止 |
PLGAI02 | 遗传病 更多 | 终止 |
登录后查看更多信息
药物交易
使用我们的药物交易数据加速您的研究。
登录
或
转化医学
使用我们的转化医学数据加速您的研究。
登录
或
营收
使用 Synapse 探索超过 36 万个组织的财务状况。
登录
或
科研基金(NIH)
访问超过 200 万项资助和基金信息,以提升您的研究之旅。
登录
或
投资
深入了解从初创企业到成熟企业的最新公司投资动态。
登录
或
融资
发掘融资趋势以验证和推进您的投资机会。
登录
或
生物医药百科问答
全新生物医药AI Agent 覆盖科研全链路,让突破性发现快人一步
立即开始免费试用!
智慧芽新药情报库是智慧芽专为生命科学人士构建的基于AI的创新药情报平台,助您全方位提升您的研发与决策效率。
立即开始数据试用!
智慧芽新药库数据也通过智慧芽数据服务平台,以API或者数据包形式对外开放,助您更加充分利用智慧芽新药情报信息。
生物序列数据库
生物药研发创新
免费使用
化学结构数据库
小分子化药研发创新
免费使用
