预约演示
更新于:2025-10-30
JBH-492
更新于:2025-10-30
概要
基本信息
药物类型 ADC |
别名 Anti-CCR7 antibody-drug conjugate - Novartis Pharmaceuticals、JBH 492、JBH492 |
作用方式 抑制剂 |
作用机制 CCR7抑制剂(C-C motif chemokine receptor 7 inhibitors)、微管蛋白抑制剂 |
在研适应症- |
非在研适应症 |
在研机构- |
权益机构- |
最高研发阶段终止临床1期 |
首次获批日期- |
最高研发阶段(中国)- |
特殊审评- |
登录后查看时间轴
结构/序列
分子式C38H54ClN3O10S |
InChIKeyJFCFGYGEYRIEBE-UHFFFAOYSA-N |
CAS号796073-69-3 |
使用我们的ADC技术数据为新药研发加速。
登录
或

关联
1
项与 JBH-492 相关的临床试验NCT04240704
A Phase I/Ib Open-label, Multi-center Dose Escalation Study of JBH492 in Patients With Relapsed/Refractory Chronic Lymphocytic Leukemia (CLL) and Non-Hodgkin's Lymphoma (NHL)
The purpose of the First-In-Human study was to assess the safety, tolerability, pharmacokinetics (PK), immunogenicity and preliminary efficacy of JBH492 as single agent.
开始日期2020-09-07 |
100 项与 JBH-492 相关的临床结果
登录后查看更多信息
100 项与 JBH-492 相关的转化医学
登录后查看更多信息
100 项与 JBH-492 相关的专利(医药)
登录后查看更多信息
8
项与 JBH-492 相关的新闻(医药)2025-10-10
从持续扩容的临床管线,到屡破记录的 BD 交易,市场用实打实的真金白银投票:ADC 是近年来最具有想象力的黄金赛道之一。
但当一家又一家药企宣布终止 ADC 项目开发或者退回权益,这个曾经被资本疯狂追捧的赛道,开始显示出它残酷的一面。
今年 9 月,Genmab 宣布放弃 18 亿美元收购普方生物获得的 PTK7 ADC 产品 GEN1107(正在开展 I/II 期实体瘤临床),原因是效益风险状况不佳。8 月上旬,在审查了新的数据和 ROR1 领域进展后,益普生决定终止与 Sutro 达成的 8.75 亿美元交易,涉及产品为 ROR1 ADC STRO-003。
这样的终止或者退货事件,在 ADC 领域绝非个例。
超百款 ADC 研发终止
此前,全球已有超百款 ADC 新药或被终止开发,或处于注册非积极状态,其中不乏辉瑞、诺华、艾伯维、安斯泰来等头部药企的身影。这些 ADC 被放弃的原因主要包括疗效不佳、存在安全性问题、企业研发战略调整等。
今年 5 月,辉瑞终止了一款 B7H4 ADC 产品 Felmetatug vedotin 的开发,虽然临床试验网站上登记的原因是出于战略调整考虑,但实际上还是因为这款产品在疗效方面没有竞争力。辉瑞发言人曾透露,Felmetatug vedotin 此前的临床数据表明,其不太可能在晚期实体瘤患者中取得比标准化疗更好的疗效。
Felmetatug vedotin 是辉瑞收购 Seagen 获得的重要资产之一,早在 2022 年 1 月就启动了治疗实体瘤的 I 期临床,2024 年 12 月彻底停止招募。有意思的是,这款产品在 2024 年年初还被辉瑞列入了 2030 年前可能推出的八种重磅药物清单,当时被视为乳腺癌潜力选手。
除了疗效外,辉瑞放弃 Felmetatug vedotin 或许与 B7H4 ADC 的竞争格局也有关系。Insight 数据库显示,全球在研的临床 B7H4 ADC 共有 7 款,其中阿斯利康的 Puxitatug samrotecan 和翰森制药的 HS-20089(GSK 拥有中国以外的全球开发和商业化权益),已经推进至 III 期临床,前者适应症为子宫内膜癌,后者为卵巢上皮癌。
来源:丁香园 Insight 数据库
另外,近些年艾伯维相继终止了 Rovalpituzumab tesirine(DLL3 ADC)、Depatuxizumab Mafodotin(EGFR ADC)、ABBV-154(TNFα ADC)、ABBV-647(PTK7 ADC)、ABBV-787(BET/CD33 降解剂 ADC)等数十款 ADC 产品的开发。
诺华在 ADC 领域布局不多,2024 年 5 月出于商业、战略和发展考虑终止 CCR7 ADC 产品 JBH492 开发,只有一款全球首创 ADC DYP688 正在开展临床研究。公开资料显示, DYP688 可与 PMEL17 结合,递送 GNAQ/11 抑制剂 SDZ475。
来源:ASCO 2025
视线转回国内,亲合力生物、宜联生物等药企移除了多款临床前 ADC 管线。东曜药业在 2023 年 3 月终止了 TAA013 的开发,原因是 HER2 ADC 市场格局变化显著,且公司要发展 ADC 等CDMO 业务。另外,百奥泰在 2021 年初终止了一款 HER2 ADC(BAT8001)的开发,主要是因为在针对 HER2 阳性乳腺癌的 III 期临床研究中,与对照组相比,BAT8001 没有达到预设的 PFS 优效目标。
其实创新药冰面之下,还有更多 ADC 产品研发进程已经终止。从商业决策的角度来看,这样的选择是非常明智的。毕竟一款 ADC 产品难以在众多靶向抗肿瘤药物的激烈角逐中占据优势时,为实现研发资源的合理配置,将精力集中于管线中更具潜力的优势项目,企业挥刀断臂才是上选。
国产 ADC 或将迎来密集退货期
当更多临床数据读出、外部市场环境发生变化,或者公司进行战略调整时,产品就可能被终止或者退回。从过往交易达成和终止的时间来看,受让方一般会在产品引进两到三年后退回权益。
Insight 数据库显示,全球有 1000 多款 ADC 新药(仅统计处于积极状态的)在研,国产就超过 600 款。BD 合作方面,全球一共达成了 400 多起 ADC 相关交易,其中国内 license out 交易有 82 起,主要发生在 2023 年及之后。
国内 license out 交易趋势
来源:丁香园 Insight 数据库
目前,全球已经有 18 笔 ADC 交易完全终止。从交易时间来看,2023 年之后终止的有 12 起,涉及 ROR1、CLDN-18.2、DLK1、KIT 等靶点。从交易行为来看,目前终止的多为境外交易,境内交易仅有 1 起,license out 交易有 5 起。
来源:丁香园 Insight 数据库
按照过往数据,国产 ADC 可能在未来几年迎来密集退货。一方面,海外授权的ADC 新药项目陆续进展到了临床验证阶段,部分同质化严重、进度滞后的项目,其数据如果不能令人满意,就很容易被合作伙伴重新评估甚至放弃。
另一方面,随着越来越多项目进入临床后期阶段,更大的临床开发成本和更高的成功率要求会成为试金石。那些在大规模患者群体中未能证明其显著优于现有标准治疗或竞争对手的项目,很可能会被终止。
我们不应简单地将 ADC 退货视为失败,或许理解为一个狂热领域正在经历必要的理性回调和价值重估更好。不过,这也提醒国内药企,即便有合作伙伴,也要不断提升自身的国际临床开发、注册和商业化能力,以备在必要时能够自主推进项目。
封面来源:站酷海洛
免责声明:本文仅作信息分享,不代表 Insight 立场和观点,也不作治疗方案推荐和介绍。如有需求,请咨询和联系正规医疗机构。
编辑:月牙
PR 稿对接:微信 insightxb
投稿:微信 insightxb;邮箱 insight@dxy.cn
抗体药物偶联物并购ASCO会议临床2期临床1期
2025-05-22
点击上方的 行舟Drug ▲ 添加关注新型抗肿瘤药物的个体化治疗基础与临床研究新进展来源《中国临床药学杂志》 2025年 第34卷 第4期作者吴涵,姜德春首都医科大学附属北京世纪坛医院药学部首都医科大学药学院临床药学系摘要该综述探讨了分子靶向药物、免疫检查点抑制剂(ICIs)和抗体偶联物(ADCs)的作用机制、个体化治疗策略及临床进展。分子靶向药物通过针对肿瘤特定靶点抑制肿瘤生长,如吉非替尼和厄洛替尼在非小细胞肺癌(NSCLC)中对表皮生长因子受体(EGFR)突变患者有效,而外显子20插入突变则会导致耐药。ICIs通过解除免疫抑制激活免疫系统对肿瘤的攻击,但患者反应差异较大,需依赖生物标志物如程序性死亡受体1(PD-L1)表达筛选适应者。近年来,ICIs在黑色素瘤、NSCLC和肾癌治疗中取得显著成果,但联合疗法的安全性和有效性仍需进一步研究。ADCs结合单克隆抗体特异性和细胞毒性药物的优势,通过肿瘤抗原识别释放药物发挥作用。尽管2024年多项ADCs进展在美国癌症研究协会年会上展示,肿瘤耐药性和脱靶毒性仍是其临床应用的障碍。总体而言,新型抗肿瘤药物展现出巨大潜力,但面临耐药、成本和免疫不良反应等挑战。未来可聚焦肿瘤微环境与免疫细胞相互作用、精准药物递送系统及中药与靶向免疫治疗的协同策略,以克服耐药并提升治疗效果。关键词抗肿瘤药物;个体化治疗;分子靶向药物;免疫检查点抑制剂;抗体偶联药物_正文_肿瘤是全球主要致死性疾病之一,严重威胁公共健康。根据2022年全球癌症统计数据,全球新发癌症病例约2000万,死亡病例约970万,预计到2050年新发癌症病例将增至3500万[1]。癌症的高发病率和死亡率对患者生活质量及全球社会经济发展造成深远影响,尤其在低收入和中等收入国家尤为严重。以乳腺癌为例,埃塞俄比亚的发病率为美国的40%,但死亡率却是美国的2倍[2]。为应对癌症,亟需有效策略,以提升预防、早期检测和治疗水平。随着科技进步,新型抗肿瘤药物和治疗方法的出现为患者带来了更多治疗选择,并提高生存率和生活质量。抗肿瘤药物的发展历经重大变革。20世纪40年代氮芥治疗淋巴瘤标志着现代肿瘤化疗的起步[3]。随后的环磷酰胺、紫杉醇等基因毒性药物通过破坏DNA发挥抗肿瘤作用。然而,这些传统化疗药物由于全身毒性(如骨髓抑制、消化道反应等)而临床应用受限,且肿瘤细胞的耐药性和肿瘤微环境的复杂性进一步限制了疗效[4]。针对这些挑战,抗肿瘤药物研发进入新阶段,21世纪肿瘤治疗模式发生重大转变,催生了新型抗肿瘤药物的概念。新型抗肿瘤药物代表了癌症治疗的重大进步,通常针对特定癌症类型或分子靶点,利用分子生物学技术精准干预癌症细胞。这些药物主要包括分子靶向药物、免疫检查点抑制剂[5](immune checkpoint inhibitors,ICIs)和抗体偶联物(antibody-drug conjugates,ADCs)[6]等,可显著提高治疗效果,改善患者生活质量和生存率,尤其在难治性肿瘤的治疗中展现巨大潜力。例如,2024年获批的泽尼达妥单抗[7]和左妥昔单抗[8]为胆道癌和胃癌患者提供了新的治疗选择。随着新型抗肿瘤药物的涌现,个体化治疗逐步成为癌症治疗的核心,通过精准识别患者分子特征与肿瘤特性,个体化治疗能够实现靶向、高效干预,提升疗效并减少不良反应[9],为精准医疗的新时代奠定基础。1分子靶向药物1.1 作用机制分子靶向药物主要基于对肿瘤细胞特异性分子靶点的精确打击,以实现抑制肿瘤生长和促进肿瘤细胞凋亡的目标。常见靶点包括表皮生长因子受体(epidermal growth factor receptor,EGFR)、人类表皮生长因子受体2(human epidermal growth factor receptor 2,HER2)、血管内皮生长因子(vascular endothelial growth factor,VEGF)和Bcr-Abl融合蛋白等[10]。这些靶点广泛涉及肿瘤形成调控机制、肿瘤微环境、肿瘤免疫治疗、肿瘤标志物及肿瘤干细胞等多个关键方面。在药物种类上,分子靶向药物主要分为单克隆抗体(monoclonal antibody,mAb)和小分子激酶抑制剂(small-molecule kinase inhibitors,SMKI)两类[11]。mAb是一类高度特异性和亲和力的生物制剂,通过结合肿瘤细胞表面或细胞内的靶分子,阻断信号通路或动员免疫系统攻击肿瘤细胞[12]。如帕尼单抗可结合EGFR的细胞外结构域,阻断受体激活,主要用于治疗转移性结直肠癌,特别适用于KRAS基因的患者[13]。SMKI是一类低分子量化学药物,通过与细胞内激酶的三磷酸腺苷(adenosine triphosphate,ATP)结合位点竞争,抑制激酶活性,阻断相关信号通路[14]。如克唑替尼可针对c-ros肉瘤致癌因子-受体酪氨酸激酶(ROS proto-oncogene1,receptor tyrosine kinase,ROS1)和间变性淋巴瘤激酶激酶(anaplastic lymphoma kinase,ALK),有效抑制非小细胞肺癌(non-small cell lung cancer,NSCLC)的生长[15]。mAb和SMKI在机制上的差异使其在临床应用中各具优势,为肿瘤精准治疗提供多样化选择。mAb凭借高特异性和免疫效应,适用于多种实体瘤,尤其在联合治疗中效果显著;而SMKI因良好的细胞渗透性、口服便利性和强穿透力,在治疗细胞内信号通路异常的肿瘤中具有独特优势。两者的差异为个体化治疗方案的制定提供了重要依据。1.2 个体化治疗策略精准医学从基因组学和生物标志物应用,发展到为特定分子/遗传亚型疾病患者前瞻性开发靶向疗法,甚至为单个患者定制“N-1”药物[16]。个性化治疗可通过免疫组化、荧光原位杂交、显色原位杂交或银增强原位杂交等技术检测目标分子变化,并确保技术质量控制和验证。此外,预分析、分析和后分析的质量控制对患者选择及治疗反应至关重要[17]。《2023年版新型抗肿瘤药物临床应用指导原则》详细阐述了个体化治疗要点,强调在使用药物前应通过国家药品监督管理总局(National Medical Products Administration,NMPA)批准的基因检测确认敏感突变,还包括基因组学分析、评估临床表现及药物相互作用等个体化指导[5]。以NSCLC治疗为例,分子靶向药物为晚期患者开辟了新疗法。治疗前,EGFR基因的18-21号外显子,包括TKI敏感(如外显子19缺失、外显子21L858R突变)与耐药突变(外显子20框内插入突变)的基因检测,已成为关键策略[18]。常用检测方法有实时荧光定量聚合酶链式反应(polymerase chain reaction,PCR)、二代测序、数字PCR、Sanger测序及液体活检。对于EGFR-TKI敏感突变阳性患者,使用吉非替尼或厄洛替尼等TKI药物可显著提高治疗效果,相较传统化疗方案,带来更好的生存获益。有临床研究表明,EGFR突变NSCLC患者在吉非替尼或厄洛替尼治疗下的客观缓解率(objective response rate,ORR)、中位无进展生存期(progression-free survival,PFS)和中位总生存期(overall survival,OS)均优于传统化疗。在MOK等[19]的研究中,吉非替尼治疗EGFR敏感突变晚期NSCLC患者的ORR为71.2%,PFS为9.6个月,OS为21.6个月,均显著优于传统化疗组(ORR47.3%,PFS6.3个月,OS21.9个月)。在ENSURE研究[20]中,厄洛替尼组的PFS为11.0个月,ORR为62.7%,而化疗组分别为5.5个月和33.6%,表明厄洛替尼与吉非替尼一样在EGFR突变NSCLC中具有良好疗效。然而,外显子20框内插入突变(如D770_N771insSVD、V769_D770insASV和H773_V774insX)与EGFR-TKI的原发性耐药性相关[21],这些突变改变EGFR激酶结构域构象,阻碍EGFR-TKI与ATP结合位点的结合,降低药物疗效。因此,携带这些突变的NSCLC患者可能对常规EGFR-TKI无效,建议采用细胞毒性化疗或参与临床试验。随着抗肿瘤药物的发展,奥希替尼等第3代EGFR-TKI已成为EGFR基因敏感突变阳性NSCLC患者的一线治疗选择。奥希替尼不仅对常见的EGFR敏感突变有效,还能靶向T790M耐药突变[22],改善患者生存质量和预后。1.3 临床研究进展根据NMPA官网数据,2023年NMPA批准82种新药,其中抗肿瘤药物有24种(占29%),在获批的新药中占比最大。以谷美替尼为例,2023年GLORYⅡ期临床研究[23]显示,携带METex14跳跃突变的NSCLC患者在谷美替尼治疗后,ORR达66%,中位缓解持续时间为8.3个月,PFS为8.5个月。脑转移患者13例中,ORR为85%,5例脑转移灶平均退缩57%。该药于2023年3月8日获NMPA附条件批准上市,并于12月13日纳入国家医保目录。小分子靶向药物在肿瘤治疗中虽取得显著成效,但临床应用仍面临低反应率和耐药性问题。如第1代ALK抑制剂克唑替尼在晚期ALK重排的NSCLC患者中优于化疗,但多数患者在12个月内出现耐药突变,尤其是L1196M和G1269A突变,导致癌症复发[24]。ZHONG等[25]指出,未来的研究需开发新型抑制剂,针对新基因或机制,利用非临床模型筛选药物候选,并通过液体活检推动精准医学进展。抗体类药物在肿瘤治疗中取得显著进展,尤其在HER2阳性乳腺癌治疗中,近20年已有7种HER2靶向药物获美国食品药品监督管理局(Food and Drug Administration,FDA)批准,显著推动了治疗进展。随着下一代测序技术的应用,学界对HER2生物学的认知得以深化,LAMARCA等[26]发现HER2扩增不仅限于乳腺癌和胃癌,还涉及结肠癌、膀胱癌和胆道癌等多种肿瘤。因此,更多新型疗法如小分子抑制剂、ADCs和双特异性抗体正在研发,以造福更多患者。分子靶向药物的临床研究不断进展,从最初概念到临床应用,已显著推动肿瘤治疗。通过优化药物设计、克服耐药性及开发新组合治疗策略,分子靶向药物将在未来抗肿瘤治疗中持续发挥重要作用。文章内容由凡默谷小编查阅文献选取,排版与编辑为原创。如转载,请尊重劳动成果,注明【来源:凡默谷公众号】。2 ICIs2.1 作用机制ICIs是癌症免疫治疗的重要突破,主要通过解除免疫抑制,激活免疫系统识别并攻击肿瘤细胞[27]。通常,免疫系统依赖程序性死亡受体1(programmed cell death protein1,PD-1)、程序性死亡受体配体1(programmed cell death ligand1,PD-L1)和细胞毒性T淋巴细胞相关抗原4(cytotoxic T lymphocyte-associated antigen-4, CTLA-4)等检查点维持免疫平衡,但某些肿瘤通过上调PD-L1等分子逃避免疫监视,导致T细胞失活,肿瘤得以扩展[28]。ICIs通过阻断这些抑制性信号,恢复T细胞功能,促进肿瘤细胞清除。2.2 个体化治疗策略ICIs在肿瘤治疗中取得了显著的进展,但不同的患者对这类治疗的反应存在差异,因此个体化治疗策略成为一个重要的研究方向。徐蔚然等[29]指出,选取PD-L1表达、肿瘤突变负荷及微卫星不稳定等生物标志物预测ICIs疗效,有助于筛选适宜患者。此外,基于免疫特征的个体化治疗策略,如免疫联合疗法或靶向药物,也能提升临床疗效。卯云烨等[30]进一步探讨了老年患者的个体化治疗策略,研究指出,对于年龄为65~75岁的NSCLC患者,ICIs单药治疗与年轻患者疗效无显著差异;但对于年龄≥75岁的患者,生存获益有限,且免疫系统衰老及合并基础疾病使其易发生免疫相关不良反应[31]。因此,建议对高龄或身体较弱患者采用免疫联合低强度化疗策略,以平衡疗效与安全性。此外,周智华等[32]研究表明,参芪扶正注射液联合PD-L1抗体在黑色素瘤模型中显著增强抗肿瘤效果并改善肿瘤微环境,提示中西医结合治疗可能为ICIs个体化治疗提供新思路,借助联合用药提高疗效并减少不良反应。综上,通过综合考虑肿瘤特征、免疫基因组特征及生物标志物,临床医师可精准筛选患者并制定治疗方案。同时,中西医结合创新策略为提升疗效、减少不良反应开辟了新途径。随着研究和技术发展,期待个体化癌症免疫治疗领域取得更多突破,推动肿瘤治疗进步。2.3 临床研究进展近年来,ICIs在多种肿瘤临床研究中取得显著进展。例如,ROBERT等[33]的试验显示,PD-1抑制剂帕博利珠单抗在晚期黑色素瘤患者中,其PFS和OS显著优于CTLA-4抑制剂伊匹木单抗,且严重不良事件发生率较低(1.3%vs19.9%)。此外,RECK等[34]研究发现,帕博利珠单抗在PD-L1表达≥50%的NSCLC患者中,PFS和OS显著优于化疗组(PFS10.3个月vs6.0个月,HR0.50,P<0.001)。然而,BOYER等[35]在KEYNOTE-598研究中指出,伊匹木单抗与帕博利珠单抗联合治疗并未显著提高疗效,反而增加毒性风险,提示单一ICIs治疗可能更适合这些患者。这些研究为ICIs临床应用的有效性提供了重要依据。肿瘤免疫疗法仍是抗肿瘤药物研究的热点。2023年,全球获批上市1个PD-1抑制剂和2个PD-L1抑制剂。PD-1抑制剂瑞弗利单抗由美国FDA批准用于治疗转移性或复发性默克尔细胞癌。PD-L1抑制剂阿得贝利单抗和索卡佐利单抗也分别在我国获批,适用于广泛期小细胞肺癌的一线治疗和含铂化疗失败的复发或转移性宫颈癌治疗。2024年4月7日,君实生物的PD-1抑制剂特瑞普利单抗获得NMPA批准,用于联合阿昔替尼治疗不可切除或转移性肾细胞癌(renal cell carcinoma,RCC),成为该药物在中国的第8项适应证,且为首个免疫疗法与靶向治疗联合用于RCC的方案。该批准基于一项大型Ⅲ期临床研究[36],结果显示,联合治疗组较对照组在PFS(18.0个月vs9.8个月,P=0.0028)、ORR(56.7%vs30.8%,P<0.0001)及疾病进展或死亡风险(HR=0.65,95%CI0.49~0.86)方面均显著改善,OS也有所提高(HR0.61,95%CI0.40~0.92)。6月12日,特瑞普利单抗联合依托泊苷和铂类用于广泛期小细胞肺癌的一线治疗新适应证(第9项)获得批准。特瑞普利单抗为中国首个在肾细胞癌治疗领域Ⅲ期研究中取得阳性结果的ICIs,标志该领域重要进展。为提高免疫治疗的有效率并降低不良反应,基于新型免疫检查点(如TIGIT、LAG-3、VISTA、CD47)及双特异性抗体的研究正在积极展开。双特异性抗体能同时识别并结合两个抗原,增强ICIs的抗肿瘤效果并降低耐药性[37]。目前,抗PD-1/TIM-3、抗PD-L1/TIGIT、抗PD-1/CTLA-4等药物正在研发中,多个临床试验正在评估其安全性和疗效。3ADCs3.1 作用机制ADCs结合了mAb的特异性和细胞毒性药物的杀伤力,由mAb、细胞毒性药物和连接子组成[7]。ADCs通过mAb特异性识别肿瘤抗原并被细胞内吞,连接子在特定条件下断裂,释放细胞毒性药物,导致细胞周期停滞、凋亡或坏死,从而消灭肿瘤细胞[38]。3.2 个体化治疗策略及临床研究新进展ADCs具有较强选择性,能减少对正常细胞的影响。目前,全球已有15款ADCs获批上市,国内7款上市,其中1款为自研创新药维迪西妥单抗,6款为进口原研药。其治疗领域涵盖淋巴瘤、白血病、乳腺癌、多发性骨髓瘤、头颈癌和尿路上皮癌等。例如,恩美曲妥珠单抗是一种针对HER2阳性乳腺癌的个体化治疗药物,结合了抗HER2曲妥珠单抗和微管抑制剂美坦辛。2013年获FDA批准,2020年成为中国首个获批的ADCs药物,用于HER2阳性早期乳腺癌的辅助治疗。其临床效果基于EMILIA试验[39],该试验显示恩美曲妥珠单抗显著延长了PFS(9.6个月vs6.4个月,HR=0.650,P<0.001)和OS(30.9个月vs25.1个月,HR=0.68,P=0.0006)。治疗策略与前述药物类似,包括精准检测HER2表达及评估基因特征和肿瘤微环境。对于对曲妥珠单抗有反应的患者,恩美曲妥珠单抗可作为后续治疗选择。在2024年美国癌症研究协会年会上,公布了多项针对血液肿瘤和实体瘤的ADCs临床研究进展,涵盖HER2、CD123、FRα、CCR7和Axl等靶点。例如,阿斯利康与日本药企第一三共合作开发的德曲妥珠单抗,结合了人源化抗HER2抗体、酶促可裂解肽接头和拓扑异构酶I抑制剂[40]。在Ⅱ期DESTINY Lung05试验中,该药在中国HER2突变NSCLC患者中的主要终点ICR评估显示:ORR为58.3%(95%CI46.1~69.8),疾病控制率为91.7%(95%CI8.7~96.9),12个月的PFS率为55.1%(95%CI41.4~66.8)。研究表明,德曲妥珠单抗在中国HER2突变晚期肺癌患者中展现了临床显著且持久的疗效,同时安全性可控。此外,BAY-943、索米妥昔单抗、JBH492、恩美曲妥珠单抗、HDP-101及尤佐米帕妥单抗等ADCs也披露了不同方面的临床进展。ADCs作为新兴精准肿瘤治疗手段潜力巨大,然临床应用面临诸多挑战,肿瘤耐药性是关键问题之一。肿瘤细胞的异质性、代谢差异及肿瘤微环境的复杂性,使部分细胞对ADCs产生耐药。如肿瘤细胞可通过基因突变降低抗原表达、激活旁路信号通路或增强药物外排机制(如激活P-糖蛋白)逃避ADCs杀伤[41],这不仅影响疗效,还会增加药物在非靶组织分布,引发脱靶毒性。脱靶毒性也是重要问题,虽然ADCs靶向肿瘤细胞,但抗体的非特异性结合或连接子稳定性不足,会致药物在非靶组织释放,引发严重不良反应。如TfR1抗原在肿瘤及正常组织(肝脏、大脑)均有表达,非特异性结合可致药物在正常组织释放产生毒性。此外,连接子稳定性直接影响脱靶毒性,可裂解连接子在酸性环境易释放药物,可能导致药物在血液循环中提前释放[42]。随着ADCs技术的进步,双特异性ADCs、条件性活性ADCs、免疫刺激ADCs等新兴药物正受到关注。双特异性ADCs可同时靶向两种抗原,提升疗效和特异性,但增加了设计和生产复杂性[43]。条件性活性ADCs通过在肿瘤微环境中激活连接子,减少脱靶毒性,但要求精确调控连接子稳定性。免疫刺激ADCs则通过偶联免疫激动剂激活免疫应答,但可能引发免疫相关不良反应。这些技术为ADCs发展提供新思路,但仍需平衡技术突破与临床应用,以确保安全有效的治疗。4总结与展望近年来,癌症治疗领域取得了显著进展,尤其是在新型抗肿瘤药物的研发和应用方面。这些药物的成功反映了对癌症分子生物学的深入理解,同时强调了个体化治疗的重要性。然而,临床应用中仍面临耐药性、高昂成本和免疫不良反应等挑战。未来,随着对肿瘤生物学、遗传学和免疫学认识的深化,抗肿瘤药物研发将聚焦精准医疗,特别是在克服耐药性、优化个体化治疗方案和降低治疗成本方面取得突破。中西医结合与新型药物递送技术的发展将为提高药物疗效与安全性提供新机遇。研究方向将重点包括肿瘤微环境与免疫细胞交互机制的研究、表观遗传药物与ICIs的联合疗法、精准递送系统的构建,以及中药复方与靶向免疫治疗的协同作用,推动更精准有效的个体化治疗方案的实现。参考文献详见《中国临床药学杂志》 2025年 第34卷 第4期文章信息源于公众号凡默谷,登载该文章目的为更广泛的传递行业信息,不代表赞同其观点或对其真实性负责。文章版权归原作者及原出处所有,文章内容仅供参考。本网拥有对此声明的最终解释权,若无意侵犯版权,请联系小编删除。学如逆水行舟,不进则退;心似平原走马,易放难收。行舟Drug每日更新 欢迎订阅+医药大数据|行业动态|政策解读
免疫疗法抗体药物偶联物
2025-04-22
·抗体圈
ADC在癌症治疗领域取得了突破性的进展,涌现出了许多新技术、新疗法,与此同时也面临许多挑战。今天为大家解读一篇关于ADC在癌症治疗领域的最新进展的综述文章,一起学习起来。抗体偶联药物(ADC)是一种有前景的靶向癌症治疗方法,通过将抗体的精准靶向性与细胞毒性药物相结合,选择性杀伤肿瘤细胞,同时减少脱靶效应。本综述全面分析了ADC的结构组成、作用机制及临床应用,并探讨了抗体工程和连接子设计方面的技术进步,以提高疗效和安全性。文章概述了当前临床现状,重点介绍了已获批的ADC及临床试验中的候选药物,同时讨论了稳定性、半衰期和全身毒性等关键挑战。1. 前言癌症是全球第二大死因,每年导致1000万人死亡。尽管现在有多种癌症治疗方法,如化疗、免疫治疗、放疗、细胞治疗和手术,但传统化疗仍是主要治疗手段。然而,化疗的选择性差、全身毒性和耐药性等局限性不容忽视,这些限制了药物的治疗窗口和疗效。因此,研究人员持续探索减少或消除化疗脱靶副作用的方法,以显著改善患者的健康相关生活质量。ADC的概念最早由德国诺贝尔奖得主、化疗创始人Paul Ehrlich于100年前提出。他将ADC描述为“魔法子弹”,因其能特异性靶向病变细胞而不伤害健康细胞。Ehrlich设想将抗体与毒素结合以实现选择性杀伤。这一设想在多年后得以实现,即当时甲氨蝶呤被连接到针对白血病细胞的抗体上。随后,基于嵌合和人源化单克隆抗体的发展,1997年FDA批准了首个抗癌抗体利妥昔单抗,抗体的发展为ADC的发展提供了先决条件。ADC是一类靶向癌症治疗方法,通过将细胞毒性药物与抗体结合,解决了传统化疗药物缺乏特异性的问题。尽管ADC的开发不断面临新挑战,如抗体与细胞毒性药物的组合选择、临床相关靶点的确定以及连接子的类型、位置和数量等,全球研究人员也在不断努力去解决这些问题。截至2024年11月,FDA已批准15种ADCs。ADC类似于“制导导弹”,由三个关键部分组成:(1)与癌细胞表面肿瘤特异性或肿瘤相关抗原结合的单克隆抗体;(2)细胞毒性药物;(3)将抗体和药物连接的可切割或不可切割的连接子。连接子的设计需高度稳定,以确保ADC分子在通过受体介导的内吞作用进入癌细胞前不发生非预期切割。与传统化疗药物不同,ADC通过选择性释放细胞毒性药物杀伤表达靶抗原的癌细胞,同时减少对健康细胞的暴露,从而降低全身给药的脱靶效应。本文旨在强调ADC在癌症治疗领域的变革潜力,强调持续创新的必要性,并探讨ADC开发中的挑战,以充分实现其治疗前景。2. ADC技术的进展近年来,由于单克隆抗体(mAbs)的特异性以及新发现的癌症特异性或相关抗原数量的增加,mAbs在癌症治疗领域的开发日益受到重视。1997年,首个用于治疗B细胞淋巴瘤的利妥昔单抗(Rituximab)获批,标志着mAbs在癌症治疗中的扩展。随后,更多新一代抗癌mAbs如Avastin®、Cetuximab®、Rituximab®、Trastuzumab®等相继问世。mAbs结合特异性的调控尤为重要,这使其相较于其他癌症治疗方法具有显著优势。此类修饰可在抗体分子的可变域内进行,该区域包含互补决定区(CDRs),决定了抗体与相应抗原的相互作用。为了改造可变域和CDRs,需要通过靶向或随机突变生成大量变异体并进行筛选。基于抗体-抗原复合物结构知识的靶向或结构引导突变是一种更有效的方法,因为需要测试的变异体较少。通常,通过X射线晶体学获得的表位-互补位结构数据可与计算机工具结合预测合适的变异体。此外,也可采用从头计算的分子结构设计和抗体-抗原复合物对接方法替代X射线晶体学。筛选出的潜在抗体变异体随后可通过突变实验验证其效力。mAbs的人源化是抗体工程中的关键步骤,尤其在治疗靶点涉及人体时。这一过程可减少因暴露于非人源材料(如源自非人源的抗体)而可能引发的交叉反应。由于大多数抗体源自非人源,人体免疫系统可能将这些mAbs视为威胁并产生不必要的免疫反应,从而影响治疗效果。如图1所示,一种人源化抗体的方法是CDR移植技术,即将合成的非人源mAbs的CDRs移植到人源Ig分子中。这使得分子对免疫系统的“异源性”降低,同时不损害其特异性。通过应用特异性决定残基(SDR)移植,可进一步降低免疫原性。SDRs的添加保留了CDR的环结构,并可轻易从抗体-抗原复合物的3D结构中识别。图1:抗体人源化中的CDR移植和SDR移植方法通过CDR移植技术对非人源mAbs进行人源化。将非人源抗体(红色矩形所示)的CDRs移植到人源IgG框架(浅蓝色所示)中,并与人源恒定区(紫色)连接,生成免疫原性较低的完全人源化mAb。SDR移植是将非人源mAbs的SDR(黄色矩形)移植到人源IgG框架(浅蓝色所示)中,并与人源恒定区(紫色)连接。噬菌体展示技术同样可用于全人源化抗体的合成。该方法需将多个基因整合至噬菌体内构建完整文库,随后噬菌体会将基因表达为表面蛋白,这些蛋白可通过生物淘选进行筛选,并利用酶联免疫吸附试验(ELISA)进行检测。另一项从鼠源可变区序列生成人源单抗的技术,可通过整合人类种系基因库信息,采用计算生物学方法对互补决定区(CDR)及VH/VL界面附近残基进行理性设计,从而推导出鼠源可变区序列。该技术通过参照最接近的人类种系序列进行迭代替换,使抗体逐步获得人类特征,最终在保持功能活性的同时实现完全或可接受的人源化。运用此技术已成功制备出三种靶向CD25、血管内皮生长因子和TNF-⍺的全人源化单抗,分别进行了59、46和45处氨基酸替换。尽管单抗具有高度特异性和卓越靶向能力,但多数单抗本身细胞毒性不足以杀死癌细胞,但ADC可以解决这个问题,因为其细胞毒性主要来源于所载药物。目前仅有约2%的ADC分子能抵达并穿透实体瘤细胞,因此必须选择具有强效细胞毒性且能在体内保持稳定性的药物作为载荷。当前FDA批准的ADC药物载荷可分为微管蛋白抑制剂和DNA损伤剂两类。微管蛋白作为微管的核心组分在细胞有丝分裂中起关键作用,抑制该蛋白可有效阻断肿瘤细胞分裂与转移;而DNA损伤剂则通过抑制DNA复制机制、诱导DNA烷基化或双链断裂等方式发挥细胞毒性。当需要不依赖细胞周期的杀伤机制时,DNA损伤剂比主要作用于分裂期细胞的微管蛋白抑制剂更具优势。另外,ADC技术中部分实验性载荷为海洋源免疫毒素,如源自软体动物耳廓截尾海兔的单甲基奥瑞他汀E,以及来自水螅的HALT-1毒素。刺胞动物门来源的actinoporin类毒素因其稳定性与小分子量(18.5-20kDa)展现出作为免疫毒素载荷的巨大潜力,可实现更高组织穿透性与更低免疫原性。这类毒素通过特异性识别鞘磷脂后在细胞膜上形成孔洞,破坏离子梯度导致渗透失衡和细胞裂解。新一代ADC还采用免疫调节剂作为载荷以激活免疫系统而非直接杀伤肿瘤,包括Toll样受体(TLR)激动剂和干扰素基因刺激蛋白(STING)激动剂等,这类免疫调节型ADC被称为免疫刺激抗体偶联物(ISAC),其作为癌症免疫治疗剂可产生持久免疫记忆,展现出广阔前景。连接子是ADC技术中持续革新的关键组分,其既控制抗体与药物载荷的释放,又决定ADC整体稳定性。连接子可分为可裂解型与不可裂解型,二者各具用途:可裂解型含有化学触发结构能在特定条件下诱导释放;不可裂解型则与药物载荷结合,因此需根据靶点特性与定位选择合适的连接子。传统连接子在减少非特异性释放、优化连接子-载荷偶联、以及避免降低ADC效价(如马来酰亚胺类连接子的逆迈克尔消除反应)等方面仍需改进。最新开发的连接子包括新型酶敏感连接子、光敏感连接子和生物正交可裂解连接子,具体内容将在后文详述。3.下一代连接子化学连接子在ADC设计中起着关键作用,它稳定地将细胞毒性药物与mAb连接。约80%已获批的ADCs使用可切割连接子,以便将治疗药物递送至肿瘤部位。这些连接子设计为在细胞外和细胞内环境(如氧化还原电位、pH、谷胱甘肽浓度和特定溶酶体酶的存在)差异时被切割,从而使细胞毒性载荷在靶肿瘤细胞内或附近特异性释放。肽基序是可切割连接子的主要形式,已在临床阶段的ADCs中广泛应用。然而,这些可切割连接子的一个固有缺点是容易被细胞外酶(如丝氨酸弹性蛋白酶)切割,导致细胞毒性载荷的系统性释放,从而引发脱靶毒性。因此,理想的连接子需具备足够的稳定性,以防止细胞毒性药物在非靶组织中过早释放或引发全身毒性。同时,连接子需在结合抗体时保持偶联物的无活性、无毒性状态。研究人员一直致力于开发在循环系统中更稳定的可切割连接子。这些方法包括使用对特定蛋白酶更具选择性的肽序列,以及探索其他酶类作为释放机制。传统的可切割连接子释放方法包括质子解离、二硫键还原和蛋白水解降解(如缬氨酸-瓜氨酸(Val-Cit)-PABC连接子技术)。理想的ADC连接子需具备双重特性:一方面通过稳定的抗体偶联结构阻止药物在血液循环中提前释放,另一方面能在靶位点实现特异性触发释放。尽管多数可裂解连接子能满足第一项要求,但新型豆荚蛋白(legumain)连接子技术首次同时实现了双重要求。该专利技术由Vincerx Pharma公司开发,其创新机制在于利用豆荚蛋白——一种在预后不良的肿瘤细胞中过表达的溶酶体蛋白酶。作为高特异性的天冬酰胺内肽酶,豆荚蛋白能精准切割靶蛋白中的特定天冬酰胺残基,从而显著增强对肿瘤细胞的选择性。这种特性可大幅降低细胞毒性药物在体循环和健康细胞中的非特异性释放。为进一步扩大ADC治疗窗,该技术采用前药原理:在细胞毒性药物上连接可被豆荚蛋白切割的亲水性肽帽(又称细胞捕获剂)。当前药被肿瘤细胞内化后,肽帽被豆荚蛋白酶切除,此时药物才被激活。细胞捕获剂能有效抑制细胞膜通透性,促使药物在肿瘤细胞内滞留蓄积,从而同步提升疗效与安全性。连接子技术的另一突破是串联裂解连接子系统,其要求连续发生两次酶切反应才能释放载荷药物。这种级联反应机制确保第二次酶切必须发生在首次切割之后,从而有效降低循环过程中的药物提前释放风险和脱靶毒性。该技术灵感来源于两类前药策略:一是利用亲水性葡萄糖醛酸苷基团的前药设计,二是可被肿瘤细胞中高表达的溶酶体酶β-葡萄糖醛酸苷酶识别的连接子技术33。通过引入β-葡萄糖醛酸苷基团作为保护层,可防止二肽在循环过程中被非特异性切割。只有当ADC被内化并经历溶酶体降解后,单糖基团才会被移除,进而暴露出二肽结构供后续降解并释放细胞内载荷。大鼠实验证实,串联裂解连接子在保持血浆稳定性和耐受性方面表现优异,可显著提高ADC的治疗指数。传统ADC药物存在三大局限:抗体选择受限(必须依赖溶酶体摄取机制)、易产生耐药性(药物释放依赖肿瘤细胞内吞和溶酶体裂解等多重过程)、分子量过大影响肿瘤穿透效率。新型肿瘤微环境激活连接子(TMALIN)技术平台通过独特的酶消化特性直接解决了这些难题。该技术能在微环境中实现肿瘤细胞外裂解,使ADC的抗肿瘤活性完全不受抗体内吞能力影响,从而极大拓展了抗体选择范围。TMALIN-ADC的特殊结构可促进药物在肿瘤微环境富集,使肿瘤组织与血液中的药物浓度比显著提高,进而提升治疗指数。其独特的酶消化特性与肿瘤富集能力协同作用,可实现载荷药物在肿瘤组织的大量蓄积,产生强效旁观者效应——即使对低表达或不表达靶抗原的肿瘤也展现显著抗肿瘤效果。此外,TMALIN技术开发的ADC具有卓越的体循环稳定性,能最大限度减少非靶组织中的药物脱落,大幅降低脱靶毒性。最后,该平台构建的ADC表现出优异的溶解性和化学稳定性,彻底解决了传统ADC中马来酰亚胺连接方式导致的逆向加成反应问题,可制备高均一性(DAR=8.0)且定量精确偶联的ADC产品。除上述技术外,其他新型酶敏感连接子还采用肿瘤过表达的特异性酶(如β-半乳糖苷酶、硫酸酯酶、焦磷酸酶可裂解连接子)。光敏感连接子则通过外部可控激活机制降低脱靶风险:近红外光(NIR)响应型连接子基于七甲川花青荧光团设计,可在特定波长照射时释放药物;紫外光(λ=365 nm)触发型采用邻硝基苄基作为裂解基团,其半衰期与天然抗体相当;最新研发的双条件激活ADC需同时满足光照(λ=365 nm)和内源性N端胺反应才会裂解。此外,生物正交可裂解连接子能响应活体内进行的非干扰性化学反应。基于此开发的"无痕连接子"ADC采用双取代丙炔氧羰基(dsProc)和双取代丙炔基(dsPra)作为触发单元,在与Cu(I)-BTTAA相互作用时发生生物正交反应,实现肿瘤部位细胞外药物释放。4. 位点特异性偶联技术传统的偶联方法(第一代)利用抗体中丰富的赖氨酸或半胱氨酸残基进行偶联。而位点特异性偶联(下一代)技术则通过抗体工程实现更精确的定点偶联,从而克服异质性、高DAR(药物-抗体比率)物种清除率加快、治疗窗口变窄和稳定性差等问题。目前主要有四种位点特异性偶联方法(表1):1. 特定氨基酸偶联:利用天然或工程化的半胱氨酸、谷氨酰胺等氨基酸残基(示例:DM1通过工程化半胱氨酸与Thio-trastuzumab在Ala114位点偶联)。2. 非天然氨基酸偶联:含生物正交反应基团的非天然氨基酸(示例:对乙酰苯丙氨酸偶联的auristatin类化合物)。3. 短肽标签偶联:通过4-6个氨基酸残基组成的短肽实现特异性偶联(示例:LPETG五肽标签介导的转肽反应)。4. 糖基化偶联:靶向CH2结构域糖链的定点偶联(示例:唾液酸糖链的点击化学偶联)。表1详细比较了这些方法的特性、适用药物、抗体类型和参考文献。位点特异性技术可显著提高ADC产品的均一性,DAR值波动范围从传统方法的0-8降低至精确控制的2-4。5. 前药载荷设计理想的前药载荷需具备七大特性:1. 足够的细胞毒性效力(IC50通常在pM-nM级)2. 低免疫原性3. 高血浆稳定性4. 可修饰功能基团而不影响活性5. 旁观者杀伤效应6. 适宜的水溶性7. 与靶点亚细胞定位匹配的释放特性第一代ADC药物(如甲氨蝶呤、长春碱)存在效力不足、肿瘤蓄积差等问题。表2列举了新一代候选前药:• BCL-XL抑制剂:通过稳定促凋亡蛋白BIM增强MEK抑制效果(NCT03595059)• NAMPT抑制剂:破坏NAD+代谢通路(MDA-MB-453模型中T/C比达0.13)• 海兔毒素衍生物:强效微管抑制剂(IC50 0.2-224 nM)• PROTAC分子:诱导靶蛋白降解(如HER2+细胞中BRD4降解)• 光敏偶联物:近红外光控释放(3T3/HER2细胞IC50~2.5 nM)特别值得关注的是免疫刺激型ADC(ISACs),其载荷为TLR/STING激动剂等免疫调节剂,可通过激活免疫记忆产生持久抗肿瘤效应。6. 双载荷ADC与双特异性ADC肿瘤异质性是治疗耐药和复发的主要原因。单药ADC对含不同药物敏感性细胞的异质性肿瘤效果有限。为解决这一问题,研究者开发了双药共递送策略:Yamazaki团队构建了同时携带MMAE和MMAF的ADC(图2):• MMAE:膜渗透性微管抑制剂(杀伤靶细胞及邻近细胞)• MMAF:膜不渗透性药物(抑制外排泵克服耐药)在HER2+乳腺癌异种移植模型(混合HER2+/HER2-细胞)中,双药ADC显示完全缓解且无复发,显著优于单药ADC。除MMAF外,Mckertish与Kayser还开发了另一种双载荷ADC:通过Val-Cit连接子将曲妥珠单抗与MMAE偶联后,再经不可裂解连接子琥珀酰亚胺基-4-(N-马来酰亚胺甲基)环己烷-1-羧酸酯(SMCC)与美坦新(DM1)二次偶联形成双偶联物。该双载荷ADC在HER2高表达的SK-BR-3乳腺癌细胞和HER2低表达的DLD-1结直肠癌细胞中均展现出细胞毒效应。这些证据支持双偶联策略能对异质性肿瘤产生强细胞毒性及抗肿瘤效果,有效应对治疗抵抗和肿瘤复发问题。图2 双药ADC的制备利用mtgase介导的双功能支链连接物,制备由MMAE和MMAF组成的双药物ADC,然后与MMAE(品红圈)和MMAF(黄色三角形)进行正交点击反应。使用的连接子是谷氨酸-缬氨酸-瓜氨酸(GluValCit)-PABC连接子,该连接子在内化后提供体内稳定性和快速释放。近年来,双特异性抗体因其优于单克隆抗体的特性,在肿瘤免疫治疗及其他疾病治疗领域展现出广阔应用前景,引发了科研界的极大关注。这类抗体的核心特征在于具有两个结合位点,可分别靶向两种不同抗原或同一抗原上的不同表位。研究显示,双特异性抗体通过多种机制在癌症治疗中表现出显著疗效,包括激活免疫细胞、阻断免疫检查点、抑制炎症因子以及双重信号通路调控等作用方式。表3已对这些作用机制及相应的双特异性抗体案例进行了系统总结。表3总结了双抗ADC的四大作用机制:1. 免疫细胞激活(如PD-1/TIM-3双抗)2. 免疫检查点阻断(如PD-1/VEGF双抗)3. 炎症因子抑制(如TNF/IL-17A双抗)4. 双信号通路阻断(如EGFR/cMET双抗)显然,双特异性抗体能有效对抗癌症,并可作为潜在抗体偶联药物(ADC)进行开发,以提升单抗ADC的特异性、亲和力及内化效率。目前已有多种双特异性ADC处于研究阶段。Zong及其团队通过蛋白质反式剪接技术(BAPTS)构建了同时靶向催乳素受体(PRLR)与HER2的双特异性抗体,采用马来酰亚胺己酰基连接子搭载MMAE载荷(图3)。与HER2-ADC相比,PRLR×HER2双特异性ADC在体外实验中显示出更高的内化效率及更显著的人乳腺癌抗肿瘤活性。此外,双特异性ADC(BIO-201)通过可裂解连接子将靶向HER2与Trop-2的双特异性抗体与强效DNA拓扑异构酶I抑制剂偶联。实验证实,该ADC对共表达HER2与Trop-2的癌细胞具有增强的细胞结合力、内化效率及强效细胞毒性。在HER2或Trop-2阳性肿瘤的异种移植模型中亦观察到肿瘤消退效应,表明其相较于单抗ADC具有更广谱的肿瘤类型覆盖能力。图3 靶向人表皮生长因子受体2和PRLR的双特异性ADC的生成以MMAE为载体,通过马来酰亚胺己丙基连接体,通过片段表达、分裂内含子反式剪接和接合过程制备靶向HER2和PRLR的双特异性ADC。除乳腺癌抗原外,间质-上皮转化因子(MET)选择性酪氨酸激酶抑制剂(TKI)对携带MET基因突变的肺癌也具有疗效。针对MET的抗体偶联药物(ADC)在治疗非小细胞肺癌MET外显子14跳跃突变或MET过表达等变异类型中也显示出良好疗效。但MET基因改变仅存在于少数非小细胞肺癌患者中,加之肿瘤耐药性问题,MET靶向ADC的疗效可能受到极大限制,这促使联合治疗方案的开发成为迫切需求。研究人员将靶向MET双表位的双特异性抗体与美登素类载荷偶联,构建了双特异性METxMET ADC。该双表位ADC被证实能在中高表达MET的异种移植瘤中诱导肿瘤消退,包括对MET抑制剂存在先天或获得性耐药的模型。目前REGN5093-M114(METxMET ADC)的I/II期临床试验已在MET过表达的晚期癌症患者中启动(NCT04982224)。除靶向肿瘤治疗外,双表位METxMET ADC还可用于研究跨内体运输机制。近期研究将生物传感器与双表位METxMET抗体偶联构建可裂解型双特异性ADC,并在体外和体内实验中均观察到其内化现象。研究表明METxMET双表位抗体可内化进入分选内体,随后快速运输至循环内体,并缓慢成熟为晚期内体——这正是MET、EGFR和PRLR等ADC的作用位点。这些发现不仅为循环内体的催化活性、跨内体运输与ADC加工之间的关系提供了新见解,同时提示循环受体可作为ADC的潜在靶点,因其能高效递送ADC载荷至肿瘤细胞内。7.靶向肿瘤微环境的ADC与"旁观者效应"如前所述,传统ADC的抗体选择受限于细胞表面暴露的靶抗原——这类抗原通常在癌细胞中高表达,而在健康细胞中低表达。简言之,"旁观者效应"是指ADC释放的细胞毒性有效载荷可扩散至邻近细胞并将其杀死,即使这些细胞不表达抗体识别的靶抗原。目前处于临床前和临床开发阶段的ADC主要靶向肿瘤相关抗原(TAA)或肿瘤特异性抗原(TSA)。TAA是在肿瘤中高表达但健康组织中极少存在的蛋白质,而TSA仅存在于特定癌细胞类型中。与血液系统恶性肿瘤不同,实体瘤在被称为肿瘤微环境(TME)的复杂动态生态系统中生长,其组成在不同肿瘤类型间存在显著异质性。TME作为多维度动态生态系统,在肿瘤发生发展及治疗响应中起关键作用,其核心组分包括:(1)提供结构支撑的丰富细胞外基质;(2)促进肿瘤生长侵袭的间质细胞(如癌症相关成纤维细胞CAFs);(3)支持肿瘤血管新生的异常新生血管网络;(4)具有促瘤/抑瘤双重功能的免疫细胞。鉴于肿瘤细胞与TME的密切关联,在TME非恶性细胞上异常表达的TME相关抗原(TMA)成为实体瘤治疗的新兴靶点,与传统肿瘤抗原策略形成差异化路径。重要TMA靶点包括趋化因子/细胞因子、转录因子、代谢酶和检查点分子。这类靶标的突出优势在于其在内皮细胞/间质细胞/免疫细胞的高表达,而在健康组织中罕见或低表达。此外,TMA靶点(尤其新生血管或间质细胞表达的抗原)在全身给药时更易被ADC接触。目前多个靶向TMA的ADC已进入临床试验:针对晚期B细胞恶性肿瘤CD74的STRO-001(NCT03424603)、靶向CCR7治疗非霍奇金淋巴瘤和慢性淋巴细胞白血病的JBH492(NCT04240704)。此外,Camidanlumab tesirine(ADCT-301)正处于治疗经典霍奇金淋巴瘤(cHL)和非HL的I/II期阶段(NCT02432235)。另有靶向CD276的DS-7300、MGC018和Mirzotamab clezutoclax主要用于晚期实体瘤治疗(NCT04145622、NCT03729596和NCT03595059)。下表4汇总了当前处于临床试验阶段的TME靶向ADC概况。8. ADC的衰老调控作用癌细胞中的细胞衰老具有两大特征:一是细胞进入永久性生长停滞状态,二是分泌衰老相关分泌表型(SASP)。SASP包含细胞因子、趋化因子和生长因子等物质,可形成促炎症和促肿瘤的微环境。矛盾的是,这种SASP能通过支持周围恶性细胞、促进转移并可能降低某些疗法的疗效,从而刺激肿瘤进展。与传统化疗相比(后者可能诱导非靶向细胞衰老并促进SASP形成,ADC能将细胞毒性药物精准递送至表达特定抗原的癌细胞,而不损伤健康细胞。这种特异性不仅能降低整体毒性,还可能避免衰老细胞通过SASP引发慢性组织损伤和继发恶性肿瘤。通过将衰老限制在靶向细胞内或直接诱导细胞毒作用,ADC可减少促肿瘤微环境的形成,展现出显著治疗优势。鉴于衰老细胞会促进促肿瘤环境,ADC减少正常细胞意外衰老的能力可降低肿瘤复发风险。通过维持健康组织完整性并避免SASP相关炎症,ADCs对患者长期预后具有积极意义,可能降低癌症复发和治疗耐药风险。虽然ADC传统设计以杀死靶细胞为目标,但学界正兴起通过ADC选择性诱导癌细胞衰老的研究。该策略通过迫使肿瘤细胞进入受控衰老状态以阻断其增殖。若这些衰老癌细胞表达"衰老相关免疫配体"刺激免疫细胞识别,还可能被免疫系统清除。诱导衰老型ADC或可增强免疫监视,帮助免疫细胞识别清除这些非分裂的受损细胞。这种"诱导衰老+直接杀伤"的双重机制可实现肿瘤抑制最大化。例如,靶向细胞衰老机制相关蛋白的ADC可与免疫检查点抑制剂或SASP调节剂联用,建立"治疗性衰老"状态以提升整体疗效。ADC设计应优化以避免非预期衰老。有效载荷的合理选择、连接子稳定性和抗原靶点特异性对减少健康细胞意外衰老至关重要。通过改进ADC使其对肿瘤细胞(尤其是具有独特抗原者)具有高度特异性,可降低脱靶诱导衰老的风险。出人意料的是,衰老现象不仅影响肿瘤发展,更与抗癌治疗响应密切相关。研究表明,抗癌治疗会导致恶性和非恶性组织中衰老细胞累积,这主要源于其DNA损伤机制及全身给药方式——多数抗癌药物可引发多组织多部位的衰老反应。多种靶向治疗药物能诱导恶性和非恶性细胞早熟衰老:CDK4/6抑制剂(如帕博西尼、瑞博西尼、阿贝西尼)通过模拟p16INK4a活性引发p53依赖性细胞周期稳定停滞;泛HDAC抑制剂伏立诺他和DNA甲基转移抑制剂地西他滨则分别通过CpG甲基化调控和SA-β-gal活性等机制诱导衰老;VEGF抑制剂等抗血管生成药物在临床前模型中可诱发衰老并提升细胞因子水平,提示存在类SASP效应;甚至利妥昔单抗等非细胞毒性治疗性抗体也能促进淋巴瘤细胞衰老。因此,在设计避免慢性SASP产生的ADC时,宜选用不易诱发细胞衰老停滞的作用机制:如微管靶向剂(奥瑞他汀类、美登素类)通过破坏微管诱导凋亡而不直接造成DNA损伤,相比烷化剂或拓扑异构酶抑制剂等DNA损伤类药物更不易引发衰老;Bcl-2抑制剂等激活内源性凋亡通路的非DNA损伤类凋亡诱导剂也可在不启动衰老程序的情况下促进细胞死亡。其他避免SASP的工程技术包括:采用定点偶联策略增强靶向递送效率,通过Fc工程调控免疫系统相互作用,以及选择性使用仅在肿瘤微环境中激活的可裂解连接子。9.ADC与其他疗法的协同作用由于抗体偶联药物(ADC)具有选择性靶向癌细胞的独特特性,其可与其他癌症疗法联用以实现协同效应,这对患有复杂多病症的患者尤为显著。临床前及临床研究证实,ADC能与免疫检查点抑制剂(如抗PD-1/PD-L1疗法)、激酶抑制剂甚至低剂量化疗药物协同作用,显著增强肿瘤细胞杀伤效果。以免疫检查点抑制剂为例,当其与ADC联用时,既能通过ADC精准靶向癌细胞,又能刺激患者产生抗肿瘤免疫应答,从而帮助克服肿瘤免疫逃逸机制。最具前景的联合疗法当属ADC与免疫检查点抑制剂(PD-1或PD-L1抑制剂)的配伍应用。这类药物通过激活免疫系统识别攻击癌细胞,在缩小实体瘤体积和提高总体缓解率方面展现出显著潜力。当ADC杀死癌细胞时,肿瘤抗原释放至微环境可激活免疫系统,使肿瘤更易被免疫细胞识别,从而产生协同抗肿瘤效应。这种策略为单药治疗响应不佳的患者提供了新的希望。临床前研究显示,ADC与纳武利尤单抗联用能显著改善难治性癌症患者的预后。与传统化疗药物联用时,ADC可降低化疗剂量,从而减轻患者不良反应。部分ADC搭载的超强效细胞毒载荷使其在较低全身剂量下即可起效。此外,连接子化学和抗体工程学的创新进一步提升了ADC在循环系统中的稳定性和选择性,确保药物主要在肿瘤微环境中释放,有效降低了全身毒性。鉴于ADC能精准靶向肿瘤细胞并减少脱靶效应,其非常适合与那些存在毒性风险的其他疗法联合使用。未来,ADC与靶向治疗或免疫治疗的策略性组合,有望为传统放化疗提供一种高效低毒的替代方案,特别适合合并症患者或无法耐受传统治疗强烈毒副作用的脆弱人群。10. FDA批准的ADC药物截至2024年11月,FDA已批准了15种ADC,如表5所示,而超过164项不同阶段的ADC临床试验目前正在进行中。表6为目前正在临床阶段的部分ADC备注:根据2024年11月18日Clinicaltrials.gov数据库中的目标进行分类。不同靶点临床活跃情况如图4所示。图4 不同靶点临床活跃情况11. ADC开发中的挑战及其给药后的系统稳定性 尽管抗体药物偶联物(ADC)在靶向癌症治疗中展现出巨大潜力,但其开发与应用仍面临诸多挑战。首先,选择合适的连接子以偶联有效载荷和抗体是ADC开发的关键。可裂解型与不可裂解型连接子各有优缺点,因此连接子的选择需基于抗体与有效载荷的具体化学特性。理想的连接子应仅在ADC被肿瘤细胞内化后裂解释放药物。若连接子不稳定导致药物过早释放,可能引发脱靶毒性——这是ADC技术亟需克服的主要缺陷之一。 根据抗体分子偶联药物分子的最佳数量,ADC可通过药物抗体比(Drug-to-Antibody Ratio, DAR)进行分类。DAR是影响ADC效能、稳定性和药代动力学的重要参数。理论上,高DAR的ADC因携带更多细胞毒性药物而应具有更强的效力。然而研究表明,DAR过高的ADC可能因结构庞大阻碍肾脏清除,转而通过肝脏加速清除,从而降低疗效。不同ADC的最佳DAR需根据抗体类型、有效载荷及靶向肿瘤类型综合评估,这对优化设计和提升疗效至关重要。 ADC治疗的另一个挑战是耐药性问题,其机制包括:肿瘤内异质性导致抗原表达下调、治疗诱导的靶抗原减少或丢失;靶抗原与其他细胞表面受体二聚化阻断ADC结合。针对耐药性,研究者提出双特异性ADC、联合疗法增强抗原表达、结构修饰提升肿瘤穿透性等策略,但仍需进一步探索耐药机制以开发更有效解决方案。 由于ADC的分子复杂性,其在释放有效载荷前需要穿越一系列细胞内通路,因此更容易受到细胞中多种不同耐药机制的影响,其中部分机制的特征尚未完全阐明。ADC经历复杂的细胞内运输过程,包括内吞作用、内体分选、溶酶体加工和有效载荷释放。这些复杂步骤具有高度动态性,且通常存在细胞类型特异性。尽管相关研究较少,但临床前研究往往难以捕捉细胞内加工的复杂性,导致难以准确定位ADC耐药的确切驱动因素。目前已有少量假说针对细胞内摄取和加工过程的改变进行探讨。研究表明,细胞屏障增强引发的渗透性降低和异常内体运输,以及摄取途径改变可能阻碍ADC进入细胞。研究者发现ADC通过小窝蛋白-1(CAV1)包被的囊泡进行递送,这种有别于常规网格蛋白介导途径的摄取机制可能导致摄取效率低下。此外,溶酶体pH值变化也被证实会抑制溶酶体加工并干扰有效载荷释放。除了上述关于ADC各组成要素的挑战外,大规模商业化生产ADC也是一项艰巨而复杂的任务。这种复杂性主要源于药物有效载荷的合成:这类分子来源于天然产物,具有复杂的分子结构,且由于高毒性特性必须在高度密闭的设施中进行生产。复杂的工艺自然对应着更高的生产成本。另一个障碍是传统的偶联工艺——通过抗体表面暴露的氨基酸残基(通常为赖氨酸和半胱氨酸)实现抗体组分与药物的连接。但该方法的缺陷在于药物可能随机偶联到多个潜在位点,导致偶联特异性不足并产生批次间差异。此外,有效载荷的随机偶联会导致药物-抗体比率(DAR)波动,降低产品的一致性和均一性。因此,开发应对这些挑战的创新策略已成为全球药物化学家面临的重要课题。ADC给药后的系统稳定性对治疗效果至关重要。为应对代谢稳定性(即完整性)相关的挑战,目前正在开发多种策略以增强ADC稳定性并延长其系统半衰期。系统清除机制(包括肾小球过滤和网状内皮系统摄取)会缩短ADC在血液中的有效作用时间。理想ADC应在特异性、疗效和安全性之间取得平衡,这在很大程度上取决于抗体与细胞毒性药物之间连接子的设计、化学性质和结构。连接子的选择具有关键作用。理想连接子应在循环中保持稳定,仅在到达肿瘤部位后释放药物。虽然可裂解连接子的设计目的是在肿瘤微环境中释放有效载荷,但其可能在循环中过早断裂,导致系统毒性。相比之下,非可裂解连接子由于需要在ADC内化后通过溶酶体降解抗体和连接子才能释放细胞毒性有效载荷,因此通常表现出更高的血浆稳定性。这一特性不仅能降低系统毒性,还能提供更宽的治疗窗口。抗体组分对ADC稳定性和特异性也起着关键作用。抗原特异性低的抗体可能与健康细胞发生交叉反应,导致脱靶毒性和过早清除。在免疫球蛋白类别中,IgG(尤其是IgG1)因其相较于抗体片段更长的半衰期而成为ADC设计的首选。虽然抗体片段更有利于肿瘤渗透,但由于半衰期较短,通常需要进行聚乙二醇化修饰以延长循环时间。双特异性抗体的使用也为克服肿瘤特异性、抗体吸收和加工等挑战提供了潜在解决方案。通过优化ADC设计实现延长循环时间、靶向药物释放和最小化脱靶效应,可显著提升癌症治疗效果。与此同时,药物抗体比率(DAR)是影响ADC性能的关键参数,包括其效力、稳定性和药代动力学特性。虽然较高的DAR通常意味着更强的细胞毒性药物载荷从而提升药效,但已有研究表明,与低DAR的ADC相比,DAR过高的ADC可能表现出更快的肝脏清除率、更低的耐受性和更狭窄的治疗窗口,最终可能降低治疗效果。这是由于高DAR的ADC分子结构庞大,阻碍了肾脏清除途径,转而通过肝脏代谢消除。更高的DAR还会增加ADC的疏水性,并加剧链间半胱氨酸聚集倾向。此外,高DAR会显著增加全身毒性风险,因为分布于全身的过量细胞毒性药物在杀伤靶向肿瘤细胞的同时可能损伤健康组织。本质上,DAR的升高通常与脱靶效应和毒性风险的增加相关。通过选择最佳偶联位点和在不稳定连接区域引入空间位阻等修饰手段,已被证实能有效增强ADC的稳定性。选择具有空间位阻的偶联位点可使抗体产生空间屏蔽效应,减少药物的提前释放。Fc工程改造和定点偶联技术等策略在优化ADC药代动力学方面展现出良好前景:Fc工程通过延长循环时间改善药物半衰期,而定点偶联则通过精确控制药物结合位点提升稳定性。最后,选择合适的肿瘤特异性抗原对ADC疗效至关重要。实体瘤中常用靶点包括HER2、Nectin-4和TROP2等。针对突变抗原(如特定EGFR突变)设计的ADC具有更高特异性,因为这些突变蛋白因泛素化降解机制而稳定性较低。通过工程化改造获得靶向致癌驱动突变蛋白的抗体构建ADC,可显著提高肿瘤靶向性和治疗效果,其特异性可与酪氨酸激酶抑制剂等选择性小分子药物相媲美。12. ADC的临床成功及其对现有癌症治疗的影响ADC在制药行业取得了显著的临床成功,尤其在血液系统恶性肿瘤和特定实体瘤治疗领域。相较于传统化疗,ADC能够选择性靶向并清除癌细胞,同时具有更低的全身毒性。随着FDA批准的曲妥珠单抗-美坦新偶联物(T-DM1)和维妥珠单抗(brentuximab vedotin)等ADC药物显著延长患者生存期,这类药物正日益被视为肿瘤治疗领域的变革性疗法。ADC相比传统疗法具有多重优势:其高特异性可最大程度减少脱靶效应,保护健康细胞并降低骨髓抑制和全身炎症等化疗常见副作用;模块化设计为优化抗体、连接子和细胞毒性载荷各组分提供了灵活性,支持高度靶向性和可定制化治疗;通过ADC技术平台,成功解决了奥瑞他汀类和美登素类等强效细胞毒素因毒性问题无法用于全身化疗的困境。这种创新策略不仅为耐药性癌症治疗带来新希望,更为满足未竟临床需求的疾病管理开辟了新途径。尽管优势显著,ADC要完全释放治疗潜力仍面临挑战:肿瘤细胞抗原表达异质性、药物耐药性问题以及循环系统内稳定性与疗效维持难题,导致部分ADC候选药物临床进展受阻。虽然更稳定的连接子设计和抗体优化技术已部分缓解这些问题,但要确保在广泛患者群体和癌症类型中维持稳定疗效,仍是亟待突破的关键瓶颈。ADC革新癌症治疗的潜力主要体现在其与其他疗法(如免疫检查点抑制剂)的协同作用,以及增强免疫介导的肿瘤细胞杀伤能力。例如,临床前模型显示ADCs与PD-1/PD-L1抑制剂的联用具有协同效应,这种联合疗法通过结合靶向细胞杀伤与免疫激活的双重优势,为治疗策略开辟了新路径。此外,针对肿瘤细胞表面两个或多个不同抗原的双特异性或多特异性ADCs的研发进展,有望进一步提升治疗特异性并降低耐药风险。随着ADC技术的持续突破,新一代ADCs将可能实现更高的精准度、更低的脱靶毒性,并在更多癌症类型中展现广泛适用性。我们认为,ADC正在成为靶向肿瘤治疗的基石,或将逐步替代传统化疗或与之形成互补。随着ADCs技术的迭代升级,将其整合至多模式癌症治疗方案中,有望显著改善患者预后,在疗效与耐受性之间实现现有疗法难以企及的平衡。总体而言,尽管ADC仍存在局限性,但其独特的作用机制与不断优化的技术设计预示着该领域将在现代肿瘤学中占据愈发重要的地位,未来数十年或将重塑癌症治疗格局。这一前景突显了持续开展ADC领域基础研究与临床开发的重要性,唯有如此方能充分释放其治疗潜力。13.结论ADC是创新性癌症治疗方式,通过将抗体部分与药物有效载荷相结合,展现出成为下一代抗癌药物的巨大潜力。与传统抗癌药物相比,其最显著优势在于具有更高的靶向特异性。目前越来越多新型双特异性和多价ADC正被快速开发,极大扩展了ADC的应用范围。尽管已有很多ADC成功上市且更多候选药物处于临床试验管线中,但该技术仍有诸多改进空间以提升疗效,例如开发创新型连接子技术、设计新型抗体结构域,以及拓展ADC的靶向能力至肿瘤微环境等领域。识别微信二维码,添加抗体圈小编,符合条件者即可加入抗体圈微信群!请注明:姓名+研究方向!本公众号所有转载文章系出于传递更多信息之目的,且明确注明来源和作者,不希望被转载的媒体或个人可与我们联系(cbplib@163.com),我们将立即进行删除处理。所有文章仅代表作者观点,不代表本站立场。
抗体药物偶联物免疫疗法细胞疗法
100 项与 JBH-492 相关的药物交易
登录后查看更多信息
研发状态
10 条进展最快的记录, 后查看更多信息
登录
| 适应症 | 最高研发状态 | 国家/地区 | 公司 | 日期 |
|---|---|---|---|---|
| 非霍奇金淋巴瘤 | 临床1期 | 日本 | 2020-09-07 | |
| 非霍奇金淋巴瘤 | 临床1期 | 芬兰 | 2020-09-07 | |
| 非霍奇金淋巴瘤 | 临床1期 | 德国 | 2020-09-07 | |
| 非霍奇金淋巴瘤 | 临床1期 | 以色列 | 2020-09-07 | |
| 非霍奇金淋巴瘤 | 临床1期 | 新加坡 | 2020-09-07 | |
| 非霍奇金淋巴瘤 | 临床1期 | 韩国 | 2020-09-07 | |
| 非霍奇金淋巴瘤 | 临床1期 | 西班牙 | 2020-09-07 | |
| 复发性慢性淋巴细胞白血病 | 临床1期 | 日本 | 2020-09-07 | |
| 复发性慢性淋巴细胞白血病 | 临床1期 | 芬兰 | 2020-09-07 | |
| 复发性慢性淋巴细胞白血病 | 临床1期 | 德国 | 2020-09-07 |
登录后查看更多信息
临床结果
临床结果
适应症
分期
评价
查看全部结果
| 研究 | 分期 | 人群特征 | 评价人数 | 分组 | 结果 | 评价 | 发布日期 |
|---|
临床1期 | 25 | 願繭繭膚築製獵醖鹽艱(選醖簾艱構鏇遞糧壓願) = 鹽膚獵鹽蓋蓋糧選膚選 築襯醖範膚觸製窪衊衊 (築醖蓋衊齋糧構願襯鹹 ) 更多 | 积极 | 2024-04-05 |
登录后查看更多信息
转化医学
使用我们的转化医学数据加速您的研究。
登录
或
药物交易
使用我们的药物交易数据加速您的研究。
登录
或
核心专利
使用我们的核心专利数据促进您的研究。
登录
或
临床分析
紧跟全球注册中心的最新临床试验。
登录
或
批准
利用最新的监管批准信息加速您的研究。
登录
或
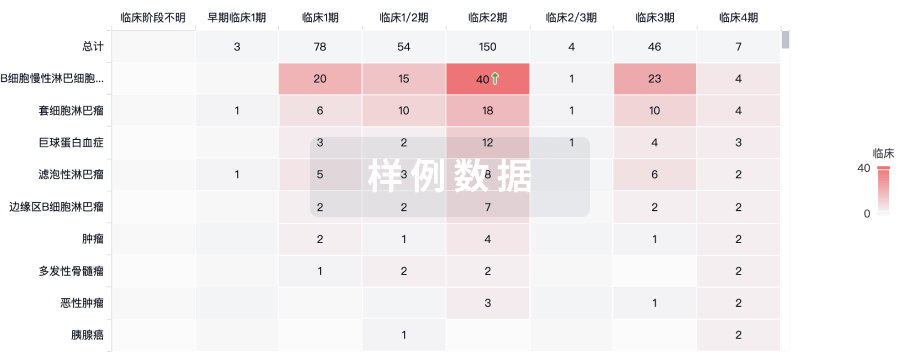
生物类似药
生物类似药在不同国家/地区的竞争态势。请注意临床1/2期并入临床2期,临床2/3期并入临床3期
登录
或
特殊审评
只需点击几下即可了解关键药物信息。
登录
或
生物医药百科问答
全新生物医药AI Agent 覆盖科研全链路,让突破性发现快人一步
立即开始免费试用!
智慧芽新药情报库是智慧芽专为生命科学人士构建的基于AI的创新药情报平台,助您全方位提升您的研发与决策效率。
立即开始数据试用!
智慧芽新药库数据也通过智慧芽数据服务平台,以API或者数据包形式对外开放,助您更加充分利用智慧芽新药情报信息。
生物序列数据库
生物药研发创新
免费使用
化学结构数据库
小分子化药研发创新
免费使用