预约演示
更新于:2025-12-06
Filgrastim biosimilar(Biocon Biopharmaceuticals Pvt Ltd.)
非格司亭生物类似药(Biocon Biopharmaceuticals Pvt Ltd.)
更新于:2025-12-06
概要
基本信息
非在研机构- |
权益机构- |
最高研发阶段批准上市 |
首次获批日期 印度 (2008-01-01), |
最高研发阶段(中国)- |
特殊审评- |
登录后查看时间轴
结构/序列
Sequence Code 4190

当前序列信息引自: *****
关联
100 项与 非格司亭生物类似药(Biocon Biopharmaceuticals Pvt Ltd.) 相关的临床结果
登录后查看更多信息
100 项与 非格司亭生物类似药(Biocon Biopharmaceuticals Pvt Ltd.) 相关的转化医学
登录后查看更多信息
100 项与 非格司亭生物类似药(Biocon Biopharmaceuticals Pvt Ltd.) 相关的专利(医药)
登录后查看更多信息
1
项与 非格司亭生物类似药(Biocon Biopharmaceuticals Pvt Ltd.) 相关的新闻(医药)2025-10-31
文件pdf领取、咨询、商务合作沟通欢迎电话☎️or添加微信:13380632632(文章最底下也有微信二维码,记得备注企业+职位+姓名)
2025年10月29日,美国食品药品监督管理局(FDA)发布的一则指南草案,为全球生物医药行业掀起“颠覆性风暴”——这份名为 Scientific Considerations in Demonstrating Biosimilarity to a Reference Product: Updated Recommendations for Assessing the Need for Comparative Efficacy Studies Guidance for Industry 的文件,宣布大幅简化生物类似药开发要求,核心是在满足“分析相似性”与“药代动力学/药效学(PK/PD)数据”双重前提后,不再强制所有生物类似药开展对比有效性临床研究,同时简化“可互换生物类似药”认定流程,取消强制“转换研究”
这一变革被业内视为自2009年《生物制品价格竞争与创新法案》(Biologics Price Competition and Innovation Act of 2009,简称BPCIA)后,生物类似药监管领域最具里程碑意义的突破——需注意,BPCIA虽作为2010年3月生效的《患者保护与平价医疗法案》(Patient Protection and Affordable Care Act,简称PPACA)第七章组成部分落地,但正式法定名称标注“2009年”,其核心是首次为美国生物类似药设立简化审评路径;而2025年FDA新政则进一步基于高分辨率质谱等现代分析技术的突破,实现从“临床强制”到“数据驱动”的监管升级,标志着全球生物医药从“天价垄断”向“平价可及”的转型正式进入快车道欢迎扫码加入群聊👇
一、天价药困局:5%处方占比,吞噬51%药费的“医疗人质危机”要理解此次FDA政策的重量,首先需直面一个残酷现实:生物制剂已成为全球医疗体系的“资金黑洞”。2024年美国市场数据显示,生物制剂的处方量仅占所有药品处方的5%,但其费用却占据全国药品总支出的51%。美国卫生与公共服务部部长小罗伯特·肯尼迪直言:“这不是医疗保健体系,而是一场人质危机。”这场“危机”的受害者,是无数面临“用药即破产”的患者家庭。全球范围内,单剂量价格突破200万美元的药物已不罕见:用于治疗儿童异染性脑白质营养不良(MLD)的Lenmeldy,单剂费用高达425万美元,相当于9000剂降糖药Ozempic的总价;治疗成人血友病B的Hemgenix,单剂价格350万美元;治疗脊髓性肌萎缩症(SMA)的Zolgensma,单剂费用212万美元。这些药物虽能挽救生命,却因价格成为“少数人的希望”生物药价格高企的核心原因,在于其“不可复制”的研发与生产壁垒。与布洛芬这类小分子化学药不同,生物药(如单克隆抗体、基因治疗药物)的分子量大100-1000倍,结构复杂程度堪比“微观精密仪器”——以单克隆抗体为例,其分子包含两条重链、两条轻链,还存在糖基化、磷酸化等翻译后修饰,这些细微差异直接影响药效与安全性。更关键的是,生物药需依赖活细胞(如CHO细胞)培养生产,温度、pH值、营养成分的微小波动都会改变产品质量,这使得原研药企能通过技术垄断维持高价,形成“研发成功即定价霸权”的格局而本应作为“平价替代”的生物类似药,却长期“哑火”。截至2025年10月,FDA仅批准76款生物类似药,对应获批原研生物药的比例不足10%,且其市场份额始终低于20%。追根溯源,繁琐且昂贵的研发流程是最大障碍:传统生物类似药开发需投入1-3亿美元,其中III期临床疗效研究成本占比超50%,审批周期长达7-9年。这种“高投入、长周期”的门槛,让多数中小企业望而却步,市场长期被跨国药企垄断,生物类似药“平抑药价”的作用无从发挥二、FDA新政:从“临床强制”到“数据驱动”的监管革命,背后是十年科学积淀此次FDA发布的指南草案,并非简单的“政策放宽”,而是基于十年科学数据与技术进步的“监管范式重构”。其核心变革集中在两大维度,每一项都直指生物类似药研发的“痛点”:1. 豁免对比有效性临床研究:现代分析技术“替代”人体试验FDA明确提出,在满足“分析相似性”(Analytical Similarity)与“药代动力学/药效学(PK/PD)数据”双重前提后,不再强制要求生物类似药开展对比有效性临床研究。这一决策的底气,来自高分辨率质谱、多维色谱联用、冷冻电镜等现代分析技术的突破性进展——这些技术能精准检测生物药分子的微小差异,灵敏度远超传统临床终点评估以单克隆抗体为例,过去需通过数百至上千例患者的III期临床试验验证疗效,而如今通过高分辨率质谱可解析其氨基酸序列、糖基化位点与比例,通过多维色谱可分析纯度与杂质含量,通过冷冻电镜可观察空间结构;再结合PK/PD模型(预测药物在人体内的吸收、分布、代谢、排泄过程),两者结合已能充分证明“与原研药相似”。FDA数据显示,自2015年首个生物类似药( Zarxio,非格司亭)获批以来,已上市生物类似药的临床疗效试验从未出现“有意义的失败”,这意味着额外的临床研究实则是“资源冗余”,既增加研发成本,又延长患者等待平价药的时间2. 简化“可互换生物类似药”认定:取消强制“转换研究”,药师有权直接换药指南另一大亮点是取消“可互换生物类似药”(Interchangeable Biosimilars)的强制“转换研究”(Switching Studies)。“可互换”是生物类似药的“最高等级”认定,意味着药师可像替换不同品牌的布洛芬一样,直接为患者更换成本更低的生物类似药,无需医生重新开具处方此前,因缺乏“可互换”认定,即使生物类似药已获批,医生与患者仍因“担心疗效差异”倾向选择原研药,导致其市场渗透率低迷。而“转换研究”要求验证“患者从原研药换用生物类似药后,疗效与安全性是否受影响”,这一试验需额外投入数百万美元,且周期长达1-2年。此次FDA取消这一强制要求,将彻底打破“原研药品牌依赖”——据测算,“可互换”生物类似药的市场渗透率可提升至50%以上,直接推动药价下降30%-50%值得注意的是,FDA并非“一刀切”取消所有临床要求,而是设定了严格的前提条件:保留PK和免疫原性研究(前者评估药物在体内的动态变化,后者评估是否引发过敏反应),并明确例外情况(如玻璃体内注射等局部给药产品,因作用部位特殊,仍需临床验证)。这种“科学松绑+风险管控”的平衡,既降低了研发门槛,又保障了用药安全,体现了FDA“以患者为中心”的监管逻辑三、全球监管协同:FDA与EMA联动,药企研发策略集体转向FDA的政策变革并非孤立事件,而是全球生物类似药监管“协同化”的缩影。早在2025年4月,欧洲药品管理局(EMA)就发布 Reflection Paper on Tailored Clinical Approaches in Biosimilar Development,明确“多数生物类似药无需提交疗效比对研究数据”,与FDA此次政策形成“欧美呼应”这种“监管协同”已迅速引发全球药企研发策略的“连锁反应”,原本“重临床、轻分析”的模式正在被颠覆:• 中国百奥泰:2025年5月宣布终止帕博利珠单抗(PD-1抑制剂)生物类似药的III期临床研究,转而基于“分析相似性数据+PK数据”推进FDA申报,预计研发成本降低60%,审批周期缩短40%;• 德国Formycon AG与瑞士Sandoz AG:同步调整帕博利珠单抗生物类似药研发路径,将资源从“临床受试者招募”转向“分析方法优化”,重点提升质谱检测的灵敏度与稳定性;• 中国翰宇药业:2024年12月凭借“分析相似性+PK数据”,其利拉鲁肽注射液通过FDA的ANDA(简化新药申请)途径获批,成为全球首个豁免人体临床试验的多肽仿制药——这一案例为生物类似药提供了“技术范本”,证明“非临床数据”足以支撑药品安全性与有效性行业测算显示,新政实施后,生物类似药研发成本将降低90%以上,审批周期缩短70%,开发费用可从“数亿美元”压缩至“千万美元”级别。这意味着,更多中小企业将有能力进入生物类似药市场,全球竞争将从“资本垄断”转向“技术比拼”——谁能掌握更精准的分析技术、更稳定的生产工艺,谁就能在市场中占据先机四、关键机构与推动者:谁在改写生物医药规则?这场生物医药行业的“平价革命”,并非单一机构的功劳,而是监管机构、科研团队、行业协会共同推动的结果。每一个参与者,都在这场变革中扮演着关键角色:1. 监管机构:FDA与EMA的“双轮驱动”• 美国FDA:作为全球药品监管的“风向标”,其此次政策基于十年监管经验(2015-2025年批准76款生物类似药)与海量真实世界数据。从政策目标看,这既是响应美国政府“降低药价、缓解医保压力”的战略(2024年美国药品支出超5000亿美元,生物制剂占比过半),也是对“科学监管”理念的践行——不再依赖“一刀切”的临床要求,而是基于技术进步动态调整标准• 欧洲EMA:全球首个建立生物类似药监管框架的机构(2006年批准首个生物类似药Omnitrope),2025年发布的 Reflection Paper on Tailored Clinical Approaches in Biosimilar Development,早于FDA提出“临床研究豁免”的科学依据,为FDA政策提供了“欧洲经验”。欧美监管协同将加速全球标准统一,为药企“一次开发、多地申报”创造条件,避免重复研究与资源浪费2. 科研推动者:Sarfaraz K. Niazi教授的“十年论证”此次政策背后,离不开美国德克萨斯大学药学院Sarfaraz K. Niazi教授的持续推动。这位深耕生物类似药领域30年的专家,自2015年起就通过“公民请愿书”“同行评审论文”等形式,反复向FDA论证“临床疗效试验对生物类似药评估无科学价值”Niazi教授的核心观点是:现代分析技术已能精准表征生物药的分子结构与质量属性,而临床研究受样本量、患者个体差异影响,无法提供“比分析数据更可靠的相似性证据”,反而会增加研发成本与患者风险(如临床试验中的不良反应)。2025年9月,FDA首次采纳其观点,豁免了他团队提交的Stelara(乌司奴单抗,治疗银屑病、克罗恩病)生物类似药的临床疗效研究——这成为全球首个“零临床”获批的单克隆抗体生物类似药,为此次指南草案奠定了“实践基础”Stelara作为全球重磅药物,2023年销售额达108亿美元,其生物类似药的“免临床”获批,标志着单抗类药物研发进入“新纪元”,也让更多药企看到“非临床数据支撑申报”的可能性3. 行业参与者:从“原研巨头”到“生物类似药新势力”• 原研药企:诺华、罗氏、辉瑞、蓝鸟生物等传统巨头,此前通过专利保护、临床壁垒维持生物药高价。新政将加速其“专利悬崖”到来——预计未来十年,全球将有超50款生物药专利到期(如阿达木单抗、贝伐珠单抗、利妥昔单抗等),生物类似药的涌入可能使其价格下降50%-70%。为应对冲击,原研药企已开始调整策略:诺华为Zolgensma拓展“成人脊髓性肌萎缩症”适应症,罗氏加大双抗、ADC等创新药研发,试图通过“新适应症+新剂型”维持市场份额• 生物类似药企业:中国的信达生物、复宏汉霖、百奥泰,印度的Biocon,欧洲的Sandoz、Celltrion等将成为最大受益者。以中国企业为例,此前因III期临床成本高,仅少数产品通过欧盟EMA审批,进入美国市场的更是寥寥无几。新政后,中国企业可凭借“成熟的生产工艺+低成本优势”,将资源集中于分析相似性与PK研究,快速满足欧美合规要求中国生物类似药行业市场规模预计从2020年的183亿美元增长至2025年的550亿美元,年复合增长率超25%。随着FDA政策落地,这一增速可能进一步提升,中国有望成为全球生物类似药的“主要供应基地”五、未来影响:患者减负、产业重构与全球竞争新赛道FDA新政的影响将远超“降低药价”,其将重塑全球生物医药产业的竞争格局,甚至改变各国在产业链中的话语权。这种影响,将从患者、企业、国家三个层面逐步显现:1. 患者与医保:从“用药难”到“用得起”,医保压力大幅缓解对患者而言,生物类似药的加速上市将直接降低用药成本。以治疗类风湿关节炎的阿达木单抗为例,原研药年治疗费用约5万美元,生物类似药上市后价格降至2-3万美元,新政后预计将进一步下降至1.5万美元以下——这意味着,原本“每年花一套房首付治病”的患者,未来可能只需支付“半年工资”对医保体系而言,新政将成为“减负利器”。美国医保每年可节省超100亿美元支出,中国等新兴市场也能通过生物类似药扩大医保覆盖范围——安徽省已启动单抗类生物制剂集采谈判,预计2026年将覆盖10种以上生物类似药,进一步压低采购价格。对罕见病患者而言,这一变革更具意义:此前因患者基数小、研发成本高,罕见病生物药“天价”现象更严重,新政后更多药企将进入罕见病生物类似药领域,患者“有药可医”的希望将大幅提升2. 产业格局:从“跨国垄断”到“多极竞争”,CRO行业迎转型传统生物药市场由辉瑞、罗氏、诺华等跨国巨头主导,新政将打破这一格局:• 中小企业崛起:千万美元级别的研发成本,让更多Biotech公司有能力进入生物类似药领域。这些企业无需投入巨资开展临床试验,只需聚焦“分析技术优化”与“生产工艺稳定”,就能快速推出产品——市场竞争将从“资本驱动”转向“技术驱动”,行业集中度可能下降,创新活力将显著提升• CRO行业转型:传统临床CRO(如昆泰、科文斯)将面临III期订单缩水,而专注于分析检测(如质谱检测、PK/PD建模)的CRO将迎来爆发。预计未来5年,全球生物分析CRO市场规模年增速将超30%,中国的药明生物、凯莱英等企业已开始布局这一领域,试图抢占技术制高点• 专利策略调整:原研药企将从“专利保护”转向“适应症扩展”,通过开发新适应症、新给药途径维持市场份额。例如,罗氏已为贝伐珠单抗拓展“黄斑变性”适应症,诺华为Zolgensma开发“皮下注射剂型”,试图通过“差异化”避开生物类似药的直接竞争3. 全球竞争:中国企业的“国际化机遇”,产业链话语权提升对中国生物医药企业而言,FDA新政是“破局国际化”的关键机遇。长期以来,中国生物类似药行业面临“国内内卷、国际难进”的困境——国内市场已有超20家企业布局阿达木单抗生物类似药,价格战激烈;而欧美市场因临床成本高、合规要求严,仅少数企业能实现突破新政后,这一局面将改变:中国企业可凭借“成熟的CHO细胞培养技术”“低成本的分析检测服务”,快速满足FDA的“分析相似性+PK数据”要求,无需投入巨资开展III期临床。以信达生物为例,其利妥昔单抗生物类似药已在国内获批,若按新政路径申报美国市场,预计研发成本可降低70%,审批周期缩短至2-3年。随着中国生物类似药在欧美市场的渗透,全球产业链将从“欧美研发+全球生产”转向“多极研发+区域生产”,中国有望从“生物药生产大国”升级为“生物类似药创新强国”结语:科学进步终将打破“天价垄断”,让好药惠及每一个人从1938年FDA强制要求药物开展动物试验,到2025年豁免生物类似药临床疗效研究,近百年的药品监管史,本质是“科学进步与患者利益”的平衡史。此次FDA新政,不仅是对现代分析技术的认可,更是对“药品可及性”的回归——当高分辨率质谱能“看见”分子差异,当AI模型能“预测”药物疗效,传统的“临床强制”已不再是保障安全的唯一途径,反而成为“平价药普及”的阻碍对全球患者而言,这场变革意味着“天价药时代”的终结,未来将有更多人能负担起挽救生命的药物;对生物医药行业而言,这是从“垄断红利”转向“创新红利”的开始,行业将更聚焦于“技术突破”而非“壁垒构建”;对中国而言,这是抢占全球生物类似药产业链话语权的“关键窗口”,有望实现“从跟跑到领跑”的跨越正如小罗伯特·肯尼迪所言:“医疗体系不应是‘人质危机’,而应是‘生命保障’。” 当科学进步与政策善意同向而行,“人人用得起好药”的目标,终将从理想照进现实。这场由FDA开启的生物医药“平价革命”,已在全球范围内拉开序幕,而其最终受益者,将是每一个渴望健康的普通人
PS:文章内容为结合公开资料整理,不构成任何投资、用药指导建议,如有任何问题需要沟通,欢迎联系公众号负责机构👇
生物类似药临床研究
100 项与 非格司亭生物类似药(Biocon Biopharmaceuticals Pvt Ltd.) 相关的药物交易
登录后查看更多信息
外链
| KEGG | Wiki | ATC | Drug Bank |
|---|---|---|---|
| - | - | - |
研发状态
10 条最早获批的记录, 后查看更多信息
登录
| 适应症 | 国家/地区 | 公司 | 日期 |
|---|---|---|---|
| 中性粒细胞减少 | 印度 | 2008-01-01 |
登录后查看更多信息
临床结果
临床结果
适应症
分期
评价
查看全部结果
| 研究 | 分期 | 人群特征 | 评价人数 | 分组 | 结果 | 评价 | 发布日期 |
|---|
No Data | |||||||
登录后查看更多信息
转化医学
使用我们的转化医学数据加速您的研究。
登录
或

药物交易
使用我们的药物交易数据加速您的研究。
登录
或

核心专利
使用我们的核心专利数据促进您的研究。
登录
或

临床分析
紧跟全球注册中心的最新临床试验。
登录
或

批准
利用最新的监管批准信息加速您的研究。
登录
或

生物类似药
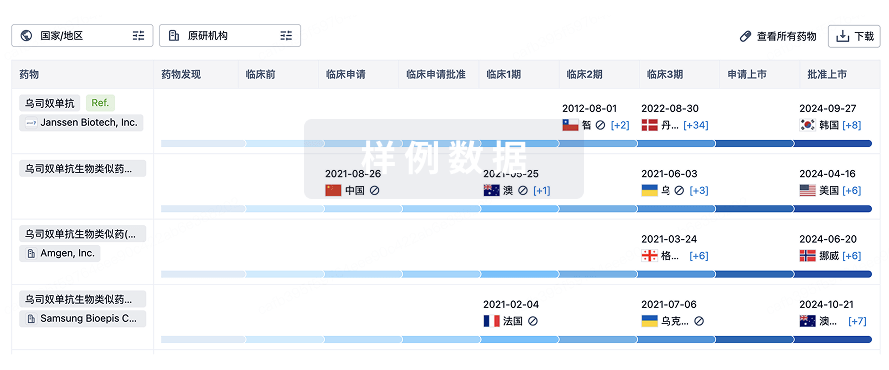
生物类似药在不同国家/地区的竞争态势。请注意临床1/2期并入临床2期,临床2/3期并入临床3期
登录
或
特殊审评
只需点击几下即可了解关键药物信息。
登录
或

生物医药百科问答
全新生物医药AI Agent 覆盖科研全链路,让突破性发现快人一步
立即开始免费试用!
智慧芽新药情报库是智慧芽专为生命科学人士构建的基于AI的创新药情报平台,助您全方位提升您的研发与决策效率。
立即开始数据试用!
智慧芽新药库数据也通过智慧芽数据服务平台,以API或者数据包形式对外开放,助您更加充分利用智慧芽新药情报信息。
生物序列数据库
生物药研发创新
免费使用
化学结构数据库
小分子化药研发创新
免费使用