预约演示
更新于:2026-03-04

Cytovia Therapeutics, Inc.
更新于:2026-03-04
概览
标签
肿瘤
消化系统疾病
血液及淋巴系统疾病
双特异性抗体
自然杀伤细胞疗法
恒定NKT疗法
疾病领域得分
一眼洞穿机构专注的疾病领域
暂无数据
技术平台
公司药物应用最多的技术
暂无数据
靶点
公司最常开发的靶点
暂无数据
| 排名前五的药物类型 | 数量 |
|---|---|
| 自然杀伤细胞疗法 | 2 |
| 双特异性抗体 | 2 |
| 恒定NKT疗法 | 1 |
| CAR-NK | 1 |
| 诱导性多能干细胞 | 1 |
| 排名前五的靶点 | 数量 |
|---|---|
| GPC3 x NKp46 | 3 |
| GPC3(磷脂酰肌醇聚糖3) | 1 |
关联
7
项与 Cytovia Therapeutics, Inc. 相关的药物作用机制 GPC3调节剂 [+1] |
在研适应症 |
非在研适应症- |
最高研发阶段临床前 |
首次获批国家/地区- |
首次获批日期- |
靶点- |
作用机制- |
在研机构 |
原研机构 |
在研适应症 |
非在研适应症- |
最高研发阶段临床前 |
首次获批国家/地区- |
首次获批日期- |
靶点- |
作用机制- |
原研机构 |
在研适应症 |
非在研适应症- |
最高研发阶段临床前 |
首次获批国家/地区- |
首次获批日期- |
100 项与 Cytovia Therapeutics, Inc. 相关的临床结果
登录后查看更多信息
0 项与 Cytovia Therapeutics, Inc. 相关的专利(医药)
登录后查看更多信息
1
项与 Cytovia Therapeutics, Inc. 相关的文献(医药)Cells
Derivation and Preclinical Characterization of CYT-303, a Novel NKp46-NK Cell Engager Targeting GPC3
Article
作者: Bensussan, Armand ; Cerutti, Martine ; Arulanandam, Antonio ; Chang, Hao-Ming ; Lin, Liang ; Mandelboim, Ofer ; Kadouche, Jean ; Li, Wei ; Teper, Daniel ; Choblet, Sylvie ; Gao, Peng ; Rath, Armin
Glypican-3 (GPC3) is an oncofetal antigen that is highly expressed in multiple solid tumors, including hepatocellular carcinoma, and is barely expressed in adult normal tissues except the placenta. NKp46 activation receptor is expressed in all-natural killer (NK) cells, including tumor-infiltrating NK cells. FLEX-NKTM is a platform for the production of tetravalent multifunctional antibody NK cell engagers (NKE). CYT-303 was designed using the FLEX-NK scaffold, incorporating a novel humanized NKp46 binder that does not induce NKp46 internalization and a humanized GPC3 binder that targets the membrane-proximal lobe to mediate NK cell-redirected killing of HCC tumors. CYT-303 shows sub-nanomolar binding affinities to both GPC3 and NKp46. CYT-303 was highly potent and effective in mediating NK cell-redirected cytotoxicity against multiple HCC tumor cell lines and tumor spheroids. More interestingly, it can reverse the dysfunction induced in NK cells following repeated rounds of serial killing of tumors. It also mediated antibody-dependent cellular phagocytosis (ADCP) and complement-dependent cytotoxicity against GPC3-expressing HCC tumors. In vivo, CYT-303 showed no toxicity or cytokine release in cynomolgus monkeys up to the highest dose (60 mg/kg), administered weekly by intravenous infusion for 28 days. These results demonstrate the potential of CYT-303 to be a safe and effective therapy against HCC.
53
项与 Cytovia Therapeutics, Inc. 相关的新闻(医药)2026-02-17
·生命科学
导 读
近年来,肿瘤治疗领域中抗体药物的研发进展迅速。在临床需求、基础研究和工程技术的共同推动下,抗体药物朝着机制创新、功能融合的方向演进,双特异性抗体(双抗)、三特异性抗体(三抗)和抗体药物偶联物(ADC)药物等新型多功能抗体疗法涌现。这些药物不再局限于单一靶点和抗体本身杀伤力,而是通过多靶点协同、精准递送细胞毒性药物等方式,提升肿瘤的精准强效杀伤效果。2025年,双抗/三抗与ADC药物相关技术平台持续优化,包括T细胞衔接器、新型连接子和新一代毒素分子等;临床在研靶点布局逐步差异化,适应证研发重点向实体瘤治疗与一线治疗拓展,并更多尝试联合用药;全球研发管线稳步扩张,中美两国成为主要创新中心。然而,药物疗效、耐药性和毒性控制仍是当前面临的主要挑战。本文梳理了2025年双抗/三抗与ADC药物在靶点选择、技术平台、临床进展、市场格局和产业生态等方面的关键进展,并展望了领域未来发展态势。
多功能抗体疗法的组合演进与突破——2025年双抗/三抗与抗体偶联药物发展态势
李伟,刘樱霞,陈赟,赵若春,王玥*(中国科学院上海生命科学信息中心,中国科学院上海营养与健康研究所,上海 200031)
抗体药物是一类高度靶向的生物制剂,能够通过特异性识别肿瘤细胞表面或肿瘤微环境中的抗原表位,实现对肿瘤的定向干预,显著区别于传统化疗的非选择性杀伤,在提升疗效的同时有效降低对正常组织的损伤。近年来,随着对抗肿瘤机制的深入理解及蛋白质工程技术的持续突破,传统单克隆抗体不断被改造升级,衍生出以双特异性抗体(双抗)、三特异性抗体(三抗)和抗体药物偶联物(antibody-drug conjugate, ADC)药物为代表的新型多功能抗体。这两类药物通过机制创新,显著拓展了抗体在难治性、复发性及实体瘤等复杂临床场景中的应用潜力。2025年,该领域延续高速发展态势,全球研发管线持续扩容,市场规模快速增长,技术迭代与产业化进程不断提速,深刻重塑肿瘤靶向治疗与免疫治疗格局;全球研发呈现中美双极引领态势,技术平台化竞争成为新焦点。本文将系统梳理多特异性抗体与ADC在肿瘤治疗中的技术演进、临床进展及产业生态,为把握下一代抗体药物的发展趋势提供参考。
1. 抗体药物机制持续创新升级
传统单克隆抗体只能靶向单一抗原或信号通路,在应对肿瘤异质性、免疫逃逸导致的耐药、杀伤力不足及治疗窗口窄等问题时效果有限。为突破这些瓶颈,研究人员尝试多种功能叠加、联合、嫁接的策略,例如将两个抗体或抗体与化疗药联合使用。该方式虽在一定程度上提升了疗效,但仍面临药代动力学不匹配、给药复杂、毒性叠加和成本高等挑战。为此,研究人员进一步在单个抗体分子中整合多种功能,催生了双抗/三抗与双抗/三抗与ADC等新型结构(图1)。双抗/三抗可同时结合两个或三个靶点,能招募免疫细胞直接杀伤肿瘤,或同时阻断多条促癌信号通路,通过协同作用增强抗肿瘤效应并减少耐药[1]。ADC药物则利用抗体作为载体将高毒性药物精准递送至肿瘤细胞,高效杀伤靶细胞并借助“旁观者效应清除邻近的抗原低表达癌细胞,实现不依赖免疫细胞的肿瘤高效杀伤,有效应对肿瘤异质性引起的耐药,同时减少对正常组织的毒性[2]。
近年来,抗体工程技术陆续突破,促进以双抗/三抗与ADC药物为代表的多功能抗体药物研发不断升级迭代,如CrossMab等技术解决了双抗组装难题,定点偶联技术等提升了ADC的均一性和稳定性,进而推动抗体药物不断从单一功能分子向多靶点、多功能集成方向演进,从温和调控向强效杀伤转变,实现对肿瘤微环境更精细、多维协同的干预与高效清除,为难治性、复发性以及实体瘤等提供了全新的治疗思路。另外,抗体药物的形式也在持续革新,分子内更进一步机制融合(如多特异性抗体、泛偶联抗体、双特异性ADC)与分子间联合用药成为下一代创新的两大核心路径,已在临床前和早期临床研究中验证其协同增效潜力,尤其在克服免疫抑制微环境、延缓耐药和扩大治疗窗口方面表现突出[3]。
图1 组合抗体的发展与衍生
1.1 多特异性抗体趋向小型化、高阶特异性、多功能协同
多特异性抗体创新策略主要基于结构形式创新与靶点组合探索。2025年,其在抗体结构设计、新兴靶点应用、靶点组合方式探索等方面均有突破,催生出多种新机制、新功能、疗效更强的新型多特异性抗体[4]。
(1)抗体结构形式向小型化方向发展
小型化与功能精细化是双抗药物研发的重要趋势。非免疫球蛋白G(IgG)样的小型化双抗,凭借更小的分子量、更强的肿瘤组织渗透性以及更低的免疫原性等优势,受到日益广泛的关注,单链可变片段(single chain fragment variable, scFv)、纳米抗体(nanobody)等均属这类抗体[5]。基于scFv,研究人员构建了双特异性T细胞衔接器(bispecific T-cell engager, BiTE)类的双抗药物。这类药物通过同时结合T细胞识别位点与肿瘤细胞特异性抗原,将免疫细胞直接桥接至肿瘤细胞上,精准激活抗肿瘤免疫反应,进而高效地杀伤肿瘤细胞[6]。其在血液系统恶性肿瘤以及部分实体肿瘤的治疗中展现出了显著的疗效,已成为当前的研发热点。而由此衍生的三特异性或四特异性T细胞接合器(T-cell engager, TCE)以及NK细胞衔接器(NK-cell engager, NCKE)也已进入临床试验阶段(表1),旨在衔接树突状细胞等其他免疫细胞的药物也正在研发中[7]。与此同时,基于纳米抗体构建的多特异性纳米抗体,在肿瘤治疗领域呈现出了卓越的应用价值与广阔的发展前景,双特异性纳米抗体erfonrilimab等多种相关治疗药物已进入临床III期验证阶段。
表1基于scFv的细胞衔接器临床在研产品
接合器类型
抗体形式
代表性药物
临床阶段
研发机构
靶点
适应证
T细胞接合器
BiTE
IgG样
Tarlatamab
上市
美国安进、百济神州
CD3×DLL3
小细胞肺癌
scFv
Tebentafusp
上市
英国Immunocore等
CD3×gp100
葡萄膜黑色素瘤
纳米抗体
IMC-C103C
I/II期
瑞士罗氏等
MAGEA4×CD3
实体瘤
三特异性TCE
Ramantamig
III期
美国强生
BCMA×CD3
×GPRC5D
多发性骨髓瘤
四特异性TCE
GNC-035
I/II期
百利天恒
CD3×PD-L1
×4-1BB×ROR1
慢性淋巴细胞白血病等
NK细胞接合器
双特异性NCKE
CYT-303
I/II期
美国Cytovia Therapeutics等
GPC3×NKp46
肝细胞癌
三特异性NCKE
Bexatamig
II期
法国Innate Pharma
CD123×NKp46
×CD16
急性髓系白血病等
四特异性NCKE
IPH6501
I/II期
法国赛诺菲等
CD16a×CD20
×IL-2Rβ×NKp46
B细胞淋巴瘤
注:表格根据医药魔方NextPharma数据、NMPA、FDA、EMA、Antibody Society数据归纳整理,统计日期为2025年12月8日。
(2)靶向策略创新拓展更复杂高效的肿瘤杀伤机制
多特异性抗体研发的核心在于靶点的选择与组合策略。通过精准筛选高价值靶点并系统性设计靶向组合,可有效整合多种抗肿瘤机制,开发出疗效更强、适应证更广的新型抗体药物,填补未满足的临床需求。
在单靶点选择上,双抗呈现核心靶点聚焦、多元靶点布局并重的特征(表2)。多数采用经单抗验证的成熟靶点,如T细胞表面抗原CD3、免疫检查点PD-1/PD-L1、共刺激分子4-1BB等免疫调节靶点最为热门;其次为肿瘤特异性抗原(如BCMA、CD19)及信号通路驱动因子(如EGFR、HER2)。同时,GPRC5D、CLDN18.2等新兴肿瘤抗原和微环境因子也逐步纳入多特异性抗体设计,拓宽靶向谱系。
双靶点组合方面,策略主要基于功能协同机制(图2)。一是T细胞重定向(如CD3×肿瘤抗原),引导T细胞精准杀伤,是最为成熟的双抗靶点组合类型。二是双重信号通路抑制(如EGFR×c-MET),用于应对免疫逃逸,增强抑瘤效果。三是以PD-1/PD-L1为核心的免疫协同调控,也是目前研发重点,包括联合其他免疫检查点(如PD-1×LAG-3)、共刺激分子(如PD-1×4-1BB)、肿瘤抗原(如PD-1×EGFR)或抗血管生成因子(如PD-1×VEGF),分别实现免疫激活与抑制解除、信号阻断、微环境重塑的协同,显著提升治疗效力[8]。
图2双抗药物的作用机制及靶点组合
表2双抗药物Top10单靶点、Top20靶点组合的临床在研情况
Top10靶点
在研数量
Top20靶点组合
在研数量
代表性药物
临床阶段
研发机构
适应证
CD3
123
CD3×BCMA
12
Linvoseltamab
上市
美国再生元
多发性骨髓瘤
CD3×CD19
12
Blinatumomab
上市
日本安斯泰来制药、百济神州、美国安进
急性淋巴细胞白血病
CD3×CD20
12
Odronextamab
上市
美国再生元
弥漫性大B细胞淋巴瘤、滤泡性淋巴瘤
CD3×EGFR
7
SMET-12
II期
时迈药业
三阴性乳腺癌、食管鳞状细胞癌
CD3×CLDN18.2
6
QLS31905
III期
齐鲁制药
胰腺癌
CD3×PSMA
6
GSK5458514
I/II期
英国葛兰素史克
去势抵抗前列腺癌
CD3×GPRC5D
5
Talquetamab
上市
美国强生、丹麦Genmab
多发性骨髓瘤
CD3×HER
24
AMX-818
I/II期
美国Vir Biotechnology、法国赛诺菲
实体瘤
PD-L1
61
PD-L1×4-1BB
12
Acasunlimab
III期
丹麦Genmab
非小细胞肺癌
PD-L1×TGF-β
11
SHR-1701
上市
韩国Dong-A Pharma、恒瑞医药
胃癌、胃食管交界处癌
PD-L1×CD47
7
6MW3211
II期
迈威生物
肺癌等
PD-L1×VEGF
5
Pumitamig
III期
美国百时美施贵宝、普米斯
三阴性乳腺癌、小细胞肺癌
EGFR
48
EGFR×c-Met
18
Amivantamab
上市
美国强生、丹麦Genmab
非小细胞肺癌
EGFR×HER3
7
BL-B01D1
申请上市
美国百时美施贵宝、百利天恒
鼻咽癌
PD-1
40
PD-1×VEGF
6
Ivonescimab
上市
康方生物、英国Summit Therapeutics
非小细胞肺癌
PD-1×CTLA-4
5
Cadonilimab
上市
康方生物
宫颈癌等
4-1BB
39
PD-L1×4-1BB
12
Acasunlimab
III期
丹麦Genmab
非小细胞肺癌
4-1BB×CLDN18.2
3
PM1032
I/II期
吉凯基因、普米斯
实体瘤
HER2
23
HER2双表位
8
Zanidatamab
上市
爱尔兰爵士制药、百济神州
胆道癌
CD47
22
PD-L1×CD47
7
6MW3211
II期
迈威生物
肺癌等
CD47×CLDN18.2
4
Spevatamig
II期
美国凡恩世制药
实体瘤
TGF-β
21
PD-L1×TGF-β
11
SHR-1701
申请上市
韩国Dong-A Pharma、恒瑞医药
胃癌、胃食管交界处癌
PD-1×TGF-β
4
TQB2868
III期
正大天晴
胰腺导管癌
c-Met
20
EGFR×c-Met
18
Amivantamab
上市
美国强生、丹麦Genmab
非小细胞肺癌
CD20
17
CD3×CD20
12
Mosunetuzumab
上市
瑞士罗氏、美国渤健
滤泡性淋巴瘤
(3)多特异性靶向进一步增强机制协同
多特异性抗体正从双抗快速向三抗、四特异性抗体(四抗)等高阶形式拓展,追求更强的机制协同与功能整合[9]。三抗及更高阶抗体能同时识别多个抗原表位,基于AND、OR及NOT等布尔逻辑,多特异性抗体在单一分中精准集成多种抗体功能模块,如阻断肿瘤信号通路、桥接T细胞与肿瘤细胞、解除免疫抑制、激活共刺激信号或调控肿瘤微环境。这种设计使多特异性抗体能实现多信号通路的精确调控,展现出优异的协同效应。然而,随着特异性增加,多特异性抗体的分子结构更复杂,工程化难度呈指数级上升,面临结构稳定性、生产工艺及免疫原性等巨大挑战,需在功能增益与开发风险间取得平衡。
自2021年以来,三抗研发显著提速,已成为下一代抗体药物的重要方向。目前临床候选药物探索了多样化的机制组合路径,例如,BCMA×CD3×GPRC5D实现信号抑制与T细胞招募双重作用;CD3×DLL3×DLL3融合免疫检查点阻断与T细胞激活;PD-L1×TGF-β×VEGF则整合免疫调节、信号通路抑制及抗血管生成三大机制。其中,已有包括Ramantamig在内的两款三抗进入III期临床试验。在三抗初步探索的同时,四抗通过靶向四个抗原表位,进一步拓展了多维协同的治疗潜力,在靶向精度与疗效强度方面更具优势,美国Opko Health的MDX2003等部分四抗已进入早期临床验证阶段。1.2 各组分迭代推动ADC药物干预机制更多元、可控
ADC药物主要由抗体载体、连接子和有效载荷三个核心组分构成。其中,抗体决定靶向范围,有效载荷决定杀伤强度与抗癌机制,二者共同构成ADC药物创新迭代的基础;而连接子设计与偶联方式则直接影响药物的稳定性及药代动力学特性。当前ADC研发的核心方向,正是围绕这三大组分的系统性优化与创新(图3)。2025年,ADC药物在新型靶点抗体开发、抗体结构工程化改造、新型载荷探索、条件响应型连接子设计以及位点特异性偶联技术等方面均取得显著突破,整体正朝着更精准、更高效、更安全的方向加速演进,双载荷、多特异、条件激活等高阶ADC药物是未来研发新趋势[10]。
图3抗体偶联药物各要素多元化偶联示意图
(1)抗体载体趋向精准化与多功能化
抗体载体是ADC药物的核心组分,通常为单克隆抗体或其工程化片段,负责特异性识别肿瘤表面抗原,实现细胞毒性载荷的精准递送。作为ADC药物创新的关键要素之一,抗体载体正通过靶点拓展与结构优化驱动药物迭代。一方面,靶点谱系从HER2、TROP2等经典肿瘤相关抗原延伸至PD-L1等免疫检查点,并突破仅能靶向高表达抗原的限制,向低表达肿瘤拓展。例如,ADC药物Enhertu凭借强旁观者效应,在HER2低表达乳腺癌和胃癌中仍发挥显著疗效,开创了ADC药物治疗低抗原表达肿瘤的范式。另一方面,抗体结构持续革新,如通过Fc功能沉默减少非特异性免疫激活;采用scFv、纳米抗体等小型化设计提升实体瘤穿透力和对隐蔽表位的结合能力[11];发展双/三特异性设计以增强肿瘤识别广度与特异性[12](表3)。其中,双特异性ADC(bispecific ADC)备受关注,通过融合双抗的多通路协同调控能力与ADC的高效细胞毒作用,相比传统单抗ADC药物展现出更强的靶向性和抗肿瘤效力,已成为多特异性抗体与ADC技术机制互补、功能融合的重要创新方向。
表3多元抗体形式的ADC药物临床在研情况
抗体形式
数量
代表性
药物
临床阶段
研发机构
靶点
适应证
双特异性ADC
48
BL-B01D1
申请上市
美国百时美施贵宝、百利天恒
EGFR×HER3
鼻咽癌
三特异性ADC
3
HMPL-A251
I/II期
和黄医药
HER2×PI3K
×PIKK
实体瘤
纳米抗体ADC
1
MHB042C
I/II期
明慧医药
c-Met
实体瘤
双特异性纳米抗体ADC
3
JSKN-016
II期
康宁杰瑞
HER3×TROP2
非小细胞肺癌等
(2)载荷多元化与泛偶联拓展开辟多元抗肿瘤机制
ADC药物的有效载荷多为强效细胞毒性小分子,经抗体递送至肿瘤细胞后释放并发挥杀伤作用。作为ADC创新的另一核心,有效载荷正从传统毒素向多元化、功能化方向演进。
当前创新主要体现在三方面,其一,开发及优化微管抑制剂和DNA损伤剂等经典毒素,通过结构修饰提升效力、改善药代动力学。其二,拓展至免疫调节剂等非细胞毒性载荷,催生“抗体+X”泛偶联新型偶联药物,包括抗体-免疫刺激剂偶联物、抗体-降解剂偶联物、抗体-寡核苷酸偶联物、抗体-光敏剂偶联物等多种新型偶联药物[13](表4)。该策略突破了传统ADC药物对强效细胞毒素杀伤的依赖,而是通过免疫激活、靶蛋白降解、基因沉默等多元化机制发挥抗肿瘤作用,在降低系统性毒性的同时,有效突破“不可成药”靶点限制,显著拓宽可干预靶点范围与治疗路径。其中,抗体放射性核素偶联(antibody radionuclide conjugates, ARC)药物凭借诊疗一体化优势进展最为迅速,已成为ADC药物的重要补充。鉴于先前上市的该类产品疗效不达预期,目前鲜少在临床使用。近年来ADC药物的有效应用推动了新型ARC的研发(如基于⁸⁹Zr、⁶⁴Cu、¹⁷⁷Lu等核素的候选药物),100余款候选药物处于临床阶段。其三,发展双载荷策略,即在同一抗体上偶联两种不同机制的毒素以协同增效、延缓耐药[14],如信达生物的IBI3020和康弘药业的KH815已进入实体瘤适应证的Ⅰ期临床试验;而结合双特异性与双载荷的新型ADC药物正处于临床前探索阶段,有望通过双载荷实现对肿瘤细胞的双重打击,同时借助双特异性增强靶向精准性,如多禧生物开发的双抗双载荷ADC药物 DXC-018正在申报临床试验。
表4“抗体+X”新型偶联抗体临床在研情况
抗体偶联药物
作用机制
数量
代表性
药物
临床阶段
靶点
适应证
抗体放射性核素偶联药物
核素辐射杀伤并成像
111
89Zr-TLX250
申请上市
CAIX
实体瘤
抗体光敏剂偶联(antibody-photosensitizer conjugate, APC)药物
光照激活可控杀伤
2
Cetuximab Saratolacan
上市
EGFR
头颈部癌
抗体免疫刺激剂偶联(immunostimulatory antibody conjugates, ISAC)药物
激活肿瘤免疫反应
7
BPT567
I/II期
PD-1
×IL-18
实体瘤
抗体寡核苷酸偶联(antibody oligonucleotide conjugate, AOC)药物
沉默致癌基因
1
TAC-001
I/II期
TLR9
×CD22
实体瘤
抗体降解剂偶联(degrader-antibody conjugate, DAC)药物
选择性降解靶点蛋白
1
BMS-986497
I期
CRBN
×CD33
×GSPT1
白血病等
前药抗体药物偶联(probody-drug conjugate, PDC)药物
条件性激活抗体药物
1
Praluzatamab Ravtansine
II期
CD166
三阴性乳腺癌等
(3)连接子与偶联技术创新提升ADC药物稳定性
ADC药物的连接子是偶联抗体载体与有效载荷的关键桥梁,连接子的化学结构及其与抗体载体、载荷的连接方式直接影响ADC药物在体内的稳定性、药代动力学行为、肿瘤内药物释放效率及整体治疗窗口。相较于近年来抗体和载荷的迅速创新,连接子及偶联策略发展相对滞后,面临类型有限、适配性不足等挑战。当前研究聚焦于开发更智能、更可控的连接系统:在连接子设计方面,可裂解型连接子因能在肿瘤微环境中特异性释放载荷而成为主流,占比超70%,进一步细分为pH敏感型、酶敏感型、还原敏感型等多种触发类型;在偶联技术方面,已从早期的随机偶联逐步转向定点偶联,显著提升药物-抗体比(DAR)的均一性与可控性。目前,糖工程偶联、非天然氨基酸插入、酶催化偶联等多种定点偶联平台已进入临床验证阶段,为下一代高均一性、高稳定性ADC药物的开发奠定技术基础[15]。1.3 抗体新疗法开发应对疗效、安全与耐药挑战
双抗/三抗与ADC药物在临床应用中仍面临免疫毒性、脱靶效应和耐药性等核心挑战。当前有多款ADC药物因脱靶毒性(如Ifinatamab deruxtecan因间质性肺病暂停)及双抗因靶点选择不当(如KN046胰腺癌Ⅲ期未达OS终点)而失败,因此,平衡疗效与安全性是后续抗体疗法研发的重要方向。近年来,新型抗体的构建已取得一系列突破,包括开发了条件激活型抗体等,并进行了跨界融合的尝试,通过DNA/mRNA体内原位合成抗体技术以基因疗法的形式实现体内抗体治疗,有望实现疗效、安全性与可及性的精准平衡。
(1)条件性激活抗体实现空间精准释药
双抗/三抗易因过度激活免疫细胞引发细胞因子释放综合征或神经毒性[16],而ADC药物常因载荷脱靶释放以及载荷弥散的旁观者效应导致骨髓抑制、肝毒性等系统性不良反应[17]。预防用药或剂量调整等现有管理手段难以根治毒性,且可能限制药物暴露水平、削弱疗效。更根本的解决路径在于实现抗体药物在肿瘤微环境中的特异性激活,使其仅在病灶部位发挥功能,而在正常组织中保持沉默,从而增强抗体靶向的空间精准性,降低毒性副作用。当前策略一是开发前药抗体(Probody),利用肿瘤微环境中高表达的蛋白酶选择性切割掩蔽肽,局部暴露抗原结合位点,已有1款前药抗体偶联药物进入II期临床;二是构建基于微环境理化特征(如pH值、ATP浓度等)响应的抗体[18],如日本中外制药的Switch Antibody平台基于ATP梯度调控CD137抗体活性实现了药物高靶向性,其候选药STA551已进入早期临床。
A1:前药抗体的结构示意图;A2、A3:前药抗体的作用机制;B:ATP浓度响应型抗体的作用机制。
图4新型抗体的作用机制
(2)抗体体内合成模式提升安全性与肿瘤可及性
传统抗体药物作为外源性蛋白,存在免疫原性、实体瘤穿透差及生产工艺复杂等问题。为突破瓶颈,研究聚焦两大方向:一是开发天然全人源抗体,通过直接克隆人体B细胞抗体基因,最大限度保留天然序列,显著降低免疫原性,兼具高亲和力与特异性;二是发展DNA/mRNA编码的体内合成抗体技术,通过递送核酸载体在患者体内原位表达双抗,规避大规模生产难题,减少非人源修饰,有望降低免疫原性,并通过持续表达改善肿瘤内分布与靶向可及性(图5)。目前全球已有3款DNA编码和6款mRNA编码双抗进入临床,初步验证了该策略的可行性,成为抗肿瘤治疗中备受关注的抗体替代路径。
图5基因疗法体内合成抗体治疗肿瘤
2. 临床适应证拓展与治疗模式革新
双抗和ADC药物的临床应用突破正重构多个癌种的治疗格局:适应证从血液瘤拓展至实体瘤不同瘤种,治疗窗口拓宽;治疗线迅速从后线治疗向更前线推进,提升治愈可能性;联合治疗构建协同新范式,破解耐药难题。2.1 适应证向实体瘤与前线治疗快速拓展
双抗和ADC药物的临床应用重心已经从血液肿瘤逐步延伸并加速迈入实体瘤治疗,非小细胞肺癌、胃癌、乳腺癌、尿路上皮癌等成为研发热点,相关候选药物在临床管线中占比持续攀升。由于ADC药物展现出强大的泛瘤种治疗潜力,适应证已从HER2阳性乳腺癌扩展至HER2低表达乳腺癌、胃癌、胰腺癌、非小细胞肺癌等多种实体瘤,甚至向“不限癌种”的泛肿瘤化疗法迈进。伴随疗效验证,双抗和ADC药物正从三线、二线治疗加速前移至一线、新辅助乃至辅助治疗阶段,逐步从姑息走向潜在治愈。
根据医药魔方NextPharma、NMPA、FDA、EMA、Antibody Society数据整理。
图6多特异性抗体、抗体偶联药物临床及上市产品肿瘤适应证布局
2.2 联合治疗构建多维协同新模式发挥效能
为克服单药耐药及实体瘤免疫抑制微环境等瓶颈,联合治疗已成为抗体药物临床开发的核心策略之一。其核心在于通过机制互补实现协同增效,推动抗体药物发挥更持久、更深度的抗肿瘤效应。其中,ADC药物与免疫检查点抑制剂联用是一个重要的探索方向。例如,ADC药物联合免疫检查点抑制剂(如PD-1/PD-L1抗体)可利用ADC药物诱导的免疫原性细胞死亡,增强肿瘤免疫原性,从而增敏免疫治疗;2023年,PD-1和ADC药物联合疗法(Padcev+Keytruda)在尿路上皮癌一线治疗中显著改善生存获益,推动该方案成为标准疗法,标志着ADC药物迈入联合治疗时代。此外,双抗/三抗与化疗联用可增强肿瘤血管通透性,促进药物浸润,在实体瘤一线治疗的临床试验中取得积极数据[19];ADC药物与靶向药、溶瘤病毒等联合亦在积极探索中。这些多维度组合旨在同步攻击肿瘤细胞、重塑微环境、逆转免疫耗竭,系统性破解实体瘤治疗中的渗透障碍与免疫逃逸难题。3. 多功能抗体机制创新转化为应用价值
双抗/三抗与ADC药物已实现从前沿探索性技术向成熟产业平台的质的飞跃,其不仅凭借明确的临床价值革新了疾病治疗实践,更以强劲的市场驱动力成为生物医药领域的核心增长动力。在全球范围内,超430项多特异性抗体及近500项ADC药物的临床管线呈现规模化布局,且已有数十款相关药物成功获批上市,这充分证实了其临床有效性与应用可行性。以Enhertu年销售额达37.5亿美元为典型的商业显著成果,更凸显了此类创新疗法在满足未被满足的临床需求的同时,具备创造巨大商业回报的核心潜力。技术成熟度的提高以及临床价值与商业价值的双重实现,促使双抗/三抗与ADC药物的研发活动迈向系统化产业布局。3.1 多功能抗体管线占比持续上升
多特异性抗体与抗体偶联药物已成为全球抗肿瘤创新药研发的热点,抗体多功能融合的优势日益凸显。据医药魔方NextPharma以及各国家/地区药监机构、临床登记平台、新闻资讯等数据(统计日期为2025年12月8日),截至2025年12月,多特异性抗体和抗体偶联药物分别占全球活跃抗肿瘤抗体新药管线的26.45%和30.21%,且占比持续上升(图7)。从细分类型看,多特异性抗体以双抗为主导,并加速向三抗、四抗等高阶形式拓展;ADC药物仍是抗体偶联药物主流,同时正延伸至抗体-免疫调节剂偶联物等新型偶联类型。从地域分布看,中美两国合计贡献超70%的在研项目,是全球研发的核心力量;其中,中国在双抗与ADC药物领域的临床管线数量均居全球首位,多功能抗体疗法已成为驱动本土创新药发展的关键引擎。
图7抗体抗肿瘤创新药临床管线的类型分布及中美占比
3.2 获批加速,市场规模爆发式增长
双抗与ADC药物获批上市数量与市场规模激增,显示出抗体药物甚至是创新药整体研发的结构升级与重心转移。二者获批节奏显著加快,两类药物的获批占比逐年攀升(图8)。截至2026年1月,全球共批准20款双抗(17款抗肿瘤)创新药(未计入2025上市的复方药amivantamab SC,退市后重新上市的Catumaxomab仅在2025年计数一次)及21款ADC抗肿瘤创新药(包含1款抗体光敏剂偶联药物,不包括印度仿制药)上市,其中2025年获批2款双抗(表5)和4款ADC药物(表6),合计获批占抗体药物近半数,2026年1月也有1款双抗上市。另有多款药物处于上市审评及临床试验Ⅲ期阶段,预计将进一步引发上市热潮。这两类新型抗体药物凭借其具有颠覆性的疗效,展现出极强的商业转化潜力,市场规模呈爆发式增长态势。2024年,全球ADC药物与双抗药物的市场规模均超过130亿美元,多款药物成为销售额逾10亿美元的重磅药物,其中包括6款ADC药物,如Enhertu(销售额达37.5亿美元)、Kadcyla、Adcetris、Padcev、Polivy、Trodelvy,以及1款双抗药物Blincyto。这批具有里程碑意义的创新药物及临床研究成果,深刻变革了多种癌症的治疗格局,显著拓展了靶向治疗的范围。
图8全球抗体抗肿瘤创新药获批年度数量趋势
表5 2025、2026年全球获批上市的3款肿瘤双抗创新药
商品名
研发机构
靶点
适应证
首批国家
/年份
Lynozyfic
美国再生元制药
BCMA×CD3
多发性骨髓瘤
欧盟/2025
Removab
凌腾医药
EpCAM×CD3
肿瘤恶性腹水
中国/2025再上市
retlirafusp alfa
恒瑞医药
PDL1×TGF-β
胃癌等
中国/2026
表6 2025年全球获批上市的4款肿瘤ADC创新药
商品名
研发机构
靶点
获批适应证
首批国家
/年份
Emrelis
美国艾伯维
c-Met
非鳞状非小细胞肺癌
美国/2025
艾维达
恒瑞医药
HER2
非小细胞肺癌
中国/2025
舒泰莱
科伦博泰
HER2
HER2阳性乳腺癌
中国/2025
美佑恒
乐普生物
EGFR
鼻咽癌
中国/2025
3.3 中美两国引领全球创新
双抗/三抗与ADC药物已成为全球抗体药物竞争的战略高地。美国凭借源头创新优势,在首创靶点、新型载荷、偶联平台及机制研究方面仍处领先地位,上市药物数量亦位居全球之首,截至2026年1月已获批12款ADC和9款双抗药物。中国则依托高效的工程化能力和快速临床转化体系,紧抓此类药物组分模块化、可组合实现创新的研发特点,实现快速追赶。截至2025年,中国双抗与ADC药物临床管线均占全球45%以上,2026年1月已有5款ADC和5款双抗药物获批上市,多款产品进入III期或上市审评阶段。以TROP2-ADC、CD3×BCMA双抗等为代表的产品频频达成海外授权(如百利天恒GNC-035、康方生物Cadonilimab等),彰显国际认可度。尽管整体获批数量仍落后于美国,但中国在该赛道的创新速度、平台成熟度与出海能力已显著缩小差距,成为全球多功能抗体研发格局中的重要一极。4. 展望
双抗/三抗与ADC药物作为当前抗体疗法创新的核心方向,其发展已不仅体现为分子结构的迭代,更深入至技术底层、功能边界与治疗逻辑的系统性重构。未来,随着数据驱动抗体的理性设计、抗体功能拓展与集成的创新以及抗体体内表达技术的进步,抗体疗法将超越双抗与ADC的现有形式,向结构更复杂、功能更多元、作用机制更协同的方向演进。这一趋势有望催生更丰富的多功能抗体疗法,拓宽治疗窗口,为更多难治性肿瘤患者提供高效、广谱且精准的治疗选择。
首先,研发模式加速向数据驱动与理性设计转型。人工智能与多组学技术深度融合,显著提升了靶点发现的精准度与候选分子的优化效率。通过整合转录组、蛋白质组及空间组学数据,研究者可识别更具治疗价值的共表达抗原组合;利用深度学习模型预测抗体-抗原结合构象、载荷释放动力学及连接子稳定性,大幅缩短从概念到临床候选物的研发周期,并降低后期失败风险。这种以计算模拟先行、实验验证跟进的模式,已成为提升ADC与多特异性抗体成药性的关键支撑。
其次,抗体分子功能持续拓展与集成。一方面,药物形式已突破传统的双抗与ADC的范畴,向多特异性抗体、双载荷乃至多载荷ADC、双抗型ADC等复杂结构延伸,体现了一药多能的协同治疗理念。另一方面,与非经典功能模块嵌合正在进一步拓宽抗体功能边界。抗体骨架正被重构为通用载体,可整合凝集素、酶、细胞因子等功能模块,替换单抗其中一个抗原结合域,衍生出类似双抗的抗体偶联蛋白新形态,实现免疫调控、基质降解或糖免疫检查点阻断等非细胞毒性作用。例如,抗体-凝集素嵌合体(AbLecs)通过靶向肿瘤表面糖链,开辟了干预糖免疫的新路径,标志着抗体靶向范围从蛋白质扩展至糖生物学层面。
另外,生产与递送方式亦面临革新。mRNA/DNA编码抗体技术通过体内原位表达,有望解决复杂抗体的大规模生产难题,并实现长效、局部给药,提升安全性与可及性。尽管尚处早期,但该技术代表了从体外制造、全身输注向体内按需合成的根本转变。
收稿日期:2026-01-09;修回日期:2026-02-02
基金项目:国家科技重大专项“慢病防治科技情报与战略研 究”(2023ZD0509601)
*通信作者:E-mail:wangyue@sinh.ac.cn
王玥,中国科学院上海营养与健康研究所生命科学信息中心研究馆员,上海地区优秀科技情报工作者。主要从事干细胞与再生医学、生殖与发育及生命健康领域的情报研究,参与国家、上海市、中国科学院多项政策规划制定、重大项目立项的战略研究工作。主持国家自然科学基金项目、上海市软科学项目及中国科学院项目10余项,发表论文30余篇,主编专著1部,参编专著20余部。参与工作获多项华东及上海市科技情报成果奖。
参考文献
[1] Buyukgolcigezli I, Tenekeci AK, Sahin IH. Opportunities and challenges in antibody-drug conjugates for cancer therapy: a new era for cancer treatment. Cancers (Basel), 2025, 17: 958
[2] Crescioli S, Kaplon H, Chenoweth A, et al. Antibodies to watch in 2026. MAbs, 2026, 18: 2614669
[3] Wei Q, Li P, Yang T, et al. The promise and challenges of combination therapies with antibody-drug conjugates in solid tumors. J Hematol Oncol, 2024, 17: 1
[4] Shan KS, Musleh Ud Din S, Dalal S, et al. Bispecific antibodies in solid tumors: advances and challenges. Int J Mol Sci, 2025, 26: 5838
[5] Liu X, Le Gall C, Alexander RK, et al. Nanobody-based bispecific antibody engagers targeting CTLA-4 or PD-L1 for cancer immunotherapy. Nat Biomed Eng, 2026, 10: 39-55
[6] Fenis A, Demaria O, Gauthier L, et al. New immune cell engagers for cancer immunotherapy. Nat Rev Immunol, 2024, 24: 471-86
[7] Shapir Itai Y, Barboy O, Salomon R, et al. Bispecific dendritic-T cell engager potentiates anti-tumor immunity. Cell, 2024, 187: 375-89.e18
[8] Pearce H, Croft W, Nicol SM, et al. Tissue-resident memory T cells in pancreatic ductal adenocarcinoma coexpress PD-1 and TIGIT and functional inhibition is reversible by dual antibody blockade. Cancer Immunol Res, 2023, 11: 435-49
[9] Goebeler ME, Stuhler G, Bargou R. Bispecific and multispecific antibodies in oncology: opportunities and challenges. Nat Rev Clin Oncol, 2024, 21: 539-60
[10] Tsuchikama K, Anami Y, Ha SYY, et al. Exploring the next generation of antibody-drug conjugates. Nat Rev Clin Oncol, 2024, 21: 203-23
[11] Li H, Zhou Q, Cao N, et al. Nanobodies and their derivatives: pioneering the future of cancer immunotherapy. Cell Commun Signal, 2025, 23: 271
[12] Gu Y, Wang Z, Wang Y. Bispecific antibody drug conjugates: making 1+1>2. Acta Pharm Sin B, 2024, 14: 1965-86
[13] Izzo D, Ascione L, Guidi L, et al. Innovative payloads for ADCs in cancer treatment: moving beyond the selective delivery of chemotherapy. Ther Adv Med Oncol, 2025, 17: 17588359241309461
[14] Journeaux T, Bernardes GJL. Homogeneous multi-payload antibody-drug conjugates. Nat Chem, 2024, 16: 854-70
[15] Dong W, Wang W, Cao C. The evolution of antibody-drug conjugates: toward accurate DAR and multi-specificity. ChemMedChem, 2024, 19: e202400109
[16]] Raje N, Anderson K, Einsele H, et al. Monitoring, prophylaxis, and treatment of infections in patients with MM receiving bispecific antibody therapy: consensus recommendations from an expert panel. Blood Cancer J, 2023, 13: 116
[17] Crombie JL, Graff T, Falchi L, et al. Consensus recommendations on the management of toxicity associated with CD3×CD20 bispecific antibody therapy. Blood, 2024, 143: 1565-75
[18]Liu H, Yong T, Zhang X, et al. Spatial regulation of cancer-associated fibroblasts and tumor cells via pH-responsive bispecific antibody delivery for enhanced chemo-immunotherapy Synergy. ACS Nano, 2025,19:11756-73
[19] Lou H, Cai H, Huang X, et al. Cadonilimab combined with chemotherapy with or without bevacizumab as first-line treatment in recurrent or metastatic cervical cancer (COMPASSION-13): A Phase 2 Study. Clin Cancer Res, 2024, 30: 1501-8
原文刊登于《生命科学》2026年第38卷第02期
《生命科学》是由中国科学院上海营养与健康研究所主办,国家自然科学基金委员会生命科学部和中国科学院生命科学和医学学部共同指导的综合性学术期刊。1988年创刊,原刊名为《生物学信息》内部发行;1992年起更名为《生命科学》,公开发行CN31-1600/Q,大16开,96页。本刊是“中文核心期刊” “中国科技核心期刊” “中国科学引文数据库来源期刊(CSCD)”。
抗体药物偶联物免疫疗法
2025-11-20
NK细胞起源于造血干细胞,依赖骨髓或胸腺微环境分化、发育成熟,是参与固有免疫应答的主要效应细胞,在杀伤肿瘤细胞时无需预先致敏,不依赖抗体与补体结合且不受主要组织相容性复合物(major histocompatibility complex,MHC)限制性。NK细胞通过与活化受体和抑制受体的结合调控正向和负向信号平衡,活化的NK细胞分泌T-bet、 EOMES(Eomesodermin)、IgG低亲和力Fcγ Ⅲ受体(CD16)、细胞因子、颗粒酶和穿孔素等介导肿瘤细胞凋亡,发挥抗体依赖的细胞介导的细胞毒性作用(antibody-dependent cell-mediated cytotoxicity,ADCC)和免疫调节作用。本文概述NK细胞抗肿瘤机制、方法和NK细胞免疫治疗的最新进展及趋势,旨为肿瘤患者的临床治疗提供思路和方法。
一、NK细胞杀伤靶细胞机制
NK细胞无需致敏直接溶解肿瘤细胞,通过不同机制介导,主要有以下几个方面。(1)穿孔素/颗粒酶途径:NK细胞释放颗粒酶和穿孔素,穿孔素直接在靶细胞膜上形成跨膜通道,增加细胞膜通透性,引起靶细胞裂解,是清除突变肿瘤细胞的一个重要途径。(2)死亡配体途径:NK细胞通常表达3种死亡配体:Fas配体(FasL)、TNF配体和TNF相关凋亡诱导配体(TRAIL),通过与肿瘤细胞表面相应死亡受体结合引起细胞凋亡。(3)细胞因子途径:NK细胞能分泌多种细胞因子,如干扰素γ(IFN-γ)、肿瘤坏死因子α(TNF-α)、白细胞介素-2(IL-2)等。IFN-γ能抑制肿瘤细胞增殖,阻断肿瘤血管形成及上调细胞MHC分子表达而刺激抗原提呈等;TNF-α活化靶细胞核酸内切酶,降解DNA,引起程序性细胞死亡;IL-2刺激NK细胞增殖,增强其杀伤活性。(4)ADCC途径:NK细胞表达的CD16与靶细胞的IgG Fc段结合,通过信号传导使其活化,进而杀伤靶细胞。IL-2和IFN-γ明显增强NK细胞的ADCC作用,而后表达Fas通过死亡配体机制诱导细胞凋亡。二、NK细胞受体与功能
NK细胞在抗肿瘤以及免疫监视中发挥至关重要的作用。NK细胞固有免疫应答的启动是由其表面抑制受体和活化受体的相互协调与平衡所调控。正常情况下,抑制受体与自身MHCⅠ类分子结合,抑制NK细胞活化;而肿瘤细胞表面MHCⅠ类分子表达降低或缺失,活化受体与配体结合激活NK细胞发挥ADCC作用及释放细胞因子。抑制受体主要包括杀伤细胞免疫球蛋白样受体(killer cell immunoglobulin-like recepter,KIR)、CD94/NKG2A等,胞内信号转导是由其胞质区的免疫受体酪氨酸抑制基序(immunoreceptor tyrosine-based inhibitory motif,ITIM)所介导,与配体结合后使ITIM发生磷酸化并募集SHP-1/2磷酸酶,抑制NK细胞活性。活化受体主要包括NKG2D和自然细胞毒受体(natural cytotoxicity receptors,NCRs)等,通过与对应衔接蛋白的免疫受体酪氨酸活化基序(immunoreceptor tyrosine-based activation motif,ITAM)相互作用来启动胞内信号转导,与配体结合后使ITAM发生磷酸化,募集Syk和ZAP-70等酪氨酸激酶,提供活化信号。NKG2D还可以通过与DAP10相结合磷酸化来激活PI3K/Grb-2信号途径。无论是活化受体还是抑制受体,都是肿瘤免疫治疗的潜在靶点。三、NK细胞过继免疫治疗
NK细胞过继免疫疗法是指将体外激活扩增的NK细胞回输到肿瘤患者体内,从而能够发挥直接或间接的肿瘤杀伤作用,在抗肿瘤治疗中发挥着越来越重要的作用,主要包括自体和同种异体NK细胞过继免疫治疗。临床使用NK细胞过继免疫治疗安全、无毒副作用,在血液肿瘤和实体瘤均有广泛应用。
NK细胞过继治疗肿瘤在临床中取得一定成果,但也存在一些问题,如NK细胞对肿瘤细胞的识别精准度不足等。嵌合抗原受体(chimeric antigen receptor)NK细胞(CAR-NK)疗法通过基因工程修饰以增强NK细胞靶向性和杀伤功能,有助于改善肿瘤免疫治疗的效果。CAR-NK在克服当前NK细胞肿瘤免疫治疗中一些缺陷的同时,还显示出优于CAR-T细胞的诸多优势:首先,NK细胞不受MHC限制和具备更多肿瘤杀伤途径,使CAR-NK细胞具有更强的肿瘤杀伤毒性和更高的靶向特异性;其次,异体NK细胞不引起GVHD,不引发细胞因子释放综合征(CRS),体内存活周期短,确保细胞治疗的安全性;再次,细胞来源广泛,包括外周血、脐带血、NK细胞系(NK-92)、人胚胎干细胞(hESC)及诱导多能干细胞(iPSC)等,可以弥补患者自身免疫细胞弱化的缺点,实现批量生产。
LI等用iPSC衍生的NK细胞制备表达NKG2D和2B4的CAR-NK细胞(NK-CAR-iPSC-NK cell),研究证实在小鼠体内其杀伤卵巢癌细胞的能力显著优于未经修饰的外周血及iPSC来源NK细胞,相较表达T细胞受体结构的CAR-NK细胞也显示出更强的杀伤能力。REZVANI教授团队利用脐血(CB)来源的NK细胞(CB-NK)制备表达CD19 CAR、IL-15和诱导型caspase 9安全开关的iC9/CAR.19/IL-15 CB-NK细胞,该细胞通过自分泌IL-15促进CAR-NK细胞自我增殖。在前期的细胞系和小鼠体内试验中证实该细胞杀伤CD19阳性慢性淋巴细胞白血病细胞和Raji细胞的能力显著优于未经转染的脐血NK细胞。2020年该研究团队应用iC9/CAR.19/IL-15 CB-NK细胞对复发难治CD19阳性非霍奇金淋巴瘤或慢性淋巴细胞白血病患者进行Ⅰ/Ⅱ期临床研究,结果显示大多数患者产生了临床响应,且未出现主要的毒性作用。CAR-NK细胞疗法采用CAR-T疗法研发思路的同时,又可以发挥NK细胞独特的生物学特性,在血液肿瘤和实体瘤治疗中表现出较大的潜力,虽然目前还处于临床研究阶段,但未来CAR-NK细胞疗法将很大可能成为肿瘤免疫治疗的一个有力策略。四、NK细胞和免疫检查点抑制剂联合疗法
2018年诺贝尔生理学或医学奖授予TASUKU HONJO和JAMES P·ALLISON,两人因在抑制消极免疫调节机制的研究中发现了新癌症疗法而获奖。免疫检查点抑制剂(immune checkpoint inhibitors,ICIs)抗体的临床应用正在颠覆癌症的治疗观念。免疫检查点是机体内存在的免疫抑制信号分子,通过调节共刺激和共抑制信号来发挥免疫调节作用。阻断NK细胞表面的免疫检查点是肿瘤免疫治疗的关键。NK细胞抑制受体也被称为检查点受体,是肿瘤免疫疗法中最具前景的治疗靶标。目前靶向程序性死亡受体/配体1(PD-1/PD-L1)和细胞毒性T淋巴细胞相关抗原-4(CTLA-4)的单克隆抗体治疗方法在临床上应用较为广泛。有研究表明活化的NK细胞表达PD-1,其阻断后显著增强NK细胞的杀瘤活性。针对NK细胞联合PD-1临床治疗非小细胞肺癌(NSCLC)的缓解率大幅提升,安全性及耐受性良好,已充分显示NK细胞与ICIs联合治疗方法的可行性和安全性。设计合理的联合治疗方案,以更大程度提高治疗效益,将开启肿瘤免疫治疗的新途径。五、NK细胞衔接器
双特异性或三特异性抗体是指以单克隆抗体结构为骨架,经过工程化改造得到靶向两个或三个肿瘤抗原或效应细胞受体的工程化抗体。与普通单克隆抗体不同,这些融合蛋白可以被设计成与多种不同的肿瘤抗原和NK受体相结合,在直接靶向肿瘤细胞的同时可有效激活NK细胞并增强其细胞毒性和细胞因子产生,赋予NK细胞治疗不同肿瘤类型的能力。CD16是目前应用最多的用于识别NK细胞的双特异或三特异性抗体的靶点。美国MD安德森癌症中心的研究显示,CB-NK结合靶向CD16a和CD30的先天细胞衔接蛋白(innate cell engager,ICE)AFM13,对于CD30+淋巴瘤细胞具有强大的抗肿瘤活性。近期,该中心在AACR会议上公布了使用CB-NK联合AFM13(CD16/CD30)治疗淋巴瘤的初步临床试验结果,患者接受AFM13联合CB-NK细胞治疗后达到100%的客观缓解率和62%的完全缓解率。Cytovia Therapeutics公司公布了iPSC衍生的NK细胞联合多特异性NK细胞衔接抗体CYT-303治疗肝细胞癌的临床前结果,CYT-303与iNK的联用在肝细胞癌模型中表现出比iNK单药疗法更积极的体外和体内抗癌活性,为治疗肝细胞癌的临床开发提供了有力支持。六、调节因子和创新生物标志物
ZHOU等发现microRNA (miRNA)是NK细胞介导的免疫监控过程中的重要调节因子。信号传导与转录激活因子3(signal transducers and activators of transcription 3,STAT3)是miR-130a的靶点,miR-130a高表达增强了NK细胞对A549细胞的杀伤能力,STAT3高表达使miR-130a诱导的NK细胞对NSCLC细胞杀伤活性失效。体外研究IL-2激活的NK-92细胞中miR-130a显著高表达,STAT3低表达,因此IL-2为进一步研究miR-130a在NK细胞免疫治疗多种癌症的作用和分子机制奠定基础。
NI等发现抑制缺氧诱导因子-1α(hypoxia inducible factor-1α,HIF-1α)能增强NK细胞活性,HIF-1α的条件性缺失导致肿瘤生长减慢,激活标志物、效应分子表达增加,细胞核因子κB(nuclear factor κB,NF-κB)途径富集;且HIF-1α低表达与人肿瘤浸润性NK细胞IFN-γ(IFNG)的高表达相关,实体瘤中丰富的NK-IL18-IFNG信号与患者总体生存率上升相关。抑制转录因子HIF-1α的靶向治疗方法有望改善NK细胞敏感性实体肿瘤的治疗策略。
YOUN等研究显示,NSCLC患者外周血中NK细胞与凝集素样氧化型低密度脂蛋白受体1多核型髓源性抑制细胞(Lox-1+PMN-MDSCs)的比值(NK cell-to-Lox-1+ PMN-MDSC ratio,NMR)可作为评估抗PD-1反应的预测生物标志物,第一轮Nivolumab治疗后应答者中NMR明显高于无应答者。通过生物信息学、计算机分析等新方法建立综合的生物标志物筛查体系可以更加全面地预测免疫检查点抑制剂疗效,选择更有可能从免疫检查点抑制剂治疗中受益的患者,从而推动肿瘤精准医学的发展。七、智能化NK细胞疗法
展望未来,NK细胞疗法将逐渐走向“通用型+货架式+定制式”的供应模式,实现NK细胞疗法的人工智能化。NK细胞来源广泛,可成为“通用型”的底盘细胞;然后经过体外基因工程修饰改造,进行大规模扩增,实现NK细胞的“货架式”供应模式;当有患者需要进行治疗时,结合生物标志物的筛查结果,在数据库中匹配最有可能产生应答的免疫细胞产品,“定制”最合适患者的治疗方案,快速地将产品复苏并提供给患者进行临床使用。可以预期,NK细胞“通用型+货架式+定制式”的供应模式正在探索免疫治疗在未来更多的可能性。八、结语
NK细胞免疫疗法毒副作用小、抗肿瘤持久、启动多重免疫应答、显著提高患者生存质量。随着CAR-NK技术、免疫检查点抑制剂和NK细胞衔接器等药物的开发应用,NK细胞疗法已逐渐成为肿瘤免疫治疗的新兴主力军。为患者制定更为精准和合理的联合免疫治疗方案是NK细胞肿瘤免疫治疗成功的关键所在。未来仍需大量的努力和临床试验研究为设计联合治疗方案提供支持,更大限度提高肿瘤治疗的效益。
贾晓周,毕业于河北医科大学,中西医结合、临床医学双学历,后于辽宁中医药大学附属医院进修,曾就职于辽宁航空航天附属医院,曾受聘于北京至道中医研究院任副院长,重庆慢性呼吸系统病防治中心会诊专家、国家生活方式医学领域专家顾问,传统武式太极拳精英传承人,世界医疗健康管理协会会员,长年从事创新性医药领域及临床诊疗技术应用学术研究工作。 目前主要从事呼吸领域相关疾病临床诊疗进展、儿童生长发育及慢性骨病中西医联合诊疗领域科研工作,国内外先进特色诊疗技术挖掘及整理。曾参加中国咳嗽诊疗指南万里行巡讲,作为“气道炎症专场”特邀专家,2018年发起“中国基层咳嗽诊疗指南万里行”活动,2020年发起“中国基层儿童咳喘病全国巡讲”活动,2021年发起“中国基层慢病规范化诊治”全国巡讲活动,2023年新冠病毒感染及其并发症的临床规范化诊治方案更新,推进基层《新冠感染咳嗽专科门诊》、《呼吸慢病专科门诊》等专科门诊机构的建立,2025年进行关于儿童生长发育及慢性骨病中西医临床最新诊疗模式进展探究,深入研究“疏木六君子汤”“清肺汤等”在呼吸及相关肿瘤领域的应用进展,进一步提升最新生物制剂相关特效雾化治疗方案相关难治性、难愈性呼吸系统疾病治疗,推进基层“气道炎症计”呼出气一氧化氮精准化气道炎症水平测定及指导相关呼吸系统疾病中西医结合治疗方案。立足于目前临床最新医学进展领域:阶梯式治疗方案、呼吸免疫治疗方案、上下气道同治治疗方案、精准化诊治治疗方案、常见病快速评估等及针对中西医结合临床一线指南推荐用药等做全面总结研究,以帮助更多的同仁完成科学、精准、规范的诊治,开展更多医疗领域学术交流会议,推进常见多发病的预防、科学的健康管理新理念。
2025-08-08
·药融圈
注:本文不构成任何投资意见和建议,以官方/公司公告为准;本文仅作医疗健康相关药物介绍,非治疗方案推荐(若涉及),不代表平台立场。任何文章转载需得到授权。
药融圈监测显示:现在全球医药融资环境有所好转。
“借壳上市”开辟新融资渠道
在医药行业融资环境严峻的2023年,成立于2002年的北京康蒂尼药业股份有限公司通过与Catalyst Biosciences合并,成功在美国纳斯达克证券交易所上市,成为境外上市备案新规生效以来首家以借壳形式获得中国证监会备案通知书并间接在纳斯达克交易所上市的企业,在尝试新的融资渠道方面走在了前列。合并后的公司名为Gyre Therapeutics。
目前,Gyre Therapeutics全球双总部分别设于美国加利福尼亚州圣地亚哥市和中国北京,在北京顺义设有研发和制造中心,在沧州设有API生产工厂,另在上海设有办公室。
Gyre深耕抗纤维化治疗,实现“自我造血”
作为一家完全整合的生物制药公司,Gyre Therapeutics在开发和商业化针对器官疾病的抗炎和抗纤维化小分子药物方面有着成功的记录,尤其专注于器官纤维化。纤维化疾病影响众多患者,存在显著的未满足医疗需求,涉及复杂的多阶段过程和多种通路机制。尽管存在许多已知和新兴的抗纤维化治疗靶点,但仅针对单一分子途径可能不足以预防、阻止或逆转纤维化。
2011年,康蒂尼药业(现为Gyre Therapeutics旗下子公司)的吡非尼酮成为首款国家药监局批准在中国用于治疗特发性肺纤维化(IPF)的药品。2014年,艾思瑞®(吡非尼酮胶囊)在中国问世,成为中国第一批获批用于治疗轻度至中度IPF的化药国家1.1类药物,并为国家医保药品目录中治疗IPF的药物。吡非尼酮是一种小分子药物,能够抑制转化生长因子-β1(TGF-β1)、肿瘤坏死因子-α及其他纤维化和炎症调节因子的合成。
据了解,艾思瑞®(吡非尼酮胶囊)在日本、欧盟、美国和中国均获得了批准,英文商品名ETUARY®。在中国,艾思瑞®已连续十年成为特发性肺纤维化(IPF)领域市场占有率第一的药品(~50%),在整个吡非尼酮市场中占到了90%以上,迄今为止已有超过15万的IPF患者接受了该药的治疗。
在IPF治疗领域,除了吡非尼酮,另一款主要治疗药物是尼达尼布,尼达尼布是一种口服小分子酪氨酸激酶抑制剂(TKI),通过抑制肺部结缔组织的增生,改善患者的呼吸功能和生活质量。2024年5月,康蒂尼药业宣布从江苏万高药业股份有限公司引进乙磺酸尼达尼布软胶囊项目(仿制药),标志着康蒂尼药业将全球唯二治疗IPF的药物全部收入囊中。2025年6月,伊妥瑞®(乙磺酸尼达尼布软胶囊)成功商业化上市,与艾思瑞®(吡非尼酮胶囊)形成“双瑞”组合,形成了肺纤维化药物治疗领域全产品线的独特优势。
据企业官网显示,康蒂尼药业另外还有一款仿制药产品,康曲欣®(马来酸阿伐曲泊帕片),阿伐曲泊帕片是批准用于慢性肝病相关血小板减少症(CLDT)和慢性原发免疫性血小板减少症(ITP)的口服血小板生成素受体激动剂(TPO-RA),康蒂尼生产并于中国销售的康曲欣®是通过一致性评价,在国家医保目录内的药物。康蒂尼药业于2021年通过与南京海纳医药科技股份有限公司的协议引入该产品,2024年6月获得上市许可,2025年3月正式投入市场。
Gyre Therapeutics是一家已经实现“自我造血”的公司,现阶段主要通过子公司康蒂尼在中国销售艾思瑞®(吡非尼酮胶囊)和仿制药产品来获得收入,据了解,艾思瑞®目前已成功覆盖中国3000多家医院和药店。2024年,艾思瑞®为公司贡献了1.05亿美元的销售额,2025年第一季度,艾思瑞®销售额为2170万美元,低于上一年同期,但仍为中国特发性肺纤维化(IPF)的市场领导者。随着康蒂尼的两款仿制药产品在今年正式推出,公司预计今年剩余时间的收入将增长,2025全年总收入预计将在1.18~1.28亿美元。
吡非尼酮:市场领导者持续拓展适应症版图
基于子公司康蒂尼药业在艾思瑞®/ETUARY®(吡非尼酮胶囊)的开发和商业化上取得的成功基础,Gyre Therapeutics当前的战略是进一步拓展现有产品的新适应症,并推进其创新药管线的开发。
对于吡非尼酮,除了特发性肺纤维化(IPF)之外,子公司康蒂尼还在中国开展了一项针对尘肺病的3期临床试验,以扩大其适应症和市场。2025年3月,公司获得了国家药品监督管理局(NMPA)对吡非尼酮新适应症临床试验申请的批准,用于治疗放射性肺损伤合并或不合并免疫性肺炎。另据公司官网显示,吡非尼酮还开展了针对皮肌炎相关间质性肺病(DM-ILD)和系统性硬化症相关间质性肺病(SSc-ILD)的3期研究,并在肾病领域开展了针对糖尿病肾病(DKD)的1期研究。
创新不止步:羟尼酮引领肝纤维化治疗新方向
F351(Hydronidone,羟尼酮胶囊)是Gyre Therapeutics在美国和中国的核心开发候选药物,是一种新型口服化学实体。羟尼酮是吡非尼酮的结构类似物,可通过抑制肝星状细胞增殖和TGF-β信号通路实现对肝纤维化的逆转。前期的临床研究显示羟尼酮能够有效逆转肝纤维化过程,并呈现出良好的安全性。摩熵医药数据显示,基于前期优良的临床研究结果,2021年3月,NMPA将羟尼酮纳入为“突破性治疗品种”,针对乙型肝炎引起的肝纤维化。
2025年5月,Gyre Therapeutics宣布羟尼酮在一项关键3期临床试验中达到了主要终点。该试验评估了羟尼酮在中国慢性乙型肝炎(CHB)患者中治疗肝纤维化的有效性和安全性。
这项为期52周、多中心、双盲、安慰剂对照的临床试验在中国共纳入了248名患有乙型肝炎相关肝纤维化的患者,覆盖39家医院。患者按1:1的比例随机接受羟尼酮(每日口服270毫克)或安慰剂治疗,并同时继续接受现有抗病毒治疗(恩替卡韦)。该试验达到了其主要终点,与安慰剂组相比,接受羟尼酮治疗的患者中实现肝纤维化程度至少改善一个评级的比例具有统计学意义上的显著提高(P=0.0002)。这些结果与其此前进行的2期临床试验中观察到的有效性和安全性结果一致。
Gyre官网显示,子公司北京康蒂尼药业预计将在2025年第三季度向NMPA提交羟尼酮的新药申请(NDA),有望成为CHB相关肝纤维化的first-in-class疗法,在中国解决重大未满足医疗需求。
在临床开发方面,Gyre采用“中国先行验证”策略,借助更快的患者入组速度和成本效益优势,随后扩展至美国市场,有助于降低临床和监管风险。
据披露,Gyre计划在美国开展一项羟尼酮治疗MASH(代谢功能障碍相关脂肪性肝炎,前称NASH)引起的肝纤维化的2期试验,公司正积极准备于2025年第三季度提交IND申请。Gyre在MASH中对羟尼酮的开发战略基于公司在MASH啮齿动物模型机制研究和CHB诱导的肝纤维化临床研究方面的经验。
摩熵医药数据pharma.bcpmdata.com(原药融云数据)
(1)从机制上来看,羟尼酮靶向CHB和MASH共同的核心纤维化生物学通路——TGF-β、p38γ和Smad7,这为羟尼酮进入MASH适应症提供了一条机制上无风险的路径。
(2)从监管路径上来看,羟尼酮在CHB肝纤维化中的临床数据有助于降低其在MASH相关肝纤维化开发中的风险,并可能支持监管审评的加速通道和快速审批。
(3)而从市场定位来看,羟尼酮独特的抗纤维化作用机制使其定位为一种互补性疗法,而非与THR-β激动剂、GLP-1受体激动剂或FGF21类代谢药物竞争。
有机构统计,全球范围内由CHB导致的肝纤维化患者超过1.4亿人。在美国,MASH相关纤维化市场规模是CHB纤维化市场规模的7.2倍。据估计,MASH目前影响了大约1.5%-6.5%的普通人群,并且其患病率正在上升。
多元化管线布局
除了上述资产,Gyre通过控股北京康蒂尼药业,在中国推进了多元化的产品管线,覆盖多种适应症。
F573是一种Caspase蛋白酶抑制剂,目前正在开展针对急性肝衰竭(ALF)/慢加急性肝衰竭(ACLF)的2期临床研究。摩熵医药数据显示,该药物首家研发企业是Cytovia Therapeutics。
F528是一种新型抗炎小分子药物,处于临床前研究阶段,拟开发适应症为慢性阻塞性肺病(COPD)。
F230是一种选择性内皮素受体拮抗剂,目前正在开展针对肺动脉高压(PAH)的1期临床研究,2025年6月康蒂尼宣布完成首例志愿者入组。据了解,F230是一款小分子创新药物,早期由日本卫材药业开发,后经日本GNI集团(Gyre Therapeutics的大股东)将全部中国权益转许可给康蒂尼,是一款由康蒂尼独立研发的化药1类产品。
Gyre Therapeutics截至2025年8月4日收盘的总市值为6.74亿美元。
连续创业的华人制药老兵
据披露,截至2025年5月,Gyre Therapeutics持有北京康蒂尼药业65.2%的间接权益。Gyre Therapeutics的大股东是GNI美国公司,该公司间接由GNI日本公司全资拥有。另据药融圈近期获得线索,GNI集团(东证Growth: 2160)7月25日宣布完成国际增发定价,以每股2,651日元发行500万股普通股,募集资金总额132.55亿日元(约合9千万美元)。据公告披露,资金将重点投向:控股子公司股权增持(48.59亿日元) 计划于2026年底前收购北京康蒂尼药业约10%股权。该公司作为GNI在华核心医药平台,正推进抗肝纤维化药物羟尼酮(ETUARY)商业化及肝癌药物F351全球三期临床,本次增持将提升集团对核心资产控制力。另外,资金还将投向:全球医疗设备并购(60.74亿日元) 拟在2027年前通过并购拓展日本及海外医疗器械业务,完善生物材料产业矩阵;子公司运营支持(12.14亿日元) 为集团旗下企业提供战略贷款,保障研发与运营资金链。发稿前,市值为6.91亿美元。
这几家公司曾有一个共同的掌舵人,华人制药老兵——罗楹博士。2001年,罗楹博士回国创业,在上海创办了第一家公司睿星基因;2007年睿星基因与日本GNI公司完成兼并,并在东京上市;后来GNI公司凭借吡非尼酮这一资产换得了北京康蒂尼药业的控股权,这是罗楹博士的第二次并购;2023年,康蒂尼与Catalyst Biosciences合并,借壳在纳斯达克上市,这是第三次并购。
2025年1月,Gyre宣布罗楹博士辞去Gyre Therapeutics及其间接控股子公司北京康蒂尼药业的董事长及董事职务,以专注于GNI集团的其他职责。
Cullgen(睿跃生物)由罗楹博士与熊跃教授、金坚教授于2018年联合创立,并获得GNI集团的种子轮融资,罗楹博士任Cullgen的董事长兼首席执行官,该公司专注于靶向蛋白降解新药研发。2024年11月,Cullgen与纳斯达克上市的生物制药公司Pulmatrix达成合并协议。2025年3月,中国证监会国际司对Cullgen出具补充材料要求。而Pulmatrix现阶段正寻求资产剥离以便与Cullgen合并。若顺利合并,Cullgen或将成为罗楹博士打造的又一家“借壳上市”的公司。
参考资料:
摩熵医药数据pharma.bcpmdata.com(原药融云数据);
https://www.gyretx.com/;
https://gyrepharma.com/;
蛋白降解!睿跃生物,拟借壳美国上市反馈意见;
专访Cullgen CEO罗楹:三次并购之后的创业思考|Healthcare View;
https://www.cullgen.com/;
其他相关公开信息。
此文仅用于向医疗卫生专业人士提供科学信息,不代表平台立场,不作任何用药推荐。更多药企信息交流可后台留下名片。
植根上海、辐射全球,药融圈作为生物医药产业级战略平台,以"让智慧与人脉无界流动"为使命,构建覆盖药物研发、生产、流通、商业化的全产业链赋能体系。通过智能化云服务、精准资源链接、产业智库与生态社群四大核心引擎,打造中国医药价值流动的基础设施。
在全球化与数字化双重浪潮下,药融圈正重新定义医药资源的流通范式--这里不仅是信息与人脉的枢纽站,更是催生产业变革的化学反应器。我们以中国为原点,编织全球医药智慧网络,让每一次精准链接都成为企业跨越式增长的催化剂。
点点赞
点分享
点推荐
申请上市上市批准
100 项与 Cytovia Therapeutics, Inc. 相关的药物交易
登录后查看更多信息
100 项与 Cytovia Therapeutics, Inc. 相关的转化医学
登录后查看更多信息
组织架构
使用我们的机构树数据加速您的研究。
登录
或

管线布局
2026年05月21日管线快照
管线布局中药物为当前组织机构及其子机构作为药物机构进行统计,早期临床1期并入临床1期,临床1/2期并入临床2期,临床2/3期并入临床3期
药物发现
1
6
临床前
其他
9
登录后查看更多信息
当前项目
| 药物(靶点) | 适应症 | 全球最高研发状态 |
|---|---|---|
CYT-100 | 肝细胞癌 更多 | 临床前 |
TGFβR2敲除iPSC衍生NK细胞(Cellectis) ( GPC3 x NKp46 ) | 肝细胞癌 更多 | 临床前 |
gene-edited iPSC-derived NK (iNK) cell | 肝细胞癌 更多 | 临床前 |
CYT-303 ( GPC3 x NKp46 ) | 肝细胞癌 更多 | 临床前 |
Non gene-edited and iPSC-derived NK (iNK) cell | 肝细胞癌 更多 | 临床前 |
登录后查看更多信息
药物交易
使用我们的药物交易数据加速您的研究。
登录
或
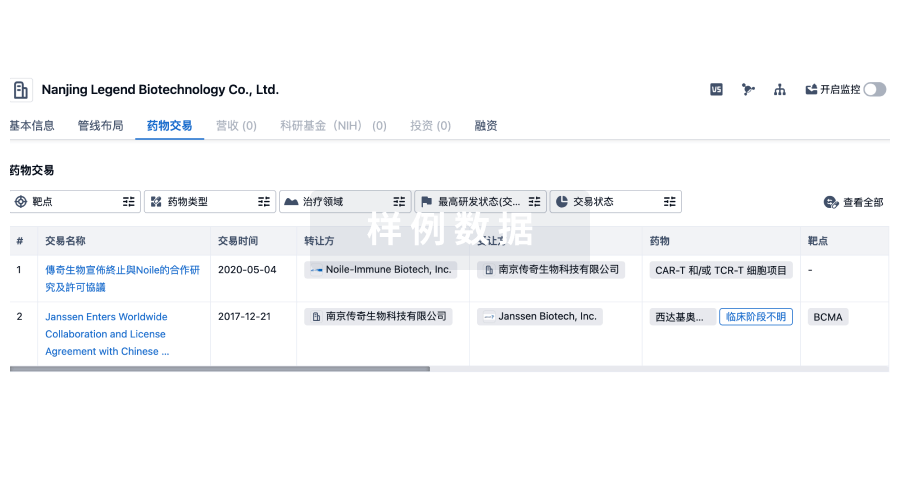
转化医学
使用我们的转化医学数据加速您的研究。
登录
或
营收
使用 Synapse 探索超过 36 万个组织的财务状况。
登录
或
科研基金(NIH)
访问超过 200 万项资助和基金信息,以提升您的研究之旅。
登录
或
投资
深入了解从初创企业到成熟企业的最新公司投资动态。
登录
或
融资
发掘融资趋势以验证和推进您的投资机会。
登录
或
生物医药百科问答
全新生物医药AI Agent 覆盖科研全链路,让突破性发现快人一步
立即开始免费试用!
智慧芽新药情报库是智慧芽专为生命科学人士构建的基于AI的创新药情报平台,助您全方位提升您的研发与决策效率。
立即开始数据试用!
智慧芽新药库数据也通过智慧芽数据服务平台,以API或者数据包形式对外开放,助您更加充分利用智慧芽新药情报信息。
生物序列数据库
生物药研发创新
免费使用
化学结构数据库
小分子化药研发创新
免费使用
