预约演示
更新于:2026-01-24
HXN-1003
更新于:2026-01-24
概要
基本信息
原研机构 |
非在研机构- |
最高研发阶段临床前 |
首次获批日期- |
最高研发阶段(中国)临床前 |
特殊审评- |
关联
100 项与 HXN-1003 相关的临床结果
登录后查看更多信息
100 项与 HXN-1003 相关的转化医学
登录后查看更多信息
100 项与 HXN-1003 相关的专利(医药)
登录后查看更多信息
58
项与 HXN-1003 相关的新闻(医药)2026-01-20
关注并星标CPHI制药在线
在美国旧金山召开的第44届摩根大通医疗健康大会(2026JPM)已闭幕,会上MNC们展现了各自的布局野心、宏大预期和收购关注方向,这也在一定程度上预示着未来一年的行业走向。中国药企有超20家出席,带来了临床数据的披露,并向市场传递信号:中国资产的“全球价值”正在被验证。
相关阅读:《JPM 2026:中国创新药,MNC战略布局的新“核”动力》
肿瘤领域
肿瘤领域仍是今年JPM大会的重头戏,其中热门话题聚焦在ADC和双抗上。会上,阿斯利康明确将“下一代免疫肿瘤双抗+高价值ADC”作为支撑其高收入的支柱业务。
在肿瘤领域,阿斯利康的Rilvegostomig是一款在研PD-1/TIGIT双抗,目前处于Ⅲ期临床阶段,在PD-1×TIGIT双抗赛道排名第一,关键数据预计将在2026年读出。
Volrustomig是一款PD-1/CTLA-4双抗,由一个抗PD-1 Fab片段与一个抗CTLA-4片段组成,共享IgG1骨架,使其能在同一分子内完成双靶结合。同时,其Fc区进行了功能减弱的设计,降低了抗体依赖的细胞毒作用(ADCC)等,使得Volrustomig能够在机制上增强T细胞肿瘤杀伤活性的同时,减少外周免疫系统的非特异性激活。目前,Volrustomig正在开展治疗高风险局部晚期宫颈癌、非小细胞肺癌、头颈部鳞状细胞癌等的全球 III 期研究。
Surovatamig是一款CD19/CD3双特异性T细胞接合器(TCE),正在开展一线治疗滤泡性淋巴瘤(FL)和弥漫性大B细胞淋巴瘤(DLBCL)的Ⅲ期研究。
ADC领域,阿斯利康展示了覆盖CLDN18.2、B7-H4、FRα等热门靶点的产品。其中sone-vedo是一款CLDN18.2 ADC药物,将在2026年上半年读出III期研究数据。Tila-sam是一款EGFR/cMET双特异性ADC,有望解决TKI耐药难题,处于I/II期临床阶段。
辉瑞在会议上更新了从三生制药引进的PD-1/VEGF双抗PF-08634404(即SSGJ-707)的临床计划,将于2026年内启动五项全球多中心III期临床试验,包括转移性结直肠癌、子宫内膜癌、鳞状NSCLC、非鳞状NSCLC的一线治疗。并且还将开展与Nectin-4 ADC药物Padcev联用,一线治疗转移性尿路上皮癌的临床研究。
Padcev目前是辉瑞肿瘤业务板块增长势头最为迅猛的药物之一,2025年仅上半年销售额就接近10亿美元,同比增长32%。背后是辉瑞布局Padcev从末线到前线,从单药到ADC+IO(肿瘤免疫治疗)联合策略的精准拓荒。
PD-1/VEGF双抗是过去一年被广泛看好的双抗赛道,巨头们通过对外合作,快速切入该赛道。会上艾伯维高调宣布与荣昌生物签署协议,获得其PD-1/VEGF双抗RC148在大中华区以外的全球权益,潜在总交易金额达56亿美元。
而作为领头羊的依沃西单抗(Ivonescimab)也有了新进展。在会上,Summit公布了依沃西单抗的全球开发进度,康方生物负责中国市场10项III期试验等,Summit主导4项全球III期试验。基于III期HARMONi研究,Summit已向FDA递交Ivonescimab联合化疗的生物制品许可申请(BLA)。
此外,Summit还与GSK合作,探索Ivonescimab联合B7H3 ADC在多种实体瘤中的应用,该研究预计于2026年年中启动。公开数据预计,PD-1/VEGF领域全球市场规模预计超1000亿美元。
默沙东在会议中表示ADC将是其肿瘤领域的核心引擎。其中TROP2 ADC sac-TMT已启动 16 项 III 期研究,2027年将有多项数据读出;I-DXd(B7-H3 ADC)聚焦小细胞肺癌,2027 年公布首个 III 期数据。与第一三共合作的I-DXd(B7-H3 ADC)和P-DXd(HER3 ADC),将于2027年公布首个III期数据。另外,Keytruda 皮下剂型QLEX 推进顺利。
除此之外,赛诺菲面对美国疫苗信任危机,在会上表示将坚定选择疫苗和双抗技术布局,计划到 2027 年增加 8-12 个高质量项目;BMS在2025年达成了5笔交易,包括用上百亿美元从BioNTech买进来自中国创新药企普米斯的PD-L1/VEGF双抗等,目前,公司新上市产品商业化逐渐步入正轨。BMS预计,2026-2028年将密集释放数十项关键临床数据,驱动2030年前有超10款新药上市。
罗氏预计,其下一代选择性雌激素受体降解giredestrant,将有望成为内分泌治疗(ET)的核心药物,可与PI3K抑制剂Itovebi、强效CDK4抑制剂RG6794、高选择性脑穿透 HER2 酪氨酸激酶抑制剂ZN-1041等多种分子联合使用,覆盖全治疗场景。罗氏还与宜联生物再次达成合作,以5.7亿美元总交易额获得其ADC药物YL201的全球权益(不含中国大陆、港澳地区)。
另外,安斯泰来、诺华、拜耳、安进、武田、再生元等也公布了肿瘤领域的管线进展和未来预期。
代谢领域
经过GLP-1的催化,减重赛道已成为必争之地。诺和诺德依靠“司美格鲁肽”为核心的减肥产品矩阵,名利双收。不过也在积极求变,以适应激烈变化的外部环境。过去一年,诺和诺德更换了CEO,启动了大规模裁员计划,并且与辉瑞开启了一场围绕减重新锐Metsera Therapeutics的竞购战。未来公司将持续强化肥胖症治疗领域的产品布局,并将积极探索代谢性疾病相关的其他适应症。因此公司将采取开放态度,网罗多元化创新项目。
礼来凭借替尔泊肽等登顶万亿市值后,正在进行全维度转型。通过巨资投入,其研发管线已拓展至糖尿病、疼痛、肾脏病、肿瘤、神经疾病等领域。在代谢领域,新研发靶点覆盖肠促胰素、胰岛淀粉样多肽及其他新型靶点。在供应端,已在全球进行了13个生产基地建设,保证产能供应。
罗氏也在加大肥胖领域的布局,并致力于成为减重领域前三甲玩家。2025年3月,罗氏与Zealand Pharma达成合作协议,双方将共同开发及商业化胰淀素类似物petrelintide,作为治疗超重和肥胖症的潜在基础疗法,以及加速与罗氏GLP-1/GIP双激动剂CT-388的固定剂量组合研发。根据协议,Zealand Pharma将获得潜在总收益达53亿美元。
在JPM大会前,罗氏支付了1亿美元授权费获得硕迪生物的GLP-1相关专利,为其口服GLP-1候选药物CT-996规避专利重叠风险。罗氏目前已构建了包括攻克减重领域应答不佳、耐受性、平台期、停药后体重反弹、肌肉流失和肥胖病并发症等相关产品矩阵。
辉瑞重点宣布已为Metsera管线启动10项III 期临床试验,并称Metsera的管线未来有望在减重市场形成差异化竞争优势。再生元将小分子GLP-1R激动剂Olatorepatide(由翰森制药授权所得)列为其进军肥胖与糖尿病市场的关键布局,并计划在2026年启动全球多中心III期试验。
安进在会上公布了其减重药物MariTide的II期试验取得成功。MariTide采用“双受体作用机制”,既是GLP-1受体激动剂,也是GIP受体拮抗剂,通过阻断GIP在中枢神经系统中潜在的促食作用,并抑制其在脂肪组织中促进脂质储存的功能,从而避免能量过度积累,同时可能增强GLP-1通路的代谢响应。两种作用结合,可显著降低体重和改善血糖控制,并且为每月注射一次,更具优势。
AI制药
2026年,AI将从辅助工具演进为行业基础设施。会议期间,礼来与英伟达官宣成立首个AI联合创新实验室,计划五年内联合投资10亿美元,打造制药行业“最强超级计算机”。
该实验室将整合NVIDIA BioNeMo平台与礼来研发积淀,搭建“湿实验室+干实验室”持续学习系统,实现全天候AI辅助实验,预计2026年初启动运作。
辉瑞在JPM 大会上强调,AI已成为降本增效的关键工具,将通过并购和AI整合其累积的800亿美元BD资产,使AI渗透至研发、生产、商业化全链条,以最大化关键交易价值。
就在大会前夕的1月5日,赛诺菲再次与中国AI制药企业Earendil Labs(华深制药海外子公司)达成合作,以25.6亿美元的总价获得Earendil Labs的AI药物发现平台,直接纳入自身免疫性疾病的多个研发项目。在此之前,赛诺菲已与Earendil Labs合作,获得其HXN-1002(α4β7/TL1A)与HXN-1003(TL1A/IL-23)两款双抗的全球权益。
阿斯利康收购了AI合作伙伴Modella,以获得其多模态AI基础模型应用于肿瘤产品组合。
当下药物研发正面临颠覆性变革,AI可能承担未来10-30%的临床前工作,将新药上市时间可能缩短6-18个月,对药企至关重要,AI在制药领域的赋能作用将在2026年进一步夯实。
中国资产
“中国创新药资产”仍是JPM大会的讨论主题,今年亮相JPM大会的中国药企更多,在主会场亮相的有药明康德、药明生物、药明合联,以及百济神州、再鼎医药、亚盛医药、传奇生物。另外还有17家中国药企出席亚太专场。
大会期间,艾伯维与荣昌生物签署关于ADC药物RC148的一笔总额高达56亿美元的交易,再次印证了中国资产的价值。随后,赛神医药宣布将临床前阶段透脑Aβ抗体授权给诺华。
百济神州在会上宣布了研发管线进展,表示每年将推出8-10个NME,2026年将有BAFFR×CD22×CD3三抗等3款NME进入临床。
恒瑞医药重点宣布了肿瘤药领域进展,KRAS G12D抑制剂HRS-4642已率先进入临床III期,GLP-1/GIP双激动剂HRS9531在国内提交上市申请,并有多款慢病管线推进至临床,未来每年将推进20个左右NME进入临床。
亚盛医药已有多款核心管线进入关键兑现期,包括奥雷巴替尼、利沙托克拉、BTK降解剂PG-3288,EED抑制剂APG-5918等。2026年,公司将从血液瘤向实体瘤与非肿瘤领域延伸。
传奇生物表示2025年实现了关键盈利拐点,2026年将推进血液瘤的多个III期试验,并将持续推进In Vivo CAR-T、双抗、CAR-NK等创新资产的研发进度。
再鼎医药、三生制药、科伦博泰、百利天恒、舶望制药、复宏汉霖、中生制药等均参加了本次JPM大会。与之前的外围参会相比,中国生物医药如今已进入了主会场,JPM大会见证了中国创新药的成长。
在本次JPM 大会上,还有更多自免、神经、慢病领域的相关研发进展披露,以上只选取有代表性的部分进行简要分析。总的来说,在专利悬崖和研发效率下降的双重压力下,跨国药企急需填补营收缺口、寻找下一代增长引擎,并且正在努力构建可持续的创新生态。中国药企已成为MNC“购物天堂”之一,并且中国创新药资产已从成本导向全面转向价值与战略协同导向,更已成长为新趋势的推动者。
主要参考资料:
1.Fierce Pharma,Endpoints,JPM大会演讲公开PPT
2.Buchbinder E I, Desai A. CTLA-4 and PD-1 pathways: similarities, differences, and implications of their inhibition[J]. American journal of clinical oncology, 2016, 39(1): 98-106.
END
扫码领取CPHI China2026展会门票
来源:CPHI制药在线
声明:本文仅代表作者观点,并不代表制药在线立场。本网站内容仅出于传递更多信息之目的。如需转载,请务必注明文章来源和作者。
投稿邮箱:Kelly.Xiao@imsinoexpo.com
▼更多制药资讯,请关注CPHI制药在线▼
点击阅读原文,进入智药研习社~
2026-01-19
·今日头条
> 2026年开年,全球生物医药科技领域迎来密集突破:多款由人工智能设计的药物首次进入或完成III期临床试验,标志着AI制药从“概念验证”加速迈向“疗效验证”的实质阶段。
在这一进程中,中国企业正从技术追赶者转变为临床进展与国际合作的关键参与者,其AI平台能力获得跨国药企的巨额资金背书,推动行业迈向商业价值兑现的关键年。
1. 临床III期:从实验室到患者的关键一跃

2025年至2026年初,AI制药在临床后期取得系列里程碑。**剂泰科技**宣布其自研AI药物**MTS-004**已顺利达到III期临床研究主要终点,成为**中国首款且目前唯一完成III期临床试验的PBA(假性延髓情绪失控)治疗药物**。
该药物采用口腔崩解片剂型,针对患者吞咽困难问题,无需用水即可服用,旨在改善治疗依从性。
与此同时,**德睿智药**正式启动其AI辅助设计的口服GLP-1受体激动剂**MDR-001**在中国的III期临床试验(MOBILE研究),计划招募约**750名**超重或肥胖受试者进行为期52周评估。
其IIb期试验数据显示,317例受试者在治疗24周后体重下降幅度达**10.3%**,且安全性表现突出:无药物相关严重不良事件,因不良事件导致的终止治疗率仅**0.8%**,未观察到心率增加风险。
在全球范围内,美国**Generate Biomedicines**公司宣布,全球首款完全由AI设计的抗体药物**GB-0895**启动两项III期临床试验(SOLAIRIA-1与SOLAIRIA-2),共纳入**1600名**严重哮喘患者。
该药物靶向TSLP,经设计具备超长半衰期(约**89天**),有望将给药周期从每月一次延长至每半年一次,展现了AI在优化药物特性方面的潜力。
2. 跨国合作升级:从项目授权到平台绑定
中国AI制药企业的技术平台正获得跨国药企(MNC)的“用钱投票”,合作模式从单一项目授权深化为风险共担、利益共享的战略绑定。2026年1月5日,**英矽智能**与法国独立制药公司**施维雅**达成一项总金额高达**8.88亿美元**的多年期研发合作。
根据协议,英矽智能将有资格获得最高**3200万美元**的首付款及近期里程碑付款,并主导运用其**Pharma.AI平台**发现候选药物;施维雅则共同承担研发成本,主导后续临床验证及商业化。
双方合作聚焦于**抗肿瘤领域具有挑战性的靶点**,如泛TEAD抑制剂ISM6331及MAT2A抑制剂ISM3412(均已进入I期临床)。
几乎同时,**华深智药**的海外公司**Earendil Labs**与**赛诺菲**达成新战略合作,潜在总价值高达**25.6亿美元**,聚焦于多个自身免疫及炎症疾病项目的双特异性抗体发现。
Earendil Labs将获得包含首付款在内的最高**1.6亿美元**近期付款,以及基于净销售额的**低两位数百分比**阶梯式特许权使用费。此举标志着赛诺菲在九个月内两度携手同一中国AI平台,合作从针对特定药物(如HXN-1002、HXN-1003)升级为覆盖多项目的平台级绑定。
> 英矽智能创始人兼首席执行官Alex Zhavoronkov表示:“随着我们将生成式人工智能更深入地融入药物研发的各个阶段,我相信制药超级智能(Pharmaceutical Superintelligence)的未来近在眼前。”
3. 资本市场:IPO热度验证技术溢价
资本市场的热烈反响为AI制药赛道提供了强劲的注脚。2025年12月30日,**英矽智能**在港交所成功挂牌上市,成为首家通过联交所主板上市规则8.05条上市的AI生物医药公司。其IPO募资总额达**22.77亿港元**,成为年内募集资金最高的港股生物科技IPO。
香港公开发售部分录得约**1427倍**超额认购,锁定资金逾3283亿港元;国际配售也获26.27倍超额认购。
豪华的基石投资者阵容横跨产业与资本:
- **礼来公司**首次作为基石投资者押注AI制药,凸显战略锁定意图。
- **腾讯**提供算力与生态协同可能。
- 淡马锡、施罗德、瑞银等国际顶级资管机构共同参与,编织深度国际化资本网络。
4. AI平台重塑研发效率与成本
AI技术的核心价值在于系统性提升药物研发效率、降低失败风险。以英矽智能的**Pharma.AI平台**为例,该平台整合了靶点发现、分子生成与临床优化引擎,在实际应用中展现出颠覆性优势。
- **研发周期大幅缩短**:在2021年至2024年超过20个自研项目中,从立项到提名临床前候选化合物(PCC)的平均耗时仅为**12-18个月**,而传统方法平均需要**4.5年**。

- **成本显著降低**:每个项目仅需合成和测试**60-200个**分子,成本约**200-300万美元**,远低于传统动辄上亿美元的投入。
- **具体案例**:在与海正药业的合作中,借助Pharma.AI,仅用**8个月**即高效提名PCC,远超传统速度。

5. 政策驱动:国家层面推动数智化转型
国家政策的明确支持为AI制药发展提供了坚实基础。2025年4月,工业和信息化部等七部门联合印发 **《医药工业数智化转型实施方案(2025—2030年)》** ,聚焦医药工业全链条数智化转型,深化人工智能赋能应用。
方案设定了具体目标:到2027年,研发推广**100款以上**高性能智能制药产品,打造**100个以上**数智技术应用典型场景,建设**50家以上**数智化转型卓越企业。扶持措施包括:
- 通过 **“揭榜挂帅”**、专项资金支持等形式组织协同攻关。
- 支持创建医药大模型创新平台、概念验证与中试平台等公共服务设施。
6. 迈向商业价值兑现期
随着首批AI药物进入III期临床,以及巨额合作订单的持续落地,AI制药行业正在冲出研发的 **“死亡谷”** ,迈向商业价值兑现的关键阶段。2026年的核心看点将聚焦于:
- **III期临床数据的成功验证**,这将决定首个AI设计药物能否最终获批上市。
- **合作产品带来的里程碑付款及销售分成**,真正实现商业化收入。
- **中国AI平台在全球研发生态中的角色深化**,从技术输出到范式引领。
AI已不再是遥远的概念,而是切实驱动药物研发变革的核心生产力。中国企业凭借快速推进的临床管线、获得国际认可的平台能力,正实现从“跟跑”到“并跑”的快速追赶,为全球医药工业的数智化转型注入关键动力。
2026-01-16
·今日头条
> 2026年1月的旧金山,全球医疗健康产业的年度风向标——第44届摩根大通医疗健康大会(JPM 2026)——传递出一个清晰信号:人工智能(AI)正从药物研发的辅助工具,转变为决定未来竞争力的核心引擎。
大会期间,礼来与英伟达宣布未来五年共同投入10亿美元建设AI联合创新实验室;赛诺菲将与中国AI药企华深智药旗下Earendil Labs的战略合作总价值提升至25.6亿美元;而默克与Valo Health在2025年11月达成的帕金森病合作,总额也超过30亿美元。

这些动辄数十亿美元的深度绑定,标志着AI制药已从技术探索迈入规模化应用与商业落地的关键转折点。
1. 礼来×英伟达:10亿美元构建“干湿闭环”
**1月12日,JPM大会首日,全球市值最高的制药巨头礼来与科技巨头英伟达的联手,直接点燃了会场**。双方计划在**旧金山湾区共建AI联合创新实验室,未来五年联合投入最高10亿美元**。

该实验室并非简单的算力中心,其核心目标是打造一个 **“干湿实验室闭环”(Closed-loop Discovery)系统**。
> “在硅片上预先模拟每一个分子的反应,比在烧杯里盲目试错要高效得多。”礼来公司首席执行官戴文睿在发布会上表示。
这一系统旨在实现24小时不间断的自动进化:
- **算力底座**:实验室将基于英伟达最新一代**Vera Rubin架构AI芯片**和**BioNeMo生成式AI平台**构建。Vera Rubin架构专为科学计算设计,能将蛋白质结构模拟等任务的时间从数月大幅压缩至几天。

- **数据与算法融合**:英伟达提供AI模型构建能力,礼来则贡献其**150年药物研发积累的海量数据与科学认知**。
- **物理自动化**:实验室将大规模部署由英伟达Omniverse Robotics平台驱动的自动化机器人,连接计算机模拟(干实验)与实验室合成测试(湿实验),形成“设计-合成-测试-分析”的持续反馈循环。此次合作是双方2025年10月公布的AI超级计算机计划的进一步拓展。
2. 赛诺菲×华深智药:从产品授权到平台绑定
**不到一年内,赛诺菲与华深智药完成了从特定产品引进到平台级战略合作的两级跳**,合作总价值从**18.45亿美元跃升至25.6亿美元**。
- **2025年4月**:赛诺菲支付**1.25亿美元**预付款,获得华深智药两款双特异性抗体**HXN-1002与HXN-1003**的全球权益。前者靶向**α4β7整合素与TL1A**,拟用于溃疡性结肠炎和克罗恩病;后者靶向**TL1A与IL-23**。
- **2026年1月5日**:合作升级。Earendil Labs将应用其**AI驱动的新一代生物制剂发现平台**,为赛诺菲在多个自身免疫及炎症性疾病项目中发现和优化新型双特异性抗体。
赛诺菲负责后续全球开发与商业化,Earendil Labs可获得**1.6亿美元的近期付款**及最高达**两位数百分比**的销售分成。
华深智药的核心逻辑在于通过**AI深度学习模型预测抗体-抗原相互作用**,锁定潜在有效靶点组合与序列,再结合**高通量实验技术**进行快速验证与迭代,从而减少传统双抗研发中大量的无效试错,将早期发现流程从**3-5年**大幅压缩。
3. 默克×Valo Health:AI攻坚神经疾病靶点
在JPM大会前,**2025年11月,默克与Valo Health达成了一项总额超30亿美元的战略合作**,聚焦于**帕金森病**等神经疾病领域。
与传统研发模式不同,此次合作高度依赖AI平台:
- **靶点识别**:默克将利用**Valo的AI生物学平台来识别和验证新的疾病靶点**。
- **化合物生成**:同时,利用**Valo的闭环发现平台快速生成临床前化合物**。
这种模式旨在结合**Valo的早期AI研发能力与默克强大的临床开发优势**,加速针对复杂疾病的药物问世。尽管Valo曾经历管线挫折,但此次与默克的巨额合作,凸显了大型药企对AI驱动靶点发现这一前沿路径的重金布局。
4. 行业变革:效率驱动与格局重塑
巨头们争相绑定AI的背后,是传统药物研发难以承受的“痛点”:平均耗时**10年**、成本高昂且**成功率不足10%**。AI的介入正系统性地提升效率:
- **靶点发现**:AI可从海量数据中快速识别潜在靶点,周期有望缩短**70%**。
- **分子设计**:生成式AI模型能探索万亿级化学空间,设计效率提升**百倍**。
- **临床前优化**:通过模拟预测毒副作用,减少无效动物实验。
这种效率革命正在重塑行业竞争格局:
- **头部企业壁垒增高**:礼来与英伟达的合作,构建了 **“算力+数据+领域知识”** 的极高护城河。
- **中小型AI公司的机会与挑战**:在垂直细分领域(如双抗)拥有独特平台的公司仍受青睐(如华深智药)。同时,**“AI即服务”** 模式可能普及,让中小药企也能调用顶级算法,推动技术民主化。
5. 未来展望:从辅助工具到核心引擎
2026年的JPM大会表明,AI制药已进入 **“规模化应用与商业落地期”** 。行业焦点从技术验证转向如何深度融合与创造价值。
- **技术融合更深**:AI正与自动化机器人、数字孪生及临床开发全流程紧密结合。
- **价值认可更高**:合作金额跃升至数十亿美元量级,AI在药物发现价值链中的占比显著提升。
- **监管框架待建**:AI设计药物的审评标准、算法透明度与可解释性,将成为下一个关键的行业命题。
**当制药巨头与AI领军者携手,他们瞄准的不仅是下一款重磅药物,更是未来十年药物研发的底层逻辑。** 一个更高效、更智能的研发新时代已然拉开序幕,而深度拥抱AI的能力,将成为决定玩家座次的关键变量。
引进/卖出并购
100 项与 HXN-1003 相关的药物交易
登录后查看更多信息
研发状态
10 条进展最快的记录, 后查看更多信息
登录
| 适应症 | 最高研发状态 | 国家/地区 | 公司 | 日期 |
|---|---|---|---|---|
| 炎症性肠病 | 临床前 | 美国 | 2026-01-01 | |
| 结肠炎 | 临床前 | 中国 | 2025-01-22 | |
| 银屑病 | 临床前 | 中国 | 2025-01-22 |
登录后查看更多信息
临床结果
临床结果
适应症
分期
评价
查看全部结果
| 研究 | 分期 | 人群特征 | 评价人数 | 分组 | 结果 | 评价 | 发布日期 |
|---|
No Data | |||||||
登录后查看更多信息
转化医学
使用我们的转化医学数据加速您的研究。
登录
或
药物交易
使用我们的药物交易数据加速您的研究。
登录
或
核心专利
使用我们的核心专利数据促进您的研究。
登录
或
临床分析
紧跟全球注册中心的最新临床试验。
登录
或
批准
利用最新的监管批准信息加速您的研究。
登录
或
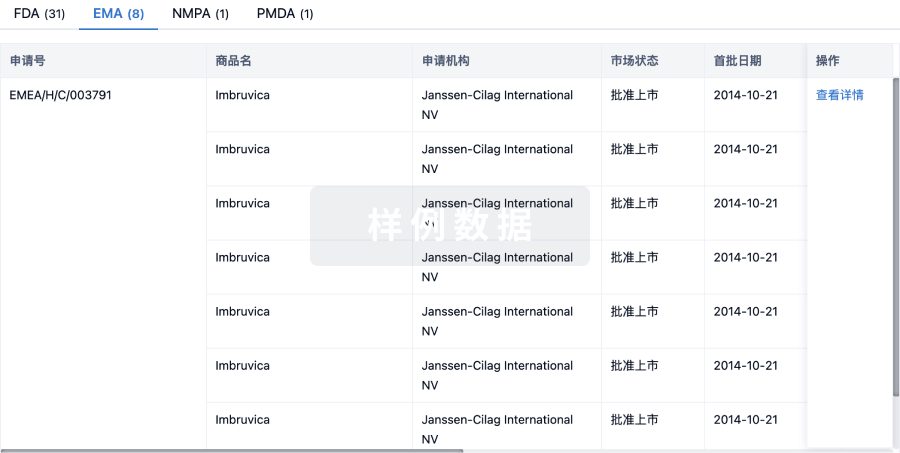
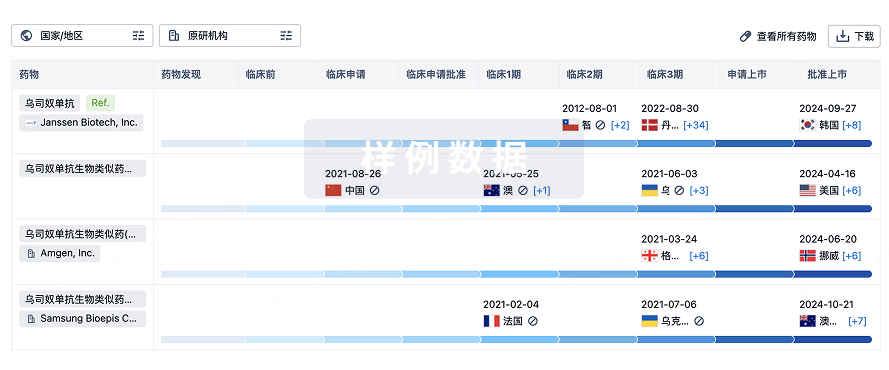
生物类似药
生物类似药在不同国家/地区的竞争态势。请注意临床1/2期并入临床2期,临床2/3期并入临床3期
登录
或
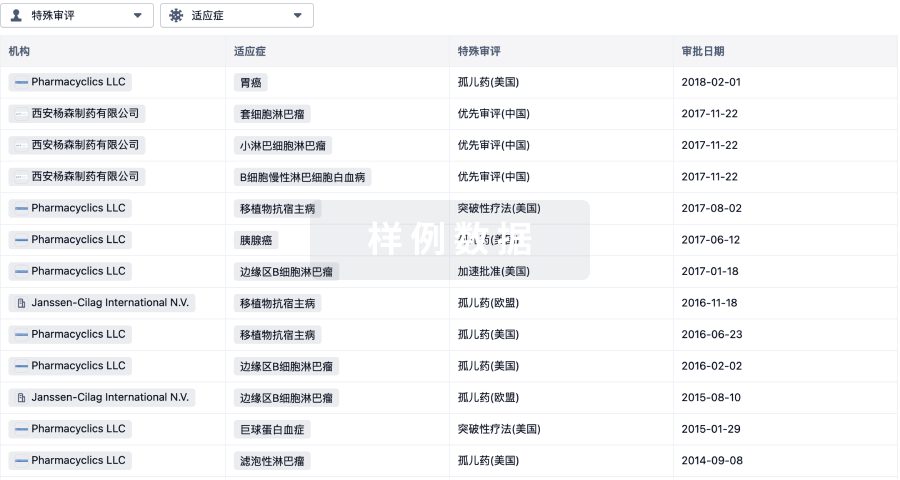
特殊审评
只需点击几下即可了解关键药物信息。
登录
或
生物医药百科问答
全新生物医药AI Agent 覆盖科研全链路,让突破性发现快人一步
立即开始免费试用!
智慧芽新药情报库是智慧芽专为生命科学人士构建的基于AI的创新药情报平台,助您全方位提升您的研发与决策效率。
立即开始数据试用!
智慧芽新药库数据也通过智慧芽数据服务平台,以API或者数据包形式对外开放,助您更加充分利用智慧芽新药情报信息。
生物序列数据库
生物药研发创新
免费使用
化学结构数据库
小分子化药研发创新
免费使用


