预约演示
更新于:2026-04-12
Shanghai Simnova Biotechnology Co.,Ltd.
更新于:2026-04-12
概览
标签
肿瘤
免疫系统疾病
血液及淋巴系统疾病
CAR-NK
CAR-T
自体CAR-T
疾病领域得分
一眼洞穿机构专注的疾病领域
暂无数据
技术平台
公司药物应用最多的技术
暂无数据
靶点
公司最常开发的靶点
暂无数据
| 排名前五的药物类型 | 数量 |
|---|---|
| CAR-NK | 5 |
| CAR-T | 3 |
| 自体CAR-T | 1 |
| 融合蛋白 | 1 |
| 体内CAR-T疗法 | 1 |
关联
11
项与 上海先博生物科技有限公司 相关的药物靶点- |
作用机制- |
在研机构 |
原研机构 |
在研适应症 |
非在研适应症- |
最高研发阶段临床2期 |
首次获批国家/地区- |
首次获批日期- |
靶点 |
作用机制 BCMA抑制剂 [+2] |
在研机构 |
原研机构 |
非在研适应症- |
最高研发阶段临床2期 |
首次获批国家/地区- |
首次获批日期- |
靶点 |
作用机制 DLL3调节剂 |
在研机构 |
原研机构 |
在研适应症 |
非在研适应症- |
最高研发阶段临床1期 |
首次获批国家/地区- |
首次获批日期- |
9
项与 上海先博生物科技有限公司 相关的临床试验NCT06468683
A Phase I Clinical Study to Evaluate the Safety, Pharmacokinetics, and Preliminary Efficacy of F01 in Patients With Moderate-to-severe Refractory Systemic Lupus Erythematosus
This is a phase I clinical study to evaluate the safety , pharmacokinetic profile, and preliminary efficacy of F01 in patients with moderate-to-severe refractory systemic lupus erythematosus.
开始日期2024-06-15 |
申办/合作机构 |
NCT06384482
To Evaluate the Safety and Pharmacokinetic of SNC115 Injections in Patients With Recurrent/Refractory Small Cell Lung Cancer and Lung Large Cell Neuroendocrine Crcinoma: an Open-label, Single-arm, Dose Escalation Exploratory Study
This study is a FIH dose escalation clinical study, with single arm, open label and design, in order to observe the preliminary safety and Pharmacokinetic of SNC115 Injection in participants with Recurrent/refractory small cell lung cancer and Lung large cell neuroendocrine carcinoma.
开始日期2024-04-30 |
申办/合作机构 上海先博生物科技有限公司 [+1] |
NCT06206902
A Multicenter, Open Phase I Study to Evaluate the Safety and Pharmacokinetic Profile of F01 in Patients With Relapsed/Refractory Non-Hodgkin Lymphoma
This is a multicenter, open, Phase I clinical study to evaluate the safety and tolerability of F01 in subjects with relapsed/refractory non-Hodgkin lymphoma, and to determine MTD and/or RD.
开始日期2024-04-01 |
申办/合作机构 |
100 项与 上海先博生物科技有限公司 相关的临床结果
登录后查看更多信息
0 项与 上海先博生物科技有限公司 相关的专利(医药)
登录后查看更多信息
1
项与 上海先博生物科技有限公司 相关的文献(医药)Cancer Biology & Medicine
Phase I clinical study of humanized BCMA-single-domain antibodies targeting CAR-T in patients with relapsed or refractory multiple myeloma
Letter
作者: Cao, Zhuoxiao ; Wen, Cheng ; Weng, Yanling ; Zheng, Gaofeng ; He, Donghua ; Cai, Zhen ; Xu, Ruyi ; Han, Xiaoyan ; Mei, Heng
114
项与 上海先博生物科技有限公司 相关的新闻(医药)2026-04-10
从环状核糖核酸(circular RNA)到体内嵌合抗原受体T细胞免疫疗法(体内 CAR-T),Orna这几年走出了一条颇具代表性的成长路径。这家体内CAR-T新贵的崛起,折射出一项前沿技术从概念验证走向产业化的真实过程。在Orna身上,环状核糖核酸、脂质纳米颗粒(LNP)递送整合与体内CAR-T几条技术路径逐步汇合,形成了完整的平台逻辑。沿着这条路径回看,MPM BioImpact的判断与布局也愈发清晰。
✎ MPM活动推荐
4月27日(周一)下午,国际知名投资机构MPM BioImpact联合其孵化的K2 Therapeutics,将在上海浦东举办【创新无界,出海有道|MPM跨境合作与临床策略】闭门论坛。届时,MPM及Orna高管团队将出席会议。
本次活动定向邀请约100位嘉宾,聚焦Newco模式、MPM亚洲投资策略、跨境临床开发、FDA审评趋势等当前行业核心议题,论坛阵容务实、深度对谈!
会议受众:具备近临床或临床阶段管线或有意拓展海外市场的biotech创始人/高管;关注Newco投资模式、寻求跨境合作与创新机遇的投资机构合伙人
会议详情及报名链接:4月27日上海,MPM跨境合作与临床策略论坛启幕!
01
体内CAR-T新贵
Orna是后mRNA时代较早崭露头角的RNA平台型公司,技术源头来自麻省理工的Daniel G. Anderson团队,后由MPM BioImpact孵化成立。Orna早期主要围绕工程化环状核糖核酸技术展开布局。
在产业化方面,Orna自成立初期便获得了较强助力。其于2021年完成1亿美元A轮融资,2022年完成2.21亿美元B轮融资,由创立机构MPM BioImpact与默沙东投资。其中默沙东作为新投资者在B轮中出资1亿美元,用于推进其创新的环状核糖核酸项目(oRNATM)的开发。
2022年8月,Orna与默沙东达成总额最高36.5亿美元的合作,覆盖传染病和肿瘤领域的多个疫苗和治疗项目(图1)。根据协议,默沙东支付1.5亿美元预付款,后续还包括开发、注册和销售里程碑付款,以及未来产品的特许权使用费。与此同时,Orna保留了技术平台权利,并继续推进肿瘤,自免和遗传病领域的全资项目。这笔交易对Orna意义重大,表明大型药企已经愿意为其oRNATM平台支付高额对价;在MPM看来,这也是对Orna平台能力的一次重要外部验证。
图1.Orna与默沙东达成合作
2023年1月,Orna与先博生物(Simnova)携手推进Orna在中国的下一代环状核糖核酸技术,Simnova负责Orna体内细胞治疗产品在大中华区抗肿瘤领域的开发和上市;2025年1月,Orna与Simnova扩展合作,聚焦BCMA的体内CAR-T疗法的开发。进一步突显其平台价值(图2)。
2024年5月,Orna收购ReNAgade,Orna的发展重心也进一步转向体内CAR-T。值得注意的是,Orna与ReNAgade均由MPMBioImpact孵化设立,后者主要聚焦新型LNP递送体系。按照MPM的定位,Orna和ReNAgade分别对应RNA载荷与递送两端的关键平台。合并后,Orna计划将oRNATM技术、新型LNP递送系统及RNA编辑工具相结合,构建差异化的体内CAR-T平台,覆盖肿瘤、自免等领域。
图2.Orna在研管线
随着技术不断推进,Orna持续获得资本市场认可,也吸引了多家MNC青睐。
2025年1月,Vertex与Orna达成合作,利用Orna的新型专有LNP递送技术,助力Vertex为镰状细胞贫血症和输血依赖性β地中海贫血患者开发下一代基因编辑疗法,交易潜在总额高达43.5亿美元(图2);
2026年2月,礼来宣布将以最高24亿美元收购Orna,核心标的即其oRNATM平台和体内 CAR-T管线。这笔收购被市场视为临床前阶段最具代表性的并购交易之一,反映出礼来对Orna下一代体内CAR-T疗法平台价值的高度认可。
02
核糖核酸未来已来
环状核糖核酸是近年来核酸药物领域最值得关注的技术分支之一。其结构不同于传统线性核糖核酸,不含5'端帽结构和3'端多聚腺苷酸尾,而是通过反向剪接形成共价闭合的环状结构。正是这一结构,使其能够更好地抵抗核酸酶降解,稳定性明显优于线性信使核糖核酸(mRNA)。
环状核糖核酸最早于1976年被发现,但在很长一段时间里都被视为剪接错误产生的副产物,并未进入主流研究视野。
2013年,《Nature》同期发表两篇论文,证实环状核糖核酸并非无功能分子,而是一类具有调控作用的非编码核糖核酸,可通过充当miRNA海绵影响基因表达。此后,环状核糖核酸在细胞分化、组织稳态、疾病进展和免疫代谢中的作用不断被揭示,相关研究迅速升温。
2018年,MIT Daniel Anderson团队发表在《Nature Communications》期刊上发表研究,首次证明了工程化外源环状核糖核酸可在真核细胞中稳定、高效地表达蛋白,由此打开了环状核糖核酸作为线性信使核糖核酸替代方案的应用空间。
2019年,Daniel Anderson和论文第一作者Alex Wesselhoeft等人创立Orna Therapeutics,环状核糖核酸由此从基础研究正式走向商业化开发。
图3.oRNA™构建方法
Orna通过对环状核糖核酸进行工程化改造,把原本不具备蛋白翻译能力的环状核糖核酸,转化为可持续表达治疗性蛋白的药物载体。其开发的工程化环状核糖核酸产品被命名为oRNA™(图3)。基于前期背景,Orna进一步把环状核糖核酸技术推向体内细胞工程,构建的panCAR™平台,将oRNA与LNP递送结合,在患者体内直接生成CAR免疫细胞,有效避免了传统体外CAR-T所依赖的细胞采集、体外改造和回输流程等问题。
围绕这一平台,Orna已布局多条管线(图2)。ORN-252是一款靶向CD19的体内CAR-T疗法,面向B细胞介导的自免疾病,即将进入临床试验。与Simnova合作的panCAR™-ORN-101以及BCMA panCAR均已推进至临床前末期,计划于2026年提交IND。
2025年12月,Orna在ASH年会上披露了ORN-252的多项临床前数据。进一步验证其治疗自免疾病的潜力。
在人源化小鼠体内,低至0.03 mg/kg剂量即可有效清除B细胞;
在人源化小鼠狼疮模型中,其B细胞耗竭效果强于利妥昔单抗,并能显著降低dsDNA抗体滴度;
在非人灵长类中,低至0.1 mg/kg剂量即可完全清除外周血和脾脏中的B细胞,并呈现持久耗竭效应。
与此同时,CAR+T细胞在首次给药后出现细胞毒性标志物上调,而ORN-252在人体细胞中对CD19阳性细胞的结合、表达和杀伤作用均优于NHP细胞,这也是其后续向人体转化的重要依据。
Orna已于2025年底前提交ORN-252临床试验申请,并于2026年初启动首次人体试验。
除体内CAR-T外,通过和默沙东与Vertex的合作,Orna还在推进用于镰状细胞病和β-地中海贫血的基因编辑项目,并已在非人灵长类中实现80%的编辑率,同时布局下一代传染病疫苗,试图把环状核糖核酸进一步发展成可同时支撑体内细胞治疗、基因编辑和疫苗开发的技术底座。
03
Orna背后
Orna的成功,离不开其背后的资本力量MPM BioImpact,MPM BioImpact先后推出Orna和ReNAgade,分别对应核糖核酸载荷与递送两端的关键技术需求。前者聚焦环状核糖核酸,后者聚焦下一代递送体系。环状核糖核酸具有更长的半衰期、更高的表达水平、更大的编码容量,以及更好的LNP制剂适配性;递送端则瞄准肝外组织、免疫细胞和造血干细胞,分别对应体内CAR-T和血液病基因编辑等明确应用方向。显而易见,MPM BioImpact并非押注一时的热门概念,而是核酸药物走向产业化的两块硬骨头。
同时,MPM BioImpact推动Orna与ReNAgade整合,搭建起panCAR™平台,将载荷与递送两端能力重新打通,一方面确保载荷能够稳定表达,另一方面提升递送系统进入目标细胞的能力。在此基础上,Orna的战略重心逐步转向体内CAR-T,并希望依托panCAR™平台持续开发具备首创和同类最优潜力的体内CAR-T产品,推动Orna进入能够形成明确产品差异化的阶段。
图4.肿瘤领域CAR-T细胞治疗市场规模
另外,从更长的产业视角看,MPM BioImpact更看重Orna的RNA技术向细胞治疗和基因编辑外延的能力。
据GrandViewResearch预测,肿瘤领域CAR-T细胞治疗市场规模预计将由2025年的70亿美元增长至2030年的330亿美元(图4)。CAR-T细胞疗法已从科学概念成长为肿瘤治疗领域一个颇具规模且高速增长的市场。同时,CAR-T技术已开始向自免领域扩展,到2030年,自身免疫相关市场规模预计将超过600亿美元,体内CAR-T被视为最具突破潜力的方向之一。在此背景下,到礼来出手收购Orna时,后者已经完成了从技术孵化、平台整合到产业验证的闭环。这笔收购成为这一路径的阶段性兑现。随着交易落地,Orna的平台价值获得了更清晰的产业定价,也是MPM BioImpact此前围绕载荷与递送所做的前瞻布局的一次集中体现。
写在最后
Orna 走到今天,侧面印证了MPM BioImpact的前瞻判断和孵化前沿生物科技公司的能力。放在整个体内CAR-T的发展过程中,Orna提供了一个清晰的观察切口,顺着Orna的发展脉络往回看,MPMBioImpact的布局思路逐渐清晰:围绕前沿创新方向提前卡位,并持续推动技术平台走向整合与落地。
参考资料
[1]https://www.ornatx.com/
[2]https://www.ornatx.com/wp-content/uploads/2022/05/ASGCT-Poster-221.pdf
[3]https://www.nature.com/articles/d41587-022-00005-1
[4]https://www.nature.com/articles/s41467-018-05096-6
共建Biomedical创新生态圈!
如何加入BiG会员?
2026-04-07
·百药前沿
细胞疗法作为精准医疗领域的核心方向,其核心逻辑围绕“细胞改造与扩增”展开,通过体外干预强化细胞治疗功能,再回输体内实现疾病干预。与传统放化疗的“无差别杀伤”不同,细胞疗法依托不同类型细胞的独特功能,形成了差异化的治疗路径。
细胞疗法主要分为免疫细胞治疗、干细胞治疗和其他体细胞治疗三大类。免疫细胞治疗以CAR-T、TCR-T、TIL等技术为代表,在癌症治疗领域已展现显著临床成效;干细胞治疗则以间充质干细胞(MSCs)为核心,在再生医学和自身免疫性疾病中潜力巨大;其他体细胞治疗如胰岛细胞疗法等,也在特定疾病治疗中发挥重要作用。各类疗法相互补充,覆盖肿瘤治疗、再生修复、自身免疫病等多个领域。
一、免疫细胞治疗
免疫细胞治疗以“激活机体自身免疫杀伤肿瘤”为核心,是目前技术最成熟、临床应用最广泛的板块,核心包括6类
(一)CAR-T细胞疗法
技术原理:通过基因工程技术改造患者自体T细胞,使其表达嵌合抗原受体(CAR),直接识别并杀伤肿瘤细胞。
核心优势:靶向性强,无需抗原呈递,直接识别肿瘤表面抗原(如CD19、BCMA);持久应答,改造后的T细胞可在体内长期存活,形成免疫记忆;血液瘤疗效显著,其中新一代BCMA CAR-T疗法在多发性骨髓瘤患者中完全缓解率达74%,靶向CD19/CD22双特异性CAR-T对复发难治性B细胞急性淋巴细胞白血病的完全缓解率达88%,传统CAR-T在白血病、淋巴瘤等治疗中完全缓解率仍维持50%-80%。
临床应用:主要用于难治性、复发性恶性肿瘤,重点用于急性淋巴细胞白血病、多发性骨髓瘤、弥漫性大B细胞淋巴瘤等血液肿瘤。
国内外布局企业:Kite Pharma、Gilead Sciences、Bluebird Bio、Novartis、、复星凯瑞、药明巨诺、合源生物、驯鹿生物、科济药业、传奇生物、恒润达生、精准生物等。
(二)TIL疗法
技术原理:从患者自身的肿瘤活检组织中,通过DNA测序采集浸润的淋巴细胞,之后在体外进行扩增,最后再回输到患者体内,利用其天然肿瘤识别能力杀伤癌细胞。
核心优势:实体瘤潜力大,可穿透肿瘤微环境,对黑色素瘤、宫颈癌等实体瘤客观缓解率达36%-44%;多靶点识别,天然富集肿瘤特异性T细胞,可识别多种抗原。
临床应用:主要聚焦实体瘤治疗,包括黑色素瘤、宫颈癌、肺癌、乳腺癌、胆管癌等,可有效用于放化疗无效或耐药的实体瘤患者。
国内外布局企业:Iovance Biotherapeutics、Instil Bio、Obsidian Therapeutics、君赛生物、沙砾生物、华赛伯曼、蓝马医疗、卡替医疗等。
(三)TCR-T细胞疗法
技术原理:通过基因工程技术,将抗原特异性TCR基因序列(α和β链),转移到T细胞中,使其特异性识别肿瘤抗原,并且精准地杀死癌细胞,可识别细胞内抗原片段(需MHC呈递)。
核心优势:靶点广泛,可靶向细胞内抗原(如NY-ESO-1、gp100),覆盖实体瘤和病毒相关癌症;肿瘤穿透性强,对实体瘤微环境适应性较强。
临床应用:主要用于实体瘤治疗,包括黑色素瘤、滑膜肉瘤、头颈癌、葡萄膜黑色素瘤等,其中Adaptimmune的NY-ESO-1靶向TCR-T用于滑膜肉瘤,临床响应率达40%。
国内外布局企业:Adaptimmune Therapeutics、TCR2 Therapeutics、Immatics Biotechnologies、Kite Pharma、香雪生命科学、可瑞生物、新景智源等。
(四)NK细胞疗法(含CAR-NK)
基础NK细胞疗法:NK细胞是机体固有免疫系统的重要组成部分,可天然识别恶变/病毒感染细胞,非MHC限制性杀伤。技术路径为从患者外周血中分离NK细胞,通过体外培养和扩增,或使用细胞因子(IL-2、IL-12、IL-15等)刺激,增强其数量和抗肿瘤活性后回输。
CAR-NK疗法:通过基因工程技术改造NK细胞,使其表达CAR,兼具CAR靶向性和NK细胞非特异性杀伤能力,进一步提升抗肿瘤效果。
核心优势:安全性高,不易引发细胞因子风暴(CRS);现货可用性,可制备通用型产品,无需个性化定制;杀瘤谱广,对多种肿瘤均有杀伤效果。
国内外布局企业:NKarta Therapeutics、Fate Therapeutics、Century Therapeutics、Artiva Biotherapeutics、ImmunityBio/NantKwest;英百瑞、中盛溯源、先博生物、达博生物、恩瑞恺诺等。
(五)CIK细胞疗法
技术原理:从患者体内提取外周血单个核细胞,经过体外多种细胞因子共同培养一段时间后,获得一群异质细胞,即CIK细胞,该细胞同时表达CD3和CD56两种膜蛋白分子,兼具T淋巴细胞强大的抗瘤活性和NK细胞的非MHC限制性杀瘤优点(。
核心优势:增殖能力强、抗肿瘤活性高、杀瘤谱广、毒副作用小。
临床应用:可有效清除手术、放化疗后残余的癌细胞及微小病灶,预防肿瘤的复发和转移,同时也可用于放化疗无效或对化疗药物产生耐药性的患者的治疗,但因疗效局限已逐步边缘化。
国内外布局企业:GC Cell、永泰生物、弘天生物等
(六)其他补充免疫细胞疗法
B细胞疗法:通过改造或利用患者自身的B细胞来治疗疾病,尤其在肿瘤和自身免疫性疾病中展现出巨大潜力。在肿瘤治疗方面,工程化B细胞疗法如ISP-001已用于1型黏多糖贮积症的临床试验;在自身免疫性疾病治疗中,B细胞清除疗法利用抗体药物靶向结合B细胞特异性抗原,介导B细胞裂解或凋亡。
iNKT细胞疗法:iNKT细胞即恒定自然杀伤T细胞,是一种特殊的T细胞亚群,具有衔接先天性和适应性免疫的功能,表面既有T细胞受体,又有NK细胞受体,能够特异性地被表面有CD1d分子的抗原提呈细胞激活,从而迅速释放大量的细胞因子,对多种肿瘤(肺癌、乳腺癌、大肠癌、肝癌、白血病等)具有治疗效果,且基本无副作用。
二、干细胞治疗
干细胞治疗以“再生修复、免疫调节”为核心,与免疫细胞治疗的应用场景形成互补,目前核心类型为间充质干细胞(MSCs),其他类型仍处于探索阶段。
(一)间充质干细胞(MSCs)
来源:主要来源于脐带、骨髓等组织,其中脐带间充质干细胞因取材方便、增殖能力强、免疫原性低,成为目前临床应用最广泛的类型。
技术原理:通过分化能力修复损伤组织,并通过旁分泌调节免疫微环境,具体为——一是多向分化能力,可分化为骨、软骨、神经细胞等,用于再生修复;二是旁分泌作用,分泌多种细胞因子,调节机体免疫微环境,抑制异常免疫反应。
核心优势:多向分化,可分化为多种细胞用于再生修复;免疫调节,可治疗移植物抗宿主病(aGVHD)、类风湿关节炎等自身免疫病;低免疫原性,异体移植排斥反应风险低。
临床应用:再生医学领域,用于骨修复、神经修复等;自身免疫性疾病领域,用于类风湿关节炎、克罗恩病等;此外,还可用于急性移植物抗宿主病(aGVHD)的治疗。
国内外布局企业:Mesoblast、SanBio、Brainstorm Cell Therapeutics、MediPost、铂生卓越、中源协和、贝来生物、易文赛生物、西比曼生物等。
(二)其他探索性干细胞类型
除间充质干细胞外,胚胎干细胞、诱导多能干细胞(iPSC)也属于干细胞治疗的范畴,但因伦理限制、技术难度大等原因,目前仍处于基础研究或早期临床阶段,尚未实现商业化应用。其中,诱导多能干细胞(iPSC)可通过体细胞重编程获得,具有多向分化能力,有望用于个性化再生修复治疗,但目前仍面临安全性、稳定性等问题。
三、新兴细胞疗法:CAR-M疗法
新兴细胞疗法以“CAR-M疗法”为核心,目前处于临床探索阶段。
技术原理:通过基因工程技术,将嵌合抗原受体(CAR)引入巨噬细胞,使其能够识别并吞噬特定的肿瘤细胞,增强其吞噬肿瘤细胞和抗原呈递能力,进而杀伤肿瘤细胞,并激活机体适应性免疫反应。
核心优势:肿瘤浸润能力极强,可穿透肿瘤微环境,在肿瘤部位快速积累;可重塑肿瘤免疫抑制微环境,解除免疫抑制,动员多种免疫细胞参与抗肿瘤;安全性高,不易引发严重毒副作用,且可制备通用型产品,无需个性化定制。
临床应用:目前处于I期临床阶段,主要聚焦实体瘤治疗,如乳腺癌、肺癌、结直肠癌等。
国内外布局企业:Carisma Therapeutics、Myeloid Therapeutics、Inceptor Bio、Thunder Biotech、鲲石生物、赛元生物、嘉晨西海、元迈细胞生物、巨世康济等。
四、总结
细胞疗法已形成“免疫细胞治疗、干细胞治疗、新兴细胞疗法”三大核心分类,其中,免疫细胞治疗聚焦肿瘤治疗,以CAR-T、TIL、TCR-T为核心,逐步向实体瘤突破;干细胞治疗聚焦再生修复与免疫调节,以间充质干细胞为核心;新兴细胞疗法(CAR-NK、CAR-M)为实体瘤治疗提供了新方向。细胞疗法已从单一CAR-T扩展至多技术路径并行,逐步填补传统治疗的空白,为不同疾病患者提供个性化治疗选择。
参考资料
[1]https://mp.weixin.qq.com/s/oHgUbTHNzNT7_F-zRTyf1Q?scene=1&click_id=3
[2]https://mp.weixin.qq.com/s/626ipsB3QLpT7lTxJyjFNg?scene=1&click_id=4
[3]https://mp.weixin.qq.com/s/zTiapFLwPL3QvvUUOT2H2w?scene=1&click_id=5
[4]https://mp.weixin.qq.com/s/XcaA6mQ-mEJL2CKqrctmnA?scene=1&click_id=6
[5]https://mp.weixin.qq.com/s/UCOLXDC_kiWJw2yeJZ1hCA?scene=1&click_id=7
[6]https://mp.weixin.qq.com/s/XLnRZ97CSQm7FrpJ-l2xMQ?scene=1&click_id=8
[7]https://mp.weixin.qq.com/s/CkTah6Rq8NIfxRMLPctnIw?scene=1&click_id=9
[8]https://mp.weixin.qq.com/s/Nr9BYGS0RGwi-P33qp4_qA?scene=1&click_id=10
[9]https://mp.weixin.qq.com/s/hxBn1pUCJzTGiFGVpH76zg?scene=1&click_id=11
五、会议推荐
近年来,细胞与基因治疗(CGT)与抗体偶联药物(ADC)作为生物药领域两大前沿方向,持续在全球范围内引领治疗范式的深刻变革。CGT凭借其“一次治疗、潜在治愈”的独特潜力,在肿瘤、遗传病等多个疾病领域展现出突破性疗效;ADC则以“精准靶向与高效杀伤”相结合的优势,成为全球创新药布局的重点赛道。
为打通科研探索与产业转化的协同壁垒,CPHI思享会-2026生物药创新与产业大会将于2026年4月23-24日在上海张江海科雅乐轩酒店盛大启幕。大会创新设置“细胞治疗”与“ADC药物”双轨并行议程,聚焦in vivo CAR-T等前沿技术突破、工艺优化升级、CMC全流程质控及商业化落地策略等核心议题,开展深度研讨与经验分享。大会将汇聚全球领域头部专家与创新力量,以技术攻坚为核心、以国际合作为纽带,加速创新疗法的研发进程与临床可及性,持续为行业高质量发展注入前沿洞见与强劲动能。
观众报名已火热开启🔥
🔍快来扫码加入这场医药盛宴吧
(注:请实名注册参会,信息需经主办方审核)
会议基本信息
会议时间:2026年4月23-24日
会议地点:上海 张江海科雅乐轩酒店
会议规模:800+
4月23日上午
主论坛:洞见新机,擘画未来
论坛主持人:肇晖 上海医药行业协会副秘书长
09:00-09:10
大会观众签到入场
09:10-09:20
主持人开场
09:20-09:50
干细胞的研究与展望
刘中民 俄罗斯工程院外籍院士
09:50-10:20
通用型CAR-T和In Vivo CAR治疗自身免疫病的前景和挑战
徐沪济 海军军医大学附属长征医院,风湿免疫科主任
10:20-10:50
茶歇
10:50-11:20
人工智能赋能核酸药物研发(拟)
陈润生 中国科学院院士、国际欧亚科学院院士
11:20-11:50
中国Pharma并购Biotech破冰与产业升级
谢炘 中国生物制药执行董事、资深副总裁
11:50-12:20
从 “License-out” 到 “全球商业化”:中国生物药企业出海的进阶挑战与资本赋能
王兴利 复星医药 联席总裁、全球研发中心CEO
Jenny Yang 诺和诺德亚太区外部创新和对外合作负责人
沈 蓉 辉瑞中国业务发展转型负责人
单国洪 百济神州全球高级副总裁、大中华区、中亚和南亚区域总经理
谢暄晖 TVM capital/ValueSeek Ventures管理合伙人
许兆颖 Executive Director, Lilly Ventures, China
更多对话嘉宾正在邀约中
4月23日下午
专题一:In Vivo CAR-T新突破
13:30-14:00
CAR-T 细胞治疗:新年新思路
张丹 俄罗斯工程院外籍院士、昆翎医药联合创始人兼首席战略官、谱新生物联合创始人兼联席董事长
14:00-14:30
In Vivo CAR-T和UCAR-T,谁先跑出来?
郭志刚 南京师范大学生命科学学院教授、博士生导师,南京奇迹生物首席科学家
14:30-15:00
体内CAR-T技术专用mRNA免疫细胞自靶向递送系统tpLNP的研发
郭 磊 北京百替生物 创始人&CSO
15:00-15:20
茶歇
15:20-15:50
基于环形RNA的体内CAR开发
杨 赟 环码生物首席技术官
15:50-16:20
当通用性CAR-T遇到In Vivo CAR-T
方宏亮 晨泰医药首席研发官
16:20-16:50
AI赋能的体内CAR-T平台
TBD
16:50-17:30
圆桌讨论:破局・协同・提速 ——in vivo CAR-T 转化的核心挑战与突围路径
主持人:戚飞君 君联资本 执行董事
王立群 星奕昂,董事长兼首席执行官
徐应永 杭州启函生物科技有限公司CMO
陈 昂 上海锋寻生物科技有限公司项目管理与业务拓展VP
郭 磊 北京百替生物创始人&CSO
更多对话嘉宾正在邀约中
4月24日上午
专题二:细胞治疗专场
9:00-9:30
CAR-T细胞治疗现状与未来
李宗海 科济药业控股有限公司,创始人、董事长、CEO
9:30-10:00
慢病毒载体赋能:下一代 CAR-T 研发实践与展望
杨林 博生吉医药科技(苏州)有限公司,创始人/董事长/CEO
10:00-10:30
TIL(肿瘤浸润淋巴细胞)临床开发挑战及机会
王振玖 华赛伯曼临床医学高级副总裁
10:30-10:50
茶歇
10:50-11:20
CAR-T在实体瘤治疗中的探索及开发进展
郑彪 上海恒润达生生物科技股份有限公司总裁
11:20-11:50
人iPSC神经前体细胞注射液的临床开发和国际策略
范 靖 浙江霍德生物工程有限公司,创始人&CEO
11:50-12:20
TCR-T在实体瘤与慢性病领域的应用和突破
张 柯 星汉德,CSO
4月24日下午
专题四:CGT工艺开发和CMC
13:30-14:00
多能干细胞产品工艺开发策略与难点分析
吴军峰 上海跃赛生物科技有限公司,CMC高级副总裁
14:00-14:30
CAR-T细胞在生产工艺中的开发难点
王志云 原启生物执行副总裁、CMC负责人
14:30-15:00
细胞治疗产品上市后变更和创新性的考量
王文石 复兴凯瑞 技术运营高级副总裁
15:00-15:20
茶歇
15:20-15:50
TBD
15:50-16:20
细胞和基因治疗产品的安全性检测与质量评价
谭炳合 上海邦耀生物科技有限公司,CTO
16:20-16:50
CGT类生物制品在药品研发不同阶段的CMC挑战
张长风 上海医药集团生物治疗技术有限公司,质量与注册总监
观众报名已火热开启🔥
🔍快来扫码加入这场医药盛宴吧
(注:请实名注册参会,信息需经主办方审核)
参展咨询
赖先生
电话:13550291524(微信同号)
参观咨询
林女士
电话:021-33392105
往届回顾
1.CPHI思享会-2025细胞与基因治疗药物创新产业大会圆满落幕
2.CPHI思享会—2025第五届医药创新产业年会今日璀璨启幕!
细胞疗法免疫疗法基因疗法
2026-03-31
2026年3月30日由上海先博生物科技有限公司申办,上海交通大学医学院附属仁济医院叶霜和扶琼教授牵头的“一项评价F01治疗中重度难治性系统性红斑狼疮患者的安全性、药代动力学特征和初步疗效的I期临床研究”在山西白求恩医院风湿免疫科顺利开展。
我院张莉芸副院长担任主要研究者、郭乾育副主任担任主要SUB-I,本项目相关研究团队成员、机构办公室工作人员、CRA等相关人员共同参加了会议。会上张张莉芸院长对项目基本情况做了介绍,主要SUB-I郭乾育主任医师对研究方案、入排标准、临床疗效评估和患者报告结局等内容进行了详述。张莉芸院长希望团队成员积极参与项目,严格按照方案要求进行受试者筛选及随访工作。
系统性红斑狼疮(SLE)是一种常见的系统性自身免疫病,可导致多脏器受累,中国SLE发病率约为14.09/10万,男女患病比为1∶10 ⁓ 12。
目前SLE的治疗通常以多种药物组合长期使用,常伴有较多的不良反应,长期使用对人体造成较大危害,对于中重度难治性红斑狼疮患者迫切需要新药物来满足治疗需求。
近年来细胞治疗在SLE的研究持续增长,全球范围内已有多款靶向CD19、CD20和BCMA的多款单靶点/多靶点细胞治疗产品在SLE中进行了布局开发。F01是在体外利用逆转录病毒转染技术对健康供者外周血来源的NK细胞进行基因改造的细胞制剂。F01表达识别CD19 CAR分子,通过胞内共刺激域CD28和信号域CD3ζ之间的协同作用,向NK细胞传递活化信号,分泌效应分子颗粒酶,穿孔素,TNF-α和IFN-γ,杀死异常细胞。同时,装甲IL-15的F01可分泌细胞因子IL-15维持其在体内的扩增和存续。
本项目计划在全国15余家中心开展,共计纳入30例系统性红斑狼疮患者,预计入组期24个月,随访期24个月。试验相关的用药及检查费等均由申办方承担,入组后给予一定的交通补助和采血补助。欢迎大家积极推荐入组。
附招募广告:
《一项评价F01治疗中重度难治性系统性红斑狼疮患者的安全性、药代动力学特征和初步疗效的I期临床研究》目前正在招募参与者,如果您有兴趣参加研究,我们正在寻找符合以下条件的受试者:
Ø主要入选标准:
1.年龄18至65岁(包含边界值),性别不限。
2.中重度难治性SLE受试者需满足以下所有标准:
筛选前至少24周诊断为SLE,筛选时符合欧洲风湿病学会联盟(EULAR)/美国风湿病学会(ACR)2019 年 SLE 分类标准;
筛选时符合以下一条:a. 抗核抗体(ANA)阳性;b.抗dsDNA抗体阳性;c.抗Smith抗体阳性;
筛选时SLEDAI-2000评分≥7分
3.入组前已经过充分的标准剂量的糖皮质激素、抗疟药、免疫抑制剂以及至少一种生物制剂至少2个月治疗后疾病仍处于活动状态。
Ø主要排除标准:
1.筛选前3个月内有严重狼疮性肾炎(定义为尿蛋白>6g/24小时或血清肌酐>2.5mg/dL或221μmol/L)。
2.清淋性预处理化疗前14天内存在未控制的活动性感染。
3.筛选时活动性乙型肝炎病毒(HBV),丙型肝炎病毒(HCV)感染。允许HBsAg阳性和/或HBcAb阳性但HBV-DNA阴性,和/或HCVAb阳性但HCV-RNA阴性受试者入组。
4.已知血清HIV病毒抗体阳性或有活动性HIV感染史,以及活动性梅毒感染者。
如果您对本研究感兴趣,希望了解有关患者招募的更多详细信息,您可以联系相关研究医生,研究医生将对您进行筛选检查和评估,如果您符合条件,您就可以正式加入本研究了。
研究机构:山西白求恩医院临床试验机构
科室:风湿免疫科
主要研究者:张莉芸
联系人:李助理15234262454
100 项与 上海先博生物科技有限公司 相关的药物交易
登录后查看更多信息
100 项与 上海先博生物科技有限公司 相关的转化医学
登录后查看更多信息
组织架构
使用我们的机构树数据加速您的研究。
登录
或

管线布局
2026年05月21日管线快照
管线布局中药物为当前组织机构及其子机构作为药物机构进行统计,早期临床1期并入临床1期,临床1/2期并入临床2期,临床2/3期并入临床3期
药物发现
3
3
临床前
临床1期
4
1
临床2期
其他
6
登录后查看更多信息
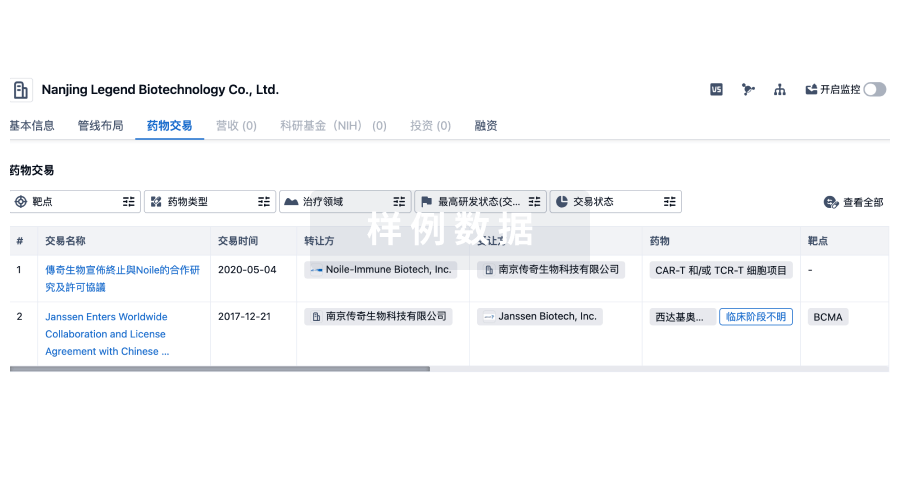
药物交易
使用我们的药物交易数据加速您的研究。
登录
或
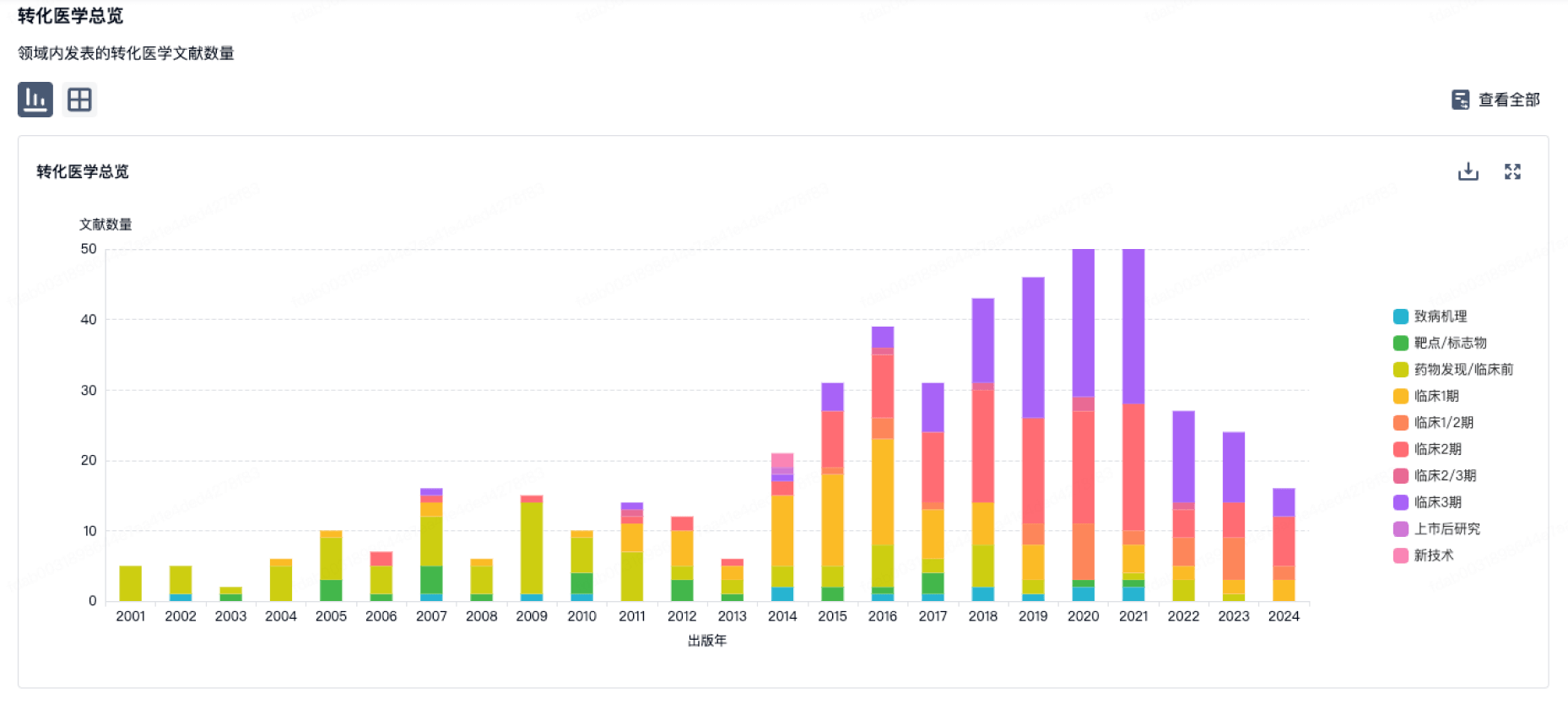
转化医学
使用我们的转化医学数据加速您的研究。
登录
或
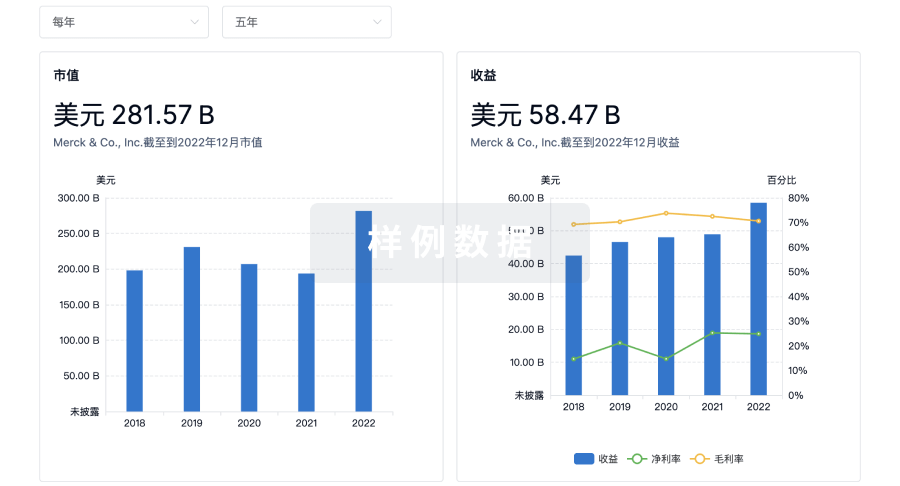
营收
使用 Synapse 探索超过 36 万个组织的财务状况。
登录
或
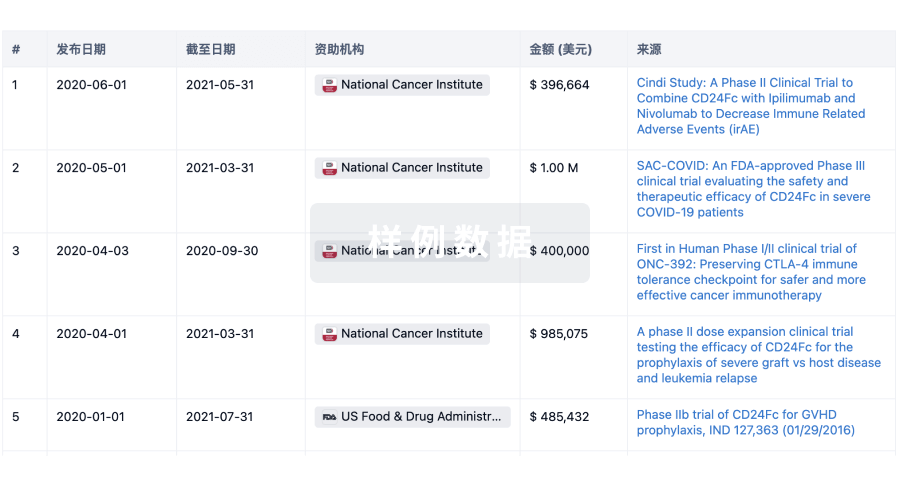
科研基金(NIH)
访问超过 200 万项资助和基金信息,以提升您的研究之旅。
登录
或
投资
深入了解从初创企业到成熟企业的最新公司投资动态。
登录
或
融资
发掘融资趋势以验证和推进您的投资机会。
登录
或
生物医药百科问答
全新生物医药AI Agent 覆盖科研全链路,让突破性发现快人一步
立即开始免费试用!
智慧芽新药情报库是智慧芽专为生命科学人士构建的基于AI的创新药情报平台,助您全方位提升您的研发与决策效率。
立即开始数据试用!
智慧芽新药库数据也通过智慧芽数据服务平台,以API或者数据包形式对外开放,助您更加充分利用智慧芽新药情报信息。
生物序列数据库
生物药研发创新
免费使用
化学结构数据库
小分子化药研发创新
免费使用