预约演示
更新于:2026-03-04

Medicines 360
更新于:2026-03-04
概览
标签
其他疾病
泌尿生殖系统疾病
小分子化药
关联
1
项与 Medicines 360 相关的药物靶点 |
作用机制 PR激动剂 |
在研机构 |
最高研发阶段批准上市 |
首次获批国家/地区 美国 |
首次获批日期1990-12-10 |
2
项与 Medicines 360 相关的临床试验NCT03642210
A Phase 3, Multicenter, Open-Label Study of a Levonorgestrel 52 mg Intrauterine System for the Treatment of Heavy Menstrual Bleeding
To assess the efficacy of a levonorgestrel 52 mg intrauterine system as a treatment for heavy menstrual bleeding.
开始日期2019-01-17 |
申办/合作机构 |
NCT00995150
A Phase 3, Multi-Center, Open-Label Study of a Levonorgestrel-Releasing Intrauterine System for Long-Term, Reversible Contraception
The primary objective of this study is to assess the efficacy of a levonorgestrel-releasing intrauterine system (LNG20) in nulliparous and parous females of child-bearing potential who request long-term, reversible contraception for up to 10 years.
开始日期2009-11-01 |
申办/合作机构 |
100 项与 Medicines 360 相关的临床结果
登录后查看更多信息
0 项与 Medicines 360 相关的专利(医药)
登录后查看更多信息
1
项与 Medicines 360 相关的新闻(医药)2026-01-16
截至目前,美国食品药品监督管理局(FDA)已批准20种基因疗法,其中包括首款用于镰状细胞贫血的CRISPR基因编辑疗法——CASGEVY(exagamglogene autotemcel,Vertex制药公司)。这一非凡里程碑广受赞誉,因其为未来治疗此前难以攻克的遗传性疾病和癌症带来了基因编辑疗法的应用前景。与此同时,此类基因疗法是市场上价格最高的药物,每位患者的标价超过400万美元。尽管所有已批准的细胞和基因疗法均源自学术或政府研究机构,但后续研发和商业化依赖营利性制药公司,导致定价优先考虑收回投资、覆盖候选产品失败的成本以及满足投资者和股东的期望。为提高可负担性和可及性,亟需从发现到上市的可持续替代方案,以解决系统性缺陷。本文呈现了一个多学科工作组为规划该路径而提出的建议,描述了一种实施后可将每位患者成本降低10倍的定价结构,并提出了一种责任分配与多元资金来源相结合的商业模式。我们还概述了学术许可条款、生产创新和支持性法规如何降低成本并扩大患者治疗覆盖面。细胞和基因疗法(CGTs),又称基因疗法,在单基因疾病和癌症治疗中具有变革性意义,且有望在疾病预防领域取得突破性进展。这类疗法通过修饰患者的基因、基因表达或细胞的生物学特性以实现治疗目的。FDA的批准数量稳步增长,目前已有数百种产品处于研发阶段。底层技术的平台化特性,加之精准纠正特定基因缺陷的能力,使得人类基因组的大部分区域如今具备了“成药潜力”。然而,数百万美元的价格标签引发了人们对以下问题的担忧:谁将从治疗进展中受益?支付方是否准备好承担如此巨额的一次性付款?商业实体未能将安全有效的基因疗法推向市场、难以与支付方就价格达成一致以及企业存续面临的困难,都表明这类疗法与医疗生态系统之间存在更大的兼容性挑战。随着CRISPR技术在多种不同疾病适应症中的临床应用取得成功,这些挑战变得尤为尖锐。近期一项模型模拟显示,在2020至2034年间,美国注册的109项II期或III期后期基因疗法临床试验中,有18项将获得批准。在保守假设下,其年度成本将达到204亿美元。如今,研发者必须应对以下问题:符合当前良好生产规范(cGMP)级别的关键试剂供应有限、生产能力不足,以及向商业化生产转移的过程成本高昂——这些因素都可能导致研发停滞。在支付方层面,美国的资格限制决定了谁能获得基因疗法。美国各州医疗补助计划覆盖情况的近期评估显示,准入限制对低收入美国人的影响尤为严重。CASGEVY和LYFGENIA这两种针对镰状细胞贫血的疗法近期获批,而该疾病主要影响非洲裔人群,这一现实更凸显了上述问题。中低收入国家(LMICs)的可及性面临更大挑战。尽管存在这些众多障碍,但针对疾病遗传根源进行治疗所带来的巨大治疗益处,凸显了推进基因疗法的社会必要性。若要充分发挥细胞和基因疗法的潜力,如今亟需创新的、系统性的解决方案。本文基于一个多学科专家和从业者工作组的研究及建议,提供了应对这一挑战的全面解决方案路线图。该工作组评估了将基因疗法从发现推向市场的替代研发框架。提出的解决方案涉及知识产权管理、法规、生产技术、定价和商业模式,这些方面共同作用可降低成本并扩大可及性。需要注意的是,尽管政策干预是实现系统性变革的关键工具,但我们的工作组讨论未纳入需要修改法规的建议,而是聚焦于生态系统内主要参与者可实施的变革。通过许可协议协商准入学术研究团队在政府资助的支持下开展发现和早期临床前研究。事实上,所有已批准的基因疗法的大部分知识产权都源自学术界,这意味着学术机构集体拥有相当大的影响力。学术技术转移办公室(TTOs)可通过在许可协议中纳入具有法律约束力的准入条款来行使这种影响力。图1 基因疗法研发的主要利益相关者及挑战基因疗法通常起源于学术机构,最终以获批药物用于患者治疗告终,每个环节都面临独特挑战。学术机构具备推动从初始发现到支持新药临床试验申请(IND)研究的有利条件,在许多情况下还能开展I/II期临床试验。它们的资金通常来自政府和慈善捐赠,这些资金无需投资回报;然而,这些资金仅能覆盖将基因药物推向获批所需数百万美元成本的一部分。基因疗法领域的关键临床试验由从学术机构获得专利许可的制药或生物技术公司开展,即使是针对罕见病适应症,获得批准的典型成本也超过2500万美元。上市公司有信托责任最大化股东价值,而初创企业则由追求高投资回报的风险投资家支持。商业化规模生产可由大型制药公司内部完成,或委托合同研发生产组织(CDMO)进行,通过集中专业知识和基础设施降低成本。FDA批准疗法的申办者通常会在医疗服务提供者(即卓越医疗中心)的支持下组建治疗团队。该医疗中心帮助患者争取保险覆盖、订购药物产品并监督人员培训。患者在多步骤治疗过程中可能需要在中心停留数月,因此社会服务对于疗法的交付至关重要,可能包括住宿、交通以及长期停留期间的日常开销。(注:GMP=良好生产规范;IP=知识产权;*治疗和住院费用可能超过疗法本身的价格;†支付方系统并非为巨额一次性付款设计)在美国,生物制剂的价格平均比同类国家高出3.59倍。例如,获批基因疗法ROCTAVIAN(valoctocogene roxaparvovec-rvox,BioMarin)在美国的价格为290万美元,而在德国仅为150万美元。近期案例表明,准入条款可纳入“最惠国待遇”条款,确保美国患者支付的费用不高于经济同类国家的患者,或可包含对美国特定人群的支持(例如低收入人群、未参保或参保不足人群以及医疗补助受益人)。许可协议条款还可规定,在达到特定销售量后降低价格;或者,若未按销量降低价格,则触发大幅提高特许权使用费,这与2022年《通胀削减法案》中的条款类似。为防止企业持有知识产权却搁置疗法研发,若在协商期限内未继续推进研发,独占许可可自动转为非独占许可。如果疗法获批后的研究未及时开展,或针对新适应症的药物研发未取得进展,也可进行此类许可转换。在中低收入国家,制药企业很少申请市场授权或建立分销渠道。准入计划可要求在所有需要的市场及时开发获得许可的可负担产品并完成注册。或者,若被许可方无法或不愿在中低收入国家供应疗法,可在这些国家将许可转为非独占许可。此外,可直接向第三方组织授予许可,例如联合国支持的药品专利池,该组织通过专利集中和自愿许可来扩大可及性。被许可方可同意与这些第三方组织合作,以履行其准入义务。尽管修改许可实践在理论上可立即执行,但学术机构面临着其公益使命与最大化许可收入以补充机构运营成本的财务激励之间的固有矛盾。由于技术转移办公室的成功部分取决于签订的协议数量和获得的特许权使用费,这些办公室可能担心潜在被许可方会拒绝准入条款,转而与提供更优惠条件的其他大学合作。2007年,多所主要大学签署了由大学技术管理者协会制定的《关于大学技术许可的九点考量》文件。该文件敦促采用有利于被忽视患者群体的准入条款。然而,近期一项分析发现,《九点考量》文件“在促进医疗技术的公共获取方面几乎没有带来变化”,因为很少有机构采纳与可及性和可负担性相关的建议。因此,大学应共同努力制定跨学术机构的统一准入框架,大学领导层应全力支持这些实践。发布经过最少编辑(以保护商业敏感信息)的许可协议,将为大学纳入可负担准入条款树立新规范。这一方向的转变已初现端倪,有关关键问题的知识(包括不同地区和社会经济群体的准入数据)以及专用工具的使用正在普及。有意义的变革需要大学校董会授权技术转移办公室实施并执行准入许可计划,还需要主要学术机构合作,使专利许可中的准入义务成为常态。法规与生产创新基因疗法研发者面临着高生产成本、有限的生产能力以及对基因药物所有成分(例如向导RNA、纳米颗粒中使用的脂质)的严格质量要求。符合阶段适配性良好生产规范的学术设施,通常能够支持基因疗法的首次人体研究,是蓬勃发展的细胞和基因疗法生态系统的重要组成部分。可比性挑战从学术生产向商业化生产的转移需要进行大量可比性评估,在某些情况下,这已导致产品研发停滞。FDA根据特性、质量、纯度和效价等质量属性,评估变更前后药物产品的可比性。可比性评估需要为每种产品提供经过验证的分析方法,并且根据细胞和基因疗法的研发进展阶段,可能还需要额外的临床研究。这对于在学术良好生产规范设施中生产、并在少量I/II期临床试验参与者中进行测试的基因疗法而言,负担尤为沉重。例如,一种新的研究性体外慢病毒疗法在50名腺苷脱氨酶缺乏症(ADA-SCID)患者中显示出安全性和治愈效果(治疗后24个月总生存率达100%),据估计,将其生产工艺转移至商业化规模的合同研发生产组织的成本为3000万至4000万美元。对于美国和加拿大每年约10名患者的疾病而言,这是一笔巨大的财务负担,营利性生物技术公司对此几乎没有商业兴趣。FDA在近期发布的细胞和基因疗法产品可比性评估草案指南中指出,“向新生产设施转移通常被视为重大变更,可能需要进行大量可比性评估”。这影响了大多数学术机构研发的产品。该草案指南还提供了需要提交新新药临床试验申请(IND)的变更示例;然而,研发者也将受益于了解无需提交新新药临床试验申请的变更类型,以及更详细的可比性证明方法。在将患者安全放在首位的同时,对于发病率和死亡率较高的严重疾病,以及早期临床数据显示出强劲安全性和有效性的产品,应采用风险-获益考量。基于风险的可比性方法依赖实验证据并考虑特定模式的风险,可降低法规负担。例如,监管机构可能认为,用于体外转导干细胞的慢病毒纯化方法变更,其风险低于用于全身给药的腺相关病毒(AAV)的类似工艺变更,并相应降低可比性要求。创新解决方案将特征明确的生产工艺指定为平台,对于减轻当前法规要求的成本和劳动强度尤为有帮助。FDA生物制品评价和研究中心的领导层阐述了一项愿景,即利用基因疗法的平台特性,在“母体”产品和仅一个成分(例如向导RNA)不同的“衍生”产品之间共享非临床数据。这将改变目前的现状:利用CRISPR基因编辑技术的基本特性,对治疗严重疾病的新基因药物进行单一改造,却导致生产周期超出患者的预期寿命。近期,该机构发布了草案指南,描述了申办者为一种理解充分且可重复的技术获得平台技术指定的路径,该技术可纳入多种药物产品,以提高效率,且不会对质量、生产或安全性产生不利影响。值得注意的是,该草案强调该技术需已用于获批产品,并将指定平台技术的使用限制于同一申办者或获得该申办者批准的实体,这引发了其在学术环境和超罕见疾病药物研发中的实用性问题。监管机构、学术界和工业界应密切合作,制定开源的简化方案,以提供迭代安全数据并避免重复工作。加利福尼亚再生医学研究所近期资助了一项建立开源生产方案的倡议。政府项目,如体细胞基因组编辑计划、定制基因疗法联盟和平台载体基因疗法试点项目,都是实现这一目标的重要贡献。学术中心经常为超罕见疾病患者开发疗法,这些疾病几乎没有商业利益。在某些情况下,此类努力取得了极高的临床效益,多项研究中约100%的参与者主要疾病症状得到缓解。使超罕见疾病患者获得基因药物的一种可能方法是,监管机构允许在I期适配性良好生产规范标准和临床方案下进行持续治疗(永久性新药临床试验申请)。FDA认为,早期阶段的要求足以允许在人体中进行研究,并已制定充分的知情同意、监测和不良事件报告机制。对于细胞和基因疗法,对参与者的密切随访可提供重要的安全性和有效性证据,为疗法的风险-获益特征提供参考。鉴于超罕见疾病患者群体规模极小,且获得基因疗法新药临床试验申请所需资源庞大,此类框架对公共健康构成的风险极小,且不太可能被滥用。除法规外,符合良好生产规范的关键试剂对绝大多数学术生产团队而言价格过高。强大的供应链对于支持基因修饰的非病毒递送方法的研发至关重要,与病毒载体相比,这些方法所需资源更少,批次间变异性更低。分布式生产是降低生产成本和扩大可及性的另一种创新模式。传统上,药物生产在集中式场所进行,但对于自体细胞疗法而言,这种模式在物流上繁琐复杂,且可能因冷冻保存而降低疗效。在床旁生产模式(一种分布式生产)中,治疗医院或当地良好生产规范设施生产细胞疗法产品,可实现修饰细胞向患者的快速给药。封闭式自动化生产在实施分布式生产中起着关键作用。通过减少对洁净室和高技能人员的需求,此类系统可部署在服务不足的地区,以更低的成本扩大可及性。加拿大制造CAR-T项目就是一个典型例子,该项目生产的细胞疗法成本比商业选项低10倍,彰显了政府支持的分布式生产模式在可负担性和可及性方面的影响。尽管通过地方医院豁免等机制实现的床旁生产在其他国家降低了价格,但在美国现有监管框架下实施这一模式仍面临挑战。价格问题最明显的问题是:为什么细胞和基因疗法的价格如此之高?其次,什么是合理的价格,既能确保救命疗法的持续研发,又不会给支付方、患者和医疗系统带来过重负担?营利性公司有信托责任最大化股东价值,细胞和基因疗法的高价格反映了公司估计可从市场获得的最大利润。同时,公司经常以价值为基础的定价来解释基因疗法的高价格。价值为基础的定价根据药物的成本效益及其对患者、医疗系统和社会的益处大小来确定药物价格。就其本身而言,价值为基础的定价方法引发了诸多担忧,例如,估值是基于已通胀的医疗成本,且公司将价格设定为疗法本应赋予社会的全部价值等。最重要的是,价值为基础的价格与研发和生产成本无关。这意味着,降低生产和交付疗法成本的技术进步,并不一定会降低患者和支付方的价格。即使采用优先考虑可负担性的定价框架,保险覆盖仍然是必要的。美国的保险公司会覆盖5万至25万美元之间的治疗费用,无需额外审查或设置覆盖限制。我们评估了多种定价理念(例如成本加成定价、组合式定价)以及支付模式(例如订阅制、基于结果的定价、医疗贷款)。开发新定价模型的一个关键假设是,研发药物的实体必须获得足够的收入,才能实现自我可持续发展。将产品最终价格与研发和部署成本挂钩,同时确保最大程度的保险覆盖,这种定价理念能为患者带来最低成本。表1 十倍降价模型一家假设的机构希望在上市后的7年内(FDA为罕见病疗法授予的孤儿药独占期)每年平均治疗2000名患者。在本示例中,疗法的生产成本假设为每位患者10万美元。年度运营和营销固定成本(包括医生教育)为7500万美元,建设和装备生产工厂的一次性固定成本为2亿美元。该机构希望以8%的资本成本收回10亿美元的研发成本。在这一资本成本下,每位患者的价格需增加20993美元,以使7年内利润流的现值达到12亿美元(10亿美元研发成本加上2亿美元生产工厂成本)。示例中还包含了2亿美元的净利润。将成本分摊到7年内每年2000名患者身上,该疗法的可持续价格为每位患者258500美元。如果获得优先审查凭证,该凭证可售价约1.1亿美元;但由于这并非确定事项,我们未将其纳入本示例。尽管缺乏具体数据,但被广泛引用的研究表明,一种新药的资本化研发成本在3.14亿至28亿美元之间(资本成本在7%至11%之间,包括失败项目)。一项针对2009至2018年间FDA批准的63种药物的分析发现,资本化研发的中位成本为11.4亿美元(包括失败项目)。在表1呈现的模型中,我们估计10亿美元的药物研发成本足以覆盖失败项目的投资,并假设资本成本为8%(美国医疗保险和医疗补助服务中心在实施2022年《通胀削减法案》时,使用该数字来确定营利性品牌药制造商是否已收回药物研发成本)。表2 替代商业模式的关键考量(注:非营利实体、公共利益公司、政府支持举措以及混合模式的机遇与挑战)已发表文献显示,建设和充分装备一座能够生产自体疗法的生产工厂的成本在数百万至数亿美元之间,具体取决于设施规模、位置和项目特定因素。该模型估计,一座年产能为500至5000批次的设施,其前期建设和设备成本为2亿美元,这一数字得到了工作组中具有多年细胞和基因疗法生产经验的成员的联合专业判断确认。细胞疗法的运营成本估计为每位患者8000至23000美元;若按每年2000名患者推算,固定生产成本为1600万至4600万美元。销售、一般和管理费用可能相当可观,15家最大的生物制药公司在这些活动上的支出超过了研发支出,2022年占收入的比例在24.5%至51.9%之间。该模型(表1)估计年度固定生产和营销成本为7500万美元,约占第7年产生收入的37.5%。生产成本也难以估计,且因产品而异。例如,已发表的CAR-T细胞疗法生产成本为每剂6万至9万美元。通常,一种获批药物的收入产生期至少为12至15年,或直至出现仿制药或生物类似药竞争。对于获得孤儿药指定的药物,FDA保证7年的独占期,即不会批准另一款具有相同活性成分、用于相同适应症的产品。敏感性分析可修改模型的组成部分,以收回更高的药物研发成本或治疗更多患者。例如,若某机构希望收回20亿美元的药物研发成本,价格将上涨26%,至每位患者347415美元。该框架下的定价对每年预期接受疗法的患者数量较为敏感;一种针对超罕见疾病(每年200名患者)、研发成本为10亿美元的疗法,每位患者的价格需达到168万美元。若该药物每年用于10000名患者,其价格将降至132699美元。从组织层面来看,这凸显了产品组合多样化的重要性——来自患者群体较大的疗法的利润可用于补贴超罕见疾病定制疗法的成本。尽管细胞和基因疗法设施的建设和运营成本存在不确定性,但这些数值对价格的影响小于患者数量。若生产设施成本为400万美元,估计可持续价格为241064美元;若处于报告范围的高端(8.61亿美元),每位患者的成本将为317270美元。收回研发成本和计算利润的时间跨度可延长。在该模型中,初始7年后产生的任何利润无需用于回报投资者。该说明性框架旨在展示,如何将价格与研发、生产和部署成本挂钩,在兼顾可持续性的同时推进可负担性和可及性目标。由于该框架不以最大化利润为目的,考虑采用这种方法的实体不太可能是传统的营利性组织。图2 采用混合模式的假设性替代组织在该模型中,学术机构利用无需或低投资回报的慈善或政府资金开展发现和早期临床前研究。知识产权转移至医疗研究组织,由其负责产品的研发和转化。医疗研究组织的职责包括处理FDA申报、管理或外包临床试验、监督商业合同以及持有细胞和基因疗法商业化的法律许可。医疗研究组织的优势在于汇集开展专业临床试验所需的专业知识,这与学术界常见的专业技能有所不同。在美国,医疗研究组织可通过出售优先审查凭证筹集资金。医疗研究组织将获批产品许可给公共利益公司进行商业生产和分销。除产品销售收入外,公共利益公司还可接受风险投资家的投资,并通过向商业合作伙伴提供生产能力产生收入。尽管这些组织是独立的法律实体,但可设立重叠的董事会,确保协调成为首要任务。在本示例中,医疗研究组织(非营利组织)控制知识产权,并可在不纯粹以利润为导向的前提下做出优先事项决策。新的商业模式要成功实施创新定价模型,创新的商业解决方案和资金安排至关重要。我们回顾了多种组织类型,包括501(c)(3)慈善组织、501(c)(4)社会福利组织、医疗研究组织、公共利益公司以及由多个目标一致的组织类型组成的混合模式,这些模式通过治理结构确保使命一致性。制药研发最常见的替代商业模式是公私合作产品开发伙伴关系。在过去二十年中,这种模式已成功为结核病、疟疾和霍乱等被忽视疾病推出了50多种产品。在这些合作中,非营利组织通常整合公共和私人资本及专业知识,以可负担性和可及性为使命,这证明了非商业方法的可行性。在工作组接触的组织中,采用混合模式的更为普遍;例如,非营利医疗研究组织Medicines360通过有限责任公司子公司ImpactRH360在全球范围内分销和商业化产品,并通过营利性组织CuraePharma在美国市场开展相关业务。此外,501(c)(4)组织Civica Rx通过医疗保健公用事业模式成功解决了仿制药短缺问题,并建立了慈善部门以及公共利益公司CivicaScript,后者在零售药店领域提供部分仿制药。工作组成员得出结论,由不同实体组成的混合组织结构最有可能推动基因疗法度过不同研发阶段,因为这种结构根据专业知识分配责任,并利用每种组织类型的关键优势。对于混合模式组织,明确的治理结构至关重要,以维持公益目标并遵守相关法律。混合模式组织不仅可行,在传统营利性组织中也很常见,这些组织可能设有附属基金会或非营利组织,从事相关慈善活动。影响细胞和基因疗法定价的另一个关键因素是资本投资的可获得性以及预期的投资回报率。由于疗法研发需要大量前期资本,且存在高失败率和产品销售产生收入前的漫长周期等风险,风险投资家通常要求高投资回报。然而,近期一项分析表明,获得FDA批准开展首次人体试验的孤儿病和血液系统癌症基因疗法,其获得完全批准的可能性分别是这些领域普通药物的2至3.5倍。应根据这一更高的成功率调整风险计算,并鼓励依赖低回报率资本的模型。要开发低成本细胞和基因疗法,可结合高成本和低成本资金,目标是为投资者实现长期稳定且适度的回报率。尽管慈善组织或赠款资助机构提供的无成本资本无需偿还,但仅依赖赠款和慈善资金的组织不太可能具有可持续性,因为这需要长期大量筹款。社会影响力投资者、公益风险投资和社会影响力债券提供的中等成本资本,旨在解决人类和地球面临的挑战,同时获得财务回报,尽管利率低于市场水平。还提出了其他更复杂的金融工具,包括为FDA批准的临床试验提供资金的政府支持贷款计划、保险公司的早期投资以及担保资本(慈善资金首先承担损失,以降低私人投资者的风险)。内部产生的收入也可作为维持组织运营的关键资本来源,可能包括特许权使用费、提供基础设施能力(如生产)和专业知识(智力和技术)、税收抵免、出售优先审查凭证以及产品销售。考虑到混合组织模型和潜在资金来源,我们开发了一个假设性组织模型,力求使责任与治理结构和财务机制保持一致。在本示例中,至关重要的是将使命一致性纳入每个组织的章程,以确保价值观持续一致。专栏1 优先审查凭证计划优先审查凭证计划于2007年由美国国会首次通过,是一项旨在支持被忽视热带病药物研发的激励计划,此后已扩展至罕见儿科疾病。在符合条件的药物获批后,FDA会向申办者授予优先审查凭证,该凭证可在未来用于将非优先审查凭证合格药物或生物制品的审查流程加快约4个月。这可能为重磅药物带来数亿美元的销售额。优先审查凭证也可出售给其他实体,估值最高可达3.5亿美元。近年来,优先审查凭证的估值似乎已趋于稳定,2020至2023年间,罕见儿科疾病凭证的平均售价为1亿美元。凭证在商业决策中可发挥重要作用,有一家非营利公司完全依赖出售其优先审查凭证的利润。相比之下,多项涵盖2009至2019年的研究发现,优先审查凭证对各类合格药物研发的促进作用即便有,也十分微弱。鉴于其激励效果的报告喜忧参半、供应增加(导致价值下降)以及FDA工作人员管理该计划和加快审查面临的压力,该计划的未来存在不确定性。若美国国会在2024年9月底前未选择延长授权,罕见儿科疾病优先审查凭证计划可能会失效。优先审查凭证只是罕见病药物研发激励措施的一部分,得益于税收减免、费用降低和更长的市场独占期等其他激励措施,这类药物的获批比例已从2001至2005年占FDA批准药物的25%上升至2016至2020年的48%。细胞和基因疗法可及性的未来我们制定的路线图旨在使以使命为导向的实体能够在传统营利性/风险投资框架之外,将细胞和基因疗法从发现推向市场,确保最大的社会利益。我们的目标并非取代商业实体,但有人担心,一个实体降低价格将通过竞争减少所有研发者的利润,从而削弱研发难以生产的细胞和基因疗法的动力。竞争通常是可取的,它可以促进创新和技术进步,不太可能导致生物技术公司大规模退出细胞和基因疗法领域。即使价格较低,研发细胞和基因疗法的利润仍然足以激励研发——我们的模型显示,尽管定价具有可负担性,但在第8年及以后,每年可产生2.42亿美元的利润。孤儿药研发的现有激励措施不仅限于销售收入,且孤儿药上市比例的不断上升表明,该领域有能力承受降价压力。此外,我们关于在学术环境中继续治疗超罕见疾病的建议,无需激励营利性研发者。许可协议中纳入“最惠国待遇”条款也可能导致降价压力,有人担心这种做法可能导致公司提高其他国家的价格以维持利润。对于制药企业而言,这种做法可能面临挑战,因为许多国家已明确表示不愿为细胞和基因疗法支付高价。在欧盟,政府会协商药物价格,细胞和基因疗法的价格更低(例如,LENMELDY在英国的标价为280万英镑,而在美国为425万美元),这表明同一家公司在美国大幅降价后仍可继续运营。鉴于美国纳税人对研发做出了重大贡献,医疗成本应在经济同类国家之间公平分配。我们承认,价格过低可能导致研发的产品数量减少;然而,现有产品将能惠及更多人,包括中低收入国家的人群,从而使更多人受益。我们相信,实现细胞和基因疗法的可负担性获取这一目标触手可及。加拿大制造CAR-T项目和欧盟的医院豁免机制等案例,证明了非传统生产模式的成功。为支持美国采用类似模式,FDA应制定床旁生产模式的实施指南。在全球范围内,全球基因疗法倡议和非营利组织Caring Cross等机构正与当地利益相关者合作,通过建设医疗和生产基础设施以及共享知识产权,在中低收入国家实现这一使命。社会影响力风险投资基金的兴起,特别是近期成立的90-10研究所(一家致力于为公共利益制药公司建立影响力投资基金的非营利组织),表明融资环境正在发生变化。然而,要使这些转变产生最大影响,政策解决方案至关重要,以推进细胞和基因疗法研发并允许替代模式蓬勃发展;例如,美国国会可为非营利制药生产组织设立特定的国税局(IRS)指定,以支持本文提出的此类新型制药商业模式。最终,细胞和基因疗法领域应努力构建一个系统,使所有患者无论疾病患病率、社会经济地位或居住地如何,都能获得疗法带来的益处。
基因疗法引进/卖出临床3期
100 项与 Medicines 360 相关的药物交易
登录后查看更多信息
100 项与 Medicines 360 相关的转化医学
登录后查看更多信息
组织架构
使用我们的机构树数据加速您的研究。
登录
或

管线布局
2026年05月19日管线快照
管线布局中药物为当前组织机构及其子机构作为药物机构进行统计,早期临床1期并入临床1期,临床1/2期并入临床2期,临床2/3期并入临床3期
批准上市
1
1
其他
登录后查看更多信息
当前项目
| 药物(靶点) | 适应症 | 全球最高研发状态 |
|---|---|---|
左炔诺孕酮 ( PR ) | 避孕 更多 | 批准上市 |
DPP (Medicines360) | 避孕 更多 | 无进展 |
登录后查看更多信息
药物交易
使用我们的药物交易数据加速您的研究。
登录
或
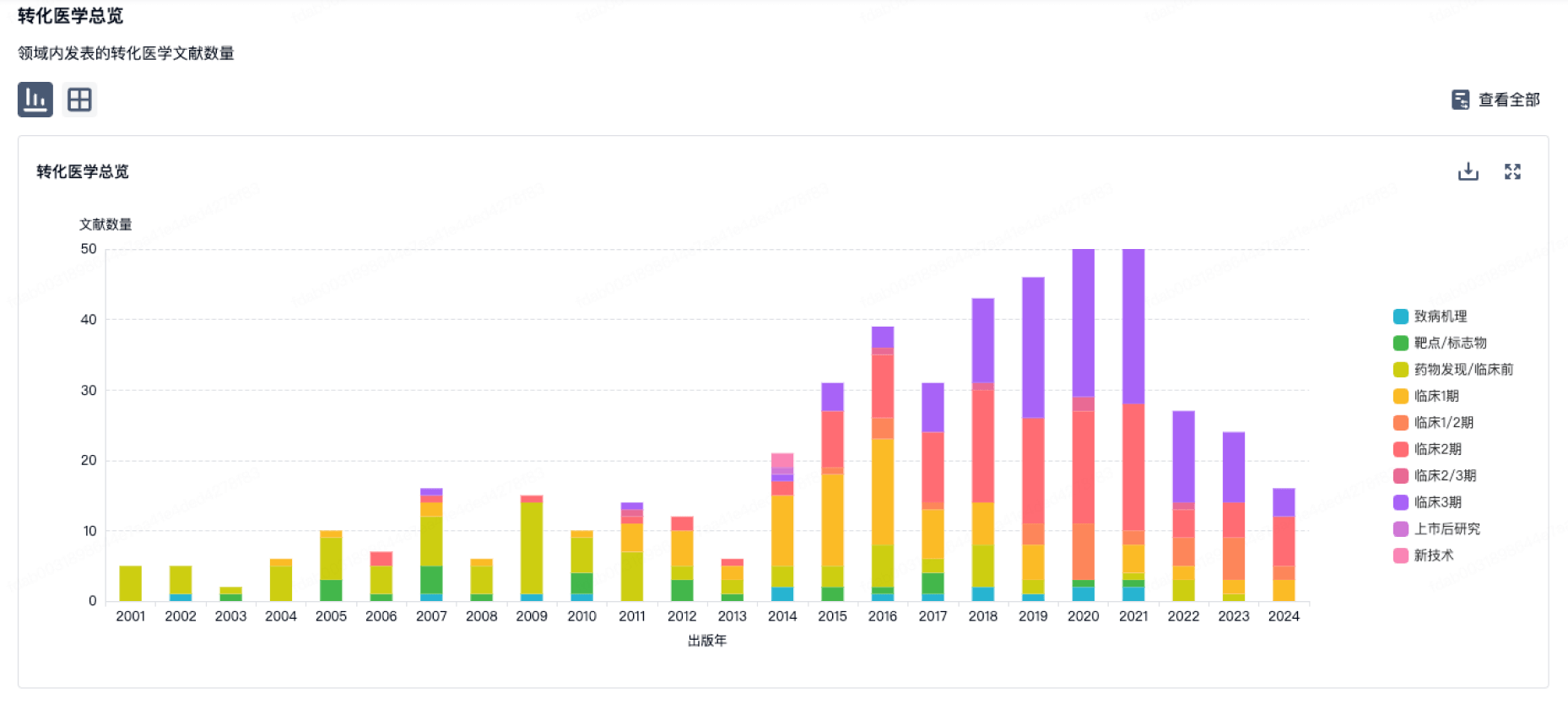
转化医学
使用我们的转化医学数据加速您的研究。
登录
或
营收
使用 Synapse 探索超过 36 万个组织的财务状况。
登录
或
科研基金(NIH)
访问超过 200 万项资助和基金信息,以提升您的研究之旅。
登录
或
投资
深入了解从初创企业到成熟企业的最新公司投资动态。
登录
或
融资
发掘融资趋势以验证和推进您的投资机会。
登录
或
生物医药百科问答
全新生物医药AI Agent 覆盖科研全链路,让突破性发现快人一步
立即开始免费试用!
智慧芽新药情报库是智慧芽专为生命科学人士构建的基于AI的创新药情报平台,助您全方位提升您的研发与决策效率。
立即开始数据试用!
智慧芽新药库数据也通过智慧芽数据服务平台,以API或者数据包形式对外开放,助您更加充分利用智慧芽新药情报信息。
生物序列数据库
生物药研发创新
免费使用
化学结构数据库
小分子化药研发创新
免费使用
