预约演示
更新于:2026-05-01
Fujian Provincial Hospital
更新于:2026-05-01
概览
标签
肿瘤
呼吸系统疾病
小分子化药
关联
1
项与 福建省立医院 相关的药物449
项与 福建省立医院 相关的临床试验NCT07471763
A Prospective Lifespan Cohort Study of Myocardial Infarction for Building an Integrated Multidimensional Database and Developing an Artificial Intelligence- and Multi-omics-Driven Precision Prevention and Control System
This prospective cohort study aims to establish a lifespan cohort of myocardial infarction and build a standardized, multidimensional, and shareable disease-specific database by systematically integrating clinical phenotypes, multi-omics data, and longitudinal follow-up information. Based on artificial intelligence and multi-omics integration, the study further seeks to develop a precision prevention and control framework for acute myocardial infarction covering the full continuum from early risk warning and accurate diagnosis to individualized treatment and long-term risk management.
The study will enroll adults aged 18 to 74 years, including two major populations: individuals at high risk of acute myocardial infarction, such as those with stable or unstable angina, and patients with confirmed acute myocardial infarction diagnosed according to the Fourth Universal Definition of Myocardial Infarction. Biospecimens, including venous blood, urine, and feces, will be collected, and participants will undergo standardized baseline assessment and follow-up.
The primary outcome is all-cause mortality during follow-up. Secondary outcomes include cardiovascular death, recurrent myocardial infarction, readmission due to heart failure, revascularization, stroke, stent thrombosis, and severe bleeding. This study is expected to provide scientific evidence and technical support for precision prevention, diagnosis, treatment, and long-term management of myocardial infarction.
The study will enroll adults aged 18 to 74 years, including two major populations: individuals at high risk of acute myocardial infarction, such as those with stable or unstable angina, and patients with confirmed acute myocardial infarction diagnosed according to the Fourth Universal Definition of Myocardial Infarction. Biospecimens, including venous blood, urine, and feces, will be collected, and participants will undergo standardized baseline assessment and follow-up.
The primary outcome is all-cause mortality during follow-up. Secondary outcomes include cardiovascular death, recurrent myocardial infarction, readmission due to heart failure, revascularization, stroke, stent thrombosis, and severe bleeding. This study is expected to provide scientific evidence and technical support for precision prevention, diagnosis, treatment, and long-term management of myocardial infarction.
开始日期2026-04-10 |
申办/合作机构 |
NCT07176182
mFOLFOX6 Combined With Citrus Flavonoid Tablets (Aimailang) as Neoadjuvant Therapy for Locally Advanced Rectal Cancer With High YWHAB Expression: A Prospective, Multi-center, Open-Label, Randomized Controlled Phase II Clinical Trial
This study is a prospective, open-label, two-arm, phase II clinical trial involving patients preoperatively diagnosed with YWHAB (Tyrosine 3-monooxygenase/tryptophan 5-monooxygenase activation protein beta)-high locally advanced rectal cancer. The trial evaluates a regimen combining mFOLFOX chemotherapy with citrus flavonoid tablets (Aimailang) for neoadjuvant therapy (pre-surgery) and postoperative adjuvant therapy.
Treatment Protocol
Preoperative (4-6 cycles) and Postoperative (6-8 cycles):
Each 14-day cycle includes:
Oxaliplatin: 85 mg/m² via 180-minute intravenous infusion on Day 1.
Leucovorin: 400 mg/m² via 120-minute intravenous infusion on Day 1.
5-Fluorouracil: 2400 mg/m² via continuous intravenous infusion over 46 hours.
Citrus flavonoid tablets (Aimailang) : 500 mg orally twice times daily (Days 1-14), administered with or without the chemotherapy regimen (depending on group assignment).
Key Trial Design Features Dose Adjustments: Permitted during the trial based on patient tolerance.
Discontinuation Criteria:
Patients with disease progression during neoadjuvant therapy will cease study treatment and proceed to surgery or alternative therapies per local guidelines.
Surgery may be initiated early if patients cannot tolerate the planned 6 cycles of neoadjuvant therapy.
Patients receiving non-protocol anticancer therapies preoperatively will be withdrawn from the study.
Postoperative Management:
Post-treatment plans (e.g., continuation of mFOLFOX + Aimailang) are determined by the investigator.
Control Group Restriction: Patients in the control arm are not permitted to self-administer citrus flavonoid tablets (Aimailang) during the trial. Any requirement for this medication must be discussed with the treating physician, who will decide on alternative therapies or trial withdrawal.
Treatment Protocol
Preoperative (4-6 cycles) and Postoperative (6-8 cycles):
Each 14-day cycle includes:
Oxaliplatin: 85 mg/m² via 180-minute intravenous infusion on Day 1.
Leucovorin: 400 mg/m² via 120-minute intravenous infusion on Day 1.
5-Fluorouracil: 2400 mg/m² via continuous intravenous infusion over 46 hours.
Citrus flavonoid tablets (Aimailang) : 500 mg orally twice times daily (Days 1-14), administered with or without the chemotherapy regimen (depending on group assignment).
Key Trial Design Features Dose Adjustments: Permitted during the trial based on patient tolerance.
Discontinuation Criteria:
Patients with disease progression during neoadjuvant therapy will cease study treatment and proceed to surgery or alternative therapies per local guidelines.
Surgery may be initiated early if patients cannot tolerate the planned 6 cycles of neoadjuvant therapy.
Patients receiving non-protocol anticancer therapies preoperatively will be withdrawn from the study.
Postoperative Management:
Post-treatment plans (e.g., continuation of mFOLFOX + Aimailang) are determined by the investigator.
Control Group Restriction: Patients in the control arm are not permitted to self-administer citrus flavonoid tablets (Aimailang) during the trial. Any requirement for this medication must be discussed with the treating physician, who will decide on alternative therapies or trial withdrawal.
开始日期2026-03-01 |
申办/合作机构  中山大学附属第六医院 中山大学附属第六医院 [+4] |
ITMCTR2025001203
Research on the central brain network and peripheral biomechanical mechanism of Tai Chi improving posture stability in frail elderly people based on SCAN Network
开始日期2026-01-01 |
申办/合作机构 |
100 项与 福建省立医院 相关的临床结果
登录后查看更多信息
0 项与 福建省立医院 相关的专利(医药)
登录后查看更多信息
292
项与 福建省立医院 相关的文献(医药)2026-04-01·Intensive and Critical Care Nursing
Effect of diary intervention on sleep quality and risk of stress disorders among critically ill children in pediatric intensive care units and on their parents’ anxiety level: A randomized controlled trial
Article
作者: Liao, Jinhua ; Lin, Shuting ; Lin, Jinling ; Xin, Huining ; He, Yingshuang ; Zhang, Yuhong ; Cheng, Xiao ; Liu, Guihua ; Li, Sijia
OBJECTIVES:
To investigate benefits of diary intervention in a pediatric intensive care unit (PICU) on sleep quality and stress-related disorders in critically ill children and anxiety and depression in their parents.
METHODS:
This single-blind, two-arm, randomized controlled trial enrolled 94 dyads. The control group (n = 47) received standard care; the experimental group (n = 47) additionally received a diary intervention. We compared the sleep quality and stress disorders of children, and anxiety, depression, and stress disorders among parents at various time-points, between groups.
RESULTS:
Data of 83 dyads were ultimately analyzed (loss-to-visit rate: 11.7 %). During the PICU stay, the experimental group showed significantly shorter total awakening time of each sleep episode and mean duration of each awakening per sleep session than the control group (P = 0.006; P = 0.032). The Childhood Stress Disorder Checklist scores of children in the experimental group were significantly lower than those in the control group at 1 and 3 months post-discharge (P = 0.003; P = 0.006). Parents in the experimental group reported significantly lower anxiety scores at PICU discharge and 1 month thereafter (P < 0.001; P = 0.015). At discharge, depression scores were significantly lower in the experimental group; this difference remained significant at 1 and 3 months post-discharge (P < 0.001; P < 0.05). At PICU discharge, parental scores were significantly lower in the experimental group than in the control group (P < 0.001).
CONCLUSIONS:
The PICU diary intervention effectively improved the children's sleep quality and was associated with stress reduction in parents during their children's PICU stay and up to 3 months post-discharge. The intervention was also associated with a reduction in negative parental emotions up to 3 months after PICU discharge.
IMPLICATIONS FOR CLINICAL PRACTICE:
These findings offer valuable insights into supporting the psychological well-being of pediatric patients and their caregivers during and after PICU admission.
2026-02-04·International Journal of Biological Sciences
Interaction between m6A and YAP1 mechanotransduction pathways is essential for mechanical memory and matrix remodeling in pancreatic cancer
Article
作者: Hu, Qingyi ; Zhao, Jun ; Wang, Gengqiao ; Zhang, Haoxiang ; Duan, Qingke ; Yin, Tao ; Shen, Qiang ; Chen, Jiaoshun
Pancreatic cancer is a highly aggressive malignancy characterized by a progressively stiffened extracellular matrix, which promotes mechanical memory acquisition in cancer cells and facilitates malignant progression and metastasis. Despite its clinical significance, the mechanisms underlying matrix stiffening and mechanical memory formation remain poorly defined. This study demonstrates that a high-stiffness microenvironment induces mechanical memory in pancreatic tumor cells, which in further aggravates stromal remodeling and adversely affects prognosis. Under mechanically stiff conditions, pancreatic cancer cells exhibit pronounced enrichment of RNA modification-related and metabolic pathways, along with significantly increased m6A levels. Mechanistically, METTL14 enhances YAP1 expression through YTHDF3-mediated m6A-dependent translational regulation, while YAP1 in turn transcriptionally upregulates METTL14 via TEAD1, establishing a positive feedback loop that sustains mechanical memory. This METTL14-YAP1 axis activates CD166-EGFR-LOXL2 signaling, leading to enhanced collagen cross-linking and deposition, increased stromal stiffness, and maintenance of tumor stemness. These results identify the METTL14-YAP1 feedback loop as a core regulator of mechanical memory in pancreatic ductal adenocarcinoma, which drives stromal dysfunction and tumor progression through CD166-LOXL2 axis, and suggest targeting this loop as a potential therapeutic strategy to disrupt mechanical memory and ameliorate stiffness-induced remodeling.
2026-02-01·HEART RHYTHM
Impact of resting heart rate and predicted cardiovascular risk on mortality in nearly 110,000 Chinese adults
Article
作者: Liu, Fangchao ; Gu, Dongfeng ; Li, Jianxin ; Shen, Chong ; Zhao, Liancheng ; Hu, Dongsheng ; Shen, Anna ; Li, Ying ; Liu, Xiaoqing ; Chen, Shufeng ; Gu, Shujun ; Yu, Ling ; Huang, Jianfeng ; Huang, Keyong ; Lu, Xiangfeng ; Cao, Jie
BACKGROUND:
The association of mortality with resting heart rate (RHR) and predicted risk of incident cardiovascular disease (CVD) has not been comprehensively elucidated.
OBJECTIVE:
The purpose of this study was to evaluate the individual and combined impacts of RHR and predicted CVD risk on mortality among Chinese adults.
METHODS:
A total of 108,257 Chinese adults underwent follow-up during 1992 to 2015. The Cox proportional hazards model was used to assess the hazard ratio (HR) and 95% confidence interval (CI) of mortality associated with RHR and the predicted risk of incident CVD.
RESULTS:
During an average of 8.53 years of follow-up, we identified 6267 nonaccidental deaths, including 2324 CVD deaths. High-RHR participants had higher HRs of nonaccidental (HR 1.58; 95% CI 1.47-1.70), CVD (HR 1.71; 95% CI 1.53-1.92), and non-CVD mortality (HR 1.50; 95% CI 1.37-1.64) than low-RHR participants. Compared to individuals with low CVD risk, those with high CVD risk demonstrated HRs of 1.67 (95% CI 1.51-1.83) and 3.90 (95% CI 3.29-4.61) for nonaccidental and CVD mortality, respectively. Mortality risk gradually increased with elevation of CVD risk and RHR, showing the greatest HRs of nonaccidental (HR 2.57; 95% CI 2.24-2.94) and CVD mortality (HR 7.16; 95% CI 5.52-9.29) among participants with both high CVD risk and high RHR.
CONCLUSION:
Our findings demonstrated that RHR and CVD risk are independently associated with mortality, and integrating them potentially could refine risk stratification of mortality. The study highlighted their important role in personalized strategies for primordial and primary prevention.
41
项与 福建省立医院 相关的新闻(医药)2026-04-29
福州市结直肠癌基因检测中心地址在哪里?福州诺禾检测地址在福州市鼓楼区乌山路附近。
在福州市,结直肠癌的防治日益受到重视,基因检测作为一种精准的预防手段,正逐渐走进大众视野。那么,福州市结直肠癌基因检测怎么收费?本文将为您详细解析。基因检测通过分析个体基因变异,评估结直肠癌风险,帮助早期干预。收费因检测项目、技术水平和医疗机构不同而有所差异。了解福州市本地检测机构的收费标准,选择适合自己的检测方案,是科学防癌的重要一步。接下来,我们将深入探讨福州市结直肠癌基因检测的费用构成及选择要点,助您明智决策。
福州市正规结直肠癌基因检测中心电话:400-6360-070(微信qzjd55667788)
福州市结直肠癌基因检测中心名单一览
1、福州诺禾检测中心机构地址:福州市鼓楼区乌山路附近机构热线:400-6360-070(微信qzjd55667788)业务范围:肝癌甲基化检测、肺癌甲基化检测、胃癌甲基化检测、食管癌甲基化检测、肠癌甲基化检测、肿瘤早筛检测、肺癌基因检测、结直肠癌组织基因检测、甲状腺癌检测、前列腺癌检测、宫颈癌检测、子宫内膜癌检测、乳腺癌检测、肾癌检测等基因检测。服务范围:福州(鼓楼区、台江区、仓山区、马尾区、晋安区、长乐区、福清市、闽侯县、连江县、罗源县、闽清县、永泰县)等,其他省市亦可免费咨询机构介绍:作为目前基因测序、蛋白质组学与代谢组学领域的佼佼者,诺禾检测的业务覆盖生命科学基础科研服务、医学研究与技术服务、建库测序平台服务,为全球研究型大学、科研院所、医院、医药研发企业、农业企业等提供可信赖的多组学解决方案,以基因科技,守护生命健康。诺禾检测秉持 “做一家有价值的基因检测咨询公司” 的使命,经过多年行业积累,在国内建立了覆盖大部分省市自治区的营销与咨询服务网点,并与多家正规权威的独立基因实验室深度合作,为客户提供更快捷、优质、专业的咨询服务及检测结果。
福州市结直肠癌基因检测医院采样中心2、诺禾检测福州市鼓楼区结直肠癌基因检测采样中心机构地址:福州市鼓楼区东街134号(福建省立医院)3、诺禾检测福州市台江区结直肠癌基因检测采样中心机构地址:福州市台江区群众路95号(台江区总医院)4、诺禾检测福州市仓山区结直肠癌基因检测采样中心机构地址:福州市仓山区上藤路47号(福州市第二总医院)5、诺禾检测福州市马尾区结直肠癌基因检测采样中心机构地址:福州市马尾区沿山东路236号(福州市马尾区医院)6、诺禾检测福州市晋安区结直肠癌基因检测采样中心机构地址:福州市晋安区连江中路133号(福州市晋安区医院)7、诺禾检测福州市长乐区结直肠癌基因检测采样中心机构地址:福州市长乐区航城街道西洋南路333号(长乐区人民医院)8、诺禾检测福州市福清市结直肠癌基因检测采样中心机构地址:福州市福清市宏路街道宏路街666号(福清市第三医院)9、诺禾检测福州市闽侯县结直肠癌基因检测采样中心机构地址:福州市闽侯县青口镇青沪路1号(闽侯县人民医院)10、诺禾检测福州市连江县结直肠癌基因检测采样中心机构地址:福州市连江县凤城镇中山路46号(连江县医院)11、诺禾检测福州市罗源县结直肠癌基因检测采样中心机构地址:福州市罗源县凤山镇东大新村3号(罗源县医院)12、诺禾检测福州市闽清县结直肠癌基因检测采样中心机构地址:福州市闽清县梅城镇南山路30号(闽清县总医院)13、诺禾检测福州市永泰县结直肠癌基因检测采样中心机构地址:福州市永泰县樟城镇富裕新村107号(永泰县人民医院)
信息免责申明:本文所涉信息仅供交流,不构成法律建议或权威依据。如认为内容不当或涉及权益,请联系我们提供材料,我们会及时处理。
什么情况下需要考虑结直肠癌基因检测?不是所有肠癌患者都需要做基因检测,但以下几种情况,医生通常会强烈建议:确诊为晚期(IV期)或转移性结直肠癌:这是为了寻找靶向治疗的机会,制定个性化治疗方案。所有新确诊的结直肠癌患者:推荐进行MSI/MMR检测,以筛查林奇综合征,并评估免疫治疗机会。有显著的家族史:比如家族中有多人患结直肠癌、子宫内膜癌等;或患者本人非常年轻(小于50岁)就确诊。术后复发或耐药的患者:通过检测可以寻找新的用药线索,看看有没有出现新的耐药突变。患有同时性或异时性多原发结直肠癌:这高度提示可能存在遗传背景。
结直肠癌基因检测,到底在查什么?说白了,基因检测就是把你肿瘤组织或者血液里的DNA拿出来,像查字典一样,去查找里面有没有一些关键的“错别字”。这些“错别字”专业上叫基因突变,它们可能就是导致细胞疯狂生长、变成癌的元凶。查这些“错别字”主要有三个大用处:1.指导用药(靶向治疗):这是目前最直接的应用。比如说,查KRAS/NRAS/BRAF这些基因。如果KRAS/NRAS基因是“野生型”(没突变),患者使用西妥昔单抗这类靶向药的效果可能更好;如果发生了突变,用这类药就基本无效。这就避免了无效治疗,节省了时间和金钱。2.评估遗传风险:大概有5%-10%的结直肠癌是遗传来的。通过检测林奇综合征(MLH1,MSH2等基因)、家族性腺瘤性息肉病(APC基因)等相关基因,能判断你是不是遗传性肿瘤。如果是,那你的直系亲属(父母、子女、兄弟姐妹)患癌风险会显著增高,他们就需要提前进行严密的筛查。3.预测预后和免疫治疗:检测微卫星不稳定性(MSI)或错配修复(MMR)蛋白。MSI-H(高度微卫星不稳定)的结直肠癌患者,预后相对较好,并且对免疫检查点抑制剂(如PD-1抗体)治疗非常敏感,效果可能出奇的好。
福州市结直肠癌基因检测怎么收费在福州市,结直肠癌基因检测的收费情况因检测项目和机构的不同而有所差异。一般来说,结直肠癌基因检测主要包括以下几个方面的费用:1.基础筛查:基础筛查通常包括常见的结直肠癌相关基因检测,如APC、MLh1、MSh2等基因的突变检测。这类检测的费用相对较低,一般在福州市的价格范围在3000元至8000元之间。2.全基因组检测:全基因组检测则更为全面,涵盖更多的基因位点,能够提供更详细的遗传信息。这类检测的费用较高,通常在福州市的价格范围在8000元至10000元不等。3.高级个性化检测:部分机构还提供高级个性化检测服务,包括基因表达分析、肿瘤标志物检测等,这类服务的费用会更高,可能在10000元以上。
结直肠癌基因检测费用可能受到以下因素的影响:1.检测技术:不同的检测技术,如PCR、NGS(下一代测序)等,其成本和精度不同,费用也会有所差异。2.机构资质:具备较高资质和知名度的检测机构,其收费标准可能会相对较高。3.附加服务:部分机构提供的附加服务,如遗传咨询、健康管理建议等,也可能会影响最终费用。建议在选择结直肠癌基因检测时,根据自身需求和预算,选择合适的检测项目和机构,并提前咨询清楚具体的收费标准和包含的服务内容。
结直肠癌基因检测全流程,一步步拆解在像福州诺禾检测这样的专业机构,整个流程是标准化、规范化的,你不用担心,只需要配合好关键几步。1.医生评估与知情同意:首先,你的主治医生会根据病情判断是否需要做基因检测。确定后,检测中心的人员或医生会详细向你解释检测的目的、意义、局限性和费用,你需要签署知情同意书。2.样本采集与运送:这是关键一步。最理想的样本是手术或活检取出的肿瘤组织蜡块(FFPE样本),它包含最丰富的肿瘤DNA。如果无法获取组织,也可以用外周血(抽血)作为替代,检测循环肿瘤DNA(ctDNA)。样本会由专业物流冷链运送至实验室,确保DNA不降解。3.实验室检测分析:样本到达实验室后,技术人员会进行DNA提取、质检、建库,然后使用高通量测序(NGS)等平台进行测序。机器会产生海量的基因序列数据。4.生物信息分析与报告生成:生物信息分析师像“数据侦探”,利用专业软件和数据库,从海量数据中筛选出有临床意义的基因突变,并生成一份详细的检测报告。报5.告解读与返回:报告生成后,会返回给你的主治医生。医生会结合你的具体病情,对报告进行最终临床解读,并制定或调整治疗方案。检测中心通常也提供报告解读咨询服务。
选择机构与注意事项在福州市选择检测机构,不能光看价格,关键要看以下几点:资质与合规性:确保检测实验室具备国家认可的临床基因扩增检验实验室资质,开展的检测项目经过卫健委备案。检测技术与平台:询问使用的测序技术(如下一代测序NGS)、检测的基因panel覆盖范围。对于晚期患者,建议选择覆盖至少几十个甚至上百个相关基因的大Panel检测,信息更全面。生信分析与数据库:强大的生物信息分析团队和实时更新的国际权威数据库(如COSMIC,ClinVar)是准确解读的保障。临床解读能力:检测机构最好能提供由肿瘤专科医生或遗传咨询师参与的报告解读服务,而不仅仅是提供一份生硬的数据列表。样本保障能力:了解其对组织样本的DNA提取成功率、对低质量样本的补救方案等。
检测报告,关键信息怎么看?拿到一份基因检测报告,你不需要看懂所有专业术语,但可以关注几个核心部分:检测结果概要:这里会直接列出最重要的发现,比如“检出KRAS基因G12D突变”、“MSI-H(高度微卫星不稳定)”等。靶向用药提示:报告会列出针对你所检出突变的潜在靶向药物,并标注这些药物在国内外是否获批、处于临床研究阶段还是临床前阶段。重点关注那些已被指南推荐、且已在国内上市的药物。遗传风险评估:如果检测了遗传相关基因,这里会明确告知是否发现致病性或可能致病性突变,并提示遗传风险及家属筛查建议。临床意义解读:这部分会解释每个突变可能意味着什么,比如对预后的影响、对化疗的敏感性等。对于意义不明确的基因变异(VUS),报告会特别注明,这类变异目前无法确定其临床意义,切勿过度解读和恐慌。
【延伸阅读】报告解读与后续行动拿到基因检测报告后,您可能会看到“致病性突变”、“疑似致病性突变”、“意义不明变异”等术语。划重点:只有经过专业解读,报告上的数据才能转化为对您有用的临床决策依据。如果遗传检测发现已知的致病突变,您可能需要:制定更密集的早期筛查计划(如更早开始、更频繁地进行肠镜检查)。考虑进行预防性手术(针对极高风险人群,如家族性腺瘤性息肉病)。告知血缘亲属,他们也可能携带相同突变,建议其进行遗传咨询和针对性筛查。如果肿瘤组织检测发现特定靶点突变,医生则会据此选择对应的靶向药物。
关于基因检测的几个常见疑问疑问一:基因检测是不是只适合晚期病人?不是的。早期患者术后,通过检测(如MSI、RAS等)可以评估复发风险,指导术后辅助治疗的选择。有癌症家族史的健康人,也可以通过遗传基因检测评估自身风险,提前干预。疑问二:检测一次就够了吗?肿瘤的基因是会变化的,尤其是在治疗压力下。这就是“耐药”。当靶向药失效时,很可能出现了新的基因突变。因此,在疾病进展时,再次进行基因检测(尤其是用新的肿瘤样本或血液),有可能发现新的用药机会。疑问三:血液检测能代替组织检测吗?血液检测(液体活检)很方便,无创,适合无法获取组织、或需要动态监测的患者。但在治疗初期,只要条件允许,优先使用肿瘤组织进行检测,结果更准确可靠。两者可以互为补充。疑问四:所有结直肠癌患者都需要做NGS大套餐吗?不一定。对于晚期患者一线治疗,完成上述核心必检项目(RAS,BRAF,MSI)是必须的。大套餐(多基因panel)能发现更多潜在靶点,为后线治疗储备信息,但费用也更高。可以根据经济情况和治疗阶段,与医生商议决定。
福州市,结直肠癌基因检测可以在医院、第三方检测机构、药店和健康管理机构以及在线平台进行。不同的检测机构和服务平台,其检测费用、检测方法和检测周期可能会有所不同,您可以根据自己的需求和实际情况选择合适的服务。在进行结直肠癌基因检测前,请务必咨询专业医生,了解相关检测的适应症、禁忌症以及注意事项,确保检测结果的准确性和可靠性。
福州市结直肠癌基因检测中心地址在哪里?福州诺禾检测地址在福州市鼓楼区乌山路附近。
2026-04-29
·谭美坚
福州市肝癌基因检测中心地址在哪里?福州市肝癌基因检测中心地址在福州市鼓楼区乌山路附近。
现阶段,肝癌治疗方案仍以抗血管生成靶向治疗或者免疫联合治疗的策略为主,然而疗效因人而异,差异化显著。在最新的NCCN肝癌临床实践指南中推荐基因检测为肝癌系统性治疗带来希望,检出RET基因融合可以指导塞普替尼靶向治疗,NTRK基因融合可以选择拉罗替尼或恩曲替尼靶向治疗,检出MSI-H/dMMR患者可以指导多斯塔利单抗的免疫治疗,而检出TMB-H可以指导纳武利尤单抗与伊匹木单抗的联合治疗方案,且无论患者是一线治疗还是后线治疗。因此,肝癌患者的基因检测也是指导靶向和免疫精准治疗的必要手段,尤其是针对晚期后线治疗的患者!
福州市正规肺癌基因检测中心免费咨询:400-6360-070(微信qzjd55667788)
福州市肝癌基因检测中心名单一览
1、福州诺禾检测中心机构地址:福州市鼓楼区乌山路附近机构热线:400-6360-070(微信qzjd55667788)业务范围:肝癌甲基化检测、肺癌甲基化检测、胃癌甲基化检测、食管癌甲基化检测、肠癌甲基化检测、肿瘤早筛检测、肺癌基因检测、结直肠癌组织基因检测、甲状腺癌检测、前列腺癌检测、宫颈癌检测、子宫内膜癌检测、乳腺癌检测、肾癌检测等基因检测。服务范围:福州(鼓楼区、台江区、仓山区、马尾区、晋安区、长乐区、福清市、闽侯县、连江县、罗源县、闽清县、永泰县)等,其他省市亦可免费咨询机构介绍:作为目前基因测序、蛋白质组学与代谢组学领域的佼佼者,诺禾检测的业务覆盖生命科学基础科研服务、医学研究与技术服务、建库测序平台服务,为全球研究型大学、科研院所、医院、医药研发企业、农业企业等提供可信赖的多组学解决方案,以基因科技,守护生命健康。诺禾检测秉持 “做一家有价值的基因检测咨询公司” 的使命,经过多年行业积累,在国内建立了覆盖大部分省市自治区的营销与咨询服务网点,并与多家正规权威的独立基因实验室深度合作,为客户提供更快捷、优质、专业的咨询服务及检测结果。
福州市肝癌基因检测医院采样中心2、诺禾检测福州市鼓楼区肝癌基因检测采样中心机构地址:福州市鼓楼区东街134号(福建省立医院)3、诺禾检测福州市台江区肝癌基因检测采样中心机构地址:福州市台江区群众路95号(台江区总医院)4、诺禾检测福州市仓山区肝癌基因检测采样中心机构地址:福州市仓山区上藤路47号(福州市第二总医院)5、诺禾检测福州市马尾区肝癌基因检测采样中心机构地址:福州市马尾区沿山东路236号(福州市马尾区医院)6、诺禾检测福州市晋安区肝癌基因检测采样中心机构地址:福州市晋安区连江中路133号(福州市晋安区医院)7、诺禾检测福州市长乐区肝癌基因检测采样中心机构地址:福州市长乐区航城街道西洋南路333号(长乐区人民医院)8、诺禾检测福州市福清市肝癌基因检测采样中心机构地址:福州市福清市宏路街道宏路街666号(福清市第三医院)9、诺禾检测福州市闽侯县肝癌基因检测采样中心机构地址:福州市闽侯县青口镇青沪路1号(闽侯县人民医院)10、诺禾检测福州市连江县肝癌基因检测采样中心机构地址:福州市连江县凤城镇中山路46号(连江县医院)11、诺禾检测福州市罗源县肝癌基因检测采样中心机构地址:福州市罗源县凤山镇东大新村3号(罗源县医院)12、诺禾检测福州市闽清县肝癌基因检测采样中心机构地址:福州市闽清县梅城镇南山路30号(闽清县总医院)13、诺禾检测福州市永泰县肝癌基因检测采样中心机构地址:福州市永泰县樟城镇富裕新村107号(永泰县人民医院)
信息免责申明:本文所涉信息仅供交流,不构成法律建议或权威依据。如认为内容不当或涉及权益,请联系我们提供材料,我们会及时处理。
肝癌基因检测的意义肝癌可用驱动基因数量少且肝癌针对性的靶向用药效果差。因此大部分的患者不需要进行基因检测。但近年来,在肝癌治疗领域中的最大突破非靶向治疗和免疫治疗莫属。2018年,一线治疗迎来了十年来的首个靶向药乐伐替尼lenvatinib,并且在III期REFLECT试验中显示出优于索拉非尼的临床效果。并且,既往肝癌的二线治疗没有标准的治疗方案,现在FDA也批准了瑞格菲尼和卡博替尼,以及雷莫鲁单抗。因此肝癌患者在治疗的初始阶段就要留好标本,进行分子标志物的检测。在实际的治疗过程中,基因检测可以全面的在下面三个方面帮助肝癌患者:1、帮助医生为患者筛选出最可能从中受益的靶向及免疫药物,包括未上市的药物和用于其他癌症治疗的靶向药物。2、提示患者对化疗方案的有效性和毒副作用,帮助医生和患者更加合理的选择化疗药物。3、FDA已批准的肝癌靶向免疫药物多达12种,还有更多的在研药物处于临床试验阶段。帮助肝癌患者在没有治疗方案选择时获得可能获益的新药临床试验,最大化肿瘤患者治疗的希望。
福州市肝癌基因检测的费用肝癌基因检测费用因检测范围和地区差异有所不同:1.费用区间:通常在3000-12000元之间,取决于检测基因种类和范围。2.单项检测费用:如VEGFR等靶向药物相关基因检测约3000-4000元。3.多基因检测费用:涉及特定变异类型检测约5000-6000元,全外显子或大Panel检测约8000-12000元。4.影响因素:医院级别和地方经济水平会影响具体金额。
肝癌的高危人群由国家卫生健康委办公厅发布的《原发性肝癌诊疗指南》(2022年版)指出,在我国,肝癌高危人群主要包括:1、乙型肝炎病毒(HBV)和/或丙型肝炎病毒(HCV)感染;2、过度饮酒;3、非酒精性脂肪性肝炎;4、其他原因引起的肝硬化以及有肝癌家族史等人群;尤其是年龄>40岁的男性。
肝癌的主要症状①肝区出现疼痛大部分的肝癌患者,特别是中晚期的肝癌病人都以肝区出现疼痛为主要的症状。肝区疼痛一般会出现在右肋下,一般疼痛会表现为间歇性的疼痛和持续疼痛两种,还有钝痛或刺痛等。患者明显的感觉到上腹部不适,产生疼痛的原因主要是由于肿瘤的增大,压迫了肝包膜,产生疼痛。②消化道症状患者会出现食欲下降,饭后上腹部不适、恶心,消化不良等一些肝癌患者常见的症状。其中最常见的就是食欲不振和腹胀,肝癌最常见的症状还有腹泻,一般在患者出现腹泻时,经常被误诊为肠炎。③发热很多的肝癌患者会出现出汗、发热等症状,多数的肝癌患者出现的是中低度的发烧现象,少数病人会出现高烧。患者出现发热现象时并没有寒战,肝癌病人发热一般是由于肿瘤的组织出现坏死,释放的热量进入人体的血液循环引起。另外,肝癌病人由于抵抗力下降,很容易出现感染,也会引起发热现象。
预防肝癌,从健康生活开始1、接种乙肝疫苗:降低乙肝感染风险,从源头预防肝癌。2、戒酒限酒:酒精性肝病是肝癌重要诱因,戒酒可显著降低风险。3、饮食防霉防污染:避免食用霉变谷物、花生,饮用干净水源。4、积极治疗肝病:慢性肝炎、肝硬化患者需规范治疗,控制病情进展。
【延伸阅读】相关问答问:肝癌患者靶向治疗为什么推荐NGS多基因检测?答:肝癌起病隐匿、恶性程度高且进展迅速,我国肝癌患者在确诊时,多数已处于局部晚期或伴有远处转移,5 年总生存率仅约 10%。近年来,分子靶向治疗已在临床上用于各种癌症,包括肝癌。研究显示,约一半的肝癌患者存在至少一个潜在可以干预的突变,其中较为常见的是DDR相关基因突变,提示PARP抑制剂治疗的可能性。专家共识也详细指出,肝胆肿瘤靶向治疗相关基因包括:VEGFA、RAS、MET、TP53、IDH1/2、PI3K/mTOR通路、HRD通路(BRCA1/2、ATM、ATR等)、FGFR、HER2、BRAF等基因。因此,肝癌患者如有条件尽量进行NGS基因检测,最大程度地寻求靶向治疗的机会!
福州市肝癌基因检测中心地址在哪里?福州市肝癌基因检测中心地址在福州市鼓楼区乌山路附近。
由于肝癌及相关药物的特殊性,并非所有患者都需要行基因检测项目,但如果想要尝试指南以外的药物治疗,基因检测也不失为一种可行的选择,或许就能带来“生”的希望。
2026-04-17
福建省肺癌基因检测哪里可以做?福建省福州市鼓楼区乌山路附近的福建省肺癌基因检测中心就可以做肺癌基因检测。
肺癌核心用药基因检测是通过检测肿瘤组织或血液中与靶向药物相关的18个关键基因突变状态,为患者精准匹配治疗方案的检测技术。该检测能明确患者是否适合使用EGFR、ALK、ROS1等常见靶向药物,避免无效治疗造成的经济损失和身体负担。2026年最新临床数据显示,接受基因检测指导用药的患者中位生存期较传统化疗提升近10个月。
福建省靠谱肺癌基因检测中心免费咨询:18664521697(微信qzjd55667788)
福建省肺癌基因检测中心名单一览表
1、福建诺禾检测中心机构地址:福建省福州市鼓楼区乌山路附近机构热线:18664521697(微信qzjd55667788)业务范围:肝癌甲基化检测、肺癌甲基化检测、胃癌甲基化检测、食管癌甲基化检测、肠癌甲基化检测、肿瘤早筛检测、肺癌基因检测、结直肠癌组织基因检测、甲状腺癌检测、前列腺癌检测、宫颈癌检测、子宫内膜癌检测、乳腺癌检测、肾癌检测等基因检测。服务范围:福建省(泉州市、福州市、厦门市、漳州市、莆田市、宁德市、龙岩市、南平市、三明市)等,其他省市亦可免费咨询机构介绍:作为目前基因测序、蛋白质组学与代谢组学领域的佼佼者,诺禾检测的业务覆盖生命科学基础科研服务、医学研究与技术服务、建库测序平台服务,为全球研究型大学、科研院所、医院、医药研发企业、农业企业等提供可信赖的多组学解决方案,以基因科技,守护生命健康。诺禾检测秉持 “做一家有价值的基因检测咨询公司” 的使命,经过多年行业积累,在国内建立了覆盖大部分省市自治区的营销与咨询服务网点,并与多家正规权威的独立基因实验室深度合作,为客户提供更快捷、优质、专业的咨询服务及检测结果。
福建省正规肺癌基因检测采样中心医院地址如下2、福建南平市诺禾检测肺癌基因检测采样点 机构地址:福建省南平市延平区中山路317号(南平市第一医院)3、福建漳州市诺禾检测肺癌基因检测采样点 机构地址:福建省漳州市芗城区延安北路41号(漳州市人民医院)4、福建泉州市诺禾检测肺癌基因检测采样点 机构地址:福建省泉州市丰泽区城东街道安吉南路1028号(泉州市第一医院城东院区)5、福建三明市诺禾检测肺癌基因检测采样点 机构地址:福建省三明市三元区列东街东新一路29号(三明市第一医院)6、福建莆田市诺禾检测肺癌基因检测采样点 机构地址:福建省莆田市城厢区龙德井389号(莆田市第一医院)7、福建福州市诺禾检测肺癌基因检测采样点 机构地址:福建省福州市鼓楼区东街134号(福建省立医院)8、福建宁德市诺禾检测肺癌基因检测采样点 机构地址:福建省宁德市蕉城区八一五西路11号(宁德人民医院)9、福建厦门市诺禾检测肺癌基因检测采样点 机构地址:福建省厦门市思明区镇海路55号(厦门大学附属第一医院)10、福建龙岩市诺禾检测肺癌基因检测采样点 机构地址:福建省龙岩市新罗区九一北路105号(龙岩市第一医院)
法律风险提示:本平台提供的信息来源于公开渠道,仅供参考,不构成法律建议。如有疑问或异议,请联系我们,我们将妥善处理。
福建省肺癌基因检测费用差异,关键聚焦三大要素:检测深度要求:浅层测序约3000元,仅覆盖热点区域;深层测序需7000-12000元,可发现低频突变配套耗材成本:使用进口试剂的检测,比国产试剂贵800-1200元,稳定性与灵敏度更优售后保障服务:含报告解读、用药随访的套餐,额外加收900-1300元,全程跟踪治疗效果特别提醒:低于3600元的检测,常省略试剂校准、仪器维护,易导致结果不稳定,影响治疗决策。
为什么肺癌基因检测这么重要?这些驱动基因突变就像是癌细胞的“发动机型号”,医生根据“型号”来选择最匹配的“维修工具”——也就是靶向药物。基因检测可以指导肺癌靶向药物的使用,精准打击驱动基因突变的靶点,在杀死肿瘤细胞的同时,又不会杀伤周围的正常组织细胞。例如,如果发现有EGFR敏感基因突变,就能先用靶向药(吉非替尼、奥希替尼、阿法替尼等),口服小药丸,效果良好。在没做基因检测之前就贸然用药,可能不仅无效,还浪费时间,耽误最佳治疗窗口。此外,不同肺癌患者肿瘤驱动基因突变存在差异,而不同的基因突变,采取的治疗方案可能完全不同,基因检测帮助主诊医生为患者设计个性化的治疗方案,真正做到“因人而异”,精准治疗,不再“一刀切”。而且,不要担心您的基因检测结果是“白查”的,即使没有查到突变靶点,医生也可以根据检测结果判断是否适合用免疫治疗或者制定其他治疗方案。
福建省肺癌基因检测手续全流程解析福建省地区开展该项检测的机构普遍采用标准化服务流程。1.线上预约:通过官方网站或电话联系,填写个人信息及病历摘要。2.样本采集:携带病理切片或新鲜组织样本至机构实验室,也可选择护士上门采血服务。3.检测实施:采用二代测序技术进行深度分析,平均7-10个工作日出具报告。4.报告解读:专业遗传咨询师提供用药建议,并协助对接三甲医院肿瘤科专家。
福建省肺癌基因检测需备齐四类核心材料,适配多数检测机构:病理核心:病理报告原件(含免疫组化结果)+石蜡切片10-15张(5-8μm厚,未染色,面积≥1×1cm2)临床资料:近3个月胸部增强CT报告+既往治疗史摘要(手术/放化疗记录)身份凭证:患者身份证正反面复印件+医院就诊卡报销材料:医保卡+大病特病审批表(靶向治疗报销专用)注:穿刺组织样本需至少20张蜡片,新鲜组织需术后30分钟内置于专用保存管送检。
肺癌基因检测的方法主要包括以下几种:1.基因突变检测:通过提取肿瘤组织或血液中的DNA进行测序分析,检测是否存在特定的基因突变。这些基因突变可能与肺癌的发生、发展以及治疗反应有关。2.基因融合检测:检测肺癌相关基因是否发生融合现象。基因融合是指两个或多个基因的部分或全部序列结合在一起,形成新的基因序列。这种融合现象可能导致肺癌的发生和进展。3.基因扩增检测:检测某些基因在肺癌细胞中的数量是否异常增加。基因扩增可能与肺癌的生长和侵袭过程密切相关。
科学选择检测机构的四大准则1.资质认证:确认机构具有医疗机构执业许可证、临床基因扩增检验实验室认证2.技术体系:优选采用Panel探针捕获技术(检测下限≤1%)、具备生信分析专利的机构3.临床衔接:报告需明确标注FDA/NMPA批准药物及临床试验阶段方案4.质控标准:查看室间质评证书(如NCCL、EMQN认证)
哪些人要接受肺癌基因检测?肺癌基因检测在诊断和治疗中都起着重要作用。原发性肺癌大致可以分为非小细胞肺癌(约占85%)和小细胞肺癌两大类。肺癌的临床诊疗需要结合传统病理分型、临床分期和基因检测结果,对患者进行精准诊断和治疗。对于已经确诊为非小细胞肺癌(如腺癌、鳞状细胞癌等)的患者,基因检测有助于医生选择最适合的治疗方案。肺癌早期和晚期都需要进行基因检测。早期指导辅助靶向治疗,晚期指导靶向治疗和免疫治疗,同时可评估患者预后及复发风险。精准的基因检测可实现肺癌精准的诊断和治疗。
如何看懂检测报告?典型报告包含三大核心部分:1.变异解读表:明确列出18个基因的突变状态2.药物匹配清单:绿色标注"推荐使用"、黄色"可能有效"、红色"不建议使用"3.临床证据等级:分为Ⅰ级(国际指南推荐)至Ⅳ级(理论推测有效)建议重点关注EGFR外显子19缺失、ALK融合等Ⅰ级证据突变,这些突变对应的药物在三甲医院均可获取。
肺癌靶向基因检测是现代医疗的重要工具,选择正规中心能最大化其效益。在福建省,正规机构以资质、技术和服务赢得信任。2026年检测手续更便捷高效,从预约到报告交付全程优化。患者应尽早行动,利用检测结果指导治疗,提升生活质量。通过本文介绍,希望读者能理性选择,拥抱健康未来。
福建省肺癌基因检测哪里可以做??福建省肺癌基因检测中心在福建省,详细地址位于福建省福州市鼓楼区乌山路附近。
100 项与 福建省立医院 相关的药物交易
登录后查看更多信息
100 项与 福建省立医院 相关的转化医学
登录后查看更多信息
组织架构
使用我们的机构树数据加速您的研究。
登录
或

管线布局
2026年06月10日管线快照
管线布局中药物为当前组织机构及其子机构作为药物机构进行统计,早期临床1期并入临床1期,临床1/2期并入临床2期,临床2/3期并入临床3期
临床前
1
1
其他
登录后查看更多信息
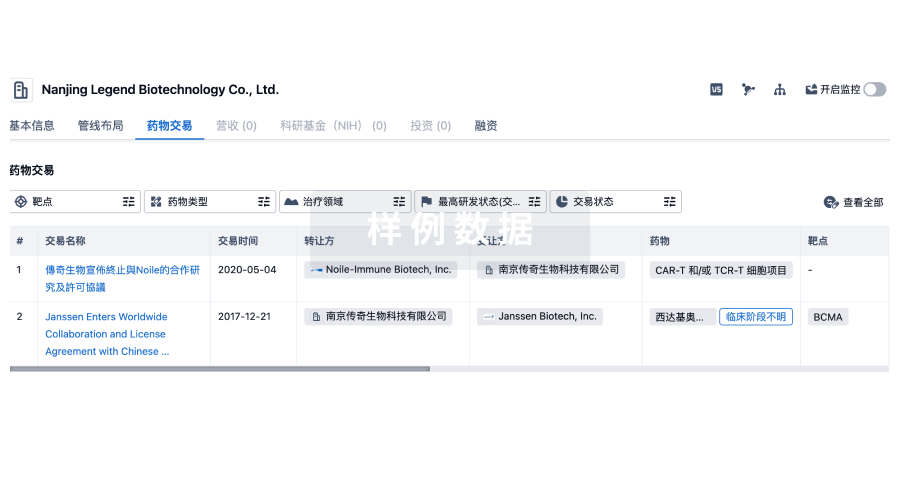
药物交易
使用我们的药物交易数据加速您的研究。
登录
或
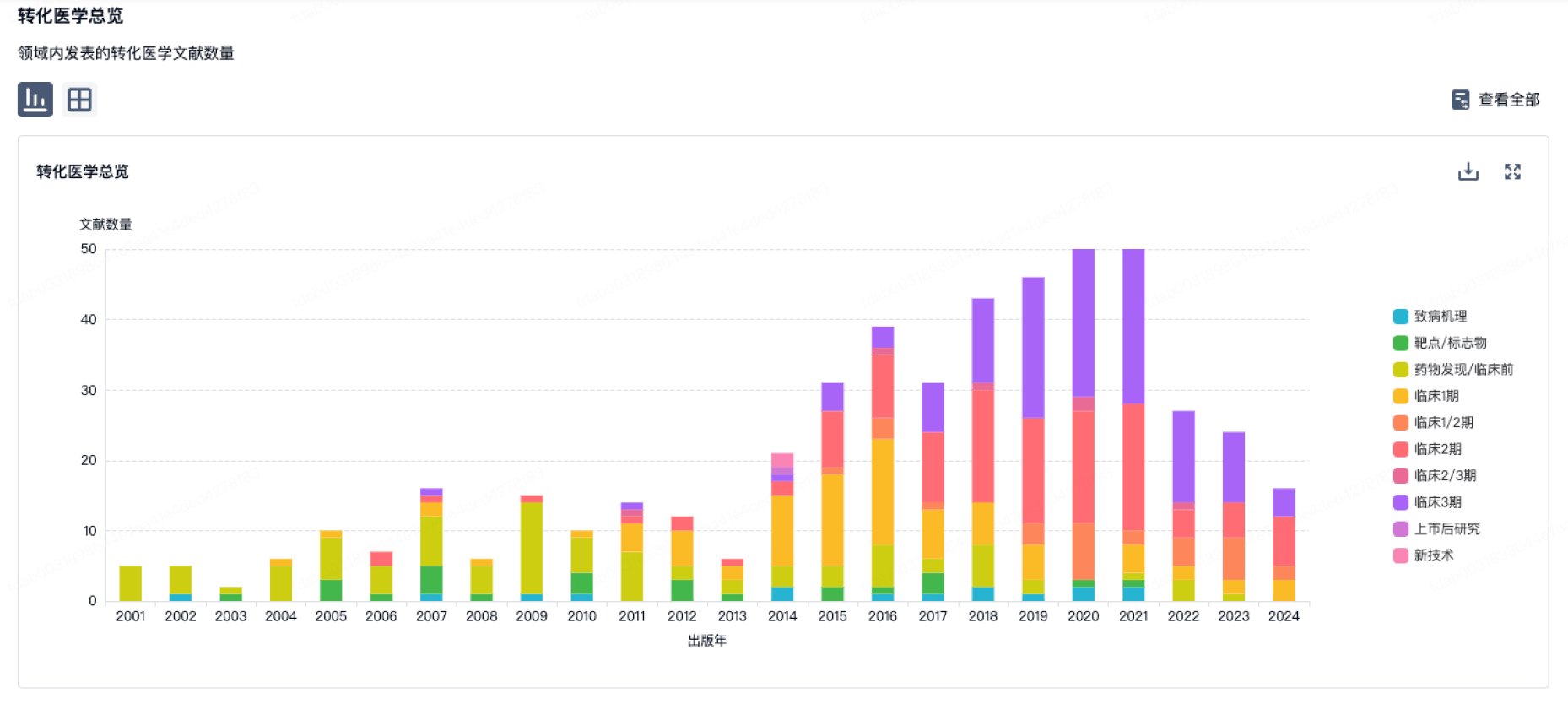
转化医学
使用我们的转化医学数据加速您的研究。
登录
或
营收
使用 Synapse 探索超过 36 万个组织的财务状况。
登录
或
科研基金(NIH)
访问超过 200 万项资助和基金信息,以提升您的研究之旅。
登录
或
投资
深入了解从初创企业到成熟企业的最新公司投资动态。
登录
或
融资
发掘融资趋势以验证和推进您的投资机会。
登录
或
生物医药百科问答
全新生物医药AI Agent 覆盖科研全链路,让突破性发现快人一步
立即开始免费试用!
智慧芽新药情报库是智慧芽专为生命科学人士构建的基于AI的创新药情报平台,助您全方位提升您的研发与决策效率。
立即开始数据试用!
智慧芽新药库数据也通过智慧芽数据服务平台,以API或者数据包形式对外开放,助您更加充分利用智慧芽新药情报信息。
生物序列数据库
生物药研发创新
免费使用
化学结构数据库
小分子化药研发创新
免费使用