预约演示
更新于:2025-12-26

Akeso Pharmaceuticals, Inc.
康方药业有限公司|子公司|2017|中国广东省
康方药业有限公司|子公司|2017|中国广东省
更新于:2025-12-26
概览
标签
肿瘤
消化系统疾病
呼吸系统疾病
双特异性抗体
疾病领域得分
一眼洞穿机构专注的疾病领域
暂无数据
技术平台
公司药物应用最多的技术
暂无数据
靶点
公司最常开发的靶点
暂无数据
| 排名前五的药物类型 | 数量 |
|---|---|
| 双特异性抗体 | 2 |
| 排名前五的靶点 | 数量 |
|---|---|
| PD-1 x VEGF-A | 1 |
| CTLA4 x PD-1 | 1 |
关联
2
项与 康方药业有限公司 相关的药物作用机制 PD-1抑制剂 [+1] |
在研机构 |
原研机构 |
在研适应症 |
最高研发阶段批准上市 |
首次获批国家/地区 中国 |
首次获批日期2024-05-21 |
作用机制 CTLA4抑制剂 [+1] |
在研机构 |
原研机构 |
最高研发阶段批准上市 |
首次获批国家/地区 中国 |
首次获批日期2022-06-28 |
24
项与 康方药业有限公司 相关的临床试验NCT06232083
A Multi Tumor, Open Phase I Clinical Study on the Progression of First-line Anti-tumor Therapy Using Cardonizumab Combined With Pulsed Low-dose Rate External Irradiation (PLDR)
At present, the treatment methods for recurrent cancers are very limited. The immune checkpoint inhibitors (ICBs) is a promising new directions for recurrent lung cancer/ esophageal cancer / cervical cancer, but the clinical response rate is insufficient. Pulse low-dose rate radiotherapy (PLDR) is a new technology in recent years, which uses continuous pulse low-dose rate irradiation to induce hypersensitivity in tumors, and its clinical safety has been verified. Compared to conventional radiotherapy, PLDR has advantages in protecting the lymphatic system and relieving the immune barrier, but it is still unclear whether it can improve the efficacy of ICB. This project aims to combine PLDR with ICB to explore new strategies for recurrent patients.
开始日期2025-09-01 |
申办/合作机构 |
CTR20252052
一项卡度尼利单抗联合奥沙利铂和替吉奥(SOX)方案对比安慰剂联合SOX方案围手术治疗可切除胃/胃食管结合部(G/GEJ)腺癌的有效性与安全性的随机、双盲、Ⅲ期临床研究
评估卡度尼利单抗联合SOX化疗方案对比SOX化疗方案围手术治疗可切除胃/胃食管结合部(G/GEJ)腺癌的有效性与安全性。
开始日期2025-08-07 |
申办/合作机构 |
CTR20251989
一项依沃西单抗对比帕博利珠单抗一线治疗PD-L1高表达的转移性非小细胞肺癌的随机,双盲,多地区III期临床研究(HARMONi-7)
在接受一线治疗的肿瘤程序性细胞死亡配体-1(PD-L1)高表达且无驱动基因改变的转移性非小细胞肺癌(NSCLC)受试者中:
比较依沃西单抗与帕博利珠单抗的总生存期(OS)
比较独立影像评估委员会(IRRC)根据实体瘤疗效评价标准(RECIST)v1.1评估的依沃西单抗与帕博利珠单抗的无进展生存期(PFS)
开始日期2025-07-21 |
申办/合作机构 康方赛诺医药有限公司 [+1] |
100 项与 康方药业有限公司 相关的临床结果
登录后查看更多信息
0 项与 康方药业有限公司 相关的专利(医药)
登录后查看更多信息
69
项与 康方药业有限公司 相关的新闻(医药)2025-12-22
·兰台药谭
核准日期:2022年06月28日
修改日期:2023年09月28日;2024年09月26日;2025年05月27日
卡度尼利单抗注射液说明书
请仔细阅读说明书并在医师指导下使用
【药品名称】
通用名称:卡度尼利单抗注射液
商品名称:开坦尼
英文名称:Cadonilimab Injection
汉语拼音:Kadunli Dankang Zhusheye
【成份】
活性成分:卡度尼利单抗(双特异性重组人源化抗程序性死亡受体1和细胞毒性T淋巴细胞相关蛋白4单克隆抗体)。
辅料:组氨酸、盐酸组氨酸、蔗糖、聚山梨酯80(Ⅱ)和注射用水。
【性状】
本品为无色至淡黄色澄明液体,可略带乳光。
【适应症】
宫颈癌
本品单药用于既往接受含铂化疗治疗失败的复发或转移性宫颈癌患者的治疗。
本品联合紫杉醇和铂类化疗药物联合或不联合贝伐珠单抗用于持续、复发或转移性宫颈癌的一线治疗。
胃或胃食管结合部腺癌
本品联合含氟尿嘧啶类和铂类药物化疗用于局部晚期不可切除或转移性胃或胃食管结合部腺癌患者的一线治疗。
【规格】
125mg(10mL)/瓶
【用法用量】
本品须在有肿瘤治疗经验的医生或药师指导下用药。
推荐剂量
本品采用静脉输注的方式给药。
宫颈癌:
含铂化疗治疗失败的复发或转移性宫颈癌中本品单药治疗推荐剂量:6mg/kg,每2周给药一次,直至疾病进展或出现不可耐受的毒性。
一线持续、复发或转移性宫颈癌中本品联合紫杉醇和铂类化疗药物联合或不联合贝伐珠单抗治疗的推荐剂量:10mg/kg,每3周给药一次,直至疾病进展或出现不可耐受的毒性。
胃及胃食管结合部腺癌:推荐剂量为10mg/kg,每3周给药一次,直至疾病进展或出现不可耐受的毒性。
卡度尼利单抗联合化疗给药时,应首先给予卡度尼利单抗静脉输注,间隔至少30分钟再给予化疗。另请参见化疗药物给药的处方信息(参见【临床试验】)。
有可能观察到非典型疗效反应(例如,治疗最初几个月内肿瘤暂时增大或出现新的病灶,随后肿瘤缩小);如果患者临床症状稳定或持续减轻,即使影像学有疾病进展的初步证据,基于总体临床获益的判断,可考虑继续应用本品治疗,直至证实疾病进展。
根据个体患者的安全性和耐受性,可能需要暂停给药或永久停药。不建议增加或减少剂量。有关暂停给药和永久停药的具体调整方案,请见表1所述。有关免疫相关性不良反应管理的详细指南,请参见【注意事项】。
表1 本品推荐的治疗调整方案免疫相关性不良反应严重程度治疗调整方案肺炎2级暂停给药,直至不良反应恢复至0~1级3级或4级或复发性2级永久停药胃肠炎2级或3级暂停给药,直至不良反应恢复至0~1级4级或复发性3级永久停药肝炎2级,天冬氨酸氨基转移酶(AST)或丙氨酸氨基转移酶(ALT)在3~5倍正常值上限(ULN)或总胆红素(TBIL)在1.5~3倍ULN暂停给药,直至不良反应恢复至0~1级3级或4级AST或ALT或TBIL升高永久停药肾炎2级,血肌酐升高暂停给药,直至不良反应恢复至0~1级3级或4级血肌酐升高永久停药内分泌疾病症状性2级或3-4级甲状腺功能减退 症状性2级或3-4级甲状腺功能亢进 2-4级垂体炎 2-4级肾上腺功能不全 3-4级高血糖症或1型糖尿病暂停给药,予以激素替代治疗直至相关症状和指标稳定。皮肤不良反应3级暂停给药,直至不良反应恢复至0~1级4级,史蒂文斯-约翰逊综合征(SJS)或中毒性表皮坏死松解症(TEN)永久停药血小板减少症3级暂停给药,直至不良反应恢复至0~1级4级永久停药其他免疫相关性不良_反应3级或4级血淀粉酶升高或脂肪酶升高 2级或3级胰腺炎 2级心肌炎*2级或3级首次发生的其他免疫相关性不良反应暂停给药,直至改善至0~1级4级胰腺炎或任何级别的复发性胰腺炎 3级或4级心肌炎 3级或4级脑炎 4级首次发生的其他免疫相关性不良反应永久停药复发或持续的不良反应复发性3级或4级(除非上边提到的内分泌疾病另有规定) 末次给药后12周内2级或3级不良反应未改善到0~1级(除外内分泌疾病) 末次给药后12周内皮质类固醇未能降至≤10mg/天强的松等效剂量永久停药输液相关反应1级降低滴速,并密切监测任何恶化情况。可考虑预治疗,用于预防后续输液反应。2级降低滴速或暂停给药,当症状缓解后可考虑恢复用药并密切观。可考虑预治疗,用于预防后续输液反应。3级或4级永久停药
注:不良反应严重程度依据美国国立癌症研究所的不良事件通用术语评估标准第5.0版(NCI-CTCAE v5.0)。
* 心肌炎经治疗改善到0-1级后重新开始本品治疗的安全性尚不明确。
特殊人群
肝功能不全
目前本品尚无针对中度或重度肝功能损伤患者的研究数据,中度或重度肝功能损伤患者不推荐使用。轻度肝功能损伤患者应在医生指导下慎用本品,如需使用,无需进行剂量调整。
肾功能不全
目前本品尚无针对重度肾功能损伤患者的研究数据,重度肾功能损伤患者不推荐使用。轻度或中度肾功能损伤患者应在医生指导下慎用本品,如需使用,无需进行剂量调整。
儿童人群
尚无本品在18岁以下患者的临床试验资料。
老年人群
老年人(≥65岁)建议在医生的指导下慎用,无需进行剂量调整。
给药方法
本品应在专业医生指导下静脉输注给药,采用无菌技术进行稀释。输注宜在约60分钟(±10分钟)完成。本品不得采用静脉推注或快速静脉注射给药。
给药前药品的稀释指导如下:
溶液制备和输液
•请勿摇晃药瓶。
•卡度尼利单抗注射液必须在稀释/混合后立即使用。如果卡度尼利单抗稀释液不能立即使用而需要存储时,配制完的稀释液到完成输注的总存储时间不应超过4小时(冰箱2-8℃冷藏或室温)。给药前应目测注射用药是否存在悬浮颗粒和变色的情况。本品是一种无色至淡黄色澄明液体,无异物。如观察到可见颗粒,应丢弃药瓶。
•抽取卡度尼利单抗注射液,使用含生理盐水(0.9%(w/v)氯化钠注射液)的静脉注射袋配制,制备终浓度范围为0.2-5.0mg/mL。将稀释液轻轻翻转混匀。
•冷藏后,药瓶和/或静脉输液袋必须在使用前恢复至室温。输注时所采用的输液管必须配有一个无菌、无热源、低蛋白结合的输液管过滤器(孔径0.22或0.2μm)。
•请勿使用同一输液管与其他药物同时给药。
•本品仅供一次性使用。必须丢弃药瓶中剩余的任何未使用药物。
【不良反应】
临床试验经验
本说明书描述了在临床试验中观察到的可能与卡度尼利单抗相关的不良反应的近似发生率。由于临床试验是在不同患者人群和各种不同条件下进行的,不同临床试验中观察到的不良反应的发生率不能直接比较,也可能不能反映临床实践中的实际发生率。
安全性特征总结
单药治疗
本产品单药治疗的安全性信息来自4项单药临床研究(AK104-101[N=119]、AK104-201[N=240]、AK104-202[N=68]、AK104-204[N=34],共计461例)。肿瘤类型包括宫颈癌(N=122)、非小细胞肺癌(N=72)、鼻咽癌(N=34)、肝细胞癌(N=28)、食管鳞癌(N=24)、黑色素瘤(N=21)、间皮瘤(N=20)、子宫内膜癌(N=12)、卵巢癌(N=11)、小细胞肺癌(N=11)、结直肠癌(N=10)、胃癌(N=10)、三阴乳腺癌(N=9)、神经内分泌癌(N=7)、肾细胞癌(N=6)、胆管癌(N=5)、肾癌(N=5)、胰腺癌(N=4)、前列腺癌(N=3)、肉瘤(N=3)、食管癌(N=3)、头颈部鳞状细胞癌(N=3)、其他类型肿瘤(N=38)。上述研究中325例患者接受6mg/kg每2周1次本品治疗,136例患者接受其他剂量本品治疗。本品中位给药时间为2.79个月(范围:0.5-31.9个月),中位给药次数为6次(范围:1-56次)。47.1%的患者接受本品治疗≥3个月,26.9%的患者接受本品治疗≥6个月,14.1%的患者接受本品治疗≥12个月。 接受本品单药治疗的461例患者中,所有级别的不良反应发生率为84.4%。发生率≥10%的不良反应包括:皮疹(24.1%)、贫血(18.0%)、甲状腺功能减退症(16.3%)、天门冬氨酸氨基转移酶升高(14.3%)、丙氨酸氨基转移酶升高(13.4%)、瘙痒症(10.8%)和蛋白尿(10.0%)。3级及以上不良反应发生率为24.1%,其中发生率≥1%的包括贫血(3.7%)、输液相关反应(2.0%)、低钾血症(1.3%)、血小板计数降低(1.1%)。
联合治疗
本品联合治疗的安全性信息来自2项双盲试验(AK104-302[N=305]、AK104-303[N=226])。肿瘤类型包括胃腺癌(N=242)、胃食管结合部腺癌(N=63)和宫颈癌(N=226)。531例患者均接受10mg/kg每3周1次本品治疗。本品中位给药时间为6.60个月(范围:0.5-23.6个月),中位给药次数为8次(范围:1-34次)。77.4%的患者接受本品治疗≥3个月,54.0%的患者接受本品治疗≥6个月,28.8%的患者接受本品治疗≥12个月。
接受本品联合治疗的531例患者中,所有级别的不良反应发生率为96.0%。发生率≥10%的不良反应包括:中性粒细胞计数降低(45.2%)、血小板计数降低(40.9%)、白细胞计数降低(40.3%)、贫血(39.0%)、天门冬氨酸氨基转移酶升高(25.6%)、皮疹(22.4%)、呕吐(20.5%)、发热(20.3%)、甲状腺功能减退症(20.0%)、丙氨酸氨基转移酶升高(19.6%)、食欲减退(16.9%)、低蛋白血症(16.2%)、低钾血症(14.9%)、疲乏(14.5%)、腹泻(13.0%)、高脂血症(12.4%)、蛋白尿(12.2%)、血胆红素升高(11.9%)、体重降低(11.3%)、甲状腺功能亢进症(10.7%)、淀粉酶升高(10.2%)和瘙痒症(10.0%)。3级及以上不良反应发生率为73.8%,其中发生率≥1%的包括:中性粒细胞计数降低(26.0%)、血小板计数降低(21.8%)、白细胞计数降低(15.6%)、贫血(13.4%)、低钾血症(7.3%)、淋巴细胞计数降低(5.1%)、皮疹(4.3%)、高脂血症(3.4%)、γ-谷氨酰转移酶升高(3.2%)、疲乏(2.8%)、天门冬氨酸氨基转移酶升高(2.4%)、腹泻(2.3%)、高血糖症(2.3%)、输液相关反应(2.1%)、食欲减退(1.9%)、低钠血症(1.9%)、肝功能异常(1.9%)、超敏反应(1.9%)、呕吐(1.5%)、血胆红素升高(1.5%)、淀粉酶升高(1.5%)、脂肪酶升高(1.5%)、肝炎(1.5%)、体重降低(1.3%)、难受(1.3%)、肺部炎症(1.3%)、肾炎(1.3%)、糖尿病酮症酸中毒(1.3%)、蛋白尿(1.1%)和皮炎(1.1%)。
不良反应汇总表
表2列出了在临床研究中以单药治疗(461例患者)或联合治疗(531例患者)中观察到的不良反应。以下不良反应按照系统器官分类和发生频率列出。发生频率定义如下:十分常见(≥1/10),常见(≥1/100至<1/10),偶见(≥1/1,000至<1/100),罕见(≥1/10,000至<1/1,000),十分罕见(<1/10,000)。在每个发生频率分组内,不良反应按首选术语的频率降序排列。本品单药治疗已知的不良反应亦可能在本品联合治疗期间发生,即使这些反应未在联合治疗的临床试验中报告。本品联合治疗的不良反应与本品和联合的药物均可能有关。
有关联合用药的其他安全信息,请参阅各联合治疗药物的说明书。
表2 使用本品治疗患者的不良反应汇总表*单药治疗联合治疗代谢及营养类疾病十分常见低蛋白血症1、低钾血症、食欲减退2、高脂血症3常见低蛋白血症1、高血糖症4、食欲减退、低钾血症低钠血症、高血糖症4、低钙血症、低氯血症5、糖尿病酮症酸中毒6偶见糖尿病酮症酸中毒6电解质失衡全身性疾病及给药部位各种反应十分常见发热、疲乏7常见发热、疲乏7寒战、难受胃肠系统疾病十分常见呕吐、腹泻8常见腹泻8、恶心胃炎9偶见免疫介导的小肠结肠炎、胃炎9免疫介导的小肠结肠炎、免疫介导性胰腺炎血液及淋巴系统疾病十分常见贫血10贫血10偶见溶血性贫血皮肤及皮下组织类疾病十分常见皮疹11、瘙痒症12皮疹11、瘙痒症12常见皮炎13偶见皮炎13史蒂文斯-约翰逊综合征内分泌系统疾病十分常见甲状腺功能减退症14甲状腺功能减退症14、甲状腺功能亢进症15常见甲状腺功能亢进症15、甲状腺炎16甲状腺炎16、肾上腺功能不全17、垂体炎18偶见甲状腺疾病、肾上腺功能不全17、垂体炎18甲状腺疾病肾脏及泌尿系统疾病十分常见蛋白尿19蛋白尿19常见肾炎20偶见肾炎20各种肌肉骨骼及结缔组织疾病常见骨骼肌肉疼痛21偶见关节炎22、免疫介导性肌炎关节炎22、肌炎23、肌无力、舍格林综合征肝胆系统疾病常见肝炎24、肝功能异常25偶见肝炎24、肝损伤、肝功能异常25肝损伤感染及侵染类疾病常见上呼吸道感染偶见感染26、阑尾炎27各类神经系统疾病常见头痛偶见多发神经病免疫系统疾病常见超敏反应28偶见超敏反应28呼吸系统、胸及纵隔疾病常见肺部炎症29肺部炎症29各类损伤、中毒及操作并发症常见输液相关反应输液相关反应心脏器官疾病偶见心肌炎30心肌损伤、心肌炎30眼器官疾病偶见葡萄膜炎31葡萄膜炎31各类检查十分常见天门冬氨酸氨基转移酶升高32、丙氨酸氨基转移酶升高天门冬氨酸氨基转移酶升高32、血小板计数降低33、白细胞计数降低34、中性粒细胞计数降低35、血胆红素升高36、淀粉酶升高37、丙氨酸氨基转移酶升高、体重降低常见血小板计数降低33、白细胞计数降低34、中性粒细胞计数降低35、血胆红素升高36、血肌酸磷酸激酶升高38、甲状腺功能检查异常39甲状腺功能检查异常39、淋巴细胞计数降低40、血乳酸脱氢酶升高、γ-谷氨酰转移酶升高、脂肪酶升高偶见淀粉酶升高37、淋巴细胞计数降低40、肾上腺皮质激素检查异常41、血促皮质激素减少、Y-谷氨酰转移酶升高、脂肪酶升高、血肌酐升高血肌酸磷酸激酶升高38、肾上腺皮质激素检查异常41、心肌酶谱异常42、血促皮质激素减少、血碱性磷酸酶升高
*表 2所示的不良反应频率可能不完全归因于卡度尼利单抗,也可能受潜在疾病与联合使用其他药物等的影响。
以下术语代表描述某种病症的一组相关事件,而不是单一事件。
1.低蛋白血症包括低蛋白血症、低白蛋白血症、血白蛋白降低、总蛋白降低、球蛋白降低、前白蛋白降低
2.食欲减退包括食欲减退、食欲障碍
3.高脂血症包括高脂血症、高甘油三酯血症、高胆固醇血症、血胆固醇升高、低密度脂蛋白升高、血甘油三酯升高
4.高血糖症包括高血糖症、血葡萄糖升高、1型糖尿病、糖尿病、糖尿病高渗昏迷、空腹血糖受损、葡萄糖耐量受损、糖化血红蛋白升高、糖化血清蛋白增高、果糖胺升高
5.低氯血症包括低氯血症、血氯化物降低
6.糖尿病酮症酸中毒包括糖尿病酮症酸中毒、糖尿病酮症
7.疲乏包括疲乏、乏力、疲劳
8.腹泻包括腹泻、排便频率增加
9.胃炎包括胃炎、慢性胃炎
10.贫血包括贫血、缺铁性贫血、血红蛋白降低
11.皮疹包括皮疹、斑丘疹、掌跖红肿综合征、药疹、湿疹、荨麻疹、红斑、脓疱疹、水疱、斑状皮疹、类天疱疮、皮肤病损、皮肤剥脱、皮肤毒性、皮肤反应、皮肤溃疡、丘疹、丘疹样皮疹、瘙痒性皮疹、粟疹、多形性红斑
12.瘙痒症包括瘙痒症、瘙痒
13.皮炎包括皮炎、过敏性皮炎、痤疮样皮炎、特应性皮炎、神经性皮炎、扁平苔藓
14.甲状腺功能减退症包括甲状腺功能减退症、原发性甲状腺功能减退症
15.甲状腺功能亢进症包括甲状腺功能亢进症、继发性甲状腺功能亢进症、甲状腺毒危象、免疫介导性甲状腺功能亢进症
16.甲状腺炎包括自身免疫性甲状腺炎、甲状腺炎、亚急性甲状腺炎、桥本甲状腺毒症、免疫介导性甲状腺炎
17.肾上腺功能不全包括肾上腺功能不全、糖皮质激素缺乏
18.垂体炎包括垂体炎、免疫介导性垂体炎、垂体功能减退症、淋巴细胞性垂体炎
19.蛋白尿包括蛋白尿、尿蛋白检出、白蛋白尿、尿白蛋白检出、尿白蛋白阳性
20.肾炎包括肾衰、急性肾损伤、免疫介导性肾炎、肾病综合征、肾炎
21.骨骼肌肉疼痛包括骨骼肌肉疼痛、肢体疼痛、关节痛、背痛、肌痛、颈痛、腰肋疼痛
22.关节炎包括关节炎、免疫介导性关节炎、关节渗液
23.肌炎包括肌炎、免疫介导性肌炎
24.肝炎包括药物诱导的肝损伤、免疫介导的肝炎、免疫介导性肝脏疾病
25.肝功能异常包括肝功能异常、肝功检查异常
26.感染包括感染、局部感染、软组织感染
27.阑尾炎包括阑尾炎、穿孔性阑尾炎
28.超敏反应包括超敏反应、速发严重过敏反应、药物性超敏反应、过敏性休克、Ⅰ型超敏反应、输液相关超敏反应、速发过敏反应性休克
29.肺部炎症包括肺部炎症、免疫介导性肺病、间质性肺疾病、机化性肺炎、免疫介导性肺炎
30.心肌炎包括心肌炎、免疫介导性心肌炎
31.葡萄膜炎包括免疫介导性葡萄膜炎、葡萄膜炎、虹膜睫状体炎
32.天门冬氨酸氨基转移酶升高包括天门冬氨酸氨基转移酶升高、线粒体天门冬氨酸转氨酶升高
33.血小板计数降低包括血小板计数降低、免疫性血小板减少症、血小板减少症
34.白细胞计数降低包括白细胞计数降低、白细胞减少症
35.中性粒细胞计数降低包括中性粒细胞计数降低、中性粒细胞减少症、发热性中性粒细胞减少症
36.血胆红素升高包括血胆红素升高、血非结合胆红素升高、结合胆红素升高、高胆红素血症
37.淀粉酶升高包括淀粉酶升高、高淀粉酶血症
38.血肌酸磷酸激酶升高包括血肌酸磷酸激酶升高、血肌酸磷酸激酶MB升高
39.甲状腺功能检查异常包括血促甲状腺激素升高、游离三碘甲状腺原氨酸降低、血促甲状腺激素降低、游离三碘甲状腺原氨酸升高、甲状腺素升高、游离甲状腺素降低、游离甲状腺素升高、甲状腺激素降低、抗甲状腺抗体阳性、三碘甲状腺原氨酸减低
40.淋巴细胞计数降低包括淋巴细胞计数降低、淋巴细胞减少症
41.肾上腺皮质激素检查异常包括皮质醇降低、皮质醇异常、血皮质酮降低
42.心肌酶谱异常包括肌钙蛋白I升高、肌钙蛋白T升高
特定不良反应描述
本品的特定不良反应来自于上述6项临床试验共992例单药或联合治疗患者的安全性信息。上述研究中325例患者接受6mg/kg每2周1次本品单药治疗,136例患者接受其他剂量本品单药治疗,531例患者接受10mg/kg每3周1次本品联合治疗。以下信息汇总了本品的免疫相关性不良反应数据。免疫相关性不良反应的详细管理指南详见[注意事项]。
免疫相关性肺炎
在接受本品单药治疗的461例患者中,有8例(1.7%)患者发生免疫相关性肺炎,其中4级为2例(0.4%),3级为1例(0.2%),2级为4例(0.9%),1级为1例(0.2%)。至免疫相关性肺炎发生的中位时间为1.36个月(范围:0.5-3.7个月),中位持续时间为2.04个月(范围:0.9-8.7个月)。1例(0.2%)患者暂停本品治疗,4例(0.9%)患者永久停用本品。8例中5例(62.5%)患者接受高剂量皮质类固醇治疗(至少40mg/天强的松或等效剂量),中位起始剂量为150mg/天(范围:75-300mg/天),中位给药持续时间为0.85个月(范围:0.3-4.1个月)。8例中2例(25.0%)患者已缓解,至缓解的中位时间为0.99个月(范围:0.9-1.1个月)。
在接受本品联合治疗的531例患者中,有13例(2.4%)患者发生免疫相关性肺炎,其中5级为1例(0.2%),3级为5例(0.9%),2级为7例(1.3%)。至免疫相关性肺炎发生的中位时间为4.34个月(范围:0.1-14.9个月),中位持续时间为3.25个月(范围:0.2-16.3个月)。7例(1.3%)患者暂停本品治疗,6例(1.1%)患者永久停用本品。13例中12例(92.3%)患者接受高剂量皮质类固醇治疗(至少40mg/天强的松或等效剂量),中位起始剂量为62.50mg/天(范围:40-150mg/天),中位给药持续时间为1.46个月(范围:0.4-3.6个月)。13例中5例(38.5%)患者缓解中。
免疫相关性肝炎
在接受本品单药治疗的461例患者中,有11例(2.4%)患者发生免疫相关性肝炎,均为3级。至免疫相关性肝炎发生的中位时间为0.95个月(范围:0.5-26.0个月),中位持续时间为1.08个月(范围:0.3-5.1个月)。6例(1.3%)患者暂停本品治疗,2例(0.4%)永久停用本品。11例中4例(36.4%)患者接受高剂量皮质类固醇治疗(至少40mg/天强的松或等效剂量),中位起始剂量为67.5mg/天(范围:50-100mg/天),中位给药持续时间为0.76个月(范围:0.4-3.9个月)。11例中9例(81.9%)患者已缓解,至缓解的中位时间为0.46个月(范围:0.3-5.1个月)。
在接受本品联合治疗的531例患者中,有11例(2.1%)患者发生免疫相关性肝炎,其中4级为6例(1.1%),3级为5例(0.9%)。至免疫相关性肝炎发生的中位时间为1.97个月(范围:0.7-13.5个月),中位持续时间为2.92个月(范围:0.8-6.5个月)。3例(0.6%)患者暂停本品治疗,7例(1.3%)永久停用本品。11例中9例(81.8%)患者接受高剂量皮质类固醇治疗(至少40mg/天强的松或等效剂量),中位起始剂量为125.00mg/天(范围:50-375mg/天),中位给药持续时间为1.15个月(范围:0.8-3.0个月)。11例中6例(54.5%)患者已缓解,至缓解的中位时间为2.53个月(范围:0.8-6.5个月)。
免疫相关性内分泌疾病
免疫相关性甲状腺功能减退
在接受本品单药治疗的461例患者中,有92例(20.0%)患者发生甲状腺功能减退,其中2级为45例(9.8%),1级为47例(10.2%)。至甲状腺功能减退发生的中位时间为2.63个月(范围:0.3-19.4个月),中位持续时间为4.53个月(范围:0.3-30.7个月)。10例(2.2%)患者暂停本品治疗,无患者永久停用本品。92例中47例(51.1%)患者接受甲状腺激素替代治疗。92例中29例(31.5%)患者已缓解,至缓解的中位时间为2.79个月(范围:0.3-18.0个月)。
在接受本品联合治疗的531例患者中,有98例(18.5%)患者发生甲状腺功能减退,其中3级为1例(0.2%),2级为70例(13.2%),1级为27例(5.1%)。至甲状腺功能减退发生的中位时间为3.88个月(范围:0.6-19.4个月),中位持续时间为6.62个月(范围:0.1-19.5个月)。7例(1.3%)患者暂停本品治疗,无患者永久停用本品。98例中81例(82.7%)患者接受甲状腺激素替代治疗。98例中17例(17.3%)患者已缓解,至缓解的中位时间为2.76个月(范围:0.4-17.8个月)。
免疫相关性甲状腺功能亢进
在接受本品单药治疗的461例患者中,有61例(13.2%)患者发生甲状腺功能亢进,其中4级为1例(0.2%),3级为2例(0.4%),2级为12例(2.6%),1级为46例(10.0%)。至甲状腺功能亢进发生的中位时间为0.95个月(范围:0.3-11.0个月),中位持续时间为1.41个月(范围:0.3-6.0个月)。5例(1.1%)患者暂停本品治疗,无患者永久停用本品。61例中9例(14.8%)患者接受抗甲状腺药物治疗。61例中49例(80.3%)患者已缓解,至缓解的中位时间为0.99个月(范围:0.3-6.0个月)。
在接受本品联合治疗的531例患者中,有49例(9.2%)患者发生甲状腺功能亢进,其中3级为1例(0.2%),2级为13例(2.4%),1级为35例(6.6%)。至甲状腺功能亢进发生的中位时间为2.04个月(范围:0.7-11.7个月),中位持续时间为1.54个月(范围:0.7-16.3个月)。5例(0.9%)患者暂停本品治疗,无患者永久停用本品。49例中11例(22.4%)患者接受抗甲状腺药物治疗。49例中44例(89.8%)患者已缓解,至缓解的中位时间为1.41个月(范围:0.7-9.2个月)。
免疫相关性其他甲状腺病
在接受本品单药治疗的461例患者中,有12例(2.6%)患者发生其他甲状腺疾病,其中2级为8例(1.7%),1级为4例(0.9%)。至甲状腺疾病发生的中位时间为1.07个月(范围:0.5-6.2个月),中位持续时间为3.81个月(范围:0.9-12.6个月)。6例(1.3%)患者暂停本品治疗,无患者永久停用本品。12例中8例(66.7%)接受甲状腺激素替代治疗。12例中3例(25.0%)患者已缓解,1例(8.3%)缓解但伴有后遗症,至缓解的中位时间为1.94个月(范围0.9-9.7个月)。
在接受本品联合治疗的531例患者中,有21例(4.0%)患者发生其他甲状腺疾病,其中3级为1例(0.2%),2级为12例(2.3%),1级为8例(1.5%)。至甲状腺疾病发生的中位时间为4.80个月(范围:0.0-12.0个月),中位持续时间为7.56个月(范围:2.3-20.2个月)。1例(0.2%)患者暂停本品治疗,1例(0.2%)患者永久停用本品。21例中16例(76.2%)接受甲状腺激素替代治疗。21例中2例(9.5%)患者已缓解,至缓解的中位时间为3.15个月(范围2.8-3.5个月)。
免疫相关性高血糖症和1型糖尿病
在接受本品单药治疗的461例患者中,有21例(4.6%)患者发生高血糖症或1型糖尿病,其中4级为2例(0.4%),3级为1例(0.2%),2级为5例(1.1%),1级为13例(2.8%)。至高血糖症或1型糖尿病发生的中位时间为1.87个月(范围:0.4-17.9个月),中位持续时间为1.35个月(范围:0.92-9.4个月)。2例(0.4%)患者暂停本品治疗,1例(0.2%)患者永久停用本品。21例中7例(33.3%)接受胰岛素/胰岛素类似物替代治疗,无患者接受皮质类固醇治疗。21例中10例(47.6%)患者已缓解,2例(9.5%)患者缓解但伴有后遗症,至缓解的中位时间为0.49个月(范围:0.3-1.8个月)。
在接受本品联合治疗的531例患者中,有19例(3.6%)患者发生高血糖症或1型糖尿病,其中4级为4例(0.8%),3级为10例(1.9%),2级为1例(0.2%),1级为4例(0.8%)。至高血糖症或1型糖尿病发生的中位时间为2.79个月(范围:0.1-16.0个月),中位持续时间为3.32个月(范围:0.4-18.2个月)。9例(1.7%)患者暂停本品治疗,5例(0.9%)患者永久停用本品。19例中有14例(73.7%)患者接受胰岛素/胰岛素类似物替代治疗,有1例(5.3%)患者接受高剂量皮质类固醇治疗(至少40mg/天强的松或等效剂量),起始剂量为75.00mg/天,给药持续时间为0.23个月。19例中5例(26.3%)患者已缓解,至缓解的中位时间为1.28个月(范围:0.4-3.3个月)。
免疫相关性垂体炎
在接受本品单药治疗的461例患者中,有3例(0.7%)患者发生垂体炎,其中3级为2例(0.4%),2级为1例(0.2%)。至垂体炎发生的中位时间为8.31个月(范围7.3-9.4个月),中位持续时间为9.86个月(范围:0.2-14.4个月)。3例患者均暂停本品治疗,无患者永久停用本品。3例中有2例(66.7%)患者接受皮质类固醇治疗,起始剂量为50.00mg/天,给药持续时间为9.33个月。3例患者中1例(33.3%)患者0.23个月后缓解但伴有后遗症,1例缓解中。
在接受本品联合治疗的531例患者中,有12例(2.3%)患者发生垂体炎,其中3级为4例(0.8%),2级为6例(1.1%),1级为2例(0.4%)。至垂体炎发生的中位时间为8.64个月(范围1.4-19.4个月),中位持续时间为2.91个月(范围:0.3-15.4个月)。8例(1.5%)患者暂停本品治疗,1例(0.2%)患者永久停用本品。12例中有4例(33.3%)患者接受高剂量皮质类固醇治疗(至少40mg/天强的松或等效剂量),中位起始剂量为68.75mg/天(范围:50-250mg/天),给药持续时间为1.58个月(范围:0.7-2.6个月)。12例中1例(8.3%)患者已缓解,至缓解的时间为1.91个月。
免疫相关性肾上腺功能不全
在接受本品单药治疗的461例患者中,有4例(0.9%)患者发生肾上腺功能不全,其中3级为1例(0.2%),2级为3例(0.7%)。至肾上腺功能不全发生的中位时间为7.87个月(范围4.7-11.2个月),中位持续时间为8.03个月(范围:5.3-28.5个月)。2例(0.4%)患者暂停本品治疗,无患者永久停用本品。4例患者中3例(75.0%)患者接受皮质类固醇治疗,2例(50.0%)缓解中。
在接受本品联合治疗的531例患者中,有14例(2.6%)患者发生肾上腺功能不全,其中3级为1例(0.2%),2级为9例(1.7%),1级为4例(0.8%)。至肾上腺功能不全发生的中位时间为9.41个月(范围1.8-21.1个月),中位持续时间为1.89个月(范围:0.5-11.4个月)。9例(1.7%)患者暂停本品治疗,无患者永久停用本品。14例患者中3例(21.4%)患者接受高剂量皮质类固醇治疗(至少40mg/天强的松或等效剂量),中位起始剂量为50.00mg/天(范围:40-50mg/天),中位给药持续时间为1.71个月(范围:0.3-3.9个月)。14例中3例(21.4%)患者已缓解,至缓解的中位时间为1.58个月(范围:0.6-3.9个月)。
免疫相关性皮肤不良反应
在接受本品单药治疗的461例患者中,有41例(8.9%)患者发生免疫相关性皮肤不良反应,其中3级为3例(0.7%),2级为15例(3.3%),1级为23例(5.0%)。至免疫相关性皮肤不良反应发生的中位时间为1.02个月(范围:0.0-19.5个月),中位持续时间为3.98个月(范围:0.0-22.5个月)。6例(1.3%)患者暂停本品治疗,无患者永久停用本品。41例中1例(2.4%)患者接受高剂量皮质类固醇治疗(至少40mg/天强的松或等效剂量),起始剂量为66.67mg/天,给药持续时间为0.03个月。41例中24例(58.5%)患者已缓解,至缓解的中位时间为0.76个月(范围:0.0-7.1个月)。
在接受本品联合治疗的531例患者中,有32例(6.0%)患者发生免疫相关性皮肤不良反应,其中3级为9例(1.7%),2级为14例(2.6%),1级为9例(1.7%)。至免疫相关性皮肤不良反应发生的中位时间为2.27个月(范围:0.2-14.0个月),中位持续时间为1.51个月(范围:0.0-14.5个月)。10例(1.9%)患者暂停本品治疗,无患者永久停用本品。32例中10例(31.3%)患者接受高剂量皮质类固醇治疗(至少40mg/天强的松或等效剂量),中位起始剂量为50.00mg/天(范围:50-150mg/天),中位给药持续时间为0.44个月(范围:0.0-1.4个月)。32例中27例(84.4%)患者已缓解,至缓解的中位时间为1.15个月(范围:0.0-14.5个月)。
免疫相关性骨骼肌肉疾病
在接受本品单药治疗的461例患者中,有6例(1.3%)患者发生免疫相关性骨骼肌肉疾病,其中3级为1例(0.2%),2级为4例(0.9%),1级为1例(0.2%)。至免疫相关性骨骼肌肉疾病发生的中位时间为1.08个月(范围:0.0-10.8个月),中位持续时间为1.25个月(范围:0.2-15.5个月)。3例(0.7%)患者暂停本品治疗,无患者永久停用本品。6例中3例(50.0%)患者接受高剂量皮质类固醇治疗(至少40mg/天强的松或等效剂量),中位起始剂量为375.00mg/天(范围:50-1000mg/天),中位给药持续时间为1.22个月(范围:0.2-1.6个月)。6例中5例(83.3%)患者已缓解,至缓解的中位时间为1.15个月(范围:0.2-2.1个月)。
在接受本品联合治疗的531例患者中,有7例(1.3%)患者发生免疫相关性骨骼肌肉疾病,其中3级为5例(0.9%),1级为2例(0.4%)。至免疫相关性骨骼肌肉疾病发生的中位时间为5.19个月(范围:0.6-18.9个月),中位持续时间为2.92个月(范围:1.9-7.1个月)。4例(0.8%)患者暂停本品治疗,3例(0.6%)永久停用本品。7例中4例(57.1%)患者接受高剂量皮质类固醇治疗(至少40mg/天强的松或等效剂量),中位起始剂量为68.75mg/天(范围:58.3-100mg/天),中位给药持续时间为0.54个月(范围:0.1-1.0个月)。7例中2例(28.6%)患者已缓解,至缓解的中位时间为1.40个月(范围:1.4-1.4个月)。
免疫相关性肾炎
在接受本品单药治疗的461例患者中,有3例(0.7%)患者发生免疫相关性肾炎,均为3级。至免疫相关性肾炎发生的中位时间为3.75个月(范围:0.5-16.9个月),中位持续时间为2.27个月(范围:0.1-2.6个月)。无患者暂停本品治疗,1例(0.2%)永久停用本品。3例中2例(66.7%)患者接受高剂量皮质类固醇治疗(至少40mg/天强的松或等效剂量),中位起始剂量为1012.50mg/天(范围:150-1875mg/天),中位给药持续时间为1.26个月(范围:0.0-2.5个月)。3例中1例(33.3%)患者缓解,至缓解的时间为2.27个月。
在接受本品联合治疗的531例患者中,有2例(0.4%)患者发生免疫相关性肾炎,均为3级。至免疫相关性肾炎发生的中位时间为0.89个月(范围:0.7-1.1个月),中位持续时间为1.69个月(范围:0.6-2.8个月)。2例均永久停用本品。2例患者均接受高剂量皮质类固醇治疗(至少40mg/天强的松或等效剂量),中位起始剂量为337.50mg/天(范围:300-375mg/天),中位给药持续时间为1.45个月(范围:0.3-2.6个月)。2例中1例(50.0%)患者缓解,至缓解的时间为0.59个月。
免疫相关性胃肠炎
在接受本品单药治疗的461例患者中,有7例(1.5%)患者发生免疫相关性胃肠炎,其中3级4例(0.9%),2级3例(0.7%)。至免疫相关性胃肠炎发生的中位时间为1.61个月(范围:0.2-9.9个月),中位持续时间为2.50个月(范围:0.5-9.0个月)。3例(0.7%)患者暂停本品治疗,2例(0.4%)患者永久停用本品。7例中5例(71.4%)患者接受高剂量皮质类固醇治疗(至少40mg/天强的松或等效剂量),中位起始剂量为100.00mg/天(范围:62.5-625mg/天),中位给药持续时间为0.85个月(范围:0.7-7.0个月)。7例中6例(85.7%)患者缓解,至缓解的中位时间为2.45个月(范围:0.3-9.0个月)。
在接受本品联合治疗的531例患者中,有1例(0.2%)患者发生免疫相关性胃肠炎,为3级。至免疫相关性胃肠炎发生的时间为1.61个月,持续时间为0.89个月。该患者永久停用本品。该患者接受高剂量皮质类固醇治疗(至少40mg/天强的松或等效剂量),起始剂量为50.00mg/天,给药持续时间为0.46个月。该患者已缓解,至缓解的时间为0.39个月。
免疫相关性心脏疾病
免疫相关性心肌炎
在接受本品单药治疗的461例患者中,有4例(0.9%)患者发生免疫相关性心肌炎,其中4级1例(0.2%),3级3例(0.7%)。至免疫相关性心肌炎发生的中位时间为1.17个月(范围0.8-1.4个月),中位持续时间为2.02个月(范围:0.8-3.3个月)。2例(0.4%)患者暂停本品治疗,1例(0.2%)患者永久停用本品。所有患者均接受高剂量皮质类固醇治疗(至少40mg/天的强的松或等效剂量),中位起始剂量为225.00mg/天(范围:100-1000mg/天),中位给药持续时间为2.56个月(范围:0.2-2.8个月)。4例中2例(50%)患者已缓解,1例(25%)患者已缓解伴有后遗症,至缓解中位时间为1.35个月(范围:0.8-3.3个月)。
在接受本品联合治疗的531例患者中,有4例(0.8%)患者发生免疫相关性心肌炎,其中4级2例(0.4%),2级2例(0.4%)。至免疫相关性心肌炎发生的中位时间为1.13个月(范围0.7-8.0个月),中位持续时间为1.51个月(范围:0.5-2.8个月)。2例(0.4%)患者暂停本品治疗,2例(0.4%)患者永久停用本品。4例中有2例(50.0%)患者接受高剂量皮质类固醇治疗(至少40mg/天的强的松或等效剂量),起始剂量为100.00mg/天(范围:50-150mg/天),给药持续时间为0.76个月(范围:0.7-0.9个月)。4例中1例(25.0%)患者已缓解,至缓解时间为0.53个月。
其他免疫相关的心脏疾病
在接受本品单药治疗的461例患者中,无患者发生免疫相关的其他心脏疾病。
在接受本品联合治疗的531例患者中,有2例(0.4%)患者发生免疫相关的其他心脏疾病,为1级的心肌损伤和2级的肌钙蛋白异常。至免疫相关的其他心脏疾病发生的中位时间为2.17个月(范围1.3-3.1个月),中位持续时间为9.64个月(范围:1.3-18.0个月)。2例(0.4%)患者暂停本品治疗,无患者永久停用本品。2例患者均接受高剂量皮质类固醇治疗(至少40mg/天的强的松或等效剂量),起始剂量为105.00mg/天(范围:60-150mg/天),给药持续时间为0.76个月(范围:0.6-0.9个月)。2例中1例(50.0%)患者已缓解,至缓解时间为1.28个月。
免疫相关性血液疾病
免疫相关性血小板减少症
在接受本品单药治疗的461例患者中,有5例(1.1%)患者发生免疫相关性血小板减少症,其中4级1例(0.2%),3级4例(0.9%)。至免疫相关性血小板减少症发生的中位时间为1.38个月(0.5-9.2个月),中位持续时间为1.84个月(0.1-5.8个月)。4例(0.9%)患者暂停本品治疗,1例(0.2%)患者永久停用本品。5例中1例(20%)患者接受高剂量皮质类固醇治疗(至少40mg/天强的松或等效剂量),起始剂量为75.00mg/天,治疗持续时间为0.10个月。5例中3例患者(60%)已缓解,至缓解的中位时间为0.89个月(范围:0.1-2.3个月)。
在接受本品联合治疗的531例患者中,有5例(0.9%)患者发生免疫相关性血小板减少症,其中5级1例(0.2%),4级4例(0.8%)。至免疫相关性血小板减少症发生的中位时间为6.54个月(5.3-13.3个月),中位持续时间为2.56个月(0.6-6.4个月)。2例(0.4%)患者暂停本品治疗,3例(0.6%)患者永久停用本品。5例中2例(40%)患者接受高剂量皮质类固醇治疗(至少40mg/天强的松或等效剂量),中位起始剂量为200.00mg/天(范围:150-250mg/天),中位治疗持续时间为0.25个月(范围:0.2-0.3个月)。
免疫相关性其他血液疾病和实验室异常
在接受本品单药治疗的461例患者中,有1例3级的淋巴细胞计数降低,未暂停本品治疗,未接受皮质类固醇治疗,该患者已缓解。有2例3级的贫血,其中1例暂停本品治疗;2例贫血患者均未接受皮质类固醇治疗,其中1例已缓解。
在接受本品联合治疗的531例患者中,有1例(0.2%)患者发生2级的溶血性贫血;发生时间为1.87个月,持续时间为3.98个月。该患者永久停用本品治疗,接受高剂量皮质类固醇治疗(至少40mg/天强的松或等效剂量),起始剂量为50.00mg/天,治疗持续时间为2.63个月。
免疫相关性胰腺炎和实验室异常
在接受本品单药治疗的461例患者中,有4例(0.9%)患者发生脂肪酶升高,1例(0.2%)患者发生淀粉酶升高,均为3级。至脂肪酶升高和淀粉酶升高发生的中位时间为2.10个月(范围:0.9-24.4个月),中位持续时间为3.45个月(范围:0.3-11.1个月)。无患者暂停或永久停用本品治疗,无患者接受皮质类固醇治疗。5例中1例(20%)患者已缓解,至缓解的时间为5.95个月。
在接受本品联合治疗的531例患者中,有1例(0.2%)脂肪酶升高(3级),1例(0.2%)淀粉酶升高(2级),1例(0.2%)免疫介导性胰腺炎(3级)。至免疫相关性胰腺炎和实验室异常发生的中位时间为0.69个月(范围:0.7-1.1个月),中位持续时间为2.79个月(范围:2.4-3.0个月)。1例(0.2%)患者永久停用本品治疗。3例患者均接受高剂量皮质类固醇治疗(至少40mg/天强的松或等效剂量),中位起始剂量为300.00mg/天(范围:66.7-375mg/天),中位给药持续时间为0.33个月(范围:0.0-2.6个月)。3例中1例(33.3%)患者已缓解,至缓解的时间为1.68个月。
免疫相关性眼器官疾病
在接受本品单药治疗的461例患者中,有1例(0.2%)患者发生虹膜睫状体炎(2级)。至发生的时间为0.85个月,持续时间为1.64个月,未接受皮质类固醇治疗,已缓解。
在接受本品联合治疗的531例患者中,有2例(0.4%)患者发生免疫相关性眼器官疾病,有1例(0.2%)免疫介导性葡萄膜炎(3级)和1例(0.2%)葡萄膜炎(4级),2例患者均永久停用本品。至发生的中位时间为6.14个月(范围:3.0-9.3个月),中位持续时间为4.12个月(范围:2.6-5.7个月)。2例中有1例(50.0%)接受高起始剂量皮质类固醇治疗(至少40mg/天强的松或等效剂量),起始剂量为75mg/天,给药持续时间为1.74个月。2例中有1例(50.0%)患者已缓解,至缓解的时间为2.56个月。
免疫相关性神经系统疾病
在接受本品单药治疗的461例患者中,有1例(0.2%)患者发生多发神经病(3级)。至发生的时间为1.45个月,发生的持续时间为0.3个月。该受试者接受高剂量皮质类固醇治疗(至少40mg/天强的松或等效剂量),起始剂量为937.5mg/天,给药持续时间为1.22个月,受试者缓解伴有后遗症。
在接受本品联合治疗的531例患者中,无受试者发生免疫相关神经系统疾病。
其他抗PD-1/PD-L1/CTLA-4抗体报道的免疫相关性不良反应
其他抗PD-1/PD-L1/CTLA-4抗体报道的(≤1%)免疫相关性不良反应如下:
血管与淋巴管类疾病:血管炎、全身炎症反应综合征;
心脏器官疾病:心包炎、心肌梗死;
眼器官疾病:伏格特-小柳-原田综合征(Vogt-Koyanagi-Harada disease)、角膜炎;
免疫系统疾病:实体器官移植排斥反应、肉状瘤病、移植物抗宿主病;
各类神经系统疾病:脑炎、脑膜炎、脊髓炎、脑膜脑炎、神经炎、格林巴利综合征(Guillain-Barrésyndrome)、脱髓鞘、重症肌无力、肌无力综合征、神经麻痹、自身免疫性神经病变(包括面部及外展神经麻痹)、风湿性多肌痛;
皮肤及皮下组织类疾病:中毒性表皮坏死松解症(Toxic Epidermal Necrolysis,TEN)、银屑病、大疱性皮炎、剥脱性皮炎;
血液及淋巴系统疾病:血小板减少性紫癜、再生障碍性贫血、组织细胞增生性坏死性淋巴结炎(histiocytic necrotizing lymphadenitis,又名Kikuchi lymphadenitis)、噬血细胞性淋巴组织细胞增生症;
各种肌肉骨骼及结缔组织疾病:横纹肌溶解症。
输液相关反应
在接受本品单药治疗的461例患者中,有60例(13.0%)患者发生输液相关反应/超敏反应,其中4级4例(0.9%),3级7例(1.5%),2级35例(7.6%),1级14例(3.0%)。有37例(8.0%)患者暂停本品治疗,13例(2.8%)患者永久停用本品。所有发生输液相关反应的患者中,1例(1.7%)患者接受高剂量的皮质类固醇治疗(至少40mg/天的强的松或等效剂量),57例(95.0%)患者已缓解。
在接受本品联合治疗的531例患者中,有126例(23.7%)患者发生输液相关反应/超敏反应,其中4级4例(0.8%),3级17例(3.2%),2级73例(13.7%),1级32例(6.0%)。有69例(13.0%)患者暂停本品治疗,29例(5.5%)患者永久停用本品。所有发生输液相关反应的患者中,有28例(22.2%)患者接受高剂量的皮质类固醇治疗(至少40mg/天的强的松或等效剂量),有121例(96.0%)患者已缓解。
免疫原性
所有治疗用蛋白质均有发生免疫原性的可能。抗药物抗体(ADA)发生率的高低和检测方法的灵敏性及特异性密切相关,并且受多种因素的影响,包括分析方法、样本的处理方法、样本的收集时间、合并用药,以及患者的其他基础疾病等。因此比较不同产品的ADA发生率时应慎重。
汇总接受本品治疗的1021例可评价患者中,130例(12.7%)患者发生治疗产生的抗药抗体阳性,其中97例(9.5%)患者出现抗本品的中和抗体(PD-1),84例(8.2%)出现抗本品的中和抗体(CTLA-4)。基于现有数据,尚未发现抗药抗体的产生对本品药代动力学、有效性和安全性有临床显著性的影响。
【禁忌】
对活性成分或本说明书[成份]项下所列的任何辅料存在超敏反应的患者。
【注意事项】
免疫相关性不良反应
接受本品治疗的患者可发生免疫相关性不良反应。免疫相关性不良反应可能为严重的或危及生命或致死性的,免疫相关性不良反应可能发生在本品治疗期间或停药以后,可能累及多个组织器官。
对于疑似免疫相关性不良反应,应进行充分的评估以确定病因或排除其他病因。根据免疫相关性不良反应的严重程度,应暂停本品使用,给予皮质类固醇治疗,直至改善到≤1级。皮质类固醇须在至少一个月的时间内逐渐减量直至停药,快速减量可能引起不良反应恶化或复发。如果不良反应在皮质类固醇治疗后继续恶化或无改善,则应考虑使用非皮质类固醇类别的免疫抑制剂治疗。
除非表1另有规定,对于4级的(包括任何危及生命的)、某些特定的3级的或任何复发性3级免疫相关性不良反应,或末次给药后12周内2级或3级免疫相关不良反应未改善到0-1级,或末次给药后12周内皮质类固醇未能降至≤10mg/天强的松等效剂量,应永久停药(参见[用法用量])。
免疫相关性肺炎
在接受本品治疗的患者中有免疫相关性肺炎报告(参见[不良反应])。应监测患者是否有肺炎症状和体征及影像学异常改变(例如,局部毛玻璃样混浊、斑块样浸润、呼吸困难和缺氧)。应排除感染和疾病相关性病因。发生2级免疫相关性肺炎时应暂停本品治疗,发生3级、4级或复发性2级免疫相关性肺炎时应永久停止本品治疗(参见[用法用量])。
免疫相关性肝炎
在接受本品单药治疗的患者中有免疫相关性肝炎报告(参见[不良反应])。在本品治疗前患者应接受肝功能检查及评估。治疗期间应定期监测患者肝功能的变化及肝炎相应的症状和体征,并排除感染及与疾病相关的病因。如发生免疫相关性肝炎,应增加肝功能检测频率。对于2级转氨酶或总胆红素升高,应暂停本品治疗。对于3级或4级转氨酶或总胆红素升高,应永久停止本品治疗(参见[用法用量])。
免疫相关性内分泌疾病
免疫相关性甲状腺疾病
在接受本品单药治疗的患者中有甲状腺疾病的报告,包括甲状腺功能亢进、甲状腺功能减退及其他甲状腺疾病(参见[不良反应])。应密切监测患者甲状腺功能的变化及相应的症状和体征。对于症状性2级或3-4级甲状腺功能减退,应暂停本品治疗,并根据需要开始甲状腺激素替代治疗。对于症状性2级或3-4级甲状腺功能亢进,应暂停本品治疗,并根据需要给予抗甲状腺药物。当甲状腺功能减退或甲状腺功能亢进的相关症状和指标稳定,可根据临床需要重新开始本品治疗。应继续监测甲状腺功能,确保恰当的抗甲状腺药物治疗(参见[用法用量])。如果怀疑有甲状腺急性炎症,可考虑暂停本品治疗并给予皮质类固醇治疗。
免疫相关性高血糖症和1型糖尿病
在接受本品单药治疗的患者中有高血糖症和1型糖尿病的报告(参见[不良反应])。治疗开始前,建议检查血糖水平等。在治疗过程中,应密切观察患者的临床症状,定期监测患者的相关实验室检查如血糖水平等,根据临床指征有需要时可行相关的其他检查。根据临床需要给予胰岛素替代治疗。3-4级高血糖症或1型糖尿病患者应暂停本品治疗,并继续监测血糖水平,确保适当的胰岛素替代治疗直至相关症状和指标稳定(参见[用法用量])。
免疫相关性垂体炎
在接受本品单药治疗的患者中有垂体炎的报告(参见[不良反应])。应监测垂体炎患者的体征和症状,并排除其他病因。发生2-4级垂体炎时应暂停本品治疗,并根据临床需要给予激素替代治疗直至相关症状和指标稳定。如果怀疑急性垂体炎,可给予皮质类固醇治疗。应继续监测垂体功能和激素水平,根据临床指征给予皮质类固醇和其他激素替代疗法(参见[用法用量])。
免疫相关性肾上腺功能不全
在接受本品治疗的患者中有肾上腺功能不全的报告(参见[不良反应])。应对肾上腺功能不全患者的体征和症状进行监测,并排除其他病因。发生2-4级肾上腺功能不全时应暂停本品治疗,并根据临床需要给予皮质类固醇替代治疗直至相关症状和指标稳定。应继续监测肾上腺功能和激素水平,根据临床指征给予皮质类固醇和其他激素替代疗法(参见[用法用量])。
免疫相关性皮肤不良反应
在接受本品治疗的患者中有免疫相关性皮肤不良反应报告(参见[不良反应])。发生1级或2级皮肤不良反应时可继续本品治疗,并对症治疗或进行局部皮质类固醇治疗。发生3级皮肤不良反应时应暂停本品治疗,并对症治疗或进行局部皮质类固醇治疗。发生4级皮肤不良反应、确诊Stevens-Johnson综合征(SJS)或中毒性表皮坏死松解症(TEN)时应永久停止本品治疗(参见[用法用量])。
免疫相关性骨骼肌肉疾病
在接受本品治疗的患者中有免疫相关性骨骼肌肉疾病报告(参见[不良反应])。发生1级肌炎、关节炎时可继续本品治疗,并对症治疗。发生2级及以上肌炎、关节炎时应暂停本品治疗,建议风湿免疫学专家会诊,并对症治疗或进行皮质类固醇治疗。确诊4级炎性关节炎时应考虑永久停止本品治疗(参见[用法用量])。
免疫相关性肾炎
在接受本品治疗的患者中有免疫相关性肾炎报告(参见[不良反应])。在本品治疗前患者应接受肾功能检查及评估。治疗期间应定期监测患者肾功能的变化及肾炎相应的症状和体征。多数无症状患者出现血肌酐升高。如发生免疫相关性肾炎,应增加肾功能检测频率,并排除其他原因导致的肾功能异常。对于2级血肌酐升高,应暂停本品治疗,给予皮质类固醇治疗。对于3级或4级血肌酐升高,建议肾病学专家会诊,并永久停止本品治疗(参见[用法用量])。
免疫相关性胃肠炎
在接受本品治疗的患者中有免疫相关性胃炎、腹泻及结肠炎报告(参见[不良反应])。应监测患者是否有胃炎、腹泻和其他结肠炎症状包括腹痛、粘液便或血样便等。应排除感染和疾病相关性病因。发生2级或3级胃肠炎时应暂停本品治疗。发生4级或复发性3级胃肠炎时应永久停止本品治疗(参见[用法用量])。
免疫相关性心脏疾病
在接受本品治疗的患者中有免疫相关性心脏疾病报告(参见[不良反应])。应密切监测患者是否出现心肌炎的临床症状和体征。对于疑似免疫相关性心肌炎的患者,建议心脏病学专家会诊,进行充分的评估以确认病因或排除其他病因,并进行心电图、心肌酶谱或心功能等相关检查。发生2级心肌炎时,应暂停本品治疗,并给予皮质类固醇治疗。心肌炎恢复至0-1级后能否重新开始本品治疗的安全性尚不明确。发生3级或4级心肌炎时,应永久停止本品治疗,并给予皮质类固醇治疗,应密切监测心电图、心肌酶谱、心功能等(参见[用法用量])。
免疫相关性血液疾病
在接受本品治疗的患者中有免疫相关性血液疾病报告(参见[不良反应])。在本品治疗前患者应接受血常规检查及评估。治疗期间应定期监测患者血常规的变化及有无出血倾向和贫血的症状、体征,并排除其他病因及合并用药因素。如发生血液疾病,应增加血常规检测频率。对于3级及以上贫血及血小板减少,应暂停本品治疗,并积极明确原因,及时给予对症支持治疗,直至改善至0-1级,根据临床判断是否给予皮质类固醇治疗及是否可重新开始。对于4级血小板减少症或明确诊断3级或4级溶血性贫血、溶血性尿毒症综合征、获得性血友病应永久停止本品治疗(参见[用法用量])。
免疫相关性胰腺炎和实验室异常
在接受本品治疗的患者中有免疫相关性胰腺炎和实验室异常报告(参见[不良反应])。治疗期间应注意胰腺炎相应的症状和体征。如发生3级或4级血淀粉酶升高或脂肪酶升高,应暂停本品治疗,密切观察有无胰腺炎症状,并排除其他原因导致的淀粉酶/脂肪酶异常,如有急性胰腺炎证据按胰腺炎处理。2级或3级胰腺炎应暂停本品治疗,并考虑给予皮质类固醇治疗。4级胰腺炎,建议消化科专家会诊,并应永久停止本品治疗(参见[用法用量])。
其他免疫相关性不良反应
此外,在接受本品治疗的患者中报告了其他有临床意义的免疫相关性不良反应,包括虹膜睫状体炎、葡萄膜炎、多发神经病等(参见[不良反应])。其他抗PD-1/PD-L1/CTLA-4抗体也报告了未曾在本品治疗中观察到的其他免疫相关性不良反应。
对于其他疑似免疫相关性不良反应,应进行充分的评估以确认病因或排除其他病因。根据不良反应的严重程度,除非表1另有规定,首次发生2级或3级免疫相关性不良反应,应暂停本品治疗,需要时给予皮质类固醇治疗,对于任何复发性3级免疫相关性不良反应(内分泌疾病除外)和4级免疫相关性不良反应,必须永久停止本品治疗,根据临床指征,给予皮质类固醇治疗(参见[用法用量])。
异体造血干细胞移植并发症
在抗PD-1抗体产品中,在治疗开始前或终止后进行异体造血干细胞移植(HSCT),均有致命和严重并发症报道。移植相关并发症包括超急性移植物抗宿主病(GVHD)、急性GVHD、慢性GVHD、降低强度预处理后发生的肝静脉闭塞性疾病(VOD)和需要皮质类固醇治疗的发热综合征。需要密切监测患者的移植相关并发症,并及时进行干预。需要评估同种异体HSCT之前或之后使用本品治疗的获益与风险。
输液相关反应
在接受本品治疗的患者中已观察到输液相关反应/超敏反应(参见[不良反应])。输液期间需密切观察患者的临床症状和体征,包括发热、潮热、寒战、僵硬、头晕、低血压、胸部不适、呼吸困难、呼吸急促、皮疹、荨麻疹、红斑、瘙痒、血管性水肿、恶心、呕吐、腹痛、腹泻或心动过速等,也可能发生罕见的危及生命的反应。
发生1级输液相关反应时,应降低滴速,并密切监测任何恶化情况;发生2级输液相关反应时,应降低滴速或暂停给药,必要时给予适当的药物治疗,当症状缓解后可考虑恢复本品治疗并密切观察;出现1级或2级输液相关反应的患者可考虑预治疗,用于预防后续输液相关反应。发生3级或4级输液相关反应/超敏反应时,必须立即停止输液并永久停止本品治疗,给予适当的药物治疗(参见[用法用量])。
对驾驶和操作机器能力的影响
尚未开展过对驾驶和机械操作能力的影响研究。本品有疲乏的不良反应,建议患者在驾驶或操作机器期间慎用本品,直至确定本品不会对其产生不良影响。
配伍禁忌
在没有进行配伍性研究的情况下,本品不得与其他医药产品混合。本品不应与其它医药产品经相同的静脉通道合并输注。
【孕妇及哺乳期妇女用药】
妊娠期
尚无妊娠女性使用本品的数据。基于本品的作用机制及药理毒理(参见[药理毒理]),除非临床获益大于风险,不建议在妊娠期间使用本品治疗。
哺乳期
目前尚不清楚本品是否会经人乳分泌。以及本品对母乳喂养的婴幼儿及母乳产量的影响。由于人IgG会分泌到母乳中,本品对母乳喂养的婴幼儿可能存在潜在的风险,故建议哺乳期妇女在接受本品治疗期间及末次给药后至少4个月内停止哺乳。
避孕
育龄女性在接受本品治疗期间,以及最后一次用药后4个月内采取有效避孕措施。
生育力
尚未进行本品对两性生育力的研究,故本品对男性和女性生育力的影响不详。
【儿童用药】
尚未确立本品在18岁以下患者中的安全性与疗效。
【老年用药】
在接受本品单药治疗的患者中≥65岁的老年患者占所有患者数的22.1%(102/461),在接受本品联合治疗的患者中≥65岁的老年患者占所有患者数的32.6%(173/531),未在老年患者中观察到明显安全性差异。群体药代分析显示,年龄对卡度尼利单抗的PK特征没有显著影响。建议老年患者应在医生指导下慎用,无需进行剂量调整。
【药物相互作用】
本品是一种人源化免疫球蛋白G1双特异性抗体,尚未进行与其它药物药代动力学相互作用研究。因为单克隆抗体不经细胞色素P450(CYP)酶或其他药物代谢酶代谢,所以合并使用的药物对这些酶的抑制或诱导作用预期不会影响本品的药代动力学。
考虑全身性皮质类固醇及其他免疫抑制剂干扰卡度尼利单抗药效学活性可能性,应避免在开始治疗前使用。如果为了治疗免疫相关性不良反应,可在开始本品治疗后使用全身性皮质类固醇及其他免疫抑制剂(参见[注意事项])。
【药物过量】
临床试验中尚未报告过药物过量病例。若出现药物过量,必须密切监测患者不良反应的症状和体征,并进行适当的对症治疗。
【临床药理】
作用机理
PD-1受体主要表达于活化的T淋巴细胞表面,与其配体PD-L1和PD-L2结合可以抑制T细胞增殖和细胞因子生成。部分肿瘤细胞的PD-1配体上调,通过这个通路信号传导可抑制激活的T细胞对肿瘤的免疫监视。
细胞毒性T淋巴细胞抗原-4(CTLA-4)表达于活化的CD4+和CD8+T细胞表面,与其配体B7.1、B7.2结合后可以抑制T细胞活性,是T细胞活性的负调节因子。
卡度尼利单抗是一种靶向人PD-1和CTLA-4的双特异性抗体,可阻断PD-1和CTLA-4与其配体PD-L1/PD-L2和B7.1/B7.2的相互作用,从而阻断PD-1和CTLA-4信号通路的免疫抑制反应,促进肿瘤特异性的T细胞免疫活化。卡度尼利单抗在小鼠肿瘤模型中可见对肿瘤生长的抑制作用(参见[药理毒理])。
药效学
受体占有率(RO)是测定本品是否发挥生物学活性的一个重要的药效动力学指标,给予晚期实体瘤的受试者卡度尼利单抗,在给药后第2天,6mg/kg剂量组的外周血T细胞上的PD-1/CTLA-4双受体占有率达到80%。
未开展QT间期相关临床研究,暴露与QT间期相关性分析显示,卡度尼利单抗对QT间期没有显著影响。
药代动力学
本品的药代动力学数据来自于9项临床研究,其中1099例晚期恶性肿瘤患者纳入群体药代动力学分析,1234例受试者(包括267例密集采样)纳入药代动力学分析。上述受试者分别接受本品静脉注射,0.2、0.5、1、2、4、6、10mg/kg、450mg剂量下每两周一次或10、15、25mg/kg剂量下每三周一次,非房室模型分析结果显示在0.2mg/kg至25mg/kg剂量范围内,卡度尼利单抗峰浓度(Cmax)和血药浓度-时间曲线下面积(AUC)随给药剂量成比例增加。卡度尼利单抗多次静脉输注后于第15周基本达到稳态,稳态暴露量未发现明显蓄积(平均蓄积比的范围为1.02-1.27)。
吸收
本品采用静脉输注方式给药,因此生物利用迅速且完全。
分布
卡度尼利单抗的表观分布容积(V)的均值(CV%)为7.88L(9.69%)。
消除
卡度尼利单抗的清除率随时间降低,基线清除率的均值(CV%)为1.20L/天(27.8%),稳态清除率的均值(CV%)为0.970L/天(32.8%),稳态清除率相比基线清除率平均降低(CV%)19.8%(54.3%)。单次静脉输注后,卡度尼利单抗的终末消除半衰期均值(CV%)为5.44天(18.4%)。
特殊人群药代动力学
尚未开展特殊人群的药代动力学临床研究。基于群体药代动力学分析,基线体重(34.0-133kg)、年龄(19.0-85.0岁)以及性别对卡度尼利单抗的药代动力学特征均无临床意义的显著影响。
儿童与青少年
本品尚无儿童与青少年人群的临床试验数据。
肾损害
基于群体药代动力学分析,轻度或中度肾功能损害未对本品药代动力学产生显著影响。本品在重度肾功能损害患者中尚无足够数据。
肝损害
基于群体药代动力学分析,轻度肝功能损害未对本品药代动力学产生显著影响。本品在中度或重度肝功能损害患者中尚无足够数据。
遗传药理学
本品尚未开展遗传药理学相关研究。
【临床试验】
宫颈癌既往接受过含铂化疗治疗失败的复发或转移性宫颈癌
AK104-201研究是一项在中国开展的多中心、开放性、Ⅰb/Ⅱ期临床研究,其中宫颈癌队列是Ⅱ期研究中的一个队列,以观察卡度尼利单抗在复发或转移性宫颈癌患者中的有效性和安全性。入组既往接受过含铂化疗治疗失败的复发或转移性宫颈癌患者,均接受卡度尼利单抗单药治疗。研究排除了存在活动性自身免疫性疾病、人类免疫缺陷病毒(HIV)阳性、活动性乙型肝炎病毒(HBV)或活动性丙型肝炎病毒(HCV)感染的患者,以及ECOG体能状态评分≥2的患者。
患者接受卡度尼利单抗注射液6mg/kg静脉输注,每2周1次,直至研究者判断疾病进展、出现不可耐受的毒性。肿瘤影像学评估依据RECIST v1.1在前54周内每8周进行一次肿瘤评估,此后每12周进行一次肿瘤评估。
本研究共入组111例接受6mg/kg每2周1次本品单药治疗的复发或转移性宫颈癌患者,其中2例患者经独立影像评估委员会(IRRC)评估基线无可测量靶病灶,1例受试者既往使用过PD-1抑制剂,9例患者不满足宫颈癌复发难治定义(含铂方案有效且接受治疗≥4个周期之后出现疾病进展;在接受含铂新辅助或辅助化疗(≥4个周期)期间或结束后6个月内出现疾病进展),最终纳入全分析集(FAS)人群的有99例患者。
中位年龄为51岁(范围:27-73岁),患者的ECOG体力状态评分0,1分别占44.4%,55.6%。93.9%为鳞癌,3%为腺鳞癌,3%为腺癌。所有患者入组时既往均接受过一线含铂双药化疗治疗,既往接受过二线系统性治疗的患者占37.4%,既往使用过贝伐珠单抗的患者占25.3%,既往接受过原发灶放疗的患者占83.8%,基线PD-L1阳性(综合阳性评分[CPS]≥1)的患者占63.6%,入组时患者有远处转移占90.9%。
本研究的主要疗效终点是由独立影像评估委员会(IRRC)根据RECIST v1.1评估的客观缓解率(ORR)。次要疗效终点包括IRRC评估的疾病控制率(DCR)、缓解持续时间(DoR)、至缓解时间(TTR)、无进展生存期(PFS)和总生存期(OS)。
截止2022年1月7日,中位随访时间为15.61个月,最后一位入组患者完成了至少12个月随访,关键有效性结果总结见表3。
表3 AK104-201研究关键有效性结果终点卡度尼利单抗6mg/kg,每2周1次 N=99IRRC根据RECISTv1.1评估的最佳总缓解客观缓解率(ORR),n(%)*(95%CI)31(31.3) (22.4,41.4)疾病控制率(DCR),n(%) (95%CI)50(50.5) (40.3,60.7)完全缓解(CR),n(%)13(13.1)部分缓解(PR),n(%)18(18.2)疾病稳定(SD),n(%)19(19.2)缓解持续时间(DoR)**中位DoR(月,范围)NR(2.00+,22.14+)6个月的DoR率(%,95%CI)78.6(58.4,89.8)12个月的DoR率(%,95%CI)63.4(42.6,78.4)无进展生存期(PFS)**事件数(%)65(65.7)中位数(月,95%CI)3.71(1.91,5.75)6个月的PFS率(%,95%CI)39.0(28.8,49.2)12个月的PFS率(%,95%CI)24.4(15.6,34.2)总生存期**事件数(%)38(38.4)中位数(月,95%CI)NR(11.33,NE)6个月的OS率(%,95%CI)78.8(68.8,86.0)12个月的OS率(%,95%CI)59.9(48.7,69.3)
缩写词:CI=置信区间;NE=无法估计;NR=未达到*最佳总缓解为经确认的完全或部分缓解的患者**基于Kaplan-Meier估计值
按照肿瘤组织中PD-L1表达状态分析:在99例患者中,63例患者基线PD-L1阳性(CPS≥1),IRRC根据RECISTv1.1评估的经确认的ORR为41.3%(26/63,95%CI:29.0,54.4);18例患者基线PD-L1阴性(CPS<1),ORR为16.7%(3/18,95%CI:3.6,41.4);18例患者PD-L1表达未知。持续、复发或转移性宫颈癌的一线治疗AK104-303是一项多中心、随机、安慰剂对照、双盲的Ⅲ期研究,该研究评价了卡度尼利单抗联合紫杉醇和铂类化疗药物联合或不联合贝伐珠单抗在既往未接受过针对持续、复发或转移性疾病的全身系统治疗的宫颈癌患者中的有效性和安全性。关键入组标准包括:病理类型为鳞癌、腺癌或腺鳞癌;不可接受根治性手术或根治性放化疗。排除了存在活动性自身免疫性疾病、原发性或继发性免疫缺陷、活动性乙型肝炎病毒(HBV)或活动性丙型肝炎病毒(HCV)感染的患者。随机分组按照是否接受贝伐珠单抗(是vs否)、既往是否接受过同步放化疗(是vs否)进行分层,共计入组445例受试者按照1:1随机分配至试验组(222例):使用卡度尼利单抗10mg/kg联合紫杉醇175mg/m2和卡铂AUC 4-5或顺铂50mg/m2联合或不联合贝伐珠单抗15mg/kg,每3周静脉注射一次;或对照组(223例):使用安慰剂10mg/kg联合紫杉醇175mg/m2和卡铂AUC 4-5或顺铂50mg/m2联合或不联合贝伐珠单抗15mg/kg,每3周静脉注射一次。
紫杉醇和铂类化疗药物最多给药6周期,卡度尼利单抗或安慰剂将持续给药至疾病进展或出现不可接受的毒性,或治疗满2年(如研究者认为受试者继续获益,可继续卡度尼利单抗或安慰剂治疗);贝伐珠单抗将持续给药至疾病进展或出现不可接受的毒性。受试者在随机入组后24周内每6周(±7天)进行一次肿瘤评估,25-51周每9周(±7天)进行一次肿瘤评估,51周以后每12周(±7天)进行一次肿瘤评估。主要终点是盲态独立中心评估(BICR)基于RECISTv1.1评估的无进展生存期(PFS)和总生存期(OS)。次要终点包括研究者评估的PFS,BICR和研究者评估的客观缓解率(ORR)、持续缓解时间(DoR)。
试验组和对照组间人口统计学特征和基线疾病特征分布基本均衡。试验组和对照组的中位年龄分别是55.8和55.2岁,65岁以下受试者分别占比83.3%和83.4%,ECOG 1分受试者分别占比68.0%和61.0%,鳞癌分别占比82.0%和84.3%,接受贝伐珠单抗治疗分别占比59.9%和59.2%,既往接受过同步放化疗分别占比48.2%和48.4%,仅有远处转移的分别占比25.7%和24.2%,局部复发或持续(无论是否有远处转移)分别占比74.3%和75.8%,接受顺铂治疗分别占比41.4%和44.8%,PD-L1 CPS<1分别占比27.9%和24.2%,PD-L1 CPS 1至<10分别占比28.8%和30.5%,CPS≥10分别占比41.0%和39.9%。
本研究在观察到261例PFS事件(约76%信息)时进行第一次期中分析,主要疗效终点为基于全分析集的BICR评估的PFS。至数据截止日期(2023年09月04日),试验组和对照组中位随访时间分别为18.3个月(95%CI:17.48,19.32)和17.6个月(95%CI:17.28,19.15),BICR评估的PFS试验组较对照组显著延长,达到统计学显著,且具有明显的临床意义。BICR评估的PFS具体数据见表4,PFS Kaplan-Meier曲线见图1。
本研究在观察到211例OS事件(约73%信息)时进行第二次期中分析,主要疗效终点为基于全分析集的OS。至数据截止日期(2024年04月30日),试验组和对照组中位随访时间分别为25.6个月(95%CI:25.26,27.04)和25.6个月(95%CI:24.67,26.91),OS期中分析结果显示,与接受对照组治疗的患者相比,接受试验组治疗的患者,总生存期显著延长,达到统计学显著,且具有明显的临床意义。OS具体数据见表4,OS Kaplan-Meier曲线见图2。
ORR、DoR有效性结果详见表4。
表4 AK104-303研究关键有效性数据(BICR根据RECIST v1.1评估,全分析集)试验组(N=222)对照组(N=223)无进展生存期(PFS,BICR评估)事件数(%) 中位值(月)95%CI*分层风险比†(95%CI) p值§12个月无进展生存率,%(95%CI)*117(52.7)144(64.6)12.7(11.6,16.1)8.1(7.7,9.6)0.62(0.49,0.80)<0.000151.1(43.9,57.8)35.0(28.3,41.7)总生存期事件数(%)93(41.9)118(52.9)中位值(月)95%CI*NR(27.0,NA)23.5(18.5,29.0)分层风险比†(95%CI)0.67(0.51,0.88)p值§0.001812个月生存率,%(95%CI)*82.8(77.2,87.2)73.8(67.5,79.1)24个月生存率,%(95%CI)*60.9(54.1,67.1)49.0(42.1,55.5)客观缓解率(ORR)客观缓解率(ORR),n(%)184(82.9)153(68.6)(95%CI)77.3,87.662.1,74.6完全缓解(CR)76(34.2)50(22.4)部分缓解(PR)108(48.6)103(46.2)缓解持续时间DoR中位数(月)95%CI*13.0(10.5, 16.9)8.2(6.7,11.7)
缩略语:CI=置信区间,NR=未达到,NA=不可用
无进展生存期、客观缓解率(ORR)、缓解持续时间(DoR)的数据截止日期为2023年09月04日,总生存期的数据截止日期为2024年04月30日。
*基于Kaplan-Meier估计值。†基于分层Cox回归模型,对于相同的事件时间将采用精确法处理。分层因素为贝伐珠单抗(是vs否)和既往接受同步放化疗(是vs否),为随机时分层结果。§P值采用分层Log-Rank单侧检验,分层因素如上。
图1 BICR评估的无进展生存期(PFS)Kaplan-Meier曲线-全分析集(数据截止日期为2023年09月04日)
图2 总生存期(OS)Kaplan-Meier曲线-全分析集(数据截止日期为2024年04月30日)
胃及胃食管结合部腺癌
AK104-302研究是一项随机、双盲、多中心Ⅲ期临床研究,目的是比较卡度尼利单抗联合化疗与安慰剂联合化疗一线治疗不可手术切除的局部晚期、复发或转移性胃及胃食管结合部腺癌的有效性和安全性。入组610例未经系统性治疗的胃及胃食管结合部腺癌患者,根据分层因素ECOG PS(0 vs 1)、PD-L1表达(vCPS≥5% vs vCPS<5%)、肝转移(无vs有)进行区组随机,按照1:1比例随机分配到试验组(305例):使用卡度尼利单抗+奥沙利铂+卡培他滨,最多6个周期。每3周(Q3W)给药一次;随后进入卡度尼利单抗单药治疗期,Q3W;或对照组(305例):使用安慰剂+奥沙利铂+卡培他滨,最多6个周期,Q3W;随后进入安慰剂单药治疗期,Q3W.直至研究者判断不再获益或毒性不可耐受以先发生者为准。患者出现疾病进展但研究者评价仍可临床获益的继续接受卡度尼利单抗10mg/kg Q3W单药治疗。肿瘤评估首次用药后前54周内,每6周(±7天)进行一次肿瘤评估,之后每9周(±7天)进行一次肿瘤评估。治疗结束后每1个月(±7天)进行一次生存随访。主要疗效终点为基于意向治疗(ITT)分析集的总生存期(OS),次要疗效终点包括基于PD-L1 CPS≥5(22C3)人群的OS;基于PD-L1CPS≥5(22C3)人群及ITT分析集,由研究者根据RECISTv1.1评估的无进展生存期(PFS)、客观缓解率(ORR)、缓解持续时间(DoR)等。
试验组和对照组间的人口统计学特征和基线疾病特征分布基本均衡。试验组和对照组的中位年龄分别是63.7岁和64.3岁,ECOG评分1分占比分别是77.0%及76.4%,试验组和对照组PD-L1表达(SP263)vCPS≥5%受试者占比分别为40.0%和40.3%,胃腺癌占比分别为79.3%及75.7%,胃食管结合部腺癌占比分别为20.7%及24.3%。
基于ITT分析集,试验组的OS明显优于对照组的OS,风险比(HR)为0.66(95%CI:0.54,0.81),分层Log-rank检验的单侧p<0.001,降低了34%的死亡风险,达到了具有统计学意义的临床获益。ITT分析集的OS Kaplan-Meier曲线如图3示,有效性结果见表5。
表5 AK104-302研究的关键有效性数据ITT分析集PD-L1CPS≥5人群试验组(N=305)对照组(N=305)试验组(N=116)对照组(N=140)总生存期(OS)事件数,(%)162(53.1)208(68.2)52(44.8)94(67.1)中位值(月)95%CI*14.1 (12.1,17.5)11.1 (10.1,12.5)15.3 (11.2,NE)10.9 (9.0,12.9)分层风险比†(95%CI)0.66(0.54,0.81)0.58(0.41,0.82)单侧P值ξ<0.001<0.00112个月生存率,%(95%CI)*56.6 (50.6,62.1)45.7 (39.8,51.4)57.7 (47.5,66.5)46.6(37.8,55.0)无进展生存期(PFS)(研究者评估)事件数,(%)180(59.0)250(82.0)64(55.2)116(82.9)中位值(月)95%CI*7.0(6.4,8.4)5.3(4.5.5.6)6.9(5.6,9.9)5.5(4.5,5.8)分层风险比+(95%CI)0.53(0.44,0.65)0.51(0.37,0.70)单侧P值§<0.001<0.001客观缓解率(ORR)ORR,n(%)199(65.2)149(48.9)79(68.1)74(52.9)(95%CI)(82.2.90.2)(43.1.54.6)(58.8.76.4)(44.2,61.3)完全缓解(CR),n(%)11(3.6)3(1.0)6(5.2)1(0.7)部分缓解(PR),n(%)188(61.6)146(47.9)73(62.9)73(52.1)缓解持续时间(DoR)中位值(月)95%CI*8.8(7.0,12.3)4.48(4.2,5.2)8.2(5.6,15.3)4.8(4.2.6.8)
缩略语:Cl=置信区间:ITT=意向性治疗:NE=无法评估。
*基于Kaplan-Meier估计值。
†采用分层Cox比例风险模型估计试验组相对于对照组的风险比及对应的置信区间。分层因素包括ECOG评分(0 vs 1)。PD-L1表达(SP263)(vCPS>=5% vs vCPS<5%)和肝转移(无vs有),为随机时分层结果。
§P值来自分层Log-Rank检验,分层因素同上。
图3 总生存期(OS)的Kaplam-Meier曲线-ITT分析集
【药理毒理】
药理作用
PD-1受体主要表达于活化的T淋巴细胞表面,与其配体PD-L1和PD-L2结合可以抑制T细胞增殖和细胞因子生成。部分肿瘤细胞的PD-1配体上调,通过这个通路信号传导可抑制激活的T细胞对肿瘤的免疫监视。
细胞毒性T淋巴细胞抗原-4(CTLA-4)表达于活化的CD4+和CD8+T细胞表面,与其配体B7.1、B7.2结合后可以抑制T细胞活性,是T细胞活性的负调节因子。
卡度尼利单抗是一种靶向人PD-1和CTLA-4的双特异性抗体,可阻断PD-1和CTLA-4与其配体PD-L1/PD-L2和B7.1/B7.2的相互作用,从而阻断PD-1和CTLA-4信号通路的免疫抑制反应,促进肿瘤特异性的T细胞免疫活化。卡度尼利单抗在小鼠肿瘤模型中可见对肿瘤生长的抑制作用。
毒理研究
遗传毒性
尚未开展卡度尼利单抗遗传毒性试验。
生殖毒性
尚未开展卡度尼利单抗生殖毒性试验。食蟹猴4周和13周重复给药毒性试验中,卡度尼利单抗对雄性和雌性生殖器官未见明显影响,对形态学上性成熟的雄性动物睾丸的正常精子生成、正常曲细精管相关细胞、精子生成各阶段的比例均未见明显影响。但研究中的部分动物尚未性成熟。
文献资料显示,PD-1/PD-L1通路的一个主要功能是维持妊娠母体对胎儿的免疫耐受。在妊娠小鼠模型中,阻断PD-L1信号通路会破坏母体对胎鼠的耐受性,增加胎鼠流产,在PD-1基因敲除小鼠中已有免疫介导紊乱的报道。妊娠食蟹猴给与CTLA-4单抗(伊匹木单抗)可见剂量相关的流产、死胎、早产(相应较轻的出生体重)增加以及胎仔死亡率增加;幼仔可见泌尿生殖系统畸形。转基因CTLA-4杂合子(CTLA-4+/-)小鼠可正常生存并产下健康的CTLA-4+/-的子代。CTLA-4+/-杂合子小鼠交配后也可产下CTLA-4基因缺陷子代(CTLA-4-/-纯合子),CTLA-4-/-子代小鼠出生时健康,但在3周龄时可见多器官淋巴增生症状,在3-4周龄时全部死亡,均伴有严重的淋巴增生和多种器官组织损坏。
基于卡度尼利单抗的作用机制,胎仔暴露于卡度尼利单抗可增加发生免疫介导紊乱或改变正常免疫应答的风险,可能增加流产、死胎、早产及胎儿泌尿生殖系统畸形的风险。
致癌性
尚未开展卡度尼利单抗致癌性试验。
其他毒性文献资料显示,在动物模型中,抑制PD-1信号通路可增加一些感染的严重程度和增强炎症反应。与野生型小鼠比,感染结核分枝杆菌的PD-1基因敲除小鼠存活率明显降低,这与PD-1基因敲除小鼠体内细菌增殖和炎症反应增加有关。PD-1基因敲除小鼠感染脑膜炎病毒后存活率同样降低。
【贮藏】
于2-8℃避光保存和运输,避免剧烈晃动,请勿冷冻。
【包装】
中硼硅玻璃管制注射剂瓶、注射制剂用溴化丁基橡胶塞,1瓶/盒。
【有效期】
36个月
【执行标准】
YBS00542022
【批准文号】
国药准字S20220018
【上市许可持有人】
名称:康方药业有限公司
注册地址:广州市黄埔区康耀南路158号
邮政编码:510555
电话:4000085183
网址:http://www.akesobio.com/
【生产企业一】
生产企业名称:中山康方生物医药有限公司
生产地址:广东省中山市火炬开发区神农路6号
邮政编码:528437
电话:4000085183
网址:http://www.akesobio.com/
【生产企业二】
生产企业名称:康方药业有限公司
生产地址:广州市黄埔区康耀南路158号
邮政编码:510555
电话:4000085183
网址:http://www.akesobio.com/
临床结果申请上市
2025-12-21
·今日头条
12月17日,上证科创板粤港澳大湾区指数单日暴涨3.05%,传音控股、佰维存储等权重股领涨,年内累计涨幅已达28.23%。这背后,是大湾区打造全球科技创新高地的铿锵步伐,正转化为A股市场的硬核投资机遇。这片汇聚794家A股上市公司的热土,用政策红利、资本活水、产业协同织就了一张科创投资网,普通投资者也能顺着主线挖到真金。
政策红利精准滴灌,A股公司直接受益。大湾区已构建起覆盖“研发-融资-上市”的全周期政策支持体系,这些红利正持续转化为上市公司业绩。高新技术企业享受15%所得税优惠,研发费用加计扣除比例最高提至150%,仅这两项政策就为佰维存储、生益电子等硬科技企业每年节省数千万元成本。深圳对重点产业研发项目资助上限达3000万元,广州设立1500亿元产投母基金,这些“真金白银”让上市公司敢于加码研发——影石创新三季度研发投入同比增长164%,直接带动收入增长90%,市值突破千亿元。政策还推动“双上市”便利化,领益智造等龙头冲刺A+H布局,既能享受A股高估值,又能借助港股融资扩产,形成估值与业绩双升闭环。
资本活水高效循环,创投+券商双线爆发。大湾区管理基金规模超8.44万亿元,这股资本力量正通过A股市场兑现价值。创投领域,东方富海发行全国首单民营创投科创债,深创投培育出迈瑞医疗、欧菲光等一批牛股,这些“创投系”上市公司后续爆发力十足。券商板块更是直接受益,招商证券凭借深港两地牌照,港股通成交额市占率连续3年第一,跨境IPO保荐业务忙不停;广发证券在CDR等跨境产品上布局领先,深度对接大湾区科创企业融资需求。截至2025年7月,深圳券商已助力193家大湾区企业登陆科创板,162家登陆创业板,科技创新债发行规模超700亿元,资本与科创的联动效应在A股持续发酵。
产业协同纵深推进,三大赛道龙头浮出水面。大湾区“香港研发+深圳量产+东莞集成”的产业链闭环,孕育出一批A股细分龙头。信息技术领域,传音控股占据指数8.57%权重,全球智能手机出货量稳居前列;云天励飞、奥比中光在AI视觉领域打破海外垄断,成为科创大湾区指数核心权重股。高端制造领域,长盈精密为特斯拉Optimus供应机械臂部件,东莞基地新增5000套/年人形机器人产能;领益智造在AI终端精密件市场市占率全球第一,折叠屏转轴份额高达60%。生物医药领域,惠泰医疗、华大智造领跑细分赛道,康方药业研发的全球首个肿瘤双免双抗新药,为业绩增长注入强动力。这些企业依托大湾区产业集群优势,形成“技术-产能-市场”的良性循环,股价表现持续跑赢大盘。
对普通投资者而言,把握大湾区科创机遇可聚焦三条主线:一是科创大湾区指数(000697)及相关ETF,一键布局50只核心科创股,分享板块整体红利;二是细分赛道龙头,信息技术领域关注传音控股、佰维存储,高端制造聚焦长盈精密、领益智造,生物医药紧盯惠泰医疗、华大智造;三是跨境服务提供商,招商证券、广发证券等券商直接受益于科创企业上市潮。
从政策护航到资本赋能,从产业协同到跨境融合,大湾区科创高地建设正为A股注入源源不断的增长动能。随着更多硬科技企业登陆资本市场,更多创新成果转化为业绩,这片热土上的A股标的必将持续绽放光芒。把握政策红利窗口期,精选优质科创标的,就能搭上大湾区发展的快车,分享科技创新带来的投资盛宴。
IPO
2025-12-17
·今日头条
“十四五”期间,广州将生物医药与健康作为重要战略性产业集群,五年内落地34个百亿级项目,产业规模、企业数量和创新能力均居全国前列。截至2024年,广州拥有6500多家生物医药与健康领域企业,培育高新技术企业528家、专精特新企业382家,上市企业20家(占全市74%)。
1. 核心布局:“一核多极”的生物医药产业空间
广州国际生物岛是产业“一核”,作为“一核两极”布局的核心,汇聚超530家生物医药企业,涵盖8个世界500强项目、36家临床研究机构,也是全国唯一同时布局国家实验室、国家重大科技基础设施、国际大科学计划的园区。
多极方面,花都区集聚国药、广药、伊康纳斯等龙头企业,落地广东省中医临床研究院花都院区(规划床位可观,导入国家级名中医团队)、伊康纳斯研产销总部项目(96.6亩用地,覆盖研发与销售);白云区推出白云蓝湾·生物制造创新基地(总投资3.9亿元,8.5万平方米建筑面积),首批12家企业签约,去化率超80%;南沙区聚焦细胞与基因治疗,落地大湾区临床级种子细胞库(2亿元投资,供帕金森病等研究)、全国首个输血依赖型β-地中海贫血基因治疗项目(33名患者中28人康复)。

2. 项目落地:从研发到应用的全链条突破
花都区的广东省中医临床研究院花都院区,建成后将提供“家门口”的国家级中医药诊疗服务,依托“医教研产”全链条赋能区域医疗能级;白云蓝湾·生物制造创新基地聚焦生物医药、生命健康等五大产业,形成研发、中试、生产、应用全链条,是白云生物制造产业园的先行启动区;南沙区的大湾区细胞与基因治疗产业公共服务中心,构建“监管端—医院端—实验室端—患者端”四端联动平台,解决行业数据碎片化问题。

3. 创新成果:本土企业的技术突破与临床应用
康方药业研发出世界首个肿瘤双免双抗新药;达安基因自主研发国内首个猴痘病毒检测产品;霖南基因的地中海贫血基因治疗项目,让33名患者中28人摆脱长期输血;赛隽生物的干细胞药物成功实施全国首例异体骨髓间充质干细胞治疗慢加急性肝功能衰竭,提升患者生存率;一品红药业的创新药AR882(氘泊替诺雷),是全球首个证实可溶解痛风石的口服小分子药物,2024年获美国FDA快速审评通道。

4. 生态支撑:全生命周期的产业服务体系
广州市“十四五”规划明确,依托广州实验室、生物岛实验室等资源,打造国际化生物医药研发及产业化基地;白云投资集团发起生物制造产业基金集群,覆盖企业从初创到Pre-IPO全生命周期;南沙区的细胞与基因治疗公共服务中心,实现全流程标准化管理,打通干细胞临床应用“最后一公里”。

基因疗法快速通道加速审批
100 项与 康方药业有限公司 相关的药物交易
登录后查看更多信息
100 项与 康方药业有限公司 相关的转化医学
登录后查看更多信息
组织架构
使用我们的机构树数据加速您的研究。
登录
或

管线布局
2026年06月10日管线快照
管线布局中药物为当前组织机构及其子机构作为药物机构进行统计,早期临床1期并入临床1期,临床1/2期并入临床2期,临床2/3期并入临床3期
申请上市
1
1
批准上市
登录后查看更多信息
当前项目
| 药物(靶点) | 适应症 | 全球最高研发状态 |
|---|---|---|
依沃西单抗 ( PD-1 x VEGF-A ) | 头颈部鳞状细胞癌 更多 | 临床1/2期 |
卡度尼利单抗 ( CTLA4 x PD-1 ) | 实体瘤 更多 | 临床1期 |
登录后查看更多信息
药物交易
使用我们的药物交易数据加速您的研究。
登录
或
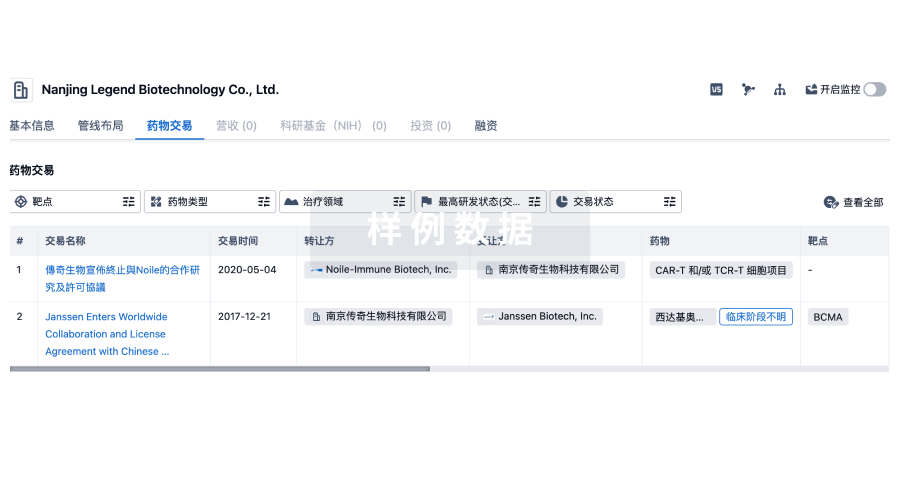
转化医学
使用我们的转化医学数据加速您的研究。
登录
或
营收
使用 Synapse 探索超过 36 万个组织的财务状况。
登录
或
科研基金(NIH)
访问超过 200 万项资助和基金信息,以提升您的研究之旅。
登录
或
投资
深入了解从初创企业到成熟企业的最新公司投资动态。
登录
或
融资
发掘融资趋势以验证和推进您的投资机会。
登录
或
生物医药百科问答
全新生物医药AI Agent 覆盖科研全链路,让突破性发现快人一步
立即开始免费试用!
智慧芽新药情报库是智慧芽专为生命科学人士构建的基于AI的创新药情报平台,助您全方位提升您的研发与决策效率。
立即开始数据试用!
智慧芽新药库数据也通过智慧芽数据服务平台,以API或者数据包形式对外开放,助您更加充分利用智慧芽新药情报信息。
生物序列数据库
生物药研发创新
免费使用
化学结构数据库
小分子化药研发创新
免费使用

