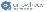预约演示
更新于:2026-04-30
Visirna Biotechnology (Shanghai) Co., Ltd.
更新于:2026-04-30
概览
标签
内分泌与代谢疾病
消化系统疾病
其他疾病
siRNA
关联
3
项与 维亚臻生物技术(上海)有限公司 相关的药物靶点 |
作用机制 APOC3抑制剂 |
在研适应症 |
非在研适应症- |
最高研发阶段批准上市 |
首次获批国家/地区 美国 |
首次获批日期2025-11-18 |
靶点 |
作用机制 ANGPTL3抑制剂 |
在研机构 |
在研适应症 |
非在研适应症 |
最高研发阶段临床3期 |
首次获批国家/地区- |
首次获批日期- |
作用机制 17β-HSD13抑制剂 |
在研机构 |
原研机构 |
在研适应症 |
非在研适应症- |
最高研发阶段临床2期 |
首次获批国家/地区- |
首次获批日期- |
100 项与 维亚臻生物技术(上海)有限公司 相关的临床结果
登录后查看更多信息
0 项与 维亚臻生物技术(上海)有限公司 相关的专利(医药)
登录后查看更多信息
137
项与 维亚臻生物技术(上海)有限公司 相关的新闻(医药)2026-04-27
接下来几期,计划开展有关IgA肾病临床研究设计的专题。本期是这一专题的第一期内容,我们将从疾病背景入手,带大家了解这个疾病以及目前的治疗格局。后续几期,将以斯贝利单抗(Sibeprenlimab)为例,详细解读该产品的临床研究与开发策略。
疾病背景:被忽视的"沉默杀手"
首先我们先介绍一下疾病背景。IgA肾病,全称免疫球蛋白A肾病(IgA Nephropathy, IgAN),是一种常见却极易被低估的自身免疫性肾脏疾病,更是全球范围内最常见的原发性肾小球疾病。它也是导致青壮年人群进展至终末期肾病(ESRD)的首要病因之一,被医学界形象地称为肾脏的 “沉默杀手”。
它的发生,源于免疫球蛋白A(IgA)和其他抗体在体内的异常聚集,进而引发持续的肾脏炎症与肾小球损伤。肾小球是肾脏里负责过滤血液的微小血管簇,一旦被持续攻击,就会出现血液、蛋白质渗漏到尿液中的异常表现。长期炎症还会让负责过滤的肾单位逐渐形成瘢痕,导致肾功能不可逆地走向衰退。
为什么对IgA肾病的形容是“沉默杀手”呢,这是由于IgA肾病具有极强的隐匿性。疾病早期几乎没有任何不适症状,即便出现轻微信号,也容易被误认为是普通感染或疲劳,导致大量患者延误诊治。
它的临床表现多样,最典型的是发作性肉眼血尿和无症状性血尿/蛋白尿。血尿常作为肾小球损伤的早期信号,一般在感冒、咽痛或其他呼吸道感染期间或之后出现。此外,患者还可能出现间歇性肉眼血尿、高血压、肾功能进行性下降等表现。约5%的患者会表现为肾病综合征或快速进展性肾小球肾炎,病情更为凶险。
IgA肾病在全球范围内发病率较高,具有青壮年发病率高,男性发病率高于女性的特征。据估计,IgA肾病的年发病率约为每10万成年人中至少2.5例。然而,它的全球分布呈现出明显的“西低东高”特征。
在美国,发病率介于每百万人每年0.39至1.4例之间,其中黑人人群的发病率高达每十万人每年1.02例。亚洲地区发病率差异较大,从新加坡的每十万人每年1.8例,到日本的每十万人每年4.2例不等。而在中国IgA肾病占原发性肾小球肾炎的45%–50%,约15%–20%的患者在确诊后10–20年内会进展至终末期肾病。即便接受了肾移植,疾病也存在较高的复发风险。
由于IgA肾病的主要特征是以IgA为主的免疫球蛋白分子在肾小球系膜区沉积,因此,肾组织病理及免疫病理检查是确诊IgA肾病的必备手段。数据显示,IgA肾病所致肾小球疾病的活检比例在亚洲最高(39.5%),欧洲和北美居中(分别为22.1%和11.8%),拉丁美洲和非洲最低(分别为6.1%和2.8%)。而在我国,IgA肾病占全部肾活检病例的54.3%。
需要特别指出的是,IgA肾病的明确诊断高度依赖肾穿刺活检。但肾穿刺作为有创操作,很多患者因顾虑安全性与必要性,常常拒绝或延迟检查,导致错失早期干预窗口。这也使得我国IgA肾病患者确诊时,病理表现往往更严重,整体疾病负担远高于西方国家。
"四重打击"学说:疾病机制的钥匙
目前,IgA肾病的发病机制尚未完全明确,但普遍认为与感染、环境因素、遗传和免疫异常等多方面相关。其中黏膜感染(链球菌咽炎、胃肠炎等)是重要诱发因素,麸质饮食刺激、肠道菌群失调会进一步激活并加重异常免疫反应,推动疾病进展。
“四重打击”学说是目前国际上公认的核心发病机制。
第一重打击:在遗传易感性和环境因素(如感染、饮食抗原)影响下,体内B细胞产生过量的半乳糖缺陷型IgA1(Gd-IgA1)。这种IgA1因糖基化异常,末端暴露N-乙酰半乳糖胺,成为体内的“异常新抗原”。
第二重打击:随着Gd-IgA1水平在体内逐渐升高,人体免疫系统将其识别为“外来入侵者”,机体针对性的产生特异性抗Gd-IgA1抗体。
第三重打击:Gd-IgA1与特异性抗体结合,形成致病性循环免疫复合物,在血液中不断循环。
第四重打击:这些免疫复合物沉积于肾小球系膜区,激活补体系统、释放炎症因子,最终导致肾脏损伤,表现为蛋白尿、血尿和肾功能进行性下降。
图 1 IgA“四重打击”学说-摘自《IgA肾病临床实践60问(2026版)》
全球获批药物:治疗格局的"破局时刻"
长期以来,IgA肾病的标准治疗仅限于支持性疗法,其中改善生活方式是贯穿始终的基础。在药物治疗层面,肾素-血管紧张素-醛固酮系统阻滞剂(RAASi)和钠-葡萄糖共转运蛋白2抑制剂(SGLT2i)一直被作为IgAN治疗的基础用药。RAASi可通过扩张肾小球血管、降低肾内压力,在有效控制血压的同时,直接减少蛋白尿,从而延缓肾功能衰退。在整个疾病管理过程中,还需同步采取其他降低心血管风险的措施,以全面改善患者的长期预后。
图 2 2021 KDIGO指南
图 3原发性IgA肾病管理和治疗中国专家共识(2024)
直到近年,真正针对疾病机制的创新药物才开始涌现。截至2025年底,全球共有5款新药获批用于IgA肾病治疗。
布地奈德肠溶胶囊(耐赋康/Tarpeyo)
耐赋康是全球首款针对IgA肾病病因的对因治疗药物,由Calliditas原研、云顶新耀引进国内,目前已先后获得美国、欧盟及中国药监部门批准,适用于存在疾病进展风险的原发性IgA肾病成人患者。
这款药物采用创新肠溶胶囊剂型,如同“智能导航”一般,可规避胃部与空肠的过早释放,精准靶向作用于回肠末端的派尔集合淋巴结——这里正是致病性Gd-IgA1产生的核心源头,通过病灶定点释药,实现从病因层面精准干预,也就是IgA肾病发病机制中的第一重打击。
图 4 耐赋康产品机制
很多人熟知布地奈德是临床常用激素,而这款制剂之所以能成为全球首创,核心在于独特的制剂工艺与药理优势。布地奈德本身具有极高的肝脏首过代谢效应,这意味着药物一旦吸收入血、经过肝脏便会快速灭活,全身暴露量极少。然而,致病性Gd-IgA1的生成与肠道相关淋巴组织(GALT)密切相关,如何让这种容易被代谢的药物精准滞留在肠道病灶部位,就成了研发的最大挑战。
为了攻克这一难题,该产品采用了肠溶胶囊+三层包衣微珠的双重精密设计。先通过肠溶胶囊确保药物不在胃部或空肠过早释放,再借助微珠技术严格控制活性成分的释放速率,使药物抵达回肠末端的派尔集合淋巴结后才开始起效,并能维持平稳缓释,让免疫调节成分持续作用于肠道淋巴组织。这样一来,药物在肠道发挥治疗作用的同时,仅有极少量成分吸收入血并迅速被肝脏代谢灭活,从而最大程度规避了传统激素的全身性不良反应,兼顾疗效与安全性。
这也说明药物研发不止是新化合物的创制,将经典老药通过制剂创新实现精准靶向、最大化临床价值,同样具备重大意义。
图 5 耐赋康制剂优势
这款药物的关键III期临床研究NefIgArd研究,为期2年,包含9个月的固定治疗期和随后15个月的停药随访期,主要评估布地奈德肠溶胶囊对患者肾小球滤过率(eGFR)、尿蛋白/肌酐比值(UPCR)等指标的改善。
研究结果显示,全球人群的数据中布地奈德组在延缓eGFR下降和降低UPCR方面均显著优于安慰剂组。而在在中国患者中,经过9个月治疗及停药后15个月随访,使用布地奈德肠溶胶囊的患者,其肾功能衰退速度较安慰剂组减少了66%。这表明该药物的疗效具有普遍性,而中国患者的获益甚至更为显著。
图 6 耐赋康临床研究结果
凭借这一突破性证据,耐赋康成功改写了全球IgA肾病的临床诊疗指南,正式开启了从支持治疗走向对因治疗的新篇章。
图 7 临床诊疗指南更新
伊普可泮(Iptacopan)
伊普可泮是诺华开发的全球首个口服、选择性补体因子B(CFB)抑制剂,直击IgA肾病病理生理的核心环节——补体系统异常激活。它通过选择性抑制补体级联反应中的关键蛋白因子B,精准阻断补体替代途径的活化,从上游抑制炎症反应和组织损伤。
在IgA肾病患者中,替代补体途径的异常激活存在于近90%的肾活检样本中,是驱动肾实质损伤的关键环节。当IgA免疫复合物沉积于肾小球系膜区后,会局部激活替代途径,产生大量C3b、过敏毒素和膜攻击复合物(MAC),直接破坏肾小球滤过屏障、诱导系膜细胞增殖和炎症反应,最终导致蛋白尿和肾小球硬化。伊普可泮正是通过精准抑制这一替代途径,从而减少MAC在肾小球的沉积,减轻系膜区炎症和肾小管损伤。
从“四重打击”学说来看,伊普可泮靶向的是第四重打击。它并不干预前三重打击中的免疫异常环节(不减少Gd-IgA1的产生,也不阻断自身抗体或免疫复合物的形成),而是作用于免疫复合物沉积后触发的补体介导的肾脏局部炎症与损伤阶段。这款药物首次获得FDA和CDE批准的适应症是阵发性睡眠性血红蛋白尿症(PNH)。2024年FDA加速批准用于降低IgA肾病患者蛋白尿,2025年9月在中国获批新适应症。在APPLAUSE-IgAN III期试验中,治疗9个月使蛋白尿较安慰剂降低38.3%。
司帕生坦(Sparsentan)
Travere Therapeutics开发的司帕生坦是全球首个内皮素A型受体(ETA)和血管紧张素II 1型受体(AT1)双拮抗剂。它通过同时阻断内皮素介导的血管收缩和血管紧张素II驱动的肾小球内高压,实现协同肾脏保护——减少蛋白尿、降低肾小球内压、抑制炎症与纤维化。2024年,该药获得美国和欧盟批准,用于延缓有疾病进展风险的成人原发性IgA肾病患者的肾功能下降。
值得一提的是,这两个受体在临床上并不陌生。血管紧张素II受体拮抗剂即我们熟知的“沙坦类”药物(如厄贝沙坦、缬沙坦),而内皮素1(ET-1)也是人体内强效的血管收缩剂,靶向该受体的药物(如安立生坦)在临床中用于治疗肺动脉高压。司帕生坦正是将这两条通路整合于一身,实现了双重阻断。
从机制上,我们其实可以看出,司帕生坦靶向的是IgA肾病的第四重打击。它不干预前三重打击中的免疫异常环节,而是作用于免疫复合物沉积后引发的肾脏局部损伤阶段——通过改善肾小球血流动力学、抑制系膜区炎症与纤维化,从而延缓肾功能恶化。因此,在整体治疗策略中,司帕生坦与传统的肾素-血管紧张素系统抑制剂等药物地位基本一致,属于支持治疗/对症治疗范畴。
其关键临床证据来自PROTECT III期试验,该试验以厄贝沙坦为对照。结果显示,治疗第36周时,司帕生坦组的尿蛋白/肌酐比值(UPCR)较基线下降45%,而厄贝沙坦组仅下降15%。这一疗效在第36周和第110周均得到持续验证,显示出稳定而持久的肾脏保护作用。
图 8 司帕生坦临床研究结果
阿曲生坦(Atrasentan)来自诺华的阿曲生坦是一款高选择性ETA受体拮抗剂。它与前面提到的司帕生坦靶向同一个受体——内皮素A型受体(ETA),但阿曲生坦为选择性单拮抗剂。该药于2025年相继在美国和中国获批,同年8月在中国正式上市,适用于降低有疾病快速进展风险的原发性IgA肾病成人患者的蛋白尿。其关键III期临床研究ALIGN研究证实36周治疗后,与安慰剂组相比,阿曲生坦组的UPCR相较于基线的几何平均百分比变化显著更大,分别为-38.1%和-3.1%。两组间的几何平均差异为-36.1个百分点,具有高度统计学意义。
斯贝利单抗(Sibeprenlimab)斯贝利单抗由大冢制药(Otsuka)开发,是一款用于治疗IgA肾病的同类首创(first-in-class)人源化单克隆抗体。它通过选择性结合并中和APRIL(A Proliferation-Inducing Ligand,增殖诱导配体)发挥作用。APRIL属于肿瘤坏死因子(TNF)超家族细胞因子,能够激活B细胞,驱动IgA类别转换重组,促进Gd-IgA1的产生。
斯贝利单抗能够以高亲和力结合APRIL,阻断其与受体的相互作用,从而从源头抑制Gd-IgA1的生成。因此,它靶向的是第一重打击的上游,属于真正的对因治疗,并可减少后续IgA、IgG、IgM等免疫球蛋白水平。2025年11月,该药获得美国FDA加速批准上市;目前,其IgA肾病适应症在中国的申报也已获得CDE受理。由于后面几期想要重点介绍该产品的临床研究设计及结果,因此在本期就暂时不对该产品的结果进行介绍啦。
全球在研管线
在5款已获批药物之外,全球IgA肾病在研管线同样呈现爆发式增长。据不完全统计,目前已有超过20款候选药物进入临床II期及III期阶段,靶点分布高度聚焦于两大方向——靶向第一重打击的BAFF/APRIL通路,以及靶向第四重打击的补体系统。
从研发格局来看,中国市场正在快速崛起。在上述管线中,荣昌生物、恒瑞医药、复星医药、海思科、豪森药业、康诺亚生物等本土企业均布局了差异化产品,覆盖TACI-Fc融合蛋白、补体因子B抑制剂、MASP2单抗、ETA拮抗剂等多个前沿靶点。
图 9 全球IgA肾病研发布局
其中,荣昌生物的泰它西普(Telitacicept)堪称国内目前进展最快的IgA肾病对因治疗药物。该产品已获得系统性红斑狼疮、重症肌无力的适应症,同时也是全球首个获批治疗系统性红斑狼疮的TACI-Fc融合蛋白。它可同时靶向BAFF与APRIL两个关键细胞因子,强效抑制B细胞活化与分化,直接减少Gd-IgA1的生成,属于典型的第一重打击上游对因治疗。目前,泰它西普针对IgA肾病的中国上市申请已获CDE受理,并同步推进美国FDA的申报进程,其关键III期临床试验结果已正式公示。我们后续也将单独为大家解读该产品的III期临床研究设计与结果。
在同赛道中,阿塞西普(Atacicept)、泊维他西普(Povetacicept)也有望在2026年获得上市批准;武田的Mezagitamab、渤健/天境生物的菲泽妥单抗则通过靶向CD38调控B细胞功能,同样处于临床III期阶段,进一步验证了上游免疫调控的治疗价值。
除了上述聚焦第一重打击的产品,还有大量产品将目光投向了第四重打击的改善。这类药物主要针对免疫复合物沉积后引发的补体过度激活、肾小球血流动力学异常及纤维化进程,通过抑制补体系统关键分子或阻断内皮素/血管紧张素受体,减轻肾脏局部炎症与结构损伤,延缓肾功能恶化,是目前在研管线中布局最为丰富的赛道。
补体因子B(CFB)已成为IgA肾病研发的热门靶点,国内药企布局尤为积极,恒瑞医药的富马酸立康可泮(HRS-5965)、海思科的HSK-39297均已进入临床III期,罗氏的Sefaxersen也处于III期阶段。此外,复星医药、正大天晴、豪森药业等企业的CFB小分子抑制剂,以及舶望制药、维亚臻等的CFB siRNA药物,也已推进至临床II期,形成了从口服小分子到核酸药物的多元化布局。
其他补体与肾脏保护靶点还包括靶向补体上游/终末环节的药物,如阿斯利康的Ravulizumab(抗C5单抗,已获批重症肌无力适应症,IgA肾病III期)、康诺亚生物的CM338(抗MASP2单抗)、圣因生物的SGB-9768(补体C3 siRNA)等,覆盖了从替代途径起始到终末膜攻击复合物的多个环节。在内皮素受体拮抗剂方面,除已上市的司帕生坦、阿曲生坦外,智康弘仁的Diosuxentan也处于临床开发中。
对于中国的500万IgA肾病患者而言,2025–2026年将是新药密集上市的关键窗口期。从每月一次的皮下注射到每日口服的小分子,从单靶点到双靶点,从免疫调节到补体抑制——治疗选择的多元化,意味着医生可以根据患者的疾病阶段、合并症、生活方式偏好,制定真正个体化的治疗方案。
那么,本期内容就到这里啦。后面我们会为大家详细介绍斯贝利单抗的临床研究设计及结果,我们下期见。
参考文献
《中国IgA肾病患者诊疗现状蓝皮书》
http://medline.ceshi.yiigle.com/news/detail.do?newsId=7839
黄娜娅, 文琼, 凡燕萍, 陈崴. IgA肾病诊疗新进展[J]. 中华肾脏病杂志, 2025, 41(3): 213-219. DOI: 10.3760/cma.j.cn441217-20241210-01222.
中国非公立医疗机构协会肾脏病透析专委会临床实践指南工作组. IgA肾病临床实践60问(2026版)[J]. 中华肾脏病杂志, 2026, 42(1): 60-76. DOI: 10.3760/cma.j.cn441217-20250703-00705.
Barbour, Sean J. “The epidemiology of IgA nephropathy: East versus West.” Nephrology (Carlton, Vic.) vol. 29 Suppl 2 (2024): 65-67. doi:10.1111/nep.14349
Cheung CK, Alexander S, Reich HN, Selvaskandan H, Zhang H, Barratt J. The pathogenesis of IgA nephropathy and implications for treatment. Nat Rev Nephrol. 2025;21(1):9-23. doi:10.1038/s41581-024-00885-3
Zuzanna Jakubowska,Filip Wantoch-Rekowski,Jacek S. Małyszko,Jolanta Małyszko,IgA Nephropathy: Epidemiology, Outcomes, and Insights for Primary Glomerulonephritides, Journal of Clinical Medicine, 15, 5, (2046), (2026).
https://www.tarpeyohcp.com/disease-modification
chrome-extension://efaidnbmnnnibpcajpcglclefindmkaj/https://www.nhsa.gov.cn/attach/Ypsn2024/YPSW202400011/YPSW202400011(ppt).pdf
临床结果临床1期临床2期
2026-04-25
·梅田医学
2026年4月23日,赛诺菲(EURONEXT:SAN;NASDAQ:SNY)公布了2026年第一季度财务业绩,公司净销售额105.09亿欧元,同比增长13.6%(按固定汇率计算,下同)。
新上市的药品销售额达12亿欧元,同比增长49.6%,主要受Ayvakit、ALTUVIIIO和Sarclisa的驱动。度普利尤单抗(达必妥)销售额达42亿欧元,同比增长30.8%;疫苗业务收入13亿欧元,同比增长2.1%,主要受Heplisav-B驱动。
报告期内,公司完成对Dynavax的收购,10亿欧元股票回购计划已完成9.21亿欧元。赛诺菲预计2026年销售额按固定汇率计算将实现高单位数百分比增长。按固定汇率计算的业务每股收益增速预计将略高于销售额增速。
赛诺菲通过积极的BD合作扩展其创新管线布局,尤其在免疫炎症核心领域频频出手。
值得注意的是,赛诺菲已明确表态,中国已然成为其全球重要的创新管线策源地。依托BD项目引进、产业股权投资、全球权益授权等多元模式,赛诺菲持续加码本土创新布局,深度融入中国生物医药生态。
在BD授权引进层面,赛诺菲动作密集,先后引入多款潜力候选药物与前沿技术平台:涵盖天演药业CTLA-4前抗体、SAFEbody双抗技术,箕星药业心肌肌球蛋白抑制剂,华深智药TL1A/IL-23双抗、TL1A/α4β7双抗,英矽智能AI药物发现平台,中国生物制药JAK/ROCK抑制剂,天境生物CD73抗体以及维亚臻APOC3 siRNA等优质资产。
股权投资方面,赛诺菲同样稳步落子,先后战略布局Expedition、格博生物、曲欣医药(Quantx)等本土创新企业;其中Expedition核心管线DPP1抑制剂,正是从复星医药完成引进整合,进一步丰富自身差异化管线储备。
不止赛诺菲,越来越多跨国药企看清中国创新的硬核实力。高效的研发体系、极具优势的产业成本,让中国成为全球药企必争的创新热土。告别简单的拿来主义,MNC全面落地生态化布局,以技术合作、联合研发、资本入股、孵化赋能等形式,深度绑定本土创新力量。国产创新药强势突围,正在改写世界医药行业的竞争规则。
2026-04-24
·医药笔记
▎Armstrong
2026年4月23日,赛诺菲公布一季度财报,营收105亿欧元,同比增长13.6%,其中Dupixent销售额42亿欧元(49亿美元),同比增长30.8%,今年将超过200亿美元。
赛诺菲通过积极的BD合作扩展其歘甘心管线布局,尤其在免疫炎症核心领域频频出手。
值得注意的是,赛诺菲已经明确指出中国已经成为其重要的创新管线策源地,赛诺菲通过BD引进、股权投资、对外授权等多种方式积极布局中国。BD引进方面,赛诺菲陆续引进了天演药业的CTLA-4前抗体、SAFEbody双抗技术平台,箕星药业的心肌肌球蛋白抑制剂,华深智药的TL1A/IL-23双抗、TL1A/α4β7双抗等,英矽智能的AI药物发现平台,中生制药的JAK/ROCK抑制剂,天境生物的CD73抗体,维亚臻的APOC3 siRNA等。股权投资方面,赛诺菲投资了Expedition(从复星医药引进DPP1抑制剂)、格博生物、曲欣医药(Quantx)等。
总结
不仅仅是赛诺菲,几乎所有MNC都已经认识到中国在生物医药创新效率与成本层面的优势,开始系统布局中国。在布局策略上也从简单的资产引进,扩展到合作开发、技术平台合作、股权投资、孵化器等全面一体化的生态系统式布局。中国创新药正在深刻的重塑全球生物医药行业的竞争格局。
Armstrong技术全梳理系列
GPRC5D靶点全梳理;
CD40靶点全梳理;
CD47靶点全梳理;
补体靶向药物技术全梳理;
补体药物:眼科治疗的重要方向;
Claudin 6靶点全梳理;
Claudin 18.2靶点全梳理;
靶点冷暖,行业自知;
中国大分子新药研发格局;
被炮轰的“me too”;
佐剂百年史;
胰岛素百年传奇;
CUSBEA:风雨四十载;
中国新药研发的焦虑;
中国生物医药企业的研发竞争;
中国双抗竞争格局;
中国ADC竞争格局;
中国双抗技术全梳理;
中国ADC技术全梳理;
Ambrx技术全梳理;
Vir Biotech技术全梳理;
Immune-Onc技术全梳理;
亘喜生物技术全梳理;
康哲药业技术全梳理;
科济药业技术全梳理;
恺佧生物技术全梳理;
同宜医药技术全梳理;
百奥赛图技术全梳理;
腾盛博药技术全梳理;
创胜集团技术全梳理;
永泰生物技术全梳理;
中国抗体技术全梳理;
德琪医药技术全梳理;
德琪医药技术全梳理2.0;
和铂医药技术全梳理;
荣昌生物技术全梳理;
再鼎医药技术全梳理;
药明生物技术全梳理;
恒瑞医药技术全梳理;
豪森药业技术全梳理;
正大天晴技术全梳理;
吉凯基因技术全梳理;
基石药业技术全梳理;
百济神州技术全梳理;
百济神州技术全梳理第2版;
信达生物技术全梳理;
信达生物技术全梳理第2版;
中山康方技术全梳理;
复宏汉霖技术全梳理;
先声药业技术全梳理;
君实生物技术全梳理;
嘉和生物技术全梳理;
志道生物技术全梳理;
道尔生物技术全梳理;
尚健生物技术全梳理;
康宁杰瑞技术全梳理;
科望医药技术全梳理;
岸迈生物技术全梳理;
礼进生物技术全梳理;
康桥资本技术全梳理;
余国良的抗体药布局;
荃信生物技术全梳理;
安源医药技术全梳理;
三生国健技术全梳理;
仁会生物技术全梳理;
乐普生物技术全梳理;
同润生物技术全梳理;
宜明昂科技术全梳理;
派格生物技术全梳理;
迈威生物技术全梳理;
Momenta技术全梳理;
NGM技术全梳理;
普米斯生物技术全梳理;
普米斯生物技术全梳理2.0;
三叶草生物技术全梳理;
贝达药业抗体药全梳理;
泽璟制药抗体药全梳理;
恒瑞医药抗体药全梳理;
齐鲁制药抗体药全梳理;
石药集团抗体药全梳理;
豪森药业抗体药全梳理;
华海药业抗体药全梳理;
科伦药业抗体药全梳理;
百奥泰技术全梳理;
凡恩世技术全梳理。
财报抗体药物偶联物
100 项与 维亚臻生物技术(上海)有限公司 相关的药物交易
登录后查看更多信息
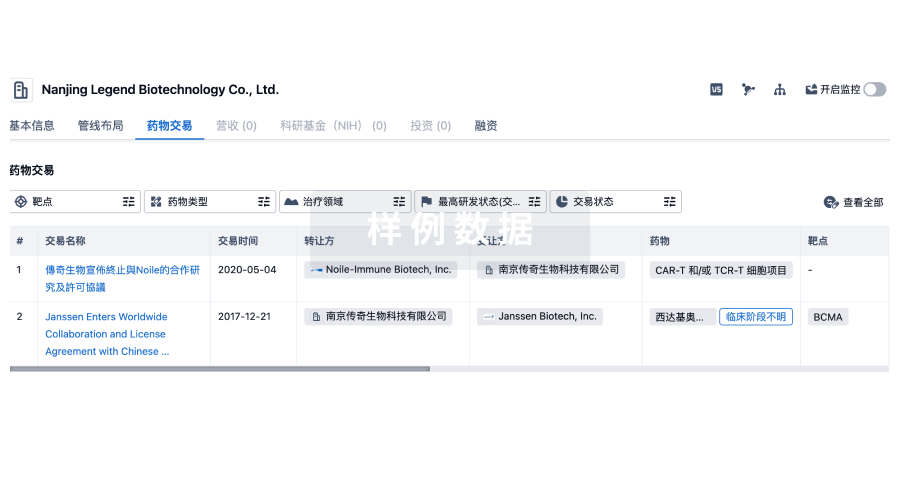
100 项与 维亚臻生物技术(上海)有限公司 相关的转化医学
登录后查看更多信息
组织架构
使用我们的机构树数据加速您的研究。
登录
或

管线布局
2026年06月10日管线快照
管线布局中药物为当前组织机构及其子机构作为药物机构进行统计,早期临床1期并入临床1期,临床1/2期并入临床2期,临床2/3期并入临床3期
临床2期
3
登录后查看更多信息
当前项目
| 药物(靶点) | 适应症 | 全球最高研发状态 |
|---|---|---|
Zodasiran ( ANGPTL3 ) | 纯合子家族性高胆固醇血症 更多 | 临床2期 |
VSA-006 ( 17β-HSD13 ) | 代谢功能障碍相关脂肪性肝炎 更多 | 临床2期 |
普乐司兰钠 ( APOC3 ) | 高甘油三酯血症 更多 | 临床2期 |
登录后查看更多信息
药物交易
使用我们的药物交易数据加速您的研究。
登录
或
转化医学
使用我们的转化医学数据加速您的研究。
登录
或
营收
使用 Synapse 探索超过 36 万个组织的财务状况。
登录
或
科研基金(NIH)
访问超过 200 万项资助和基金信息,以提升您的研究之旅。
登录
或
投资
深入了解从初创企业到成熟企业的最新公司投资动态。
登录
或
融资
发掘融资趋势以验证和推进您的投资机会。
登录
或
生物医药百科问答
全新生物医药AI Agent 覆盖科研全链路,让突破性发现快人一步
立即开始免费试用!
智慧芽新药情报库是智慧芽专为生命科学人士构建的基于AI的创新药情报平台,助您全方位提升您的研发与决策效率。
立即开始数据试用!
智慧芽新药库数据也通过智慧芽数据服务平台,以API或者数据包形式对外开放,助您更加充分利用智慧芽新药情报信息。
生物序列数据库
生物药研发创新
免费使用
化学结构数据库
小分子化药研发创新
免费使用