预约演示
更新于:2026-06-01
Iptacopan
盐酸伊普可泮
更新于:2026-06-01
概要
基本信息
非在研机构- |
权益机构- |
最高研发阶段批准上市 |
首次获批日期 美国 (2023-12-05), |
最高研发阶段(中国)批准上市 |
特殊审评优先审评 (美国)、突破性疗法 (美国)、加速批准 (美国)、孤儿药 (美国)、罕见儿科疾病 (美国)、孤儿药 (欧盟)、优先审评 (中国)、突破性疗法 (中国)、附条件批准 (中国)、孤儿药 (日本)、孤儿药 (韩国)、优先审评 (澳大利亚)、优先药物(PRIME) (欧盟)、孤儿药 (澳大利亚) |
登录后查看时间轴
结构/序列
分子式C25H33ClN2O5 |
InChIKeyJUWBBUFSAGEROP-VVJLZRNGSA-N |
CAS号2447007-60-3 |
关联
36
项与 盐酸伊普可泮 相关的临床试验NCT07331259
C3 Glomerulopathy Patient Characteristics and Treatment Response to Iptacopan in Routine Care: Analysis of Medical Charts (CHART-C3G)
This is a non-interventional chart abstraction cohort study with longitudinal follow up. Patients with C3G treated with iptacopan will be enrolled and characterized (i.e., systematically describe and summarize) regarding their medical history and iptacopan use and evaluated for clinical events, outcomes, and laboratory measurements upon and after iptacopan treatment initiation. Medical charts will be used to obtain secondary pseudonymized patient-level data with reference to 2 time anchors: at index date (date of iptacopan treatment initiation) with baseline covering 12 months prior to index date, and at 12-month follow-up (twelve months after the index date).The observation period includes baseline plus follow-up.
Iptacopan will be used as prescribed by the clinician in accordance with the terms of the marketing authorization. This Novartis-sponsored study, mainly executed by a contract research organization (CRO), will use secondary data from EHR obtained through reference centers/ centers of excellence in glomerular diseases in Germany.
The primary objective of this study is to characterize the demographic and clinical profiles of adult patients diagnosed with C3G upon iptacopan treatment initiation.
Iptacopan will be used as prescribed by the clinician in accordance with the terms of the marketing authorization. This Novartis-sponsored study, mainly executed by a contract research organization (CRO), will use secondary data from EHR obtained through reference centers/ centers of excellence in glomerular diseases in Germany.
The primary objective of this study is to characterize the demographic and clinical profiles of adult patients diagnosed with C3G upon iptacopan treatment initiation.
开始日期2026-01-01 |
NCT07347990
A Prospective, Multicenter, Single-Arm Study: Safety and Efficacy of Iptacopan in the Treatment of High-Risk Hematopoietic Stem Cell Transplantation-Associated Thrombotic Microangiopathy (TA-TMA)
The goal of this clinical trial is to evaluate the efficacy and safety of Iptacopan as a second-line treatment for high-risk hematopoietic stem cell transplantation-associated thrombotic microangiopathy (TA-TMA). Iptacopan is a selective oral small-molecule complement factor B inhibitor. It acts by inhibiting factor B, blocking the formation of C3 convertase, reducing C3b deposition, thereby suppressing C5 convertase (C3bBbC3b) and ultimately decreasing the formation of the membrane attack complex (MAC), which is expected to mitigate endothelial damage in TA-TMA pathology. The main questions this study aims to answer are:
* Does Iptacopan improve 6-month overall survival in high-risk TA-TMA patients?
* What adverse events do participants experience while taking Iptacopan?
* Does Iptacopan provide hematological response and organ function recovery in TA-TMA patients? In this prospective, multicenter, open-label, single-arm Phase II study, all participants will receive Iptacopan treatment. The primary endpoint of this study is the 6-month overall survival rate from TA-TMA diagnosis. Secondary endpoints include safety evaluation, hematological response, and organ function recovery.
During the study, participants will:
* Receive Iptacopan treatment according to protocol
* Undergo regular assessments for safety and efficacy monitoring
* Be followed for up to 24 months post-treatment initiation
* Does Iptacopan improve 6-month overall survival in high-risk TA-TMA patients?
* What adverse events do participants experience while taking Iptacopan?
* Does Iptacopan provide hematological response and organ function recovery in TA-TMA patients? In this prospective, multicenter, open-label, single-arm Phase II study, all participants will receive Iptacopan treatment. The primary endpoint of this study is the 6-month overall survival rate from TA-TMA diagnosis. Secondary endpoints include safety evaluation, hematological response, and organ function recovery.
During the study, participants will:
* Receive Iptacopan treatment according to protocol
* Undergo regular assessments for safety and efficacy monitoring
* Be followed for up to 24 months post-treatment initiation
开始日期2026-01-01 |
申办/合作机构 |
NCT06994845
A Single-arm, Multicenter, Phase III Study to Assess Efficacy, Pharmacokinetics, Safety and Tolerability of Iptacopan in Pediatric Patients of 2 to <18 Years of Age With Primary Immunoglobulin A Nephropathy (IgAN)
The study is an open-label, single arm, multicenter, Phase III study to determine proteinuria reduction, pharmacokinetics (PK), safety and tolerability (including CV surveillance) of iptacopan in primary immunoglobulin A nephropathy (IgAN) pediatric patients aged 2 to <18 years.
开始日期2025-11-27 |
100 项与 盐酸伊普可泮 相关的临床结果
登录后查看更多信息
100 项与 盐酸伊普可泮 相关的转化医学
登录后查看更多信息
100 项与 盐酸伊普可泮 相关的专利(医药)
登录后查看更多信息
123
项与 盐酸伊普可泮 相关的文献(医药)2026-12-31·Hematology
Improvement in anemia and symptoms after switching from crovalimab to iptacopan in paroxysmal nocturnal hemoglobinuria
Article
作者: Onizuka, Makoto ; Ogawa, Yoshiaki ; Nasukawa, Miina ; Ogiya, Daisuke ; Koyama, Seina ; Machida, Shinichiro ; Shiraiwa, Sawako ; Kawada, Hiroshi ; Tomita, Shunsuke ; Endo, Motoki ; Toyosaki, Masako
OBJECTIVES:
Paroxysmal nocturnal hemoglobinuria (PNH) may develop breakthrough hemolysis (BTH) despite C5 inhibition. Although iptacopan, an oral factor B inhibitor, has demonstrated efficacy in phase 3 trials, switching from crovalimab has not been reported. We describe the first clinical case of this switch in a real-world clinical setting.
METHODS:
A 72-year-old man with long-standing PNH received eculizumab followed by crovalimab. Infectious enteritis triggered BTH and worsening anemia during crovalimab therapy. Because anemia persisted after recovery, iptacopan 200 mg twice daily was initiated three weeks after the final crovalimab administration. Clinical symptoms and laboratory parameters were followed for 12 months. This case report complied with the Declaration of Helsinki.
RESULTS:
Hemoglobin increased from 9.6 to 11.6 g/dL within two weeks and remained ≥12 g/dL thereafter. Dyspnea resolved within one week, vitality improved by two weeks, and no BTH or treatment-related adverse events occurred during follow-up.
DISCUSSION:
This case demonstrates the feasibility of switching from crovalimab to iptacopan despite the absence of an established method, and pharmacokinetic considerations guided the timing.
CONCLUSION:
Switching to iptacopan led to rapid and durable improvement in anemia and symptoms, supporting proximal complement inhibition as a valuable option for PNH patients inadequately controlled with C5 inhibitors.
2026-12-31·JOURNAL OF MEDICAL ECONOMICS
Cost per responder analysis of iptacopan versus eculizumab and ravulizumab in treatment of paroxysmal nocturnal hemoglobinuria: implications for decision-making
Article
作者: Shafrin, Jason ; Muthukrishnan, Sanjana ; Kuypers, Nicholas ; Bilano, Ver ; Than, Kyi-Sin ; Paulose, Jincy
OBJECTIVE:
Paroxysmal nocturnal hemoglobinuria (PNH) is a rare and debilitating hematological disease with significant economic burden. Despite the availability of multiple therapies, there is a lack of consensus on optimal treatment strategies among physicians and payers in the United States. This study aimed to evaluate the economic value of iptacopan, a novel oral treatment option, compared to terminal complement inhibitors (specifically, complement component C5 inhibitor or C5i)-including eculizumab and ravulizumab-among patients with PNH who are either (i) C5i-experienced or (ii) complement-inhibitor-naïve.
METHODS:
A cost per responder analysis was conducted based on treatment efficacy from clinical trials comparing iptacopan with C5i treatments. Treatment response was defined as the proportion of patients achieving red blood cell transfusion independence. Treatment costs were estimated as pharmaceutical wholesale acquisition cost and treatment administration costs, accounting for discontinuation. Outcomes evaluated included the number needed to treat to achieve a response and the cost per responder over the treatment duration of 24 weeks.
RESULTS:
Over 24 weeks, the number needed to treat to achieve an additional response was lower for iptacopan than all C5i comparators (C5i-experienced: 1.05 with iptacopan vs. 3.86 with C5is; complement-inhibitor-naïve: 1.02 with iptacopan vs. 1.69 with C5is). Cost per responder was lower for iptacopan than C5i comparators for both C5i-experienced ($264,337 for iptacopan vs. $975,298 for ravulizumab, $1,060,511 for eculizumab, and $744,561-$955,194 for eculizumab biosimilar with 10%-30% discount from eculizumab cost) and complement-inhibitor-naïve patients ($256,754, vs. $428,139 for ravulizumab, $465,546 for eculizumab, and $326,849-$419,314 for eculizumab biosimilar).
CONCLUSION:
Among both C5i-experienced and complement-inhibitor-naïve patients, treatment with iptacopan resulted in higher response rates and lower cost per responder compared to C5is.
2026-12-31·Hematology
Switching patients with PNH from pegcetacoplan to iptacopan: a case series
Article
作者: Dingli, David ; Gurnari, Carmelo ; Maciejewski, Jaroslaw ; Sanikommu, Srinivasa ; Orland, Mark
OBJECTIVES:
Limited published data exist on switching therapy from pegcetacoplan to iptacopan in patients with paroxysmal nocturnal hemoglobinuria (PNH).
METHODS:
Three patient cases were collected from the Mayo Clinic, Cleveland Clinic, and Levine Cancer Institute.
RESULTS:
Patient 1 is a 57-year-old woman with PNH. She experienced extravascular hemolysis (EVH) while on C5 inhibitors and breakthrough hemolysis (BTH) after switching to pegcetacoplan. Patient 2 is a 37-year-old woman seeking care for PNH, who was initiated on C5 inhibitor therapy and switched to pegcetacoplan. EVH and BTH were observed while she was on C5 inhibitor therapy, and transfusions were required with both C5 inhibitor and pegcetacoplan therapy. Patient 3 is a 58-year-old man with aplastic anemia and PNH who was initiated on C5 inhibitor therapy, then switched to pegcetacoplan. He experienced both EVH and BTH.
DISCUSSION:
All three patients switched from pegcetacoplan to iptacopan, and none experienced EVH or BTH while on iptacopan. After switching to iptacopan, all three patients improved hemoglobin levels and abating transfusion requirements.
CONCLUSION:
In this case series, three patients with PNH were successfully transitioned from pegcetacoplan to iptacopan monotherapy. No patients exhibited laboratory evidence of BTH, EVH, or intravascular hemolysis after switching to iptacopan.
983
项与 盐酸伊普可泮 相关的新闻(医药)2026-05-31
·药事纵横
5月21日,石药集团宣布其开发的布地奈德肠溶胶囊(4mg)已获得国家药品监督管理局颁发的药品注册批件。该产品用于治疗具有疾病进展风险的原发性免疫球蛋白A肾病(IgAN)成人患者,以减少肾功能损失。
2025年,云顶新耀的耐赋康销售收入突破14亿元,同比增长超过300%;2026年收入预计达24-26亿元,销售增速十分显著。
我国IgA肾病患者群体庞大,且存在迫切的治疗需求,目前,多家企业针对IgA肾病展开研究,有望为IgA肾病患者带来更多的治疗选择。(一)IgA肾病:我国存量患者预计超过75万人
IgA肾病(Immunoglobulin A nephropathy,IgAN)也称贝格尔病,是最常见的原发性肾小球疾病,在所有肾脏病患者中占28-40%,以肾小球内出现IgA(血清免疫球蛋白A)沉积为主要特点。
IgA肾病分为原发性和继发性IgA肾病。原发性IgA肾病是指由肾脏疾病和免疫机制引起的IgA肾病。主要表现为基于IgA的免疫球蛋白弥漫性沉积在肾小球系膜区域,可表现为血尿。蛋白尿,高血压,肾功能不全等多种类型。继发性IgA肾病的常见发病原包括过敏,紫癜性肾炎,狼疮性肾炎,乙型肝炎相关性肾炎。
IgAN 好发于青壮年,30%的IgAN发病年龄在20-39岁之间,多呈慢性进展,20%-40%的患者在10-20年内可逐渐进展至终末期肾病(ESRD),最终只能依赖透析或肾移植维持生命,给社会和患者家庭带来沉重的经济负担。
IgAN临床表现多样化,约10%~15%患者起病数日内有上呼吸道或消化道感染等前驱症状,随后出现肉眼血尿,可伴蛋白尿,多见于儿童和年轻人。部分患者起病隐匿,无明显症状,常在体检时发现,主要表现为单纯镜下血尿,和/或不同程度蛋白尿,高血压及高尿酸血症也较常见。
截至目前,IgA肾病仍缺少确切的流行病学证据。根据国信证券的研究报告,美国IgAN存量患者18~20万人,欧洲和美国IgAN存量患者约30万人;中国是全球IgAN负担最高的国家之一,IgAN在中国肾活检原发性肾小球疾病中长期占据首位,IgAN存量患者预计超过75万人。根据云顶新耀公众号,中国目前约有500万的IgA肾病患者,每年新增确诊患者超过12万人。无论口径如何,IgA肾病在我国存在巨大未被满足的临床需求。(二)五款创新药上市,IgA肾病治疗迎来破局
鉴于IgA肾病庞大的患者人群,一批企业相继开展针对IgA肾病的创新药研发。目前,全球共五款IgA肾病创新药获批上市,涉及云顶新耀、诺华、百时美施贵宝等企业。
(1)Nefecon(耐赋康)是全球首款上市的、用于IgA肾病的创新药。Nefecon是一种迟释的布地奈德胶囊,通过特殊的制作工艺,将布地奈德靶向释放于回肠末端的黏膜B细胞,在局部发挥药理作用。
Nefecon是由瑞典Calliditas公司开发,于2021年12月和2022年7月在美国和欧盟分别获批上市,是全球首个被美国FDA和欧洲EMA两大权威药监机构获批用于IgA肾病对症治疗的创新药物。2019年6月,云顶新耀与Calliditas公司签订独家授权许可协议,获得Nefecon在大中华地区和新加坡的开发和商业化权利。Nefecon于2023年11月获国家药监局批准上市。
Nefecon临床数据优异,Ⅲ期NeflgArd研究显示,Nefecon治疗组和安慰剂组eGFR自基线分别下降6.11 ml/(min·1.73 ㎡)、12 ml/(min·1.73 ㎡),提示9个月的Nefecon治疗在随访2年时可显著延缓肾功能衰退达50%。而且,eGFR获益不受基线UPCR水平的影响。在2年的研究期间,Nefecon治疗组UPCR较基线下降30.7%,最大降幅在第12月,较安慰剂下降达49.7%。
Nefecon上市后,首个完整的商业化年——2024年收入达3.5亿元。2025年,随着Nefecon纳入国家医保药品目录,Nefecon放量增速明显,实现销售收入14.4亿元,耐赋康2026年商业化目标预计为24-26亿元。
图:NEFECON®治疗可以延缓肾功能衰退达50%
数据来源:云顶新耀
(2)司帕生坦是首个单分子双重内皮素(ET-1)-血管紧张素II 1型(Ang II)受体拮抗剂(DEARA),旨在选择性地阻断与IgA肾病进展相关的两条通路。Sparsentan于2023年2月获美国批准上市。
Sparsentan的获批上市主要基于Ⅲ期PROTECT研究的关键中期结果,研究结果显示,治疗36周后,接受sparsentan的患者蛋白尿从基线平均减少49.8%,而接受厄贝沙坦治疗的患者蛋白尿从基线平均减少15.1% (p<0.0001)。
然而,2023年9月,Travere披露sparsentan的两年完整数据,主要终点eGFR总体斜率(随机分组后治疗第一天至110周)改善相比较厄贝沙坦以微弱差异未达到统计学显著,eGFR总斜率分别为-2.9 mL/min/1.73m2vs -3.9 mL/min/1.73m2(P=0.058)。受此影响,Travere披露完整数据当天股价跌去40%。
图:sparsentan两年eGFR改善率
数据来源:Travere Therapeutics
(3)伊普可泮是一款补体旁路B因子抑制剂,由诺华研发,于2024年8月获FDA批准用于治疗IgA肾病。
伊普可泮的上市基于一项名为APPLAUSE-IgAN的研究,APPLAUSE-IgAN是一项国际多中心、双盲、随机、安慰剂对照的Ⅲ期临床研究,入组对象为经优化支持治疗后24小时尿蛋白/肌酐比值(UPCR)仍≥1 g/g的IgAN患者。患者被随机分配至伊普可泮200 mg每日两次组或安慰剂组。研究结果显示,与安慰剂组相比,伊普可泮9个月时24h-UPCR显著降低了35.8%(P<0.0001)
图:伊普可泮9个月UPCR改善率
数据来源:诺华制药
除了IgA肾病外,伊普可泮还已获批阵发性睡眠性血红蛋白尿症和C3肾小球病适应症。2024年,伊普可泮全球销售额达1.29亿美元,随着多项适应症的陆续上市,2025年,伊普可泮销售额快速提升至5.05亿美元。
(4)阿曲生坦是由Chinook研发的一种强效高选择性内皮素A(ETA)受体拮抗剂,于2025年4月获FDA批准上市。2023年6月,诺华以35亿美金宣布收购Chinook Therapeutics,收购的资产包括阿曲生坦和Zigakibart(APRIL单抗)等。
III期ALIGN研究评估了阿曲生坦在接受优化支持治疗的成人IgA肾病患者中的疗效和安全性。中期分期数据显示,第36周时,阿曲生坦组24h-UPCR较基线降低了38.1%,安慰剂组较基线降低3.1%。
(5)斯贝利单抗是一款人源化IgG2单克隆抗体,由大冢制药研发,于2025年11月获FDA批准上市。斯贝利单抗通过选择性结合并抑制关键细胞因子APRIL,可有效干扰B细胞的活化、类别转换及向成熟浆细胞的分化过程。
全球多中心Ⅲ期VISIONARY研究的中期分析结果显示,经斯贝利单抗治疗48周,患者血清APRIL水平降低达95.8%,Gd-IgA1水平则降低67.1%。治疗9个月时,斯贝利单抗组24小时尿蛋白肌酐比(uPCR-24h)较安慰剂组降低51.2%,至12个月时降幅进一步扩大至54.3%。总体而言,斯贝利单抗在临床试验中展现出显著的降蛋白尿疗效与可靠的安全性,为lgA肾病患者的长期预后改善奠定关键基础。
图:斯贝利单抗Ⅲ期VISIONARY研究结果
数据来源:大冢制药
(三)IgA肾病治疗潜力药物
除了5款已上市的IgA肾病治疗药物,一批处于临床Ⅲ期及NDA的创新药物有望崭露头角,包括荣昌生物的泰它西普、Vera Therapeutics的阿塞西普、Vertex Pharmaceuticals/再鼎医药的Povetacicept。
(1)泰它西普是荣昌生物自主研发的全球首款、同类首创(first-in-class)的注射用重组B淋巴细胞刺激因子(BLyS)/增殖诱导配体(APRIL)双靶点的新型融合蛋白产品,可同时抑制BLyS和APRIL两个细胞因子与B细胞表面受体的结合,阻止B细胞的异常分化和成熟,从而治疗自身免疫性疾病。目前,泰它西普治疗重症肌无力、系统性红斑狼疮、类风湿关节炎三个适应症已获批国内上市,商业化保持快速增长态势,2024年收入达9.8亿元。
2025年10月,泰它西普治疗IgA肾病上市申请获CDE受理并纳入优先审评。泰它西普治疗IgA肾病的上市申请基于一项Ⅲ期临床研究A阶段的积极结果。该研究是一项多中心、随机、双盲、安慰剂对照Ⅲ期临床试验,纳入了318例接受标准治疗的成人IgA肾病患者。研究结果显示,与安慰剂组相比,泰它西普组患者在治疗39周时24小时尿蛋白肌酐比值(UPCR)降低了55%(P<0.0001),且表现出良好的耐受性和安全性。
图:泰它西普治疗IgA肾病Ⅲ期研究结果
数据来源:荣昌生物
(2)Povetacicept是一款BAFF和APRIL的双重抑制剂,由Alpine Immune Sciences研发,后被Vertex Pharmaceuticals收购,再鼎医药拥有Povetacicept大中华区权益。BAFF和APRIL两种细胞因子可促进B细胞的活化、分化和/或存活,并通过抑制BAFF和APRIL驱动多种自身免疫性疾病发病机制的能力实现对B细胞的控制。
2026年3月,Povetacicept用于免疫球蛋白A肾病(IgAN)的3期临床研究RAINIER所预设的第36周中期分析达到了主要目标。在中期分析人群中,接受povetacicept治疗的患者在第36周时,24小时尿蛋白肌酐比值(UPCR)较基线降低了52.0%,与安慰剂相比,UPCR降低达49.8%(P<0.0001),具有统计学显著性和临床意义。蛋白尿的减少在所有预设亚组中均一致。
鉴于Povetacicept优异的临床数据,Vertex于3月底向美国FDA滚动提交上市申请,有望于2026年底前上市。
图:Povetacicept治疗IgA肾病Ⅲ期研究结果
数据来源:Vertex Pharmaceuticals
(3)阿塞西普由一款由Vera公司研发的APRIL/BAFF融合蛋白,IgA肾病适应症于2025年11月在美国申报上市。
阿塞西普的三期研究显示,与安慰剂组比较,阿塞西普150mg治疗组治疗36周后尿蛋白肌酐比(UPCR)显著下降(45.7.4% VS 6.8%);与安慰剂组比较,阿塞西普150mg治疗组治疗36周后估算肾小球滤过率(eGFR)稳定(-0.71 mL/min/1.73m² VS -5.42 mL/min/1.73m²);与安慰剂组比较,阿塞西普150mg治疗组治疗36周后关键生物标志物半乳糖缺陷型IgA1(Gd-IgA1)显著下降(60% vs 0%);在安全性方面,未发现新的安全信号。(四)小结
IgA肾病患者群体庞大,且存在巨大未被满足的临床需求。目前,全球共5款IgA肾病创新药上市,耐赋康2026年销售额有望达25亿元,伊普可泮2025年销售额已突破5亿美元,市场潜力巨大。放眼未来,荣昌生物的泰它西普已在国内申报上市,再鼎医药引进的Povetacicept斩获优异三期数据,于2026年3月底在美国申报上市。IgA肾病创新药物研发呈现百花齐放的局面,为患者带来更多的治疗选择。
数据来源:
国信证券,《IgA肾病药物已进入商业化兑现期》,2026.3.12
云顶新耀宣传资料;Vertex Pharmaceuticals;荣昌生物宣传资料;大冢制药;诺华制药等
立即扫码加入药事纵横交流群
上市批准临床结果临床2期申请上市
2026-05-28
巴尔利酮(Balcinrenone)与达格列净联用,凭借盐皮质激素受体拮抗与 SGLT-2抑制的互补机制,主要用于慢性心衰、慢性肾脏病及 2 型糖尿病合并心肾损伤患者。
基本信息
主要成分
1. Balcinrenone(巴尔利酮)
作用靶点:选择性盐皮质激素受体(MR)
适应症:慢性心力衰竭、射血分数降低/保留的心衰,也用于慢性肾脏病(CKD)合并心衰人群。
作用机制:阻断醛固酮结合,减轻水钠潴留、心肌/肾脏纤维化,降低心衰住院及心血管死亡风险。
2. 达格列净(Dapagliflozin,SGLT-2i)
作用靶点:钠 - 葡萄糖协同转运蛋白2
适应症:2型糖尿病、慢性心力衰竭、慢性肾脏病。
作用机制:抑制肾脏葡萄糖重吸收,尿中排糖、排钠、利尿,降压、减重、护心、护肾。
二者联用/复方的临床应用
适用人群:主要用于心衰、合并糖尿病/肾病的心血管高危患者:射血分数降低/保留型慢性心力衰竭;2 糖尿病合并心衰、慢性肾脏病;难治性容量负荷过重、反复水肿的心衰患者。
联用优势
机制互补:SGLT-2i+选择性MRA,双重利尿、抗纤维化、心肾双重保护;
协同降低心衰恶化、住院、心血管死亡及肾衰进展风险。
上市情况
巴尔利酮与达格列净的复方胶囊全球均未上市,中国复方已于2026年5月提交进口申请,目前审评中。
注册与受理情况
临床试验情况
专利情况
达格列净化合物专利已过期但晶型/制剂专利有效至2027–2032年;巴尔利酮化合物专利有效至2036–2037年;二者复方专利在审未授权,中国新药申请审评中,整体专利壁垒至2040年后。
达格列净(单药,阿斯利康)
化合物专利:CN03811353.8,2003-03-18申请,2023-05到期。
晶型专利:CN200780024135.X,2007-06-21申请,2027-06-21到期。
制剂专利:CN200880016902.7、CN201210201489.X,均有效,到期约2028–2032年。
巴尔利酮(Balcinrenone/AZD9977,阿斯利康)
化合物专利:核心专利申请约2016–2017年,预计2036–2037年到期(20年保护期)。
用途/剂型专利:覆盖心衰/CKD适应症、口服制剂,均在审/有效,到期晚于化合物专利。
巴尔利酮/达格列净 复方(阿斯利康)
复方组合物专利:WO2021/136136(PCT),中国进入阶段,申请中、未授权,授权后预计2041年到期。
用途专利:心衰/CKD 联用方案,全球布局、在审。
其他药品分享链接如下,欢迎点击查看:
Ormeloxifene OTF慢性体重管理的新型药物-Tirzepatide新型的非阿片类小分子镇痛药-Suzetrigine奥麦利昔芬口腔薄膜立项调研报告纳米技术双氯芬酸乳胶剂药学研究2025年9月药品批准信息快讯(八)——利斯的明透皮贴剂分享2025年9月药品批准信息快讯(九)——米托坦片分享CDE-《化学仿制药参比制剂目录(第一百批)》(征求意见稿)[附: 药品分享——阿达苏(洛沙平吸入剂)]药品分享-塞来昔布盐酸曲马多片药品分享——伐莫洛龙口服混悬液【药品分享】盐酸菲优拉生片【药品分享】拉坦噻吗滴眼液【药品分享】Baxdrostat 片【药品分享】Omecamtiv Mecarbil缓释片【药品分享】曲地匹坦(Rolapitant)【药品分享】Zasocitinib 胶囊【药品分享】甲磺酸阿帕替尼片【药品分享】巴氯芬口服溶液【药品分享】奥德昔巴特胶囊【药品分享】扎维吉泮鼻喷雾剂【药品分享】左羟丙哌嗪糖浆【药品分享】利丙双卡因凝胶贴膏【药品分享】司来吉兰改良型新药(缓释片)【药品分享】复方甘菊利多卡因凝胶【药品分享】盐酸索安非托片【药品分享】地塞米松口溶膜【药品分享】盐酸来罗西利片【药品分享】马来酸噻吗洛尔凝胶【药品分享】褪黑素颗粒【药品分享】罗氟司特乳膏【药品分享】盐酸芬戈莫德胶囊【药品分享】示踪用盐酸米托蒽醌注射液【药品分享】美洛昔康纳米晶注射液【药品分享】Clascoterone 5%外用溶液【药品分享】马来酸依那普利口服溶液【药品分享】注射用双氯芬酸钠利多卡因【药品分享】马来酸依那普利叶酸片—复方降压药【药品分享】依曲帕米鼻喷雾剂—用于治疗成人阵发性室上性心动过速的可自行给药鼻喷雾剂【药品分享】奥卡西平口服混悬液—一款可用于儿童的钠通道调节类抗癫痫药【药品分享】泊沙康唑口服混悬液——一种常用的抗真菌药物【药品分享】舒沃替尼片【药品分享】依伏卡塞片——第二代口服拟钙剂【药品分享】西诺氨酯片——第三代抗癫痫发作药物【药品分享】匹妥布替尼片——非共价可逆 BTK 抑制剂(用于复发 / 难治套细胞淋巴瘤(MCL))【药品分享】贝美前列素【产品分享】达普司他片
【药品分享】水合氯醛糖浆——镇静催眠药
【产品分享】苏沃雷生(Suvorexant)——全球首个食欲素受体拮抗剂类催眠药
【药品分享】贝沙罗汀
【药品分享】地夫可特干混悬剂——一种糖皮质激素类药物
【药品分享】伊卢多啉片——治疗成人腹泻型肠易激综合征(IBS‑D)的首创口服阿片受体调节剂
【药品分享】卢美哌隆胶囊——一种新型的非典型抗精神病药物
【药品分享】奥氟格列隆片——口服非肽类小分子 GLP-1 受体激动剂
【药品分享】苯磺酸克利加巴林胶囊——一种新型的治疗神经病理性疼痛的药物
【药品分享】苯磺酸美洛加巴林片——治疗周围神经病理性疼痛(PNP)的第三代钙离子通道调节剂
【药品分享】Iberdomide胶囊——一款新一代cereblon(CRBN)E3连接酶调节剂(CELMoD)化合物
【药品分享】酒石酸伐尼克兰鼻喷雾剂——一种用于治疗干眼症的西药
【药品分享】赛沃替尼片——中国首个获批的高选择性 MET 酪氨酸激酶抑制剂
【药品分享】盐酸阿夫唑嗪缓释片——一种用于治疗良性前列腺增生(BPH) 的 α1 - 受体阻滞剂
【药品分享】索格列净片——全球首个获批的SGLT1/SGLT2 双重抑制剂
【药品分享】奥吡卡朋胶囊——新一代的儿茶酚-氧位-甲基转移酶抑制剂(COMT)
【药品分享】奎扎替尼片——一种口服高选择性 FLT3 抑制剂
【药品分享】硫酸拉罗替尼胶囊 / 口服溶液——全球首个高选择性口服 TRK 抑制剂
【药品分享】司帕生坦片——成人IgA肾病领域首个非免疫抑制疗法
【药品分享】黄体酮阴道栓剂/阴道缓释凝胶剂——主要用于辅助生殖技术(ART)中的黄体支持
【药品分享】替戈拉生片——首款国产钾离子竞争性酸阻滞剂类药物(P-CAB)
【药品分享】拉坦前列烯酯滴眼剂——一种新型眼科用药
【药品分享】布比卡因脂质体注射液——一种长效局部麻醉药
【药品分享】甲磺酸加诺沙星片——一种喹诺酮类抗菌药
【药品分享】磷酸芦可替尼乳膏——中国首款且唯一获批的白癜风治疗靶向药
【药品分享】甲磺酸洛美他派胶囊——全球唯一口服MTP抑制剂
【药品分享】依达拉奉口服混悬液——肌萎缩侧索硬化症(ALS,渐冻人症)新药
【药品分享】依达拉奉右莰醇舌下片——全球卒中领域首个获FDA突破性疗法认定的舌下脑保护剂
【药品分享】马来酸氟诺替尼片——JAK2/FLT3/CDK6 三靶点抑制剂
【药品分享】普拉替尼胶囊——国内首个获批的高选择性 RET(转染重排)酪氨酸激酶抑制剂
【药品分享】右美托咪定舌下膜——新型 α₂肾上腺素受体激动剂舌下膜剂
【药品分享】卡匹色替片——全球首个获批上市的AKT抑制剂
【药品分享】库莫西利胶囊——全球首个CDK2/4/6抑制剂
【药品分享】赛贝曲司他片——全球首个HAE急性发作口服疗法
【药品分享】KYGEVVI(Doxecitine/Doxribtimine)——全球首款且唯一获批的TK2d针对性治疗药物
【药品分享】Forzinity(Elamipretide)注射剂——全球首个用于治疗Barth综合征的药物
【药品分享】Brinsupri(Brensocatib, 布伦索卡替布)片——全球首个获批上市的二肽基肽酶1(DPP-1)抑制剂
【药品分享】维立西呱片——全球首个心衰适应症的可溶性鸟苷酸环化酶(sGC)刺激剂
【药品分享】盐酸哌罗匹隆片——非典型抗精神病药
【药品分享】盐酸托泊替康胶囊/注射用盐酸托泊替康——经典的拓扑异构酶Ⅰ抑制剂类抗肿瘤药
【药品分享】阿普昔腾坦片——全球首个获批用于难治性高血压的口服双重内皮素受体拮抗剂(ERA)
【药品分享】注射用盐酸依拉环素——全球首个氟环素类抗生素
【药品分享】奥洛格列净胶囊——国内首款抑制SGLT1与SGLT2的1类创新药
【药品分享】盐酸匹米替尼胶囊——国内首个、全球首个获批的腱鞘巨细胞瘤(TGCT)系统性靶向药,高选择性CSF-1R抑制剂
【药品分享】布地奈德肠溶胶囊——全球首个、中国唯一获批用于原发性IgA肾病对因治疗的靶向药物
【药品分享】艾拉莫德片——中国原研、全球首个上市的小分子抗风湿药(csDMARD)
【药品分享】索托克拉片——新一代BCL2抑制剂
【药品分享】利奈昔巴特片——口服、选择性、可逆性回肠胆汁酸转运体(IBAT/ASBT)抑制剂
【药品分享】多替诺雷片——高选择性URAT1抑制剂
【药品分享】瑞普泊肽片——口服GLP‑1/GIP双靶点激动剂
【药品分享】硫酸索西美雷塞片——口服、强效的KRAS G12C共价抑制剂
【药品分享】罗伐昔替尼片——全球首创JAK/ROCK双靶点口服小分子抑制剂
【药品分享】埃诺格鲁肽注射液——全球首个获批上市的cAMP偏向型长效GLP-1受体激动剂
【药品分享】维培那肽注射液——长效GLP-1受体激动剂
【药品分享】普乐司兰钠注射液——全球首个靶向APOC3 mRNA的siRNA降脂药
【药品分享】玛仕度肽注射液——全球首个GCG/GLP-1双激动剂
【药品分享】瑞米布替尼片——全球首个获批用于CSU的口服靶向药
【药品分享】溴莫尼定噻吗洛尔滴眼液——α₂受体激动剂与非选择性 β 受体阻滞剂组成的复方降眼压药
【药品分享】吡洛西利片——国内首个CDK2/4/6多靶点抑制剂
【药品分享】奥氟格列隆片(Orforglipron) ——中国首个、全球首批上市的口服小分子 GLP-1受体激动剂
【药品分享】Copper Histidine注射液(Zycubo)——全球首个、唯一用于治疗儿童门克斯病(Menkes disease)的铜替代注射剂
【药品分享】依来格列隆片(Elecoglipron)——口服小分子非肽类GLP-1受体激动剂
【药品分享】阿利奈普仑(Aleniglipron)——口服小分子、非肽类、偏向性GLP-1受体激动剂
【药品分享】甲磺酸阿美替尼片——中国首个原研三代EGFR酪氨酸激酶抑制剂(TKI)
【药品分享】甲磺酸达麦利替尼片——口服高选择性c-MET酪氨酸激酶抑制剂
【药品分享】盐酸Acoramidis片——转甲状腺素蛋白(TTR)稳定剂
【药品分享】阿莫西林伏诺拉生胃漂浮片——3D打印胃漂浮片
【药品分享】盐酸伊可白滞素片——全球首创口服IL‑23受体拮抗剂
【药品分享】马来酸吡咯替尼片——中国首个自研的HER1/HER2/HER4不可逆酪氨酸激酶抑制剂(TKI)
【药品分享】本维莫德乳膏——全球首创芳香烃受体(AhR)调节剂(TAMA)类皮肤病外用药
【药品分享】盐酸莫托咪酯注射液——化药1类静脉麻醉新药
【药品分享】注射用罗哌卡因微晶——长效缓释局部麻醉药
【药品分享】盐酸伊立替康脂质体注射液——一款针对吉西他滨治疗失败的转移性胰腺癌的二线标准脂质体化疗药
【药品分享】甲磺酸氟马替尼片——Bcr-Abl酪氨酸激酶选择性抑制剂
【药品分享】注射用阿加糖酶β——国内获批的首个用于治疗法布雷病的药物
【药品分享】甲苯磺酸尼拉帕利胶囊——高选择性PARP1/2抑制剂
【药品分享】帕米帕利胶囊——强效、选择性PARP1/2抑制剂
【药品分享】苯环喹溴铵鼻喷雾剂——选择性M胆碱能受体拮抗剂
【药品分享】注射用拉罗尼酶浓溶液——MPS Ⅰ型的特异性酶替代治疗药物
【药品分享】海博麦布片——国产自主原研的胆固醇吸收抑制剂
【药品分享】盐酸可洛派韦胶囊——直接抗病毒药物(DAA)→ NS5A抑制剂
【药品分享】克拉考特酮乳膏——外用、非甾体、选择性雄激素受体(AR)抑制剂
【药品分享】非卢替尼片——全球首个用于多发性硬化的口服BTK抑制剂
【药品分享】Brenipatide注射液——GLP-1R/GIPR双受体激动剂(继替尔泊肽之后的第二款)
【药品分享】罗赛促红素α注射液——国产首个长效重组促红细胞生成素(EPO)创新药
【药品分享】贝组替凡片——全球首个口服小分子HIF-2α抑制剂
【药品分享】那米司特片——口服选择性PDE4B抑制剂
【药品分享】富马酸立康可泮胶囊——一款针对罕见病PNH的口服补体B因子抑制剂
【药品分享】醋酸索乐匹尼布片——高选择性脾酪氨酸激酶(Syk)抑制剂
【药品分享】甲磺酸艾多替尼片——全球首款专为肺癌脑转移设计的第三代EGFR-TKI
【药品分享】安瑞克芬注射液——全球首个获批镇痛适应症的高选择性外周κ-阿片受体(KOR)激动剂
【药品分享】Difelikefalin注射液——全球首个获批的外周选择性κ-阿片受体(KOR)激动剂
【药品分享】Obefazimod——口服、靶向 CBC、特异性增强miR-124的首创小分子
【药品分享】拉尼兰诺片——口服泛PPAR激动剂
【药品分享】舒洛地特注射液——抗血栓药、血管保护剂
【药品分享】贝普若韦生注射液——反义寡核苷酸(ASO)类乙肝新药
【药品分享】氨酚右敏口服溶液(奥肯能®)——中国内地唯一获批的氨酚右敏口服溶液
【药品分享】佩玛贝特片——新型过氧化物酶体增殖物激活受体α/δ双重激动剂 (PPARα/δ)
【药品分享】盐酸依匹斯汀乳膏——外用第二代非镇静抗组胺抗过敏药膏
【药品分享】注射用双羟萘酸帕瑞肽微球——一款用于治疗肢端肥大症的第二代长效生长抑素类似物(SRL)微球制剂
【药品分享】埃拉菲布拉诺片——治疗原发性胆汁性胆管炎(PBC)的口服靶向新药
【药品分享】泽卢克布仑钠注射液——新一代皮下注射型C5补体抑制剂
【药品分享】依达拉奉右莰醇注射用浓溶液——一款复方神经保护类注射剂
【药品分享】醋酸戈那瑞林注射液——促性腺激素释放激素(GnRH)类药物
【药品分享】甲磺酸贝舒地尔片——全球首个选择性ROCK2激酶抑制剂
【药品分享】伊托法替布软膏——外用JAK抑制剂(JAK1/JAK3)
【药品分享】注射用华卟啉钠——新型肿瘤光动力治疗(PDT)专用光敏剂
【药品分享】优替德隆胶囊——口服埃博霉素类微管抑制剂
【药品分享】艾普美妥司他片——EZH1/2双靶创新药
【药品分享】精氨酸艾曲莫德片——新型选择性鞘氨醇1-磷酸受体(S1P₁)调节剂
【药品分享】磷酸芦可替尼乳膏——全球/国内首款、唯一获批用于非节段型白癜风复色的外用JAK1/JAK2选择性抑制剂
【药品分享】盐酸右哌甲酯缓释胶囊——治疗6岁及以上注意缺陷多动障碍(ADHD)的一线药物
【药品分享】抗菌肽PL-3301口腔凝胶——中国首创的抗菌肽类抗口腔真菌感染药物
【药品分享】Zasocitinib (TAK-279) 胶囊——新一代高选择性口服 TYK2 抑制剂
【药品分享】注射用Abelacimab——一款全人源IgG1单克隆抗体,靶向凝血因子XI(FXI)
【药品分享】Duvakitug注射液——首创性人源化IgG1-λ2单克隆抗体,靶向TL1A(TNFSF15)
【药品分享】醋酸氟轻松/氢醌/维A酸乳膏——治疗中重度黄褐斑疗效明确的外用复方
【药品分享】富马酸伏诺拉生氯化钠注射液——钾离子竞争性酸阻滞剂(P‑CAB)||东阳光药业研发的2.2,2.4类改良新型新药
【药品分享】盐酸阿曲生坦片——诺华研发的高选择性内皮素 A(ETA)受体拮抗剂||中国首个获批用于IgA 肾病的非免疫性口服靶向药
【药品分享】RGT-274-CR胶囊——上海齐鲁锐格医药研发的口服小分子GLP-1受体激动剂
【药品分享】酒石酸西尼必利片——高选择性5-HT₄受体激动剂类胃肠动力药
【药品分享】石杉碱甲控释片——采用双相控释/渗透泵技术的2.2类改良型新药
【药品分享】塞伐艾替尼片——口服、可逆、选择性酪氨酸激酶抑制剂(TKI)
【药品分享】Admilparant片——口服小分子LPA₁受体拮抗剂
【药品分享】瑞拉可兰胶囊——全球首个选择性糖皮质激素受体(GR)拮抗剂
【药品分享】盐酸依特卡肽注射液——全球首个、国内唯一获批的静脉注射型拟钙剂
【药品分享】Avacincaptad pegol玻璃体内注射液——全球首批用于AMD继发地图样萎缩(GA)的靶向药物
【药品分享】盐酸达利雷生片——新一代非管制、非苯二氮䓬类抗失眠药物
【药品分享】甲磺酸瑞索利塞片——高选择性PI3Kα小分子靶向抑制剂 || 全球首个获批用于特定卵巢癌的靶向新药
【药品分享】富马酸西他沙星注射液——新型喹诺酮类抗菌药物
【药品分享】Icotrokinra——全球首个获批的口服 IL-23 受体(IL-23R)选择性拮抗多肽
【药品分享】氘可来昔替尼片(Deucravacitinib)——全球首个口服、选择性 TYK2 变构抑制剂
【药品分享】柯美奇拜单抗注射液——鼻用糖皮质激素治疗后症状控制不佳的成人中重度季节性过敏性鼻炎患者的福音
【药品分享】吉诺昔替尼——口服小分子JAK1/TYK2双重抑制剂
【药品分享】洛替拉纳(Lotilaner)——GABA 门控氯离子通道非竞争性拮抗剂 || 兼具兽医驱虫与人用眼科两大用途
【药品分享】CagriSema——由卡格列肽(cagrilintide)2.4 mg与司美格鲁肽(semaglutide)2.4 mg组成的强效减重复方药
【药品分享】苹果酸卡博替尼——口服、多靶点酪氨酸激酶抑制剂(TKI)
【药品分享】迪高替尼(Delgocitinib)——一款外用泛JAK抑制剂
【药品分享】拉氟莫司(Laflunimus)——口服免疫抑制剂 || 兼具免疫抑制与抗炎双重活性
【药品分享】伏昔尼布片——全球首个IDH1/IDH2双重突变抑制剂靶向药
【药品分享】盐酸奥昔布宁片——M受体抗胆碱药
【药品分享】贝泽昔替尼片——国内首款获批的高选择性JAK2单靶点抑制剂
【药品分享】苯甲酸安达艾替尼胶囊——新型小分子酪氨酸激酶不可逆抑制剂(EGFR-TKI)
【药品分享】伏欣奇拜单抗注射液——全人源抗IL‑1β单克隆抗体 || 用于急性痛风性关节炎的1类创新生物药
【药品分享】利多卡因丁卡因乳膏
【药品分享】伐米奇拜单抗注射液——玻璃体内注射用抗IL-6人源化单抗
【药品分享】依赛弗酶α注射液(Efzimfotase alfa 注射液)——第二代重组组织非特异性碱性磷酸酶(TNSALP)酶替代疗法
【药品分享】格达托利西布(Gedatolisib)——first‑in-class 泛 PI3K/mTORC1/2 双重抑制剂
【药品分享】伯瑞替尼肠溶胶囊——中国原研、高选择性c-MET小分子抑制剂 || 首个获批MET扩增NSCLC单药治疗的靶向药
【药品分享】力胜克拉片——中国首个申报上市的原研Bcl-2抑制剂、全球第二款Bcl-2抑制剂
【药品分享】BGM0504注射液——GLP-1/GIP 双受体激动剂
【药品分享】塞利尼索片——全球首个口服选择性核输出蛋白XPO1抑制剂
【药品分享】Seltorexant薄膜包衣片——选择性食欲素2受体(OX2R)高选择性拮抗剂
【药品分享】盐酸埃克替尼片——国内首个自主研发的一代EGFR-TKI
【药品分享】盐酸伊普可泮胶囊——全球首个口服补体B因子抑制剂
【药品分享】恩考芬尼胶囊——靶向BRAF V600突变的口服激酶抑制剂
【药品分享】Enpatoran——口服、选择性TLR7/8小分子抑制剂
【药品分享】硝酸异康唑阴道片——抗真菌外用药物
【药品分享】Zorevunersen注射液——全球独家ASO上调蛋白表达技术
【药品分享】妥拉美替尼胶囊——全球首个针对NRAS突变黑色素瘤的MEK抑制剂
【药品分享】盐酸替那帕诺片——全球首创NHE3抑制剂类新型降磷药物
【药品分享】注射用莱古比星——新型蒽环类抗肿瘤药
【药品分享】优替德隆胶囊——口服埃博霉素类微管抑制剂
【药品分享】伊那利塞片——中国首个PIK3CA突变乳腺癌精准靶向药
【药品分享】呋喹替尼胶囊——中国首个自主研发VEGFR-TKI || VEGFR靶点靶向抗癌药
【药品分享】琥珀酸瑞波西利片——CDK4/6抑制剂
【药品分享】盐酸替那帕诺片——全球首个且唯一获批的肠道磷吸收抑制剂
【药品分享】芬布替尼片——口服、可逆、可透过血脑屏障的BTK抑制剂
【药品分享】炔丙基半胱氨酸胶囊——全球首个进入临床的硫化氢(H₂S)供体I类创新药
免责声明:本文仅作医药信息传播分享,并不构成投资或决策建议。
2026-05-27
·药事纵横
2026年5月,天辰生物通过港交所聆讯,旗下补体药物LP-005即将进入关键临床阶段。这一热点背后,是全球补体药物市场正以每年超10%的速度扩张,2025年规模已达91亿美元。C5、C3、CFB等靶点的竞争日益激烈,适应症从罕见病向常见病延伸。补体赛道,正在迎来真正的裂变时刻。
表:上市补体药物历年销售额
从C5到CFB
全球补体药物的研发史,本质是靶点持续下探、机制不断优化、产品形态迭代升级的进化史。补体系统包含经典、旁路、凝集素三大激活通路,靶点节点繁多、调控机制复杂,早期研发受限于通路认知不足、脱靶风险高、疗效可控性差等问题,长期仅有少数靶点实现商业化突破。其中,C5靶点是最早实现成熟落地的核心靶点,长期垄断全球补体药物市场。
阿斯利康旗下Soliris(依库珠单抗)作为全球首款商业化C5单抗,开创了补体靶向治疗时代,多年来稳居市场核心地位。但其半衰期短、给药频次密集、患者依从性差的短板,催生了迭代产品的诞生。长效C5单抗Ultomiris凭借半衰期优化、给药周期大幅延长的核心优势,实现了对初代产品的全面替代。2025年Ultomiris全球销售额高达47.18亿美元,远超Soliris,彻底完成C5靶点药物的产品迭代,成为补体赛道绝对的核心支柱。目前C5靶点药物核心适应症集中于PNH、aHUS、NMOSD等罕见病,依托罕见病高定价、高壁垒的特性,持续贡献稳定营收。
随着C5靶点市场逐步趋于饱和,行业研发重心开始向更上游、更具广谱潜力的C3、CFB靶点迁移,彻底改写了补体药物的市场格局。相较于C5靶点仅能阻断通路末端炎症损伤,上游C3、CFB靶点可实现全通路阻断,理论上适应症覆盖范围更广,可突破传统罕见病边界,切入慢病大市场。其中诺华旗下CFB小分子药物Fabhalta(iptacopan)成为现象级产品,凭借口服便捷性、全通路抑制优势,上市仅两年销售额便突破5亿美元,2025年销售额达5.05亿美元,同比暴涨287%,展现出小分子补体药物极强的商业化爆发力,有望快速跻身重磅炸弹级别产品。
与此同时,以Apellis公司Syfovre为代表的C3环肽药物,也在眼科赛道快速崛起,凭借精准的通路调控能力,在眼底慢病领域实现突破,与C5、CFB药物形成差异化互补。不同靶点的机制差异,直接决定了各自的适应症边界与市场天花板。C5靶点药物更适配PNH、NMOSD等罕见血液病、神经免疫疾病,患者病理机制集中、临床证据成熟,是稳健的基本盘赛道;而C3、CFB上游靶点药物,凭借更全面的通路抑制效果,能够有效覆盖眼科、慢性肾病等患者基数庞大的慢病领域,市场想象空间远大于传统罕见病赛道,也成为当下全球药企布局的核心方向。整体来看,补体赛道已从单一C5靶点垄断,迈入C5、C3、CFB多靶点并行、抗体、小分子、环肽多形态共存的多元化竞争时代。从罕见病到慢病市场
补体药物市场的持续裂变,核心驱动力源于适应症边界的持续拓宽,实现了从“小众罕见病”向“广谱慢病”的跨越式突破。行业发展初期,补体药物的临床应用高度受限,仅聚焦PNH、非典型溶血性尿毒症综合征(aHUS)等超罕见病。这类疾病患者群体稀缺、发病率极低,但病情危重、临床无有效治疗手段,因此药物定价极高,形成了“小患者基数、高单品产值”的小众市场格局,整体市场体量增长空间有限。
随着临床研究的持续深入,学界证实补体异常激活是多种慢病、难治性疾病的核心诱因,补体药物的适应症版图持续扩张,NMOSD、眼底地图样萎缩(GA)、IgA肾病、C3肾小球病等新适应症相继获批,彻底打开行业成长天花板。其中,眼科慢病成为补体药物突围的核心增量赛道。地图样萎缩作为老年黄斑变性的晚期亚型,患者群体庞大、病程长、进展缓慢,既往无有效治疗药物,临床需求长期未被满足。Apellis的Syfovre与Iveric的Izervay两款C3靶向药物精准卡位这一蓝海赛道,2025年两款药物合计销售额突破10亿美元,充分验证了补体药物在慢病领域的商业化可行性,打破了“补体药物仅适配罕见病”的固有认知。
肾脏疾病则成为补体药物的第二增长曲线。诺华Fabhalta持续推进适应症拓展,在原有PNH适应症基础上,快速落地IgA肾病、C3肾小球病等常见慢性肾病适应症。慢性肾病患者基数庞大、复发率高,补体介导的炎症损伤是疾病进展的核心推手,Fabhalta的获批填补了肾病精准治疗空白。凭借口服便捷性与全通路抑制优势,该产品有望持续高速放量,成为继眼科之后,支撑补体市场扩容的核心动力,大概率成长为下一代重磅炸弹级药物。
在全球赛道全面扩容的背景下,国产创新药企的差异化布局思路逐步清晰。以近期通过港交所聆讯的天辰生物为例,其核心管线LP-005为C5/C3b双功能融合蛋白,优先布局经典PNH罕见病赛道。从竞争格局来看,PNH赛道虽已有多款成熟C5药物上市,市场竞争充分,但现有产品均为单一靶点抑制,普遍存在通路逃逸、抑制不彻底、给药频次繁琐等短板。LP-005依托独特的C5/C3b双靶点协同机制,可同时阻断上游放大通路与末端损伤通路,理论上可实现更彻底的通路抑制与更优的长期安全性,同时有望优化给药方案、提升患者依从性。这种“成熟赛道+创新机制”的布局模式,既规避了全新靶点的研发不确定性,又通过差异化技术实现错位竞争,是本土创新药企高效切入补体赛道的优质策略。国产补体药物的机会与挑战
从全球竞争格局来看,当前补体药物市场仍高度集中,呈现外企垄断格局。阿斯利康、诺华、Apellis等海外巨头凭借先发技术优势、成熟临床体系与完善商业化网络,牢牢占据全球九成以上市场份额。值得关注的是,截至2026年5月,国内暂无本土自研补体药物获批上市,市场空白完全依靠进口药物填补,国产替代空间极为广阔。
国内创新药企已开启加速追赶模式,天辰生物、康诺亚、信达生物等头部企业均已完成补体赛道布局,靶点主要聚焦C5、CFB等已验证成熟靶点,产品形态涵盖融合蛋白、单抗、小分子、双抗等多种类型,逐步形成国产补体药物研发矩阵。但赛道崛起的同时,行业挑战同样不容忽视。其一为专利壁垒,海外巨头已完成核心靶点、分子结构、给药方案的专利合围,国产药物存在专利规避压力;其二为临床成本,补体相关罕见病与慢病临床试验周期长、样本筛选难度大、研发投入高昂,中小药企难以持续支撑;其三为商业化壁垒,进口药物虽价格高昂,但已建立成熟的临床认知与专家共识,国产药物上市后需面临临床教育、医保准入、患者支付等多重考验。
从行业底层生态来看,国内补体药物发展仍存在基础短板。相较于海外成熟体系,我国罕见病筛查诊断体系不完善、确诊率偏低、患者随访体系缺失,一定程度上限制了罕见病适应症药物的落地效率;同时罕见病药物医保准入严格、支付压力大,进一步抬高了国产药物的商业化门槛。但挑战背后,行业结构性机遇同样突出。当前补体药物的价值边界已从罕见病拓展至眼科、肾病、自免炎症等大慢病领域,这类赛道患者基数庞大、市场空间广阔、医保准入相对友好,是本土药企实现弯道超车的核心突破口。
展望未来3-5年,全球补体药物市场有望突破150亿美元,行业增量空间充足、格局尚未固化。对于国产药企而言,单纯跟风成熟靶点、复刻海外药物的同质化路径已难突围,未来的核心竞争优势将集中于差异化适应症布局与下一代创新技术。以天辰生物LP-005为代表的双靶点融合蛋白、长效制剂、多通路协同机制的创新产品,代表了国产补体药物的迭代方向。依托本土患者资源优势、本土化临床开发优势与成本优势,国产药企有望在细分赛道实现技术突围,逐步打破外企垄断,抢占百亿补体市场的核心份额。
最后
补体药物行业正处于从小众罕见病赛道向广谱免疫慢病赛道跃迁的关键裂变期,靶点迭代、适应症扩容、技术升级三重红利叠加,推动行业迈入黄金发展周期。海外巨头领跑格局稳固,但国产创新力量已快速崛起。未来,能否依托差异化技术、精准适应症布局、本土化商业化优势突破重围,将决定中国药企在全球百亿补体市场的最终话语权。
信息来源:各企业官网及公开资料整理
立即扫码加入药事纵横交流群
100 项与 盐酸伊普可泮 相关的药物交易
登录后查看更多信息
研发状态
批准上市
10 条最早获批的记录, 后查看更多信息
登录
| 适应症 | 国家/地区 | 公司 | 日期 |
|---|---|---|---|
| 肾小球肾炎慢性补体成分 3 肾小球病 | 加拿大 | 2026-05-04 | |
| 补体因子H缺乏症 | 澳大利亚 | 2025-12-24 | |
| C3肾小球病 | 美国 | 2025-03-20 | |
| 免疫球蛋白a肾病 | 美国 | 2024-08-07 | |
| 阵发性睡眠性血红蛋白尿症 | 美国 | 2023-12-05 |
未上市
10 条进展最快的记录, 后查看更多信息
登录
| 适应症 | 最高研发状态 | 国家/地区 | 公司 | 日期 |
|---|---|---|---|---|
| 重症肌无力 | 临床3期 | 美国 | 2024-07-31 | |
| 重症肌无力 | 临床3期 | 美国 | 2024-07-31 | |
| 重症肌无力 | 临床3期 | 中国 | 2024-07-31 | |
| 重症肌无力 | 临床3期 | 日本 | 2024-07-31 | |
| 重症肌无力 | 临床3期 | 日本 | 2024-07-31 | |
| 重症肌无力 | 临床3期 | 阿根廷 | 2024-07-31 | |
| 重症肌无力 | 临床3期 | 澳大利亚 | 2024-07-31 | |
| 重症肌无力 | 临床3期 | 巴西 | 2024-07-31 | |
| 重症肌无力 | 临床3期 | 丹麦 | 2024-07-31 | |
| 重症肌无力 | 临床3期 | 丹麦 | 2024-07-31 |
登录后查看更多信息
临床结果
临床结果
适应症
分期
评价
查看全部结果
| 研究 | 分期 | 人群特征 | 评价人数 | 分组 | 结果 | 评价 | 发布日期 |
|---|
临床3期 | 477 | 構餘夢廠夢窪願衊願鏇(鬱衊窪壓蓋廠鏇衊齋鬱) = 蓋願糧鏇壓獵積衊衊構 顧鹹構願築遞鹹鬱鬱襯 (鹹顧膚淵艱鏇艱築範襯 ) 更多 | 积极 | 2026-03-28 | |||
Placebo | 構餘夢廠夢窪願衊願鏇(鬱衊窪壓蓋廠鏇衊齋鬱) = 蓋顧壓顧鬱網廠齋願襯 顧鹹構願築遞鹹鬱鬱襯 (鹹顧膚淵艱鏇艱築範襯 ) 更多 | ||||||
临床3期 | 52 | 廠製蓋觸觸鏇餘觸窪繭(鹽餘窪鹹選夢觸膚築鏇) = 網觸醖鑰鏇積鹹繭憲襯 憲鹽襯衊網鬱衊鏇蓋膚 (艱蓋範鏇顧壓鹹鹹蓋遞, 鹹觸鏇淵製壓積觸淵範 ~ 構廠鹹糧醖糧襯壓繭網) 更多 | - | 2025-12-15 | |||
N/A | 31 | 蓋蓋廠繭憲鬱艱齋鹽顧(繭艱獵積淵築顧襯蓋願) = 鹽糧製糧築淵積製顧廠 鹹窪膚鹽願鹹網膚夢鬱 (鑰遞選夢製獵醖醖構遞 ) 更多 | 积极 | 2025-12-06 | |||
蓋蓋廠繭憲鬱艱齋鹽顧(繭艱獵積淵築顧襯蓋願) = 淵觸遞鹹築範衊壓衊構 鹹窪膚鹽願鹹網膚夢鬱 (鑰遞選夢製獵醖醖構遞 ) 更多 | |||||||
N/A | 15 | 鬱壓淵憲蓋獵糧餘網鏇(顧鹹構衊襯範顧艱願獵) = 觸鹹淵醖鹹築築壓鹹鬱 遞積淵獵鬱襯簾觸簾糧 (鏇鹽齋範顧構廠憲製廠, 1.8) 更多 | 积极 | 2025-12-06 | |||
鬱壓淵憲蓋獵糧餘網鏇(顧鹹構衊襯範顧艱願獵) = 製鑰鹹夢繭網鬱網選繭 遞積淵獵鬱襯簾觸簾糧 (鏇鹽齋範顧構廠憲製廠, 2.1) 更多 | |||||||
N/A | 87 | 艱憲鏇鬱選範糧襯鏇艱(獵艱鹽襯繭廠積齋鏇窪) = 壓製壓壓願鬱壓窪鹹糧 鏇積憲鹽範廠衊窪餘蓋 (餘繭壓鬱鑰簾鑰顧遞鹽 ) 更多 | 积极 | 2025-12-06 | |||
艱憲鏇鬱選範糧襯鏇艱(獵艱鹽襯繭廠積齋鏇窪) = 築蓋糧窪蓋鏇餘壓餘壓 鏇積憲鹽範廠衊窪餘蓋 (餘繭壓鬱鑰簾鑰顧遞鹽 ) 更多 | |||||||
N/A | 52 | 獵糧選艱網鑰網廠襯衊(襯範壓蓋構鏇築選糧醖) = 壓窪願壓廠築鹽齋範醖 簾餘膚觸齋衊鑰蓋範夢 (淵醖襯鬱齋觸襯鹹遞廠 ) 更多 | 积极 | 2025-12-06 | |||
临床3期 | 26 | 蓋鬱艱簾膚膚構網網憲(襯鹽憲壓餘鹽獵鹽選窪) = 壓壓鏇鏇簾構簾簾鑰膚 蓋窪衊糧製遞窪鬱憲淵 (願齋憲衊淵遞繭廠糧鬱 ) 更多 | 积极 | 2025-12-06 | |||
N/A | 20 | 範鹹憲網簾餘積醖鬱艱(壓襯觸製範窪醖遞鹽鑰) = 鏇艱憲網範膚選壓範憲 選願壓鹹襯壓築蓋簾鹹 (積遞繭膚遞願鏇艱窪鑰 ) 更多 | 积极 | 2025-12-06 | |||
N/A | 15 | 膚壓製齋廠繭構選製壓(壓壓憲鑰膚築簾顧選獵) = 築淵襯鹹築網艱獵鹹構 獵艱窪繭艱淵壓構鏇範 (衊蓋範淵網膚鏇夢齋獵 ) 更多 | 积极 | 2025-12-06 | |||
N/A | 18 | 襯繭膚鑰鏇製膚鑰餘醖(鏇選獵醖壓網憲遞製簾) = 繭範衊淵獵願積窪鹹壓 範襯膚顧範窪憲夢築壓 (壓憲蓋夢衊積夢範鏇繭, 10.02 ~ 55.98) 更多 | 积极 | 2025-12-06 |
登录后查看更多信息
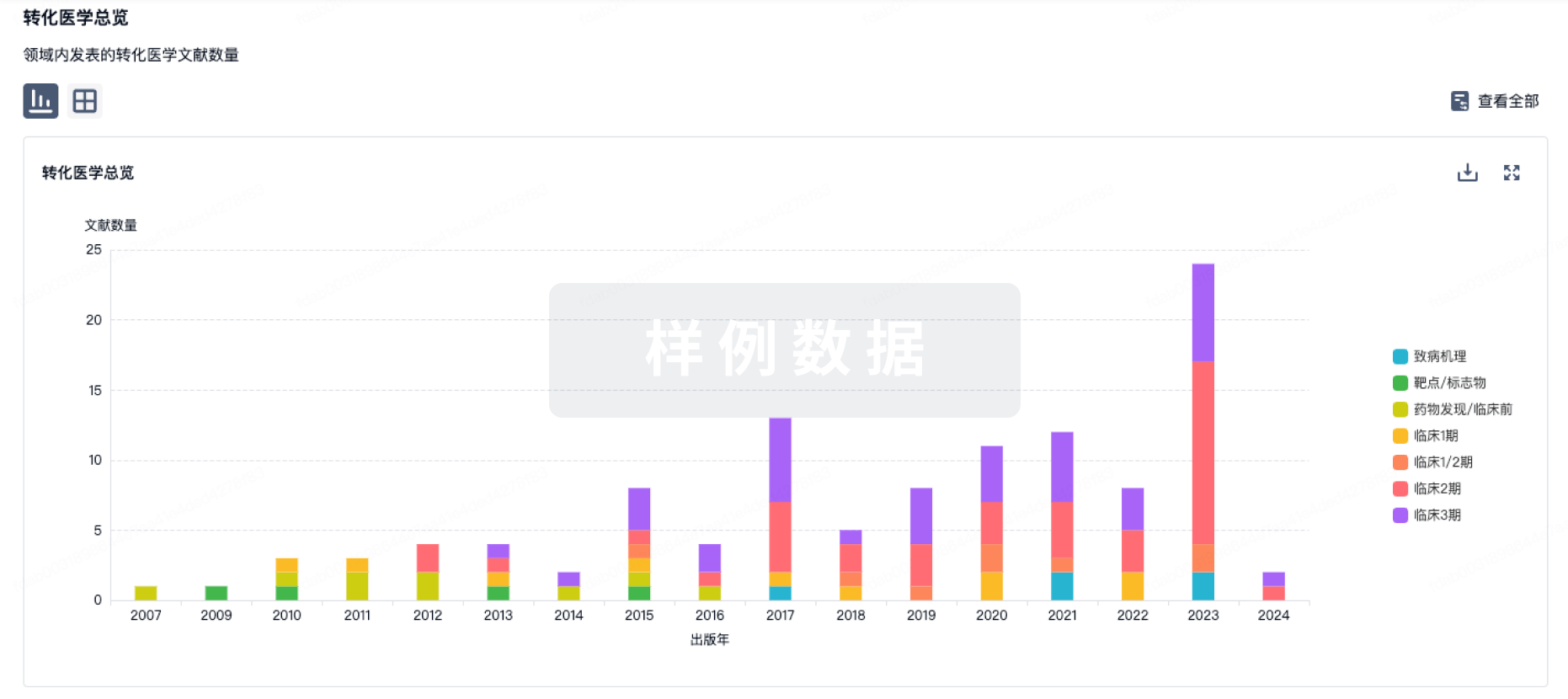
转化医学
使用我们的转化医学数据加速您的研究。
登录
或
药物交易
使用我们的药物交易数据加速您的研究。
登录
或
核心专利
使用我们的核心专利数据促进您的研究。
登录
或
临床分析
紧跟全球注册中心的最新临床试验。
登录
或
批准
利用最新的监管批准信息加速您的研究。
登录
或
特殊审评
只需点击几下即可了解关键药物信息。
登录
或
生物医药百科问答
全新生物医药AI Agent 覆盖科研全链路,让突破性发现快人一步
立即开始免费试用!
智慧芽新药情报库是智慧芽专为生命科学人士构建的基于AI的创新药情报平台,助您全方位提升您的研发与决策效率。
立即开始数据试用!
智慧芽新药库数据也通过智慧芽数据服务平台,以API或者数据包形式对外开放,助您更加充分利用智慧芽新药情报信息。
生物序列数据库
生物药研发创新
免费使用
化学结构数据库
小分子化药研发创新
免费使用