预约演示
更新于:2026-03-07

The Children's Oncology Group Foundation, Inc.
更新于:2026-03-07
概览
标签
肿瘤
血液及淋巴系统疾病
其他疾病
小分子化药
益生菌
单克隆抗体
疾病领域得分
一眼洞穿机构专注的疾病领域
暂无数据
技术平台
公司药物应用最多的技术
暂无数据
靶点
公司最常开发的靶点
暂无数据
| 排名前五的药物类型 | 数量 |
|---|---|
| 小分子化药 | 8 |
| 双特异性T细胞结合器 | 1 |
| 单克隆抗体 | 1 |
| 益生菌 | 1 |
| T细胞疗法 | 1 |
关联
12
项与 The Children's Oncology Group Foundation, Inc. 相关的药物作用机制 γ-secretase抑制剂 |
原研机构 |
最高研发阶段批准上市 |
首次获批国家/地区 美国 |
首次获批日期2023-11-27 |
作用机制 ACADS inhibitors [+1] |
非在研适应症 |
最高研发阶段批准上市 |
首次获批国家/地区 美国 |
首次获批日期2019-07-03 |
靶点 |
作用机制 GD2抑制剂 [+2] |
最高研发阶段批准上市 |
首次获批国家/地区 美国 |
首次获批日期2015-03-10 |
471
项与 The Children's Oncology Group Foundation, Inc. 相关的临床试验NCT07022678
A Randomized Double-Blinded Trial of Xylitol Dental Wipes for the Prophylaxis of Bloodstream Infections From Oral Organisms in Pediatric Patients With Acute Myeloid Leukemia
This phase III trial compares the effect of xylitol dental wipes to dental wipes without xylitol for the reduction of bloodstream infection in children with acute myeloid leukemia (AML). Xylitol is a naturally occurring sugar compound found in fruits and vegetables. Xylitol has been shown to limit the growth of bacteria in the mouth, and to reduce cavities, plaque on the teeth, and inflammation of the gums. Treatment for AML includes chemotherapy. Patients receiving chemotherapy for AML have a risk of developing bloodstream infections. Bloodstream infections can make patients very sick, can contribute to delays in treatment, and can even cause death. In AML patients, bacteria or fungus (yeast) can sometimes enter the bloodstream from the mouth. Using xylitol dental wipes may help to reduce bloodstream infections in children being treated for AML.
开始日期2026-08-08 |
NCT07412002
Quality of End-of-Life Care for Children With Cancer: A COG Groupwide Observational Study
This study examines the role of access to care, patient/family interactions with the healthcare system, and stress in explaining variations in quality of end of life care. The data collected from this study may help researchers develop a model for identifying patients at risk of low quality end of life care as well as recommendations for potential future interventions.
开始日期2026-07-21 |
NCT07072585
A Phase 2/3 Randomized Trial Investigating Daratumumab on a Modified Augmented BFM (aBFM) Backbone in Newly Diagnosed T-Lymphoblastic Leukemia (T-ALL) and T-Lymphoblastic Lymphoma (T-LL)
This phase II/III trial tests the addition of daratumumab to chemotherapy for treating patients with newly-diagnosed T-ALL and T-LL. Daratumumab is in a class of medications called monoclonal antibodies. It binds to a protein called CD38, which is found on some types of immune cells and cancer cells. Daratumumab may block CD38 and help the immune system kill cancer cells. Chemotherapy drugs work in different ways to stop the growth of cancer cells, either by killing the cells, by stopping them from dividing, or by stopping them from spreading. Giving chemotherapy with daratumumab may kill more cancer cells.
开始日期2026-06-28 |
100 项与 The Children's Oncology Group Foundation, Inc. 相关的临床结果
登录后查看更多信息
0 项与 The Children's Oncology Group Foundation, Inc. 相关的专利(医药)
登录后查看更多信息
131
项与 The Children's Oncology Group Foundation, Inc. 相关的文献(医药)2023-06-01·Journal of clinical oncology : official journal of the American Society of Clinical Oncology
Long Noncoding RNA Expression Independently Predicts Outcome in Pediatric Acute Myeloid Leukemia
Article
作者: Kolb, E. Anders ; Meshinchi, Soheil ; Othus, Megan ; Triche, Timothy J. ; Hylkema, Tiffany ; Leonti, Amanda ; Pogosova-Agadjanyan, Era L. ; Stirewalt, Derek L. ; Ries, Rhonda ; Smith, Jenny L. ; Huang, Benjamin J. ; Challa, Sneha ; Wang, Yi-Cheng ; Gamis, Alan S. ; Alonzo, Todd A. ; Aplenc, Richard ; Farrar, Jason E. ; Shaw, Timothy I. ; Ma, Xiaotu
PURPOSE:
Optimized strategies for risk classification are essential to tailor therapy for patients with biologically distinctive disease. Risk classification in pediatric acute myeloid leukemia (pAML) relies on detection of translocations and gene mutations. Long noncoding RNA (lncRNA) transcripts have been shown to associate with and mediate malignant phenotypes in acute myeloid leukemia (AML) but have not been comprehensively evaluated in pAML.
METHODS:
To identify lncRNA transcripts associated with outcomes, we evaluated the annotated lncRNA landscape by transcript sequencing of 1,298 pediatric and 96 adult AML specimens. Upregulated lncRNAs identified in the pAML training set were used to establish a regularized Cox regression model of event-free survival (EFS), yielding a 37 lncRNA signature (lncScore). Discretized lncScores were correlated with initial and postinduction treatment outcomes using Cox proportional hazards models in validation sets. Predictive model performance was compared with standard stratification methods by concordance analysis.
RESULTS:
Training set cases with positive lncScores had 5-year EFS and overall survival rates of 26.7% and 42.7%, respectively, compared with 56.9% and 76.3% with negative lncScores (hazard ratio, 2.48 and 3.16; P < .001). Pediatric validation cohorts and an adult AML group yielded comparable results in magnitude and significance. lncScore remained independently prognostic in multivariable models, including key factors used in preinduction and postinduction risk stratification. Subgroup analysis suggested that lncScores provide additional outcome information in heterogeneous subgroups currently classified as indeterminate risk. Concordance analysis showed that lncScore adds to overall classification accuracy with at least comparable predictive performance to current stratification methods that rely on multiple assays.
CONCLUSION:
Inclusion of the lncScore enhances predictive power of traditional cytogenetic and mutation-defined stratification in pAML with potential, as a single assay, to replace these complex stratification schemes with comparable predictive accuracy.
2023-04-10·Journal of clinical oncology : official journal of the American Society of Clinical Oncology
Crizotinib in Combination With Chemotherapy for Pediatric Patients With ALK+ Anaplastic Large-Cell Lymphoma: The Results of Children's Oncology Group Trial ANHL12P1
Article
作者: Barkauskas, Donald A. ; Lowe, Eric J. ; Gross, Thomas G. ; Lim, Megan S. ; Alexander, Sarah ; Reilly, Anne F. ; Bollard, Catherine M. ; Wu, Rui ; Saguilig, Lauren
PURPOSE:
Arm crizotinib (CZ) of the Children's Oncology Group trial ANHL12P1 (ClinicalTrials.gov identifier: NCT01979536 ) examined the efficacy and toxicity of adding CZ to standard chemotherapy for children with newly diagnosed, nonlocalized ALK+ CD30+ anaplastic large-cell lymphoma (ALCL).
PATIENTS AND METHODS:
Between 2013 and 2019, 66 enrolled children received CZ with chemotherapy. Patients received a 5-day prophase followed by six chemotherapy cycles at 21-day intervals with CZ administered twice daily during each 21-day cycle. The study was temporarily closed for two periods (total 12 months) to evaluate toxicity, during which CZ was discontinued. Measurements of NPM-ALK fusion transcripts in peripheral blood were performed at diagnosis for minimal disseminated disease (MDD).
RESULTS:
The 2-year event-free survival (EFS) is 76.8% (95% CI, 68.5 to 88.1) and the 2-year overall survival is 95.2% (95% CI, 85.7 to 98.4). Fifteen patients relapsed and one patient died; median time to relapse was 7.4 months from diagnosis, with relapses occurring after chemotherapy was complete. The 66 patients completed 384 cycles of chemotherapy. Thirteen of the 66 patients experienced a grade 2+ thromboembolic adverse event (19.7%; 95% CI, 11.1 to 31.3). In the 25 patients who received mandated prophylactic anticoagulation, there were two thromboembolic events (8.0%; 95% CI, 0.01 to 26). Patients with negative MDD had a superior outcome, with an EFS of 85.6% (95% CI, 68.6 to 93.8); positive MDD was associated with a lower EFS of 58.1% (95% CI, 33.4 to 76.4).
CONCLUSION:
Arm CZ of ANHL12P1 demonstrated that the addition of CZ to standard treatment prevented relapses during therapy for children with ALCL, MDD predicted EFS, and the addition of CZ resulted in unexpected thromboembolic events. Overall survival and EFS rates are consistent with the highest reported outcomes for children with ALCL.
2022-12-07·British journal of cancer
Adverse prognostic impact of the loss of STAG2 protein expression in patients with newly diagnosed localised Ewing sarcoma: A report from the Children’s Oncology Group
Article
作者: DuBois, Steven G ; Crompton, Brian D ; Krailo, Mark D ; Thorner, Aaron R ; Hall, David ; Janeway, Katherine A ; Barkauskas, Donald A ; Stegmaier, Kimberly ; Nag, Anwesha ; Shulman, David S ; Lessnick, Stephen L ; Chen, Sonja ; Church, Alanna J
Abstract:
Background:
Ewing sarcoma (EWS) is an aggressive sarcoma with no validated molecular biomarkers. We aimed to determine the frequency of STAG2 protein loss by immunohistochemistry (IHC) and whether loss of expression is associated with outcome.
Methods:
We performed a retrospective cohort study of patients with EWS enrolled to Children’s Oncology Group studies. We obtained unstained slides from 235 patients and DNA for sequencing from 75 patients. STAG2 expression was tested for association with clinical features and survival was estimated using Kaplan–Meier methods with log-rank tests.
Results:
In total, 155 cases passed quality control for STAG2 IHC. STAG2 expression in 20/155 cases could not be categorised with the limited available tissue, leaving 135 patients with definitive STAG2 IHC. In localised and metastatic disease, STAG2 was lost in 29/108 and 6/27 cases, respectively. Among patients with IHC and sequencing, 0/17 STAG2 expressing cases had STAG2 mutations, and 2/7 cases with STAG2 loss had STAG2 mutations. Among patients with localised disease, 5-year event-free survival was 54% (95% CI 34–70%) and 75% (95% CI 63–84%) for patients with STAG2 loss vs. expression (P = 0.0034).
Conclusion:
STAG2 loss of expression is identified in a population of patients without identifiable STAG2 mutations and carries a poor prognosis.
36
项与 The Children's Oncology Group Foundation, Inc. 相关的新闻(医药)2026-02-04
近日,由德国柏林Charité医学院的Hedwig E. Deubzer和Angelika Eggert牵头,来自德国、英国、法国、瑞士、荷兰、爱尔兰和西班牙的二十多位欧洲专家们代表SIOPEN共同撰写的“高危神经母细胞瘤首次复发治疗策略”,于近日发表在 European Journal of Cancer,我们一起来了解下。
https://doi.org/10.1016/j.ejca.2026.116254
摘要
尽管接受了强化的多模式综合治疗,仍有超过 50% 的高危神经母细胞瘤(HRNB)患者发生复发。多数复发发生在确诊后 2 年内,复发后的 4 年总体生存率约为 20%,但在部分患者中仍可实现长期生存。因此,当前观点认为,复发时应常规进行肿瘤活检并开展深入的分子特征分析,以确认肿瘤仍为活动性神经母细胞瘤,并为基于生物标志物的靶向治疗或免疫治疗寻找潜在治疗靶点,这应逐步成为标准诊疗流程。目前复发 HRNB 的最佳治疗方案尚无明确共识,主要原因在于缺乏采用统一策略、覆盖复发治疗全部阶段(再诱导、巩固和维持治疗)的“伞式”临床试验。因此,专家一致认为应优先推荐患者进入临床试验(如 BEACON2 研究)。现有证据支持,在复发后的再诱导阶段,首选以喜树碱类为基础的化疗方案,联合靶向 GD2 或 VEGF 的单克隆抗体治疗;对于存在 ALK 异常的患者,可考虑联合 ALK 抑制剂。对于 MYCN 扩增型疾病,RIST 方案被认为是一个具有前景的首选再诱导方案。在对再诱导治疗获得客观缓解后,作为巩固治疗,GD2 靶向免疫治疗或利用免疫系统的细胞治疗策略(如半相合造血干细胞移植、CAR-T 细胞治疗)具有较高的研究和应用价值。长期维持治疗则需要具备门诊可实施、毒性低且耐受性良好的特点,以适应复发 HRNB 患者的整体状况。为实现最佳治疗效果,新的维持治疗方案仍需在随机对照临床试验中加以验证。对于对上述治疗反应不充分的患者,目前较为有前景的挽救治疗选择包括多种化疗联合方案,如拓扑替康/长春新碱/阿霉素(TVD)、拓扑替康/环磷酰胺/依托泊苷(TCE)、异环磷酰胺/卡铂/依托泊苷(ICE)或拓扑替康/环磷酰胺(TopoCy),以及¹³¹I-mIBG治疗。在这一治疗阶段,早期临床试验同样是可以考虑的重要选择。
目录
1. 前言
2. 复发的诊断与疗效反应的界定
3. 再诱导治疗策略
3.1. 既有化疗联合方案
3.1.1. 拓扑替康联合方案
3.1.2. 伊立替康联合方案
3.1.3. ICE 方案
3.2 化疗-免疫治疗
3.2.1 伊立替康和替莫唑胺联合dinutuximab 及 GM-CSF
3.2.2 伊立替康和替莫唑胺联合dinutuximab beta
3.2.3 拓扑替康和替莫唑胺联合dinutuximab beta
3.2.4 GPOH 的 N5/N6 化疗联合 dinutuximab beta
3.2.5 伊立替康、替莫唑胺和naxitamab 联合 GM-CSF
3.2.6 其他化疗-免疫治疗联合方案
3.3 分子靶向治疗联合化疗骨架
3.4 结论:再诱导治疗策略
4. 巩固治疗策略
4.1 单倍体干细胞移植联合dinutuximab beta及低剂量白细胞介素-2
4.2 Dinutuximab Beta长期输注
4.3 自体 CAR-T 细胞
4.4 巩固治疗的新策略
4.4.1 异基因 CAR T 细胞
4.4.2 GD2 靶向CAR-NKT 细胞
4.4.3 其他免疫治疗策略
4.5 结论:巩固期策略
5. 维持治疗
6. 其他治疗方式
6.1. 手术和放疗
6.2. 诊疗一体化放射性核素治疗
7. 特殊挑战:中枢神经系统复发
8. 结论
1
前言
尽管接受了强化的多模式综合治疗,仍有超过50%的高危神经母细胞瘤(HRNB)患者发生复发。多数复发发生在确诊后2年内[1],复发后的4年总体生存率(OS)约为20%[2],中位无进展生存期(PFS)为6.4个月[3]。然而,在一部分患者中,首次HRNB复发后仍可实现长期生存。因此,首次复发的诊断通常不应在当时即被视为姑息治疗阶段。
疾病的高度异质性、治疗耐药性、器官毒性累积(包括骨髓储备不足)以及生活质量等因素,使复发HRNB的治疗极具挑战性。由于缺乏设计完善的随机对照临床试验[4],以及采用统一策略、覆盖复发治疗全部阶段(再诱导、巩固、维持治疗)的“伞式”临床试验,目前尚无明确的最优治疗共识。既往研究在入组标准、主要疗效终点以及未充分考虑的偏倚因素方面存在高度异质性[4],使不同复发治疗策略之间的疗效评估和比较变得极其困难。历史上,复发试验多以临床反应作为入组依据,从而形成了高度异质的患者群体,包括:(1)一线诱导治疗期间即出现疾病进展的患者;(2)一线诱导治疗后转移灶反应不足的难治性疾病患者(约占 20%);(3)首次 HRNB 复发患者;(4)初诊为局限期疾病、随后发生首次转移性复发的患者;以及(5)第二次或多次HRNB复发患者。目前学界普遍认为,这些亚群在生物学本质上并不相同,其对应的治疗反应率和生存时间亦存在显著差异。
宽泛的入组标准会产生多方面的偏倚:
首先,复发性疾病与难治性疾病在治疗反应上存在显著差异[5,6]。难治性疾病患者较少获得化疗的客观缓解,但其无进展时间更长、总体生存率反而更高[3,4]。
其次,复发疾病的分布模式和累及范围构成第二个偏倚来源。与单纯局部复发的患者相比,存在远处转移或同时累及局部和远处的患者,往往具有更高比例的不良临床和生物学特征,且生存期更短[7]。此外,当骨髓检查或¹²³I-间碘苄胍(mIBG)显像能够检测到病灶时,其客观缓解率往往高于仅依赖磁共振成像(MRI)或计算机断层扫描(CT)进行评估的情况[8–10]。寡转移与广泛播散性疾病之间同样存在不同的治疗反应率。
第三个偏倚来源是复发时间。首次HRNB复发距确诊的中位时间为18–19个月[11,12]。后续复发的时间间隔逐渐缩短(第二次复发8.7个月,第三次复发3.8个月),这可能反映了残存神经母细胞瘤细胞持续获得化疗耐药性的过程。首次复发时间与后续生存之间的关系较为复杂[10],但总体而言,越接近初诊时发生的复发通常预示着更短的生存时间[13]。在国际神经母细胞瘤分期系统(INSS)4期且存在MYCN扩增的患者中,早期复发与显著不良预后明确相关[10]。
第四个偏倚来源来自患者年龄及肿瘤的分子特征。年龄较大的患者预后更差[14];而肿瘤存在MYCN扩增[15]、ALK激活性改变[16]或ATRX突变[17]时,复发后的生存期往往更短,且差异显著。
第五个偏倚来源是既往治疗和后续治疗策略的差异。在缺乏统一的复发HRNB伞式治疗方案、且多为非随机II期疗效研究的背景下,这一因素尤难控制。并非所有儿童肿瘤中心在HRNB一线治疗中均采用大剂量化疗联合自体造血干细胞救援或免疫治疗,不同的一线治疗策略可能影响复发后的治疗反应。此外,不同复发研究在治疗设计上也存在差异:部分研究持续治疗直至疾病进展,另一些则在预设疗程数内评估疗效,随后给予不同的巩固治疗。后续治疗既未标准化,且往往缺乏系统记录,使得以生存作为直接疗效比较终点变得困难;同时,由于后续治疗策略不一致,也无法将疾病进展时间作为可靠终点。目前,治疗反应仍是唯一相对可行的结局指标,但其并不必然等同于生存获益。
总体而言,必须充分认识到现有临床试验结果之间缺乏可比性,其结论亦难以直接外推至个体患者[4,10]。尽管已有研究致力于明确复发HRNB中与生存相关的临床和生物学预测因素[2,13,18,19],但迄今仍未建立经过验证的预后分层体系。目前尚无法界定一个明确的长期生存获益亚群,但所提出的治疗策略仍被视为首次复发时的默认方案。该策略是否能够在长期实现治愈,仍需对个体患者进行更长时间的随访才能确定。在某些特定临床情形下,如疾病进展极为迅速、患者整体状况严重受损(例如Lansky体能评分较低),或对初始挽救治疗反应不佳时,才有必要重新评估这一治疗取向。
本文所述内容为SIOPEN专家在系统回顾现有文献并充分讨论基础上形成的专家共识。
首次复发并不等同于必然无治愈可能,确实存在一个亚群可以获得长期生存。因此在首次复发时,原则上不应直接进入纯姑息治疗路径,而应仍以“潜在治愈”为目标进行积极评估和治疗。
复发HRNB的治疗如此困难,并不只是来源于肿瘤本身侵袭性强,而是多重因素叠加。
当前复发HRNB临床研究没法相互比较,不同研究间存在巨大差异导致系统性偏倚。
目前“反应率”几乎成为唯一可用的终点指标,但它并不等价于生存获益。至今仍没有一个经过验证的、可指导临床决策的复发分层体系。即便已经投入大量精力去寻找复发 HRNB 的预后因子,但仍然很难判断在首次复发时哪一类患儿真正有长期治愈希望。
本共识是SIOPEN专家们在现有证据有限情况下形成的,并不是标准答案。
2
复发的诊断与疗效反应的界定
由于¹²³I-间碘苄胍(mIBG)显像具有较高的诊断敏感性和特异性[20,21],且过去基于活检结果实施治愈性治疗的前景有限,历史上在神经母细胞瘤复发时,对复发灶和/或转移灶进行活检并不常见。然而,近年来的研究表明,肿瘤在初诊与复发之间会发生显著演化[22–24],复发肿瘤中可干预的致病突变谱明显扩大[22,24],同一患者体内还存在显著的时空突变异质性[25–27],并且近期还发现了转录调控网络的可塑性[28,29]。这些发现共同构成了强有力的证据,表明在复发时开展分子特征分析将有助于更合理地指导治疗决策。因此,强烈推荐在复发时进行肿瘤活检并开展深入的分子层面表征,以确认存在具有活性的神经母细胞瘤病灶,并识别可用于生物标志物驱动的靶向治疗或免疫治疗的潜在靶点。
在复发评估中,应常规从不同部位评估骨髓受累情况,包括骨髓抽吸液的细胞学检查和GD2免疫细胞学检测,以及骨髓活检标本的免疫组织化学分析。近年来,单细胞技术的发展为肿瘤分子特征的精细化解析提供了新的层级。与此同时,快速发展的液体活检技术为未来提供了微创手段,可通过检测循环游离肿瘤DNA和RNA来进行分子谱分析[30–35],从而实现对肿瘤进化、耐药机制以及治疗反应相关生物标志物的更精准和动态的纵向监测。
为科学、客观地评估治疗反应,影像学检查应尽量在预先设定的时间点进行(例如在完成2个再诱导治疗周期后进行首次评估),检查手段应包括¹²³I-mIBG显像,或针对mIBG非亲和性病灶采用 FDG-PET-CT/MRI,同时联合磁共振成像(原发肿瘤部位 ± 全身及脑部),或至少对所有肿瘤累及部位进行CT检查。复发后治疗反应的评估应采用针对复发神经母细胞瘤患者的统一疗效评价标准[36],该标准是在原发病灶的国际神经母细胞瘤疗效反应标准基础上加以修订而成[37]。这些统一的疗效评价体系有助于在国际多中心临床试验中获得可比的数据,并加快有效治疗策略在复发高危神经母细胞瘤中的识别和推广[38]。
3
再诱导治疗策略
再诱导治疗的目标是实现第二次完全缓解或部分缓解。历史上,针对复发/难治性高危神经母细胞瘤的治疗策略主要是在既有方案基础上加入细胞毒性化疗药物或系统性放射性药物¹³¹I-mIBG。对SIOPEN成员国开展的一项问卷调查显示,在首次HRNB复发时,各中心所采用的化疗及其他治疗方案存在显著异质性。患者往往被纳入随机II期BEACON试验(NCT02308527)或RIST-rNB-2011试验(NCT01467986)。此外,¹³¹I-mIBG联合)治疗以及多达8种不同的细胞毒化疗联合方案也被广泛使用,而这些方案部分仅基于有限且相对较早的临床试验证据。部分患者还被纳入不同的早期临床试验(包括基于或不基于生物标志物的研究),或接受3药联合化疗-免疫治疗方案,或单药治疗,如ALK抑制剂(基于生物标志物)或替莫唑胺(非生物标志物)。既往已有多篇综述系统总结了不同化疗策略在HRNB复发治疗中的理论依据及临床数据[4,10,38]。然而,如第1节所述,由于入组标准以及既往和后续治疗的高度异质性,目前尚无法明确界定哪一种再诱导治疗策略最为有效[4]。
3.1. 既有化疗联合方案
喜树碱类药物拓扑替康和伊立替康通常构成细胞毒化疗的基础骨架[10]。喜树碱类通过靶向拓扑异构酶I,使其稳定于DNA结合状态,在DNA复制过程中诱导双链断裂,最终导致细胞凋亡[39]。这一作用机制不同于一线治疗中常用的化疗药物,因此在复发治疗中具有独特优势。拓扑替康和伊立替康均在I期临床试验中显示出单药活性[40–42],但随后II期研究的疗效并不理想。拓扑替康单药治疗神经母细胞瘤的总体缓解率(ORR,包括完全缓解、非常好的部分缓解和部分缓解)仅为 0–10%[43–46];伊立替康单药的ORR亦仅为 0–14%[47–49]。一项联合应用拓扑替康和伊立替康的I期试验显示毒性不可接受[50],从而阻止了该方案的进一步开发。
3.1.1. 拓扑替康联合方案
研究最为充分的联合方案之一是拓扑替康联合烷化剂环磷酰胺(TopoCy)[51]。在临床前研究中,该组合显示出协同细胞毒作用[52,53],部分机制可能与环磷酰胺上调拓扑异构酶 I 表达有关。回顾性单中心研究[51]以及I、II期临床试验均证实,即便在重度预处理患者中,该方案亦具有良好耐受性,主要毒性为可逆性骨髓抑制[52–54]。最初的II期研究采用环磷酰胺250 mg/m²/天、拓扑替康0.75 mg/m²/天,连续5天,每21天一个周期,在13例复发/难治HRNB患者中取得46%的 ORR[53]。随后,该方案在大型随机COG 9462试验中用于复发/难治HRNB[55],并与拓扑替康单药(2 mg/m²/天,5天,每 21天)进行比较。TopoCy的ORR为32%,高于拓扑替康单药的19%,但两组在总体生存率和毒性方面无显著差异[55]。
高剂量环磷酰胺(4200 mg/m²/疗程)联合拓扑替康(2 mg/m²/天,4天)及长春新碱(2 mg/m²)(HD-CTV方案)在难治性HRNB患者中取得19% 的ORR,在首次复发 HRNB 患者中ORR 达52%[6]。对于试验入组时即存在疾病进展或成人难治性患者,反应率较低[6]。TopoCy联合拓扑异构酶II抑制剂依托泊苷(TCE)在 31 例复发 HRNB 患者中实现了61%的ORR[56],而拓扑替康联合依托泊苷在36例复发患者中的 ORR 为 47%[57]。
一项欧洲 ITCC II 期试验评估了拓扑替康联合替莫唑胺(TOTEM)在复发/难治性神经母细胞瘤及其他儿童实体瘤中的疗效,在38例复发/难治 HRNB 患者中ORR为 21%[58]。
TVD是另一种成熟的含拓扑替康方案,由拓扑替康(1.5 mg/m²/天,5天)联合48小时持续输注的阿霉素(45 mg/m²)和长春新碱(2 mg/m²)组成,每21–28 天重复一次。该方案在25例复发/难治HRNB患者的II期研究中取得64%的 ORR,其中包括4例完全缓解[5]。欧洲HR-NBL1/SIOPEN研究将TVD作为在rapid COJEC诱导治疗后未达到至少部分转移灶缓解患者的挽救治疗方案[59]。
3.1.2. 伊立替康联合方案
伊立替康通常采用延长给药方案,以最大限度覆盖肿瘤细胞处于S期的时间窗口[60,61]。其主要毒性为腹泻,可通过洛哌丁胺及头孢类抗生素进行控制[62]。研究最充分的伊立替康联合方案是与甲基化剂替莫唑胺联用,称为IT或TEMIRI。神经母细胞瘤异种移植模型的临床前研究证实,该组合具有协同作用,其机制可能与替莫唑胺诱导DNA甲基化后促进伊立替康募集有关[61]。
一项单中心研究采用伊立替康50 mg/m²/天(静脉)联合替莫唑胺150 mg/m²/天(口服),连续5天治疗,在19例难治性患者中获得2例完全缓解,在17例入组时存在进展性疾病的患者中获得1例部分缓解[63]。尽管ORR仅为8.3%,但所有难治性患者均显示出一定临床获益(7 例混合反应,10例疾病稳定)[63]。主要毒性包括腹泻和骨髓抑制[63]。随后开展的COG多中心ANBL0421研究(NCT00311584)采用更低剂量方案,在55例患者中取得15%的ORR,53%的患者达到疾病稳定[8]。值得注意的是,在既往接受过拓扑替康治疗的患者中,TEMIRI仍使14/21例患者获得疾病稳定或部分/完全缓解,提示该方案在此类患者中仍具有挽救治疗价值[8]。与TopoCy相比,TEMIRI的骨髓毒性更低[10]。尽管 II 期研究中中性粒细胞减少的发生率相似(35–45%),但3-4级血小板减少在TEMIRI中明显更低(13%),而TopoCy为 60%[8,55]。
NANT联盟推荐的 II 期剂量为:伊立替康 60 mg/m²/天,每周5天,连续2周;替莫唑胺75 mg/m²/天,每周5天,连续1周(均为口服),每3周一个周期[60]。迄今为止规模最大的复发/难治神经母细胞瘤随机研究是欧洲SIOPEN/ITCC BEACON II 期试验(NCT02308527,n=160),该研究评估了三种化疗骨架方案及联合贝伐珠单抗以抑制血管生成的效果[64]。BEACON试验显示,贝伐珠单抗联合IT提高了反应率(ORR 23%)并改善了无进展生存期(1年PFS 67%)[64]。目前,IT(TEMIRI)已被国际上视为新药联合研究的理想化疗骨架方案。
随机II期RIST-rNB-2011试验(NCT01467986)比较了IT对照组与IT联合达沙替尼和雷帕霉素的RIST实验组。该试验共纳入129例复发(80%)或难治(19%)HRNB患者[65]。中位随访72个月后,RIST组中位PFS为11个月,而IT对照组仅为5个月。RIST 在MYCN扩增患者中实现38%的1年EFS(IT 组 13%),在非MYCN扩增患者中为65%(IT 组 44%)。RIST的最佳ORR在非MYCN扩增患者中为67%(IT组56%),在MYCN扩增亚组中为62%(IT组42%)。RIST组中位OS为20个月(IT组16个月),在 MYCN扩增患者中OS为11个月(IT组仅6.5个月)[65]。达沙替尼或雷帕霉素的加入未增加额外毒性。该研究首次提供了MYCN扩增HRNB可被有效治疗的证据,表明RIST是该分子亚群一种有前景的再诱导策略。
COG ANBL1221随机开放标签II期选择性设计试验(NCT01767194)评估了在伊立替康-替莫唑胺方案基础上加入替西罗莫司的效果[66]。结果显示,该联合方案未达到预设的最低活性要求。需要指出的是,ANBL1221与RIST试验在替西罗莫司剂量、给药方式及整体试验设计方面存在显著差异,二者结果不可直接比较。此外,ANBL1221中MYCN扩增患者仅占29%(5 例),样本量可能不足以检测该亚群的潜在获益[65,66]。
3.1.3. ICE 方案
纪念斯隆-凯特琳癌症中心(MSK)报道了其单中心采用ICE方案治疗74例复发/难治HRNB患者的经验,并结合既往ICE治疗复发病例的文献进行回顾[67]。ICE方案包括高剂量异环磷酰胺(2 g/m²,第1–5天)、卡铂(500 mg/m²,第1–2天)和依托泊苷(100 mg/m²,第1–5天)[10]。预计骨髓储备较差的患者在ICE治疗后 72 小时预防性接受外周血干细胞回输[67]。首次复发患者中9/17获得缓解(ORR 53%),难治性患者中ORR为15.4%(4/26)。在进展性疾病患者中ORR较低(1/34),但仍有22/34达到疾病稳定。ICE方案与预期的4级骨髓抑制相关,26%的患者出现菌血症[67]。ICE是另一种潜在的挽救治疗选择,尤其适用于已储存外周血干细胞的患者。
3.2 化疗-免疫治疗
3.2.1 伊立替康和替莫唑胺联合dinutuximab 及 GM-CSF
COG 的 II 期临床试验ANBL1221(NCT01767194)将复发/难治性高危神经母细胞瘤患者随机分配至两组:一组接受伊立替康-替莫唑胺联合 temsirolimus(IT/TEM 组),另一组接受伊立替康-替莫唑胺联合 dinutuximab 及粒细胞-巨噬细胞集落刺激因子(GM-CSF)(IT/DIN组)。两组患者均在21天为一个周期的第1–5天口服替莫唑胺(100 mg/m²/次)并静脉给予伊立替康(50 mg/m²/次)。Temsirolimus(35 mg/m²/次)在第1天和第8天静脉给药;dinutuximab(17.5或 25 mg/m²/天)在第2–5天静脉给药 [66]。
IT/TEM 组最常见的≥3级不良反应包括骨髓抑制、丙氨酸氨基转移酶升高和低钾血症;而IT/DIN组患者更常出现疼痛、低钾血症、骨髓毒性、发热/感染和低氧血症[66]。在对36例患者进行的中期分析中,IT/DIN组的客观缓解率(ORR)为53%,而 IT/TEM 组仅为6%[66]。这一结果低于此前报道的 IT 单药治疗效果,提示temsirolimus 在该联合方案中可能具有拮抗作用。随后方案将额外 36 例患者纳入 IT/DIN 组,最终全体患者的ORR为 41.5%[68]。既往接受过抗-GD2治疗的患者同样可对 IT/DIN 治疗产生应答。IT/DIN治疗在1年时的无进展生存率(PFS)为 67.9%,总生存率(OS)为84.9%[68]。
ANBL1221试验还评估了影响自然杀伤(NK)细胞活性的特定免疫基因型,但在逻辑回归模型中,CD161、CD56 和 KIR 的中位值与治疗反应均无显著相关性[69]。一项回顾性研究对146例接受≥1个IT/DIN/GM-CSF周期治疗的复发或进展性HRNB患者进行了分析,结果与上述试验相似[70]。
ANBL1221 的积极结果改变了HRNB首次复发患者的治疗范式。
3.2.2 伊立替康和替莫唑胺联合dinutuximab beta
Dinutuximab beta(DB)是一种在欧洲开发并于2017年获EMA批准用于治疗HRNB 的GD2抗体,其蛋白序列与dinutuximab(DIN,原 ch14.18)相同,但糖基化模式存在显著差异。DB 由中国仓鼠卵巢(CHO)细胞生产,而DIN由小鼠SP2/0细胞生产。不同的糖基化导致DB的抗体依赖性细胞介导细胞毒性(ADCC)显著高于DIN。此外,DB不含SP2/0细胞常见的α-gal表位,而该表位已知可诱发过敏反应[71], [72]。因此,尽管蛋白序列一致,DB与DIN在结构和功能上均存在重要差异。
两项回顾性研究评估了IT-DB治疗复发/难治性HRNB的疗效[73], [74]。在一项包含19例患者的队列中,IT-DB的 ORR为 63%[74];在另一项包含25例患者的队列中ORR为 64%,其中14例患者既往曾接受DB治疗(多为一线巩固后阶段[73]。值得注意的是,这14例既往接受DB的患者中,有4例获得完全缓解,6例获得部分缓解(ORR 71%)[73]。两项研究中完全缓解率均为32% [73], [74]。
两项研究中DB的给药方案不同:一项为5天持续输注、累计剂量50 mg/m²/周期[73],另一项为10天持续输注、累计剂量100 mg/m²/周期[74]。即使在重度预处理或既往接受过DB的患者中,IT-DB诱导治疗也表现出良好的耐受性。由于DB的半衰期约为8天,其在21天周期中的给药需调整以避免抗体蓄积。与一线维持治疗中35天周期、10天持续输注100 mg/m²的方案相比[75],复发诱导阶段多采用较低累计剂量。
总体而言,将IT化疗骨架与DIN+GM-CSF或DB联合,可产生显著抗肿瘤活性,超过一半患者获得客观缓解。尽管其作用机制尚未完全阐明,且预测疗效的生物标志物仍有待明确,这两种方案已被引入一线治疗,并正在当前的COG和SIOPEN临床试验中评估。SACHA-France真实世界研究(NCT04477681)也支持这一策略,该研究显示在高剂量化疗前疾病进展的患者中,38%出现客观缓解[76]。目前,这两种方案已被广泛用于首次复发或难治性HRNB的治疗,IT-DB可被视为当前再诱导治疗中最优选择之一。
3.2.3 拓扑替康和替莫唑胺联合dinutuximab beta
SIOPEN/ITCC 的BEACON试验(NCT02308527)修订后用于评估在化疗基础上加入DB是否可提高疗效,是目前少数随机化的化疗-免疫治疗试验之一。1–21岁的复发或难治性HRNB患者按1:2随机分配接受单纯化疗或联合DB治疗。BEACON-Immuno 方案中,每周期给予dinutuximab beta 70 mg/m²,持续7天输注。该试验的析因设计最初允许患者在化疗方案(替莫唑胺 vs 替莫唑胺-拓扑替康)之间随机,但该随机很快关闭,之后所有患者均接受拓扑替康-替莫唑胺。对于疾病进展的单纯化疗患者(n=12),允许交叉接受DB联合拓扑替康和环磷酰胺治疗。
共65例患者被随机分配至化疗单独组或化疗+DB 组。化疗-免疫治疗组的ORR为35%,1年PFS为57%;而单纯化疗组分别为18%和27%[77]。两组OS无显著差异[77]。≥3级毒性在化疗组为41%,在化疗-免疫治疗组为30%,提示联合治疗具有良好耐受性[77]。后续 BEACON-2试验(EuCT: 2024-516115-24-00)将在第一阶段比较IT-DB与bevacizumab-IT的疗效与安全性。
3.2.4 GPOH 的N5/N6化疗联合dinutuximab beta
GPOH诱导化疗方案N5(顺铂、依托泊苷、长春地辛)和N6(长春新碱、达卡巴嗪、异环磷酰胺、多柔比星)通过同情用药方式与长期DB输注联合,用于治疗25例既往至少接受过一种二线治疗失败的复发/难治性HRNB 患者[78]。回顾性分析显示未出现意外严重毒性。第1个周期中4/25例出现3/4级疼痛,而在第3–4个周期中降至0/9。联合治疗的ORR为48%,1年EFS和OS分别为27%和44%[78]。目前该方案正在作为挽救治疗进行前瞻性评估(NCT06485947)。
3.2.5 伊立替康、替莫唑胺和naxitamab联合 GM-CSF
Naxitamab(原 hu3F8)是一种人源化GD2单克隆抗体[79],已获FDA加速批准,与GM-CSF联合用于治疗对既往治疗获得部分/微小缓解或骨/骨髓局限性稳定复发/难治性HRNB的患者。批准基于II期Trial 201(NCT03363373)和I/II期Trial 12-230(NCT01757626)的中期数据[80–82]。
在NCT03363373中,74例患者每4周接受naxitamab(3 mg/kg/d,第1、3、5天)及GM-CSF第−4至5天)治疗,直至获得CR/PR后再给予5个巩固周期[82]。主要终点 ORR为50%,其中CR 38%、PR 12%;1年OS为93%,PFS为35%。但该研究存在正向选择偏倚:排除了入组时进展性疾病,病灶限于骨/骨髓,MYCN扩增比例较低,仅27%接受过大剂量化疗,仅25%接受过既往免疫治疗[82]。
近期一项系统综述比较了naxitamab(NCT03363373,n=52;NCT01757626,n=38)与DB(NCT02300547;NCT02743429,n=77)的PFS和ORR[83]。通过对DB人群在性别、MYCN扩增状态及病灶部位(骨/骨髓)进行校正后,DB相较naxitamab显著延长PFS(风险比 0.47;p=0.015),ORR为60.1%,而naxitamab为43.3%[83]。
3.2.6 其他化疗-免疫治疗联合方案
COG开展的ANBL1821试验针对难治/复发高危神经母细胞瘤(NCT03794349),评估了鸟氨酸脱羧酶1(ornithine decarboxylase 1,ODC1)抑制剂依氟鸟氨酸(eflornithine,亦称α-二氟甲基鸟氨酸,DFMO)联合COG ANBL1221试验中采用的IT/DIN/GM-CSF治疗方案的疗效。依氟鸟氨酸被认为通过不可逆性抑制ODC1(多胺生物合成中的限速酶)发挥作用(亦见表2)。临床前研究显示,抑制ODC1可增强肿瘤细胞应激反应、提高化疗疗效,并增强免疫调节作用[84],[85],[86]。
在ANBL1821试验中,难治/复发HRNB 患者被随机分配接受不含依氟鸟氨酸的DIN、伊立替康、替莫唑胺和GM-CSF方案(A 组;n=44),或在上述方案基础上联合依氟鸟氨酸(每日总剂量 6750 mg/m²,分3次给药;B组;n=47)。两组的客观缓解率并无显著差异(A组:61.4%,27/44;B组:57.4%,27/47;p=0.566)。在化疗-免疫治疗中加入依氟鸟氨酸同样未改善 1 年总体生存率(A组:87.0±5.7%,B组:81.4±6.3%),且与听力损失发生率增加相关[87]。
3.3 分子靶向治疗联合化疗骨架
劳拉替尼(lorlatinib)曾与拓扑替康-环磷酰胺(topotecan-cyclophosphamide)联合用于18岁以下、ALK驱动的复发/难治性高危神经母细胞瘤儿童(NCT03107988)[88]。推荐的II期剂量为115 mg/m²[88],常见不良事件包括高甘油三酯血症、高胆固醇血症及体重增加[88]。联合劳拉替尼的治疗在63%患者中获得完全、部分或轻度缓解[88],支持其在复发/难治性HRNB的使用,并提示劳拉替尼可在新诊断的ALK驱动HRNB中进入III期临床试验。其他一些有趣的联合方案尚未用于首次复发的再诱导治疗,但已在第二次或随后的 HRNB 复发中应用(见表 1)。
3.4 结论:再诱导治疗策略
共识认为,首先应优先参与临床试验,例如BEACON 2。当可招募的临床试验不可用时,基于现有证据,化疗-免疫治疗(IT化疗 + GD2靶向免疫治疗,目前在欧洲及SIOPEN国家以DB最易获得)应作为首次HRNB复发再诱导治疗的首选方案。其他选项包括针对复发MYCN扩增HRNB的RIST或针对ALK驱动HRNB的化疗联合ALK抑制剂(见图 1)。对再诱导治疗中获得客观缓解率(ORR)的患者,应随后计划巩固治疗和维持治疗(均最好在临床试验中进行)以改善生存(见图 1)。
对于在再诱导治疗中仅获得轻度反应和/或在治疗过程中或结束时仍为稳定或进展性疾病的患者,TVD、TCE、ICE、TopoCy 或 [¹³¹I]-mIBG 联合伏立诺他(vorinostat)治疗(针对MIBG亲和性疾病)目前为潜在的挽救性方案。此外,以生物标志物为基础的早期临床试验,特别是联合靶向治疗组合,也是这一情境下的可行选择。
图 1. 疑似首次复发的高危神经母细胞瘤患者的当前诊断与治疗流程示意图
由于缺乏覆盖复发治疗各阶段(再诱导、巩固、维持)的统一“伞式”临床试验,目前尚未形成关于最优治疗策略的明确共识。复发时所需的系统评估包括:肿瘤活检并进行深入的分子特征分析、骨髓检查、液体活检以及多模态影像学评估;在完成分子谱分析并识别出潜在可干预分子改变的基础上,应在分子肿瘤多学科讨论中进行综合决策。在复发治疗的所有阶段(再诱导、巩固、维持),如有正在招募的临床试验,应优先考虑患者入组作为首选方案。
若在复发肿瘤样本中证实存在 ALK 突变或扩增,可在治疗骨架方案基础上加用 ALK 抑制剂。然而,目前尚无数据明确复发治疗中最优的化疗骨架方案,或 ALK 抑制剂的最佳加入时机。在临床试验中,ALK 抑制剂仅以单药或联合标准化疗的形式进行评估。维持治疗阶段的疫苗研究已显示可诱导免疫反应,但迄今尚无明确的疗效证据。
4
巩固治疗策略
巩固治疗的目的是清除(微小)残留病灶。适当的再诱导治疗可以在复发/难治性高危神经母细胞瘤中获得完全缓解,但这种缓解往往难以持续。将新型治疗策略应用于巩固治疗(或作为主要维持策略)可能带来更持久的疗效。由于再诱导治疗也会影响事件无进展生存期(EFS)和总生存期(OS),因此评估巩固治疗和维持治疗的疗效具有一定难度。传统的巩固治疗方案(在再诱导治疗取得部分或完全缓解后)是 [¹³¹I]-mIBG 治疗。近年来,免疫治疗方法显示出精准靶向病灶且毒性更低的潜力。利用免疫系统的细胞治疗在复发HRNB的巩固治疗中备受关注。
4.1 单倍体干细胞移植联dinutuximab bet及低剂量白细胞介素-2
单倍体造血干细胞移植(haploSCT)旨在发挥潜在的移植物抗肿瘤(GvT)效应,为患者提供新的健康免疫系统,并通过强烈预处理化疗产生直接抗肿瘤作用。大量证据支持在T/B细胞清除的haploSCT中联合DB和皮下注射白细胞介素-2 作为有效的巩固策略。在一项针对复发HRNB患者的I/II期临床试验(NCT02258815)中,该方法的安全性、可行性及疗效得到了评估[98]。主要终点(治疗成功)在54.4%患者中达成(37/68;中位随访7.8年;试验起始5年 EFS=43%,5年OS=53%),并描述了接受6个周期DB治疗的患者在试验结束后180天仍存活且未出现不可接受毒性或高级别急性/慢性移植物抗宿主病(GVHD)。在haploSCT前通过再诱导治疗获得完全缓解(52%)或部分缓解(44%)的患者,其五年EFS明显优于未缓解或病情混合反应/进展的患者(13%)。对于43名haploSCT后仍有病灶证据的患者,35%(15/43)达到完全缓解,总体缓解率(ORR)为51%(22/43)[98]。该策略被认为对复发/难治性HRNB 患者可行,且移植物抗宿主病或严重病毒感染的风险较低。长期缓解的良好结果可能归因于供者来源效应细胞增强的抗HRNB活性。在德国及其他欧洲国家,只有具备丰富 haploSCT 经验的中心才将其作为常规治疗的一部分,否则使用并不广泛。对于至少取得部分缓解的复发HRNB患者,haploSCT联合方案有必要在随机巩固治疗试验中进一步研究。
功能性免疫监测被用于深入理解haploSCT与DB之间的协同作用[99]。监测结果显示,高功能性自然杀伤(NK)细胞能够介导抗体依赖性细胞毒性(ADCC),这是DB的关键作用机制。NK细胞亚群的脱颗粒反应表明DB能显著激活NK细胞。补体依赖性细胞毒性(CDC)则被证明是一种强效的、独立于效应细胞的肿瘤细胞杀伤机制。在DB治疗过程中,促炎细胞因子及标志物升高,显示出强烈的抗GD2免疫反应[99]。住院功能性免疫监测有助于理解抗癌组合免疫治疗,并应纳入未来的免疫治疗或细胞治疗临床试验。
4.2 Dinutuximab Beta 长期输注
以往针对神经母细胞瘤的免疫治疗试验中,短期 DB 输注联合异维甲酸及细胞因子常伴有炎症性副作用和疼痛。三项试验评估了复发/难治性高危神经母细胞瘤患者的DB长期连续输注疗法。在一项开放标签、单臂II期临床试验(NCT02743429)中,既往未接受DB治疗且对二线化疗有反应的复发/难治性HRNB患者接受100 mg/m²的DB连续10天输注(长期输注,LTI DB),每35天为一个周期,最多5个周期[100]。38/40 名患者的疗效可评估,最佳缓解率(次要终点)为53%(若包括轻微缓解),仅计算部分/完全缓解时ORR为 37%。缓解中位持续时间为238天,LTI DB在3年时实现PFS 31%和OS 66%(次要终点)[100]。第二项多中心试验(NCT01701479)在复发/难治性HRNB患者中使用LTI DB联合IL2和异维甲酸,ORR达到56%,2年EFS=56%,OS=73% [101]。此前接受过GD2靶向抗体治疗的患者不符合该试验入组条件。分析显示,具有高亲和力Fc-γ受体多态性和高NK细胞水平的患者生存率较高;低亲和力Fc-γ受体多态性及年龄>5岁被认为是独立风险因素[101]。在该试验随机阶段,160名患者接受最多5个LTI DB周期(100 mg/m²)和口服异维甲酸(160 mg/m²),分为联合 IL2(81名)或不联合 IL2(79 名)组[102]。EFS和OS比较显示IL2在此方案中未增加临床获益[102]。第三项单中心试验(经Greifswald大学医学伦理委员会批准的仁慈使用计划)在GD2靶向免疫治疗未接受过的复发/难治性HRNB患者中使用LTI DB(10×10 mg/m²,24小时)联合皮下注射IL2,4年OS为47.7%,PFS为33.1%,最佳缓解率为40.5%(15/37,完全缓解5例,部分缓解10例)[103]。整个队列(53/53)及复发患者(29/53)的生存显著优于历史对照[103]。显著改善的耐受性允许门诊治疗。总体来看,这些数据构成了DB在神经母细胞瘤中获EMA批准的核心证据。
4.3 自体CAR-T细胞
基因工程改造的自体T细胞是巩固治疗的另一种有前景策略。通过稳定转染嵌合抗原受体(CAR),患者自身的细胞毒性T细胞可被重定向攻击肿瘤相关抗原(如GD2)CAR T细胞结合了抗体的特异性和T细胞的溶瘤能力,且不依赖主要组织相容性复合体(MHC)[104]。CAR T细胞具有潜在的增强效力和持久性,并可穿过血脑屏障[105]。通常抗体仅在血脑屏障受损时才能进入中枢神经系统(CNS)。尽管仍需临床试验证实CAR T细胞可能可用于治疗涉及CNS的复发 HRNB(见第7节)。
针对不同靶点的CAR T细胞在早期试验(NCT00085930, NCT02761915, NCT02765243 [106-110])中已显示潜力,在复发/难治性HRNB患者中实现了多例客观缓解。神经母细胞瘤的免疫抑制微环境[111]对CAR T细胞的穿透、持久性及效力构成挑战[106-108]。靶点稀缺[112]也导致CAR T细胞在复发/难治性HRNB中的疗效尚不如其在血液系统恶性肿瘤中的成功。
下一代基于14G2a的CAR T细胞在近期I/II期临床试验(NCT03373097)中对复发(n=14)和难治(n=12)HRNB展示了良好疗效[113]。该试验评估了表达可诱导半胱天冬酶9(inducible caspase 9)自杀基因的第三代自体GD2-CAR T细胞(GD2-CART01),未观察到剂量限制性毒性。推荐剂量为10×10⁶ CAR T细胞/kg体重。GD2-CAR T细胞在体内扩增,并在26/27名患者外周血中可检测到最长30个月(中位持续时间3个月,范围1–30个月)。27名患者中有20名(74%,其中19名轻度)出现细胞因子释放综合征。一例患者自杀基因被激活,快速清除GD2-CART01细胞。在接受推荐剂量的患者中,17名儿童获得治疗反应(ORR=63%;完全缓解 9 例,部分缓解8例),3年EFS 为60%,OS为36%。亚组分析显示低病灶负荷(SIOPEN评分≤7)患者受益尤为明显[113]。
NCT03373097证明GD2-CART01细胞用于复发/难治性HRNB是可行且安全的,并显示出令人鼓舞的疗效,尤其对低病灶负荷患者。下一代细胞因子工程CAR T细胞用于增强效应功能[114]正在研究中(EUCT 2022-501725-21-00),双特异性CAR T细胞可同时靶向GD2和B7H3,正在临床前开发阶段[115]。
4.4 巩固治疗的新策略
4.4.1 异基因CAR T细胞
针对GD2的异基因CAR T细胞(ALLO_GD2-CART01)可能成为复发/难治性HRNB的治疗选择,尤其适用于对自体GD2-CART01无反应的患者或存在严重淋巴细胞减少的患者[116]。ALLO_GD2-CART01已在5名对超过3种不同治疗方案无反应的HRNB儿童中以医院豁免方式使用[116]。其中4名儿童曾接受过异基因造血干细胞移植。所有患者均出现2-3级细胞因子释放综合征,其中一例出现2级神经毒性,4名患者出现中度急性移植物抗宿主病。治疗获得2例完全缓解(1例维持中)[116]。ALLO_GD2-CART01 对复发/难治性HRNB的安全性和疗效仍需进一步研究。
4.4.2 GD2靶向CAR-NKT细胞
Vα24不变性自然杀伤T细胞(NKT)也具有抗肿瘤作用,可通过CAR技术增强。首例人体I期试验(NCT03294954)中,12名复发HRNB儿童接受自体NKT共表达GD2靶向CAR和IL-15(GD2-CAR.15),中期结果显示可行性良好(ORR: 25%;1例完全缓解,2例部分缓解),未出现剂量限制性毒性,1例2级细胞因子释放综合征经托珠单抗解决[117]。产品中CD62L⁺ NKT 的频率与患者体内CAR-NKT扩增相关,且在缓解者(n=5,ORR或肿瘤负荷降低的稳定病情)中高于非缓解者(n=7)[117]。NCT03294954显示NKT细胞安全且可介导复发 HRNB 患者的客观缓解。
4.4.3 其他免疫治疗策略
考虑到被动抗体免疫治疗的局限性,尤其对体积较大的肿瘤,许多其他免疫策略正在开发中,但尚未进入临床试验。这些策略包括抗特异性抗体的主动免疫、树突状细胞或NK细胞输注、免疫刺激抗体ipilimumab(抗CTLA4)以及使用pembrolizumab 或 nivolumab的免疫检查点抑制剂治疗。这些策略是否能作为更高效的巩固或维持治疗尚待验证。
4.5 结论:巩固期策略
DB目前在未接受过DB的患者中被证实是一种高水平证据支持的高效巩固治疗方案,耐受性良好。将haploSCT与DB联合使用具有概念性吸引力,可通过KIR/KIR-L不匹配机制利用新生免疫系统增强DB的抗神经母细胞瘤免疫效应。针对GD2的 CAR T 细胞治疗也是复发HRNB患者在既往再诱导治疗获得客观缓解后的有前景的巩固策略。两种策略均需开展随机多中心临床试验验证(见图 1)。
5
维持治疗
维持治疗的目标是实现长期治愈。对于复发/难治性HRNB患者而言,适合的维持治疗需能够在门诊进行、毒性低且耐受性良好。优先考虑耐受性良好的口服药物,包括 ALK抑制剂(针对 ALK 异常患者)、替莫唑胺和依氟鸟氨酸(DFMO),尽管早期单药临床试验(最好基于生物标志物)或疫苗策略也显示出潜力(见图 1;表 2)。如果希望实现最佳治疗效果,需要在维持治疗阶段开展新方案的随机对照试验。
6
其他治疗方式
6.1 手术和放疗
手术和放疗(见表 3)应在可行的情况下纳入首次复发的局部疾病控制方案,类似于其在一线治疗中的应用。寡转移性疾病中放疗的具体作用仍有待明确。在一线治疗中,原发肿瘤的完全切除与总生存期(OS)的改善相关[128,129]。然而,在复发情境下,相关证据主要是回顾性研究,且基于小规模患者队列,目前尚无针对复发后手术切除作用的大型随机研究。迄今为止,在腹部复发患者中比较完全切除与不完全切除的单独手术干预,并未显示出显著的OS益处[130]。
尽管如此,回顾性数据显示,将广泛切除或多次手术干预纳入多模式治疗策略可能与OS改善相关,即使在伴有骨髓/骨转移的患者中亦是如此[130,131]。对于复发的神经母细胞瘤患者,可在多模式治疗方案中考虑手术切除[132]。鉴于缺乏前瞻性数据,我们建议系统收集复发后所有手术干预的前瞻性、标准化数据,包括肿瘤切除范围、与系统治疗的时间关系、术后并发症、局部控制情况以及生存结局(OS、EFS)。
6.2. 诊疗一体化放射性核素治疗(Theranostics)
现有证据显示,将 [¹³¹I]-mIBG 与伏立诺他(vorinostat)联合用于mIBG亲和性患者具有一定潜力(见表 4)。而177Lutetium-DOTATATE的潜力仍有待进一步验证(见表 4)。
7
特殊挑战:中枢神经系统(CNS)复发
尽管在高危神经母细胞瘤初诊时CNS转移罕见,但复发时约有6–8%的病例出现脑膜及/或脑实质转移[143,144]。研究显示CNS复发的发生率可能在上升,CNS被认为是系统性化疗或免疫治疗难以触及的“庇护所”[143,145]。HR-NBL-1/SIOPEN临床试验数据显示CNS复发风险与患者及疾病特征相关,高剂量化疗或免疫治疗对其影响不大[146]。
CNS复发仍是主要治疗挑战,复发后患者生存明显低于CNS阴性的患者[146,147]。具有 CNS转移的患者通常被排除在传统I期和II期临床试验之外。欧洲HR-NBL1/SIOPEN 试验(NCT01704716)对一线治疗后的复发分析显示,CNS复发患者的中位OS仅为4个月[146],且存活超过3年的患者不足10%[146]。
对于CNS受累患者,需要考虑神经外科减瘤手术、全脑脊柱放疗以及其他治疗选择。这些选项包括使用[¹³¹I]-8H9(omburtamab,靶向B7H3,NCT03275402、NCT00089245[148])的鞘内抗体放射免疫治疗,脑室内化疗(依托泊苷、拓扑替康)及/或替莫唑胺为基础的系统化疗方案。针对CNS受累的HRNB复发患者仍需开展随机临床试验。目前尚无随机数据比较全脑脊柱放疗(CSI)与手术或局部放疗等局部治疗方法在CNS复发神经母细胞瘤中的疗效。然而,已有文献报道的能够实现持久CNS控制的治疗策略多将CSI纳入多模式治疗[131,147]。回顾性系列研究显示,单纯局部放疗不足以控制病情,后续CNS复发率高,而以CSI为基础的策略在联合其他治疗时可实现更佳的疾病控制[149]。CSI已在放射免疫治疗及多模式方案(不含放射免疫治疗)中得到持续应用,包括长期无复发生存的报道[131,150]。迄今为止,CSI应被视为CNS复发神经母细胞瘤治愈性治疗的重要组成部分。
8
结论
复发的HRNB患者通常已经接受过大量治疗。由于疾病已接触过最有效的细胞毒化疗药物,迫切需要开发针对新靶点的低毒性治疗(尤其是骨髓抑制较轻的疗法)。目标是克服肿瘤耐药性,并实现针对肿瘤特异性异常的个体化治疗。
神经母细胞瘤的分子靶点识别较为困难,与许多成人肿瘤不同,全基因组测序显示除ALK外,特定癌基因的复发突变较为罕见。现有证据水平支持为首次HRNB复发患者提供治疗,这绝非仅是姑息治疗的情境。
如何最佳地识别、优先选择并组合新药以改善首次HRNB复发的治疗,仍是未来推进该领域的主要挑战。该领域得益于长期的国际合作,通过ACCELERATE儿科策略论坛以及专门针对高危神经母细胞瘤新药研发的国际研讨会协调努力[151-153]。这些协作将有助于及时开发最具潜力的组合方案,以最大化造福患者。
参考文献见原文(OA)
免疫疗法细胞疗法临床结果临床研究
2026-01-15
CBTN will help scale real-time, interoperable data across more than 200 hospitals nationwide.
PHILADELPHIA, Jan. 15, 2026 /PRNewswire/ -- The Children's Brain Tumor Network (CBTN) today announced its participation in the Pediatric Care eXpansion (PCX) program, a $50 million national initiative launched by the Advanced Research Projects Agency for Health (ARPA-H) to improve health outcomes for children with complex diseases, beginning with pediatric brain cancer, the leading cause of disease-related death among children in the United States. PCX aims to shorten the path from diagnosis to treatment by expanding real-time, interoperable data sharing across pediatric hospitals nationwide.
As part of PCX, CBTN will contribute its global research network and leverage the AI-enabled data platform RADIANT (Real-time Analysis and Discovery in Integrated and Networked Technologies), providing clinicians with actionable insights informed by real-world patient experiences across institutions.
"Families navigating a pediatric brain tumor diagnosis often face delays caused not by lack of expertise, but by lack of access to information," said Dr. Phillip "Jay" Storm, Co-Founder of CBTN and Chief of Neurosurgery at Children's Hospital of Philadelphia. "PCX can change that reality by allowing critical health data to follow a child across care settings, so clinicians can make informed decisions faster."
CBTN's established network of more than 35 data-sharing institutions will serve as the initial implementation sites for PCX, providing a foundation for rapid deployment. Through a strategic partnership with the Children's Oncology Group (COG), the program will expand to more than 200 pediatric hospitals nationwide, enabling the full scale of the investment.
"CBTN exists to accelerate answers for children facing brain tumors," said Dr. Adam Resnick, CBTN Scientific Director and Co-Executive Director of the Center for Data-Driven Discovery in Biomedicine (D³b) at Children's Hospital of Philadelphia. "PCX expands our ability to connect scientific data and patient care across health systems, ensuring discoveries translate into better outcomes for children everywhere."
About the Children's Brain Tumor Network (CBTN)
The Children's Brain Tumor Network (CBTN) is a global research initiative dedicated to accelerating discovery and improving outcomes for children with brain tumors. By uniting leading institutions, researchers, clinicians, and patient families, CBTN has built the world's largest pediatric brain tumor data and biospecimen resource. Through open science and collaboration, CBTN is changing how pediatric brain tumors are understood and treated. Learn more at cbtn.org.
Media Contact
Whitney Rife
Children's Brain Tumor Network
[email protected]
SOURCE Children’s Brain Tumor Network
21%
more press release views with
Request a Demo
2025-10-16
点击蓝字
关注我们
引用本文
中国医师协会儿科医师分会儿童血液肿瘤学组,中华医学会儿科分会血液学组,中华医学会儿科分会肿瘤学组. 中国儿童急性早幼粒细胞白血病诊断与治疗指南(2025年版)[J]. 中华血液学杂志,2025,46(06):507-520.
DOI:10.3760/cma.j.cn121090-20241206-00541
通信作者
郑胡镛, 国家儿童医学中心、首都医科大学附属北京儿童医院白血病科,北京 100045,Email:zhenghuyong@bch.com.cn;
王天有,国家儿童医学中心、首都医科大学附属北京儿童医院血液病科,北京 100045,Email:wangtianyou@bch.com.cn
摘 要
急性早幼粒细胞白血病(APL)是急性髓系白血病的一种特殊亚型,常以严重出血为首发表现,起病凶险。虽然APL的5年无病生存率已达90%以上,但在儿童APL诊断和治疗策略上仍存在诸多问题。为了推动儿童APL诊疗水平的全面提升,我们制定了基于循证医学证据的中国儿童APL诊疗指南。
前 言
急性早幼粒细胞白血病(APL)是急性髓系白血病(AML)的一种特殊亚型,占儿童AML的10%左右。常以严重出血为首发表现,起病凶险,可导致早期死亡。虽然近年来采用全反式维甲酸(ATRA)联合砷剂诱导分化治疗,APL的5年无病生存(DFS)率达90%以上,但儿童APL诊断和治疗策略仍存在诸多问题,阻碍了儿童APL诊疗水平的一致性和同质化进步。目前国际上有关APL的指南主要针对成人APL患者,如2019版欧洲白血病网(European LeukemiaNet,ELN)共识和2023版美国国立综合癌症网络(National Comprehensive Cancer Network, NCCN)指南。而国内现有的成人和儿童APL诊疗指南亟需结合最新研究成果与循证医学证据进行更新与优化。因此,制定基于循证医学证据的中国儿童APL诊疗指南尤为迫切,这将为中国儿童APL的临床诊断和治疗提供决策依据,推动儿童APL诊疗水平的全面提升。
一
制定方法
1.指南发起机构
由中国医师协会儿科医师分会儿童血液肿瘤学组、中华医学会儿科分会血液学组和肿瘤学组共同发起。启动时间为2022年9月,定稿时间为2024年11月。
2.指南制定工作组建立
指南工作组包括指导委员会(6人)、专家共识组(26人)、秘书组(证据评价组)(13人)、指南外审组(5人)。专家共识组和证据评价组各包含1名循证医学专家。证据检索由北京儿童医院图书馆完成。所有工作组成员均填写利益冲突声明表,与本指南无利益冲突。
3.指南注册
已在国际实践指南注册与透明化平台(International Practice Guidelines Registry Platform)注册,注册号:PREPARE-2022CN515。
4.指南使用者与目标人群
本指南供各等级医院从事儿童APL诊治相关工作的临床医师、卫生决策人员和相关科研工作人员使用。目标人群为1岁以上且18岁以下的PML::RARα阳性和(或)具有t(15;17)(q22;q21)的APL患者。
5.指南问题遴选、证据检索
基于国内外儿童APL指南及高质量系统评价整理出45个临床问题,再对9家医院的12位临床医师进行访谈后增加4个临床问题。通过2轮德尔菲问卷调研和1轮专家会议,最终遴选出拟解决的12个临床问题。证据评价组按照人群、干预、对照、结局的原则进行检索,涵盖Pubmed、Medline、Cochrane Library、Web of Science、Embase、中国生物医学文献服务系统、万方知识数据服务平台和中国知网数据库,纳入文献类型包括系统评价、Meta分析、随机对照试验、队列研究、病例对照研究、病例系列、指南、专家共识等。
6.证据分级
采用2009版英国牛津大学循证医学中心的证据分级与推荐强度标准对推荐意见的证据水平和推荐强度进行分级(表1)(https://www.cebm.ox.ac.uk/resources/levels-of-evidence/oxford-centre-for-evidence-based-medicine-levels-of-evidence-march-2009)。对于设计良好的单臂临床试验,结合2001版牛津分级,按照与单个队列研究同级归为证据水平2b,推荐强度B。本指南同时纳入成人和儿童APL研究进行证据分级。此外,鉴于临床问题1为公认的定义性问题,本指南不对其进行证据等级和推荐强度分级评估。
7.推荐意见的形成
证据评价小组基于APL研究现状,形成证据总结和初拟的推荐意见。根据德尔菲调研结果,专家共识率>75%视为达成共识。再基于专家提出的反馈意见进行完善。
8.指南推广与实施
本指南发布后将有计划地在全国组织学术会议进行指南介绍和解读,组织儿科等相关领域医务工作者学习。
9.指南的更新
计划在指南发布后3~5年依据国际指南更新流程进行更新。
二
推荐意见及依据
临床问题1:对儿童APL具有直接诊断意义的关键指标是什么?
【推荐意见】
1.通过染色体核型分析、荧光原位杂交(FISH)和(或)聚合酶链反应(PCR)检出t(15;17)(q22;q21)、PML::RARα融合基因是诊断儿童APL的关键指标。
2.推荐有条件时应进行定量PCR检测,明确PML::RARα亚型,便于治疗后基因微小残留病(MRD)的监测。
【证据概述】
t(15;17)(q22;q21)、PML::RARα融合基因是儿童APL诊断的关键。染色体核型分析、FISH、PCR检测到t(15;17)(q22;q21)和(或)PML::RARα,无论细胞形态学是否符合AML-M3,或骨髓白血病细胞比例是否超过20%,均可确诊APL。2017年日本血液学会、ELN共识均推荐有条件时应进行定性或定量PCR检测,明确PML::RARα亚型,便于治疗后基因MRD的监测。
【推荐说明】
由于少数骨髓形态学为M3的患者无PML::RARα融合基因,而有其他类型的RARα易位(变异型APL),如t(11;17)(q23;q21)/PLZF::RARα、t(5;17)(q35;q21)/NPM::RARα和t(11;17)(q13;q21)/NuMA::RARα,可能对ATRA和三氧化二砷(ATO)治疗效果欠佳。因此,建议同时应用染色体核型分析及FISH、PCR方法检测明确诊断,以确定治疗方案。
临床问题2:初治APL的危险度分层因素?
【推荐意见】
1.推荐将初诊外周血WBC≥10×109/L作为初治APL的预后不良因素(证据等级2b,推荐强度B)。
2.推荐将巩固治疗后分子生物学持续不缓解(PML::RARα阳性或>10-4)作为初诊APL预后不良的高危因素(证据等级2b,推荐强度B)。
3.在包含砷剂的APL治疗方案中,不推荐将FLT3-ITD及其他遗传学异常作为不良预后的高危因素(证据等级2b,推荐强度B)。
【证据概述】
初诊外周血WBC对于初治APL的预后意义共纳入9个原始研究(包含3个队列研究,4个病例对照研究,2个病例系列,共1 765例):初诊时WBC>10×109/L的儿童及青少年患者的总生存(OS)率(OR=0.30,95%CI:0.16~0.54,P=0.01)和无事件生存(EFS)率(OR=0.04,95%CI:0.03~0.07,P<0.01)较低,主要与分化综合征(differentiation syndrome, DS)和早期死亡风险增加相关。由于儿童APL研究中多以WBC≥10×109/L划分为高危,故本指南推荐将初诊WBC≥10×109/L作为初治APL的预后不良因素。
PML::RARα转录本监测对于初治APL的预后意义共纳入3个原始研究(包含2个队列研究和1个病例对照研究):PML::RARα转录本是无复发生存(RFS)最有力的预测因素(HR=17.87,95%CI:6.88~46.41,P=0.0001)。巩固治疗后PML::RARα阳性的患者与阴性患者相比,复发风险明显增加(57%对27%,P=0.006)。两次及以上的PML::RARα阴性结果与长期缓解相关。
FLT3-ITD及其他遗传学异常对于初治APL的预后意义共纳入10个原始研究(包含4个队列研究和6个病例对照研究)和1个专家共识:①FLT3-ITD突变与WBC增加及早期死亡相关,在以化疗为基础的治疗方案中是主要的不良预后危险因素。但在包含砷剂的治疗方案中,FLT3-ITD突变并未对预后造成不良影响。②其他遗传学异常对于预后的影响:1项研究(34例,单用砷剂作为诱导治疗)报告,多基因突变(HR=1.994,95%CI:1.216~3.271,P=0.006)、KRAS(HR=5.136,95%CI:1.356~19.455,P=0.016)和(或)GATA2突变(HR=4.070,95%CI:1.287~12.877,P=0.017)患者的早期死亡率升高。但英国医学研究理事会研究中,其他遗传学异常如复杂核型等对预后无显著影响。ELN专家共识建议在诊断时无需常规检测FLT3-ITD及其他遗传学异常。
【推荐说明】
在既往以ATRA和化疗为主的治疗方案中,FLT3-ITD突变患者初诊时常伴高WBC,早期死亡风险高,OS率较低,但在接受包含砷剂治疗的患者中没有得到证实。其他遗传学异常如多基因突变、复杂核型对于APL的预后意义目前尚无统一定论。
临床问题3:疑诊APL时的处理?
【推荐意见】
疑诊APL时,即使t(15;17)(q22;q21)和(或)PML::RARα结果尚未回报时,也应尽快开始ATRA(证据等级2b,推荐强度B)和砷剂(证据等级5,推荐强度D)治疗。
【证据概要】
指南证据工作组进行了定性研究,共纳入4项前瞻性研究,2项回顾性研究:一项儿童及成人APL回顾性队列研究显示,WBC>10×109/L患者中,ATRA延迟应用(疑诊APL 3~4 d时开始应用)较疑诊0~2 d开始应用早期死亡率明显增加(80%对20%,P=0.01)。多项研究表明柔红霉素单药治疗APL的时代,早期死亡率可高达25%,随着ATRA及ATO应用于一线治疗,ATRA联合砷剂治疗APL患者的早期死亡率下降至0.6%(1/154)~3%(5/186)。砷剂在儿童APL治疗中的有效性和安全性已得到证实,ATRA联合砷剂治疗使得APL的早期死亡率进一步下降,因此中国儿童白血病协作组(China Children Leukemia Group,CCLG)-APL协作组建议对于疑诊APL的患者,在尽早开始ATRA治疗的同时也应尽快开始砷剂的治疗。
【推荐说明】
APL早期死亡的最主要原因是重要脏器出血,尤其是颅内出血。疑诊APL时应立即开始ATRA和砷剂治疗,在细胞遗传学和分子生物学不支持APL诊断后停用。
临床问题4:对于初诊WBC<10×109/L的APL的一线治疗方案?
【推荐意见】
1.对于初诊WBC<10×109/L的APL首选ATRA联合砷剂作为一线治疗方案(证据等级1a,推荐强度A)。详见表2。
2.口服复方黄黛片(Realgar-Indigo naturalis formula,RIF,活性成分为四硫化四砷)可应用于儿童APL的治疗(证据等级1a,推荐强度A),建议口服RIF时监测砷浓度(证据等级5,推荐强度D)。
【证据概要】
首选ATRA联合砷剂(ATO/RIF)作为一线治疗方案的评价共纳入2个Meta分析、2个单臂临床试验、1个RCT研究:1个Meta分析(6个RCT、2个CCT,共480例)显示与ATRA单药相比,ATRA + ATO联合治疗显著改善完全缓解(CR)率(RR=1.09, 95%CI:1.03~1.16,P=0.004),降低早期死亡率(RR=0.42, 95%CI:0.20~0.9,P=0.03)和复发率(RR=0.17, 95%CI:0.07~0.42,P<0.0001)。另1个Meta分析(2个RCT、1个前瞻性研究,共585例)显示与接受ATRA+化疗的患者相比,ATRA+ATO患者的EFS率(HR=0.38, 95%CI:0.22~0.67,P=0.009)、OS率(HR=0.44, 95%CI:0.24~0.82,P=0.009)显著提高。中国的1个儿童前瞻性单臂多中心研究(CCLG-APL2016)(186例)显示WBC<10×109/L的APL患儿采用"ATRA+ATO/RIF"完全去化疗的2年OS率为99%,EFS率为97%。美国COG的1个儿童前瞻性单臂多中心研究中98例WBC<10×109/L患者采用ATRA+ATO完全去化疗治疗后2年OS率为99%,2年EFS率为98%。中国的1个儿童RCT研究结果初步显示在WBC≤10×109/L的患者中,诱导期采用ATRA+砷剂+1剂蒽环类药物(139例)治疗的患儿在出凝血事件(P<0.001)、DS(P<0.001)方面优于ATRA+砷剂去化疗组(27例)。
口服砷剂应用于APL治疗的评价共纳入1个Meta分析和1个RCT研究:1个Meta分析(4个RCT,482例)显示与静脉注射砷剂ATO组相比,口服砷剂RIF组更易获得CR,但差异无统计学意义(pooled OR=4.59, 95%CI:0.74~28.57,P=0.10,I2=0%)。其他疗效指标,包括30 d死亡率(pooled OR=0.22, 95%CI:0.04~1.36,P=0.10,I2=0%)、OS(pooled OR=5.48, 95%CI:0.91~32.86,P=0.06,I2=0%)和EFS( pooled OR=2.87, 95%CI:0.73~11.33,P=0.13,I2=0%) ,提示口服砷剂RIF组疗效可能更好,差异尚未达统计学意义。华南儿童白血病协作组(South China Children Leukemia Group,SCCLG)-APL多中心RCT研究(176例)显示,尽管口服砷剂RIF(91例)与静脉注射砷剂ATO(85例)的5年EFS率差异无统计学意义,但口服砷剂组平均住院时间更短(WBC≤10×109/L且PLT≥40×109/L,39 d对64 d,P=0.000;WBC≤10×109/L且PLT<40×109/L,34 d对65 d,P=0.000;WBC>10×109/L,44.5 d对68 d,P=0.048),感染风险降低(26.7%对42.4%,P=0.029)。
【推荐说明】
本指南治疗方案的推荐仍以初诊WBC作为划分依据,但在ATRA联合砷剂治疗APL的时代,目前使用的APL危险度的分层体系有待改善。上海交通大学附属瑞金医院对348例成人APL进行全外显子测序、全基因组测序和RNA测序发现,既往仅基于初诊WBC和(或)PLT的危险度分层已经不适用于ATRA联合砷剂治疗APL的时代,提出了基于NRAS突变、APL9评分和WBC进行的危险度分层,但仍需前瞻性临床研究来验证。
虽然研究已证实与静脉注射砷剂联合ATRA相比,口服RIF联合ATRA治疗APL至少具有非劣性,但是在儿童APL中使用口服砷剂,需考虑口服药物的生物利用度和患者的依从性问题,建议至少口服砷剂1周待血砷浓度达稳态后检测谷浓度。
临床问题5:对于初诊WBC≥10×109/L的APL患者的一线治疗方案?
【推荐意见】
对于初诊WBC≥10×109/L的APL首选ATRA+砷剂(ATO/RIF)+蒽环类药物(详见表2)作为一线治疗方案(证据等级2b,推荐强度B)。
【证据概要】
共纳入1个队列研究、3个单臂临床试验、1个RCT研究:一项成人队列研究(对RCT的事后分析)显示,WBC≥10×109/L患者(267例)在采用ATRA+ATO+蒽环类药物治疗的7年DFS率高于ATRA+蒽环类药物+阿糖胞苷(93.2%对87.4%,P=0.14),7年CIR低于ATRA+蒽环类药物+阿糖胞苷组(5.1%对9.9%,P=0.17),尽管差异无统计学意义。中国儿童单臂多中心研究(CCLG-APL2016)显示79例高危组APL患者采用ATRA+ATO/RIF+蒽环类药物(2~3剂)诱导、ATRA+蒽环类药物(3剂)巩固、ATRA+ATO/RIF 5个周期维持治疗,2年OS率为95%,2年EFS率为90%。美国COG的1个儿童单臂多中心研究结果显示,56例WBC≥10×109/L的APL患儿采用ATRA+ATO+蒽环类药物(共4剂)诱导治疗、ATRA+ATO进行4个周期巩固治疗,2年OS率为100%,2年EFS率为96.4%。中国SCCLG-APL协作组的1个多中心随机非劣性研究显示,57例高危APL患者采用ATRA+ATO/RIF+蒽环类药物(米托蒽醌3剂)诱导、ATRA+ATO/RIF+阿糖胞苷巩固、ATRA+ATO+甲氨蝶呤+巯嘌呤维持治疗,8年EFS率高达96%以上。一项单臂多中心2期试验报道,在WBC≥10×109/L的患者中巩固治疗阶段采用口服砷剂联合ATRA去化疗治疗,纳入54例APL患者,随访13.8个月,2年OS率为100%,2年DFS率为94%,所有患者在巩固治疗后均获得分子生物学CR,但中位随访时间较短。因此,各大协作组仍推荐将ATRA+砷剂+蒽环类药物作为WBC≥10×109/L APL的一线治疗方案。
【推荐说明】
尽管各大协作组仍推荐将ATRA+砷剂+蒽环类药物作为WBC≥10×109/L APL的一线治疗方案,但一项成人RCT研究(40例)提示在WBC≥10×109/L的患者,与传统ATRA+ATO+化疗组(19例)相比,ATRA+ATO完全去化疗组(21例)2年DFS率和EFS率更高。因此,对于初诊WBC≥10×109/L的患者有望进一步减化疗、去化疗,但尚需大样本研究进一步证实。此外,维奈克拉在复发APL治疗中效果显著,国内将其应用于APL一线治疗的临床试验已开展,如CCLG-APL2024方案(注册号:ChiCTR2400085721),有望进一步优化APL治疗。
临床问题6:诱导治疗期间,如何进行减积(降细胞)治疗,从而降低早期死亡?
【推荐意见】
1.对于初诊或诱导治疗后WBC>5×109/L的患者,首选羟基脲进行减积治疗(证据等级5,推荐强度D)。
2.对于初诊或诱导治疗后WBC>5×109/L的患者,也可选用维奈克拉进行减积治疗(证据等级4,推荐强度C)。
3.对上述药物减积治疗不敏感的患者,可加用高三尖杉酯碱、阿糖胞苷或蒽环类药物(证据等级5,推荐强度D)。
【证据概述】
一共纳入涉及APL减积治疗的文献5篇,其中4篇均为临床试验中建议的减积治疗,1篇为历史对照研究,结果见表3。
【推荐说明】
WBC明显升高是APL患者早期死亡的危险因素,羟基脲为最常用的减积药物,若单用效果欠佳,可联用化疗药物,如阿糖胞苷、蒽环类药物和高三尖杉酯碱。北京儿童医院单中心研究结果显示,采用维奈克拉进行减积治疗的APL患儿的DS发生率更低,是一种更优的选择。因此,本指南推荐首选羟基脲进行减积治疗,对于不敏感的患者,可加用维奈克拉;若WBC下降仍不明显,可加用高三尖杉酯碱、阿糖胞苷或蒽环类药物。APL的减积治疗通常与ATRA和砷剂靶向治疗同时进行,并不影响APL的诱导分化治疗。
临床问题7:治疗期间和停药后MRD的监测?
【推荐意见】
1.推荐通过定量PCR检测骨髓PML::RARα转录本进行MRD监测(证据等级2b,推荐强度B)。
2.建议监测频率:维持治疗前每个疗程结束后监测1次,维持治疗期每3个月左右监测1次(证据等级2b,推荐强度B),停药时监测1次,之后每6个月监测1次,直至停药后2年(证据等级5,推荐强度D)。
【证据概述】
指南制订工作组共查询到1个前瞻性研究、4个指南及专家共识:对于MRD监测方法及监测频率,各研究及指南推荐较为一致。多推荐应用定量PCR,包括实时荧光定量PCR(RQ-PCR)和逆转录定量PCR(qRT-PCR),每2~3个月进行一次PML::RARα转录本检测,但监测时长不尽相同(表4)。
【推荐说明】
监测期间若出现PML::RARα阳性,需在2周内复测,若复查阴性,继续原治疗,若为阳性,按照复发治疗。
临床问题8:中枢神经系统白血病(central nervous system leukemia,CNSL)的预防?
【推荐意见】
1.对于初诊WBC≥10×109/L或中枢神经系统(CNS)出血的APL患者,待弥散性血管内凝血(DIC)控制后建议进行至少4次鞘内注射化疗药物预防CNSL(证据等级2b,推荐强度B)。
2.对于初诊WBC<10×109/L且无颅内出血的患者,待DIC控制后建议进行鞘内注射化疗药物预防CNSL,可酌情减少至2~3次(证据等级5,推荐强度D)。
【证据概要】
在ATRA联合化疗时代,一项成人及儿童队列研究表明,806例APL患者中10例髓外复发的患者中9例复发涉及CNS,APL髓外复发在WBC>10×109/L的患者中更常见(P=0.0014),且预后较差(P=0.04);另一项739例成人APL患者的队列研究,未进行鞘内注射化疗药物预防CNSL,诱导治疗期间CNS出血的发生(5年累积发生率18.7%,P=0.006)是CNS复发的独立危险因素。
在ATRA联合砷剂时代,AAML1331研究中,仅对非创伤性脑脊液中存在白血病细胞或CNS出血的患者进行了三联鞘内注射,结果显示154例患者中3例复发,其中仅1例WBC<10×109/L复发伴CNS2;国内关于儿童APL研究,如CCLG-APL2016研究、SCCLG-APL,均对所有APL患者进行二联鞘内注射(阿糖胞苷+地塞米松)预防CNSL。在CCLG-APL2016研究中(193例),仅1例患者复发时伴有CNSL;在SCCLG-APL研究中(82例),中位随访时间3.0年无CNS复发患者。
【推荐说明】
APL患者CNSL的发生率很低,而诱导治疗期间出血风险高,2019年ELN专家共识建议在诱导治疗期间应避免腰椎穿刺等有创性操作,CNSL的预防应推迟至血液学缓解后。目前国内推荐对于所有APL患者均进行椎管内注射化疗药物预防CNSL,本指南也推荐对所有患者均进行鞘内注射化疗药物预防CNSL,但需待DIC控制后进行。对于初诊APL合并有颅内出血的患者应根据出血部位、生命体征、影像学评估结果,考虑鞘内注射化疗药物的时机。
临床问题9:儿童复发APL患者的预后不良因素?
【推荐意见】
儿童复发APL患者的预后不良因素包括:①复发时间较早:CR1<18个月(证据等级4,推荐强度C);②复发后骨髓造血干细胞移植(HSCT)前未达到CR(证据等级4,推荐强度C);③初诊时已使用ATO治疗(证据等级2b,推荐强度B)。
【证据概要】
指南工作组共纳入5项回顾性队列研究,报告了复发APL患者预后不佳的3类危险因素:①复发时间较早(3个研究,共473例):在一项儿童研究中(24例),从诊断到复发<18个月是复发APL预后不良的危险因素(OS:HR=13.15,95%CI:2.65~65.11,P=0.002;EFS:HR=8.94,95%CI:2.33~34.36,P=0.001)。在一项儿童及成人研究中(155例),CR1≥1.5年是复发APL预后较好的保护因素(OS:HR=0.410,95%CI:0.183~0.919,P=0.03;EFS:HR=0.401,95%CI:0.210~0.764,P=0.006);在一项成人研究中(294例)CR1<12个月是复发APL预后不良的危险因素(OS:HR=1.56,95%CI:1.07~2.26,P=0.02)。②移植前未达到CR是复发APL预后不良的危险因素(1个儿童研究,55例):移植前未达到CR的患者与复发后达到CR2+CR3的患者相比,5年OS率[46%(95%CI:17%~71%)对81%(95%CI:66%~90%),P=0.013]和DFS率[46%(95%CI:17%~71%)对76%(95%CI:61%~87%),P<0.001]均显著偏低。③初诊时已使用ATO治疗(1个青少年及成人研究,64例):初始治疗中已应用过ATO但仍复发的APL患者,与未应用过ATO而复发的患者相比OS率(HR=2.56,95%CI:1.01~6.52,P=0.048)和RFS率(HR=4.74,95%CI:1.99~11.22,P<0.0005)更低。
【推荐说明】
较早复发、移植前未达到CR、初诊时已使用ATO治疗与儿童复发APL预后不佳相关。因此,对具有危险因素的APL复发患者需要更积极的治疗。但由于目前儿童APL复发研究较少,其预后不良因素如遗传学异常等需待进一步探索。
临床问题10:首次复发APL的治疗方案?
【推荐意见】
1.建议进行APL细胞ATRA及砷剂耐药变异位点检测(证据等级2b,推荐强度B)。
2.复发后治疗:
(1)如初诊时采用ATRA+化疗,建议复发时应用ATRA+砷剂再诱导治疗(证据等级2b,推荐强度B);
(2)如初诊时采用ATRA+砷剂治疗,建议复发后进行如下治疗:
①建议进行ATRA+砷剂+维奈克拉+化疗再诱导治疗(证据等级4,推荐强度C);如存在ATRA耐药变异位点,可去除ATRA,如存在砷剂耐药变异位点,可考虑去除砷剂(证据等级4,推荐强度C)。
②如经过ATRA+砷剂+化疗+维奈克拉再诱导治疗后达到分子生物学CR,可结合前期治疗反应、儿童生存质量、儿童及监护人意见综合评估,选择进行异基因HSCT或含有维奈克拉的维持治疗(证据等级5,推荐强度D);如经过ATRA+砷剂+化疗+维奈克拉治疗后仍然未能达到分子生物学CR,建议行异基因HSCT(证据等级2b,推荐强度B)。
3.对于APL复发伴CNSL的患者,建议在上述复发后治疗的基础上增加鞘内注射次数,可考虑额外应用脑及脊髓放疗或大剂量阿糖胞苷治疗(证据等级5,推荐强度D)。
【证据概要】
1.关于复发时进行APL细胞ATRA和砷剂耐药突变检测:
纳入2项队列研究、1篇病例系列及2篇成人病例报告,因治疗方式存在异质性故未合并。一项成人复发APL前瞻性队列研究(35例)中(初诊时曾应用砷剂),复发时存在砷剂耐药的患者死亡率更高(84.6%对22.7%,χ2=12.612,P<0.001);含有PML基因变异的患者死亡率更高(88.9%对30.8%,P=0.005);4例同时存在PML和RARα基因变异的患者均未能缓解。一项成人复发APL回顾性队列研究(30例)显示PML的变异与ATO耐药(P<0.0001)、复发次数(P=0.001)、早期复发(P=0.013)相关。一项成人病例系列研究(9例)中,复发后根据APL细胞耐药变异检测结果调整治疗,88.9%达到CR,11.1%达到部分缓解。1篇成人病例报告显示初诊时ATRA+ATO治疗的患者,复发后同时存在PML A216V变异和RARα R394W变异,经过ATRA+ATO+化疗治疗未缓解。1篇成人病例报告显示经过ATRA+化疗、ATRA+ATO及异基因HSCT的患者二次复发时检测出PML基因A216V变异。
2.复发治疗:
对于初始治疗未应用ATO,复发后应用ATO再诱导治疗达到分子生物学缓解的患者,共纳入2项回顾性队列研究:一项儿童研究(51例)结果显示初始治疗采用ATRA+化疗,复发时应用ATRA+ATO(18例)的患者比应用ATRA+化疗(33例)的患者10年OS率[94.4%(95%CI:84.4%~100%)对72.1%(95%CI:58.2%~89.4%),P=0.087]和EFS率[77.8%(95%CI:60.8%~99.6%)对62.9%(95%CI:48.2%~82.0%),P=0.390]有增高趋势,但未达统计学差异。一项成人队列研究(198例)显示复发前未应用ATO的患者,复发后应用含有砷剂方案再诱导的患者移植后4年RFS率(88.2%对75.0%,P=0.028)和OS率(92.8%对79.8%,P=0.027)均较高。
对于初始治疗应用ATO,后出现复发的APL患者,共纳入1项单臂临床试验、1项回顾性队列研究、1项病例报告、1项探索性临床研究。一项成人单臂临床试验中,24例复发APL患者(初诊应用ATO,未应用ATRA),复发后应用ATO再诱导治疗,19例再次达到缓解。一项成人回顾性队列研究(25例)中,初次复发时,有16例仍然应用ATRA+ATO/四硫化四砷(ATS)再诱导,其中有10例(62.5%)再次达到CR,4例未缓解,2例发生治疗相关性死亡;其余患者复发时应用化疗或吉妥珠单抗奥佐米星,诱导治疗后存活的患者中总体二次复发率高达78.9%。一项成人病例报告显示,1例初始治疗应用ATRA+ATO+化疗的APL成人患者在复发时发现RARα-LBD区域基因突变,再次应用ATO+ATRA效果不佳,应用维奈克拉单药达到CR,后因经济原因未接受移植,巩固治疗4个月后二次复发。一项探索性临床研究纳入5例初始治疗含ATO或RIF的成人复发APL患者,复发后应用V-CAG方案(维奈克拉+阿糖胞苷+阿克拉霉素+G-CSF)治疗后4例达到CR,1例达到部分缓解并序贯HSCT,之后5例均维持CR。
在自体HSCT与异基因HSCT的选择方面,纳入了3项回顾性队列研究和2项前瞻性队列研究(表5):对于移植前MRD阳性的患者,建议行异基因HSCT。
3.APL复发伴CNSL的治疗:
纳入1项病例系列研究、1项队列研究和1项病例报告。一项儿童及成人病例系列研究显示,CNS复发的儿童及成人APL患者(17例),应用ATO+甘露醇治疗后,脑脊液砷浓度约为血砷浓度的99.7%,5年OS率为82.4%,EFS率为52.9%。一项儿童及成人前瞻性队列研究中,CNS复发的APL患者应用不含ATO的系统治疗,联合三联鞘内注射,中位生存时间仍明显低于仅骨髓复发的患者;一项成人病例报告显示,脑脊液中的砷浓度与血浆砷浓度相关性好,提示砷剂能透过血脑屏障。
对于合并CNSL的APL患者的局部治疗,COG的儿童APL研究中有复发APL患者的脑脊液转阴后再进行5~6次三联鞘内注射(甲氨蝶呤+氢化可的松+阿糖胞苷)的报道。一项成人探索性研究(一线治疗未用ATO)在CNS复发后(9例)首选ATO±ATRA治疗,并行多次三联鞘内注射,患者均达到分子生物学缓解,缓解后分别应用全脑放射、移植、大剂量阿糖胞苷。
【推荐说明】
对于初治时含或不含砷剂的APL患者,复发后均推荐采用以砷剂为基础的治疗方案,这与2016年国际专家小组、2020年欧洲肿瘤协会及2018年日本血液学会观点一致。由于初诊已应用砷剂的患者复发后单用砷剂二次复发率较高,建议在复发后ATRA+ATO+化疗基础上联用维奈克拉。维奈克拉为一种口服的小分子BCL-2抑制剂,在儿童AML中已证实其安全性和有效性。基于以上证据,建议在复发后ATRA+ATO+化疗基础上联用维奈克拉,如治疗后达到分子生物学CR,可结合前期治疗反应、儿童生存质量、儿童及监护人意见综合评估,选择含有维奈克拉的维持治疗或进行异基因HSCT;如经过ATRA+砷剂+化疗+维奈克拉治疗后仍然未达分子生物学CR,建议行异基因HSCT。国外亦有关于吉妥珠单抗奥佐米星单药或联合ATRA及ATO治疗成人复发APL的单臂临床试验的报道。复发APL患儿可酌情参加国内开展的临床试验,如ChiCTR2400082058、ChiCTR2300074053等。
临床问题11:在APL诱导治疗期间,凝血异常如何处理?
【推荐意见】
1.一旦怀疑APL,应尽早给予ATRA(证据等级2b,推荐强度B)和砷剂(证据等级5,推荐强度D)治疗。
2.通过输注单采血小板尽可能维持PLT>30×109/L;如有活动性出血或WBC>10×109/L,则尽可能维持PLT>50×109/L(证据等级4,推荐强度D)。
3.新鲜冰冻血浆、冷沉淀、纤维蛋白原等输注尽可能维持纤维蛋白原>1.5 g/L、INR<1.5~2.0,维持PT及APTT在正常范围内(证据等级2b,推荐强度C)。
【证据概述】
指南证据工作组进行了定性研究,共纳入3篇与APL诱导治疗期间凝血异常处理相关的回顾性研究。一项儿童及成人APL研究显示,在45例高危APL患者(WBC>10×109/L)中,ATRA延迟至疑诊后3~4 d开始应用比疑诊APL 0~2 d开始应用早期死亡率更高(80%对20%,P=0.01)。一项成人APL病例对照研究(67例)显示,纤维蛋白原水平≤1.5 g/L(P=0.025)、APTT延长(P=0.021)的APL患者早期死亡率更高。一项27例成人APL合并颅内出血患者的病例对照研究中,出现颅内出血时的PLT和纤维蛋白原的中位水平分别为22×109/L和1.24 g/L,其中早期死亡患者与存活患者相比,PT更长[(18.0±6.03)s对(14.7±1.93)s,P=0.029],D-二聚体水平更高[(22.4±13.55)mg/L对(10.8±10.63)mg/L,P=0.029]。我国2018年APL诊疗指南及ELN2019年APL共识建议一旦怀疑APL,应立即给予ATRA治疗,通过输注新鲜冰冻血浆、纤维蛋白原和(或)冷沉淀、血小板等成分来维持PLT在(30~50)×109/L以上、纤维蛋白原在1.5 g/L以上、INR<1.5~2.0。在诱导治疗期间应继续支持治疗,直到凝血障碍的临床体征和实验室指标恢复正常。砷剂在儿童APL治疗中的有效性和安全性已得到证实,ATRA联合砷剂治疗使得APL的早期死亡率进一步下降,因此,指南专家组建议在尽早开始ATRA治疗的同时也应尽快开始砷剂的治疗。
【推荐说明】
关于APL患者凝血异常的治疗,一些抗凝、抗纤溶的药物如肝素、人可溶性重组血栓调节蛋白、氨甲环酸和氨基己酸也被用于临床,但存在争议,可能会使出血和血栓形成风险增加,故本指南暂不推荐使用。
临床问题12:DS的危险因素、预防及治疗?
【推荐意见】
1.治疗前WBC>5×109/L、肾功能不全和体重指数升高为APL患者发生DS的危险因素(证据等级3b,推荐强度B)。
2.使用糖皮质激素预防DS的益处尚不明确,对于WBC>10×109/L或WBC增长迅速的患者可酌情预防性应用(证据等级5,推荐强度D)。
3.一旦怀疑DS,立即予地塞米松10 mg·m- 2·次-1(单次最大量为10 mg),每日1次,必要时可每12 h 1次,症状体征好转后减停,一般不超过2周(证据等级4,推荐强度C)。根据患者DS严重程度,酌情停用分化剂(ATRA和/或砷剂)(证据等级5,推荐强度D)。
【证据概要】
共纳入DS危险因素的文献2篇,均为病例对照研究,一项研究(739例)表明治疗前WBC>5×109/L(P=0.021)、肌酐水平升高(P=0.004)与发生严重DS的风险增加相关。在Breccia等的研究中(144例),体重指数升高是发生DS的独立危险因素(95%CI:1.5~34.95,P=0.014)。
共纳入预防DS的文献5篇,4篇为临床试验中应用皮质类固醇预防DS的描述性分析,1篇为历史对照研究。共纳入DS治疗相关文献6篇,1篇为历史对照研究,4篇为临床试验中应用皮质类固醇治疗DS的描述性分析,1篇为病例系列研究。结果见表6。
【推荐说明】
目前暂无对所有APL患者使用皮质类固醇预防DS的支持依据,参考上述研究结果,对于WBC明显增高的患者,可酌情加用地塞米松预防DS,但仍需进一步临床试验确证。
(执笔:郑胡镛、王林娅)
指导委员会成员:吴敏媛、马军、吴德沛、王建祥、黄晓军、董文革
共识专家组成员(按姓氏笔画排序):
牵头:王天有(国家儿童医学中心、首都医科大学附属北京儿童医院),刘玉峰(郑州大学第一附属医院),郑胡镛(国家儿童医学中心、首都医科大学附属北京儿童医院)
制定:于洁(重庆医科大学附属儿童医院),马廉(深圳市儿童医院),方拥军(南京医科大学附属儿童医院),方建培(中山大学孙逸仙纪念医院),冯晓勤(南方医科大学南方医院),师晓东(首都儿科研究所附属儿童医院),刘安生(西安交通大学附属儿童医院、西安市儿童医院),刘炜(河南省儿童医院),江华(广州市妇女儿童医疗中心),何志旭(贵州医科大学附属医院),沈树红(上海交通大学医学院附属上海儿童医学中心),张瑞东(国家儿童医学中心、首都医科大学附属北京儿童医院),陈静(上海交通大学医学院附属上海儿童医学中心),竺晓凡(中国医学科学院血液病医院),金润铭(华中科技大学同济医学院附属协和医院),胡绍燕(苏州大学附属儿童医院),胡群(华中科技大学同济医学院附属同济医院),徐晓军(浙江大学医学院附属儿童医院),高举(四川大学华西第二医院),彭晓霞(国家儿童医学中心、首都医科大学附属北京儿童医院),蒋慧(上海市儿童医院),翟晓文(复旦大学附属儿科医院),鞠秀丽(山东大学齐鲁医院)
秘书组(证据评价组)成员(按姓氏笔画排序):首都医科大学附属北京儿童医院(王林娅、朱颖、刘雅莉、许清源、李雁铭、杨菲菲、何红波、张宇轩、郑雪岭、黄俊涛、常恒辉、董丁丁、温晓佳)
外审专家(按姓氏笔画排序):主鸿鹄(首都医科大学附属北京朝阳医院),田新(昆明市儿童医院),汤永民(浙江大学医学院附属儿童医院),罗学群(中山大学附属第一医院),廖宁(广西医科大学第一附属医院)
点击左下角“阅读原文”,获取更多文章信息
(来源:中华医学期刊网)
声 明
凡署名原创的文章版权属《肿瘤瞭望》所有,欢迎分享、转载。本文仅供医疗卫生专业人士了解最新医药资讯参考使用,不代表本平台观点。该等信息不能以任何方式取代专业的医疗指导,也不应被视为诊疗建议,如果该信息被用于资讯以外的目的,本站及作者不承担相关责任。
诊断试剂临床研究
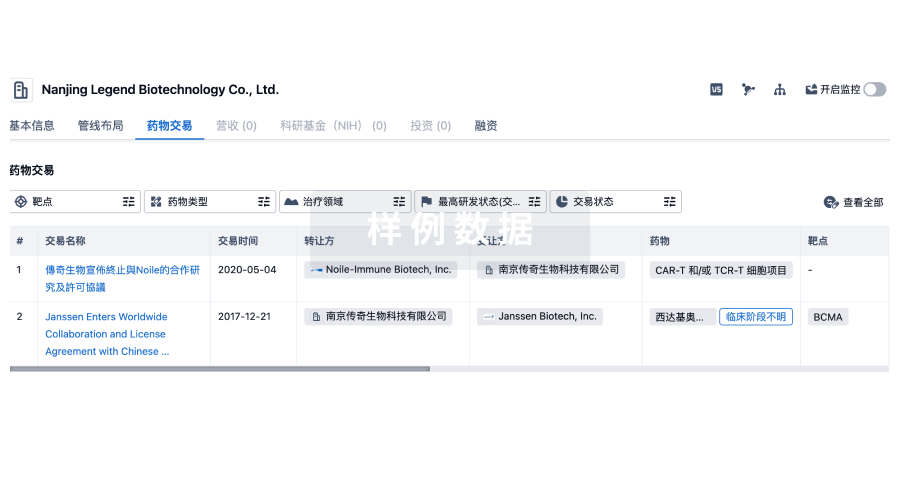
100 项与 The Children's Oncology Group Foundation, Inc. 相关的药物交易
登录后查看更多信息
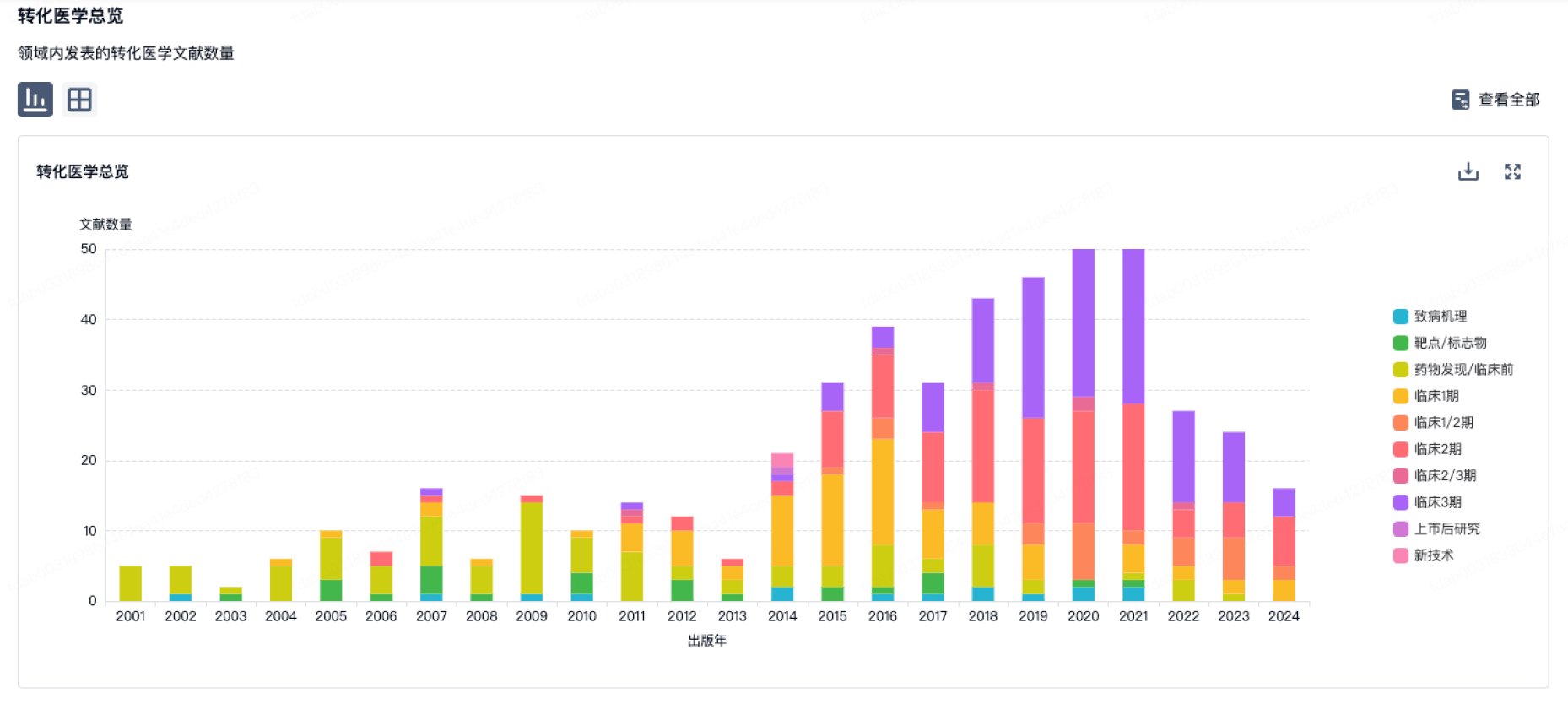
100 项与 The Children's Oncology Group Foundation, Inc. 相关的转化医学
登录后查看更多信息
组织架构
使用我们的机构树数据加速您的研究。
登录
或

管线布局
2026年06月09日管线快照
管线布局中药物为当前组织机构及其子机构作为药物机构进行统计,早期临床1期并入临床1期,临床1/2期并入临床2期,临床2/3期并入临床3期
临床1期
2
5
临床2期
临床3期
5
12
其他
登录后查看更多信息
当前项目
| 药物(靶点) | 适应症 | 全球最高研发状态 |
|---|---|---|
环磷酰胺 ( DNA ) | 高风险神经母细胞瘤 更多 | 临床3期 |
甲氨蝶呤 ( DHFR ) | 前体B细胞成淋巴细胞白血病淋巴瘤 更多 | 临床3期 |
甲磺酸伊马替尼 ( Bcr-Abl x PDGFRα x c-Kit ) | 前体 T 细胞淋巴母细胞淋巴瘤 更多 | 临床3期 |
氟尿嘧啶 ( TYMS ) | 肝细胞恶性肿瘤,NOS 更多 | 临床3期 |
Lactobacillus plantarum strain 299 | 急性移植物抗宿主病 更多 | 临床3期 |
登录后查看更多信息
药物交易
使用我们的药物交易数据加速您的研究。
登录
或
转化医学
使用我们的转化医学数据加速您的研究。
登录
或
营收
使用 Synapse 探索超过 36 万个组织的财务状况。
登录
或
科研基金(NIH)
访问超过 200 万项资助和基金信息,以提升您的研究之旅。
登录
或
投资
深入了解从初创企业到成熟企业的最新公司投资动态。
登录
或
融资
发掘融资趋势以验证和推进您的投资机会。
登录
或
生物医药百科问答
全新生物医药AI Agent 覆盖科研全链路,让突破性发现快人一步
立即开始免费试用!
智慧芽新药情报库是智慧芽专为生命科学人士构建的基于AI的创新药情报平台,助您全方位提升您的研发与决策效率。
立即开始数据试用!
智慧芽新药库数据也通过智慧芽数据服务平台,以API或者数据包形式对外开放,助您更加充分利用智慧芽新药情报信息。
生物序列数据库
生物药研发创新
免费使用
化学结构数据库
小分子化药研发创新
免费使用



