预约演示
更新于:2026-05-19
Tocilizumab
托珠单抗
更新于:2026-05-19
概要
基本信息
最高研发阶段批准上市 |
首次获批日期 日本 (2005-04-11), |
最高研发阶段(中国)批准上市 |
特殊审评突破性疗法 (美国)、紧急使用授权 (美国)、孤儿药 (美国)、孤儿药 (日本) |
登录后查看时间轴
结构/序列
Sequence Code 12264H

来源: *****
Sequence Code 12270L

来源: *****
关联
624
项与 托珠单抗 相关的临床试验NCT03787290
Examining Immune-Based Mechanisms of Action for Mild-Intensity Whole Body Hyperthermia (WBH) in the Treatment of Major Depressive Disorder
Overall, the objective of this pilot study is to utilize the IL-6 receptor antagonist tocilizumab to prospectively evaluate the role of IL-6 in the antidepressant and immunological effects of whole body hyperthermia (WBH). The study seeks to replicate findings thus far that WBH has an antidepressant effect by administering the intervention at a site not involved in studies to date. Moreover, the current proposal may help the investigators better understand the role of IL-6 in the pathogenesis and treatment of depression which might point to novel immune-based interventions for Major Depressive Disorder (MDD). Finally, the current proposal holds promise for better understanding of a novel treatment for MDD, which is among the leading causes of health-related disability in the world.
开始日期2026-12-01 |
申办/合作机构 |
NCT07589634
79635322MMY2002: Phase 2 Randomized, Double-blind, Placebo-controlled Study Evaluating the Prophylactic Use of Tocilizumab to Prevent Cytokine Release Syndrome With Ramantamig Administration in Participants With Relapsed/Refractory Multiple Myeloma
The purpose of this study is to find out whether giving a single dose of tocilizumab before treatment with ramantamig can help prevent or reduce the severity of cytokine release syndrome (CRS) within 28 days from ramantamig, compared to participants who receive placebo. CRS is an acute inflammatory reaction that can occur during treatment and may be associated with flu-like or other systemic symptoms, such as fever and tiredness.
开始日期2026-07-20 |
NCT07052058
Triple-Blind Randomized Clinical Trial of Tocilizumab vs Placebo: Potential Use of an IL-6 Antagonist as an Adjuvant to Standard Treatment for Treatment-Resistant Major Depression in the Brazilian Public Health System (SUS)
Clinical trial aimed at evaluating whether a single infusion of tocilizumab, a medication that blocks the action of an inflammatory molecule called interleukin-6 (IL-6), can reduce symptoms of treatment-resistant major depression compared to placebo in non-hospitalized patients.
开始日期2026-07-01 |
100 项与 托珠单抗 相关的临床结果
登录后查看更多信息
100 项与 托珠单抗 相关的转化医学
登录后查看更多信息
100 项与 托珠单抗 相关的专利(医药)
登录后查看更多信息
6,157
项与 托珠单抗 相关的文献(医药)2026-12-31·JOURNAL OF MEDICAL ECONOMICS
Costs per responder for patients with relapsed or refractory multiple myeloma treated with Talquetamab compared with usual care
Article
作者: Mu, Fan ; Patel, Neel ; Yang, Chelsey ; Jiao, Tianze ; Liu, Yi-Hsuan ; Wang, Jiamin ; Grajales-Cruz, Ariel F. ; Zhang, Xinke ; Lee, Hans C. ; Goble, Joseph
AIMS:
To evaluate costs per responder for patients with triple-class exposed (TCE) relapsed or refractory multiple myeloma (RRMM) receiving talquetamab (Tal) on weekly (QW) and biweekly (Q2W) dosing schedules, compared with usual care from a United States commercial payer's perspective.
METHODS:
A cost per responder model was developed over a 6-month time horizon, incorporating pre-progression and post-progression costs. For Tal QW and Tal Q2W, pre-progression costs included costs of drug acquisition, inpatient step-up doses (hospitalization, pre-medication, and tocilizumab), outpatient visits, and monitoring. Pre-progression costs for usual care were estimated based on a weighted average of the 10 most used regimens in a real-world LocoMMotion/MoMMent study, including costs of acquisition, administration, co-medication, and monitoring. Post-progression costs included subsequent treatment for a subset of patients and terminal care costs prior to death. All costs were reported in 2025 United States Dollars. Clinical data of overall response rate (ORR), progression-free survival, and overall survival were obtained from an indirect treatment comparison using MonumenTAL-1 (September 2024 data cut) and LocoMMotion/MoMMent (October 2022 and August 2023 data cuts) as data sources. Deterministic sensitivity analyses and scenario analyses were conducted to assess the robustness of model results.
RESULTS:
Over the 6-month period, the total cost of care was $179,556 for usual care, $295,993 for Tal QW, and $315,135 for Tal Q2W. Despite higher costs, Tal demonstrated superior ORR, resulting in lower cost per responder: $575,962 for usual care, $405,470 for Tal QW, and $443,165 for Tal Q2W, representing a 23-30% reduction in cost per responder with Tal. Sensitivity and scenario analyses showed consistent findings.
CONCLUSION:
Although Tal QW and Q2W are associated with higher total per-patient costs compared with usual care, they offer improved clinical effectiveness, resulting in lower cost per responder. These findings suggest greater economic value for Tal in the treatment of TCE RRMM.
2026-08-01·JOURNAL OF CRITICAL CARE
The association between interleukin-6 inhibitors as treatment for COVID-19 and mental health problems in ICU survivors
Article
作者: van den Boogaard, Mark ; van Gelder, Thomas G ; van Diem-Zaal, Irene J ; Zegers, Marieke ; Slooter, Arjen J C ; Lalmohamed, Arief ; Egberts, Toine C G
OBJECTIVE:
To assess whether exposure to interleukin-6 (IL-6) inhibitors as treatment for critically ill COVID-19 patients is associated with a lower prevalence of mental health problems one year after ICU admission.
DESIGN:
Retrospective cohort study using prospectively collected outcome data.
SETTING:
Two university medical centers in the Netherlands: University Medical Center Utrecht (UMCU) and Radboud University Medical Center (Radboudumc).
PATIENTS:
Adult ICU survivors admitted to the ICU for COVID-19 from September 1, 2020, to March 31, 2022, with available one-year follow-up data.
EXPOSURE:
IL-6 inhibitors (tocilizumab or sarilumab) as treatment for COVID-19.
MEASUREMENTS AND MAIN RESULTS:
Mental health problems were assessed using the Impact of Event Scale (IES-6 or IES-R) for post-traumatic stress disorder (PTSD) and the Hospital Anxiety and Depression Scale (HADS) for anxiety and depression. The primary outcome was a composite of PTSD, anxiety, and/or depression symptoms one year after ICU admission. Among 170 patients included in the primary analysis (119 exposed to IL-6 inhibitors, 51 unexposed), IL-6 inhibitor exposure was associated with a lower prevalence of mental health problems (adjusted odds ratio (aOR) 0.46, 95% confidence interval (CI) 0.22-0.93) and PTSD symptoms alone (aOR 0.45, 95% CI 0.20-0.97). No significant associations were found for anxiety (aOR 0.77, 95% CI 0.34-1.72) or depression (aOR 0.71, 95% CI 0.33-1.50) symptoms alone.
CONCLUSIONS:
Exposure to IL-6 inhibitors as treatment for critically ill COVID-19 patients was associated with a lower prevalence of mental health problems, primarily driven by a lower prevalence of PTSD symptoms, one year after ICU admission. These findings suggest a potential role for cytokine-targeted therapies in mitigating long-term mental health problems in ICU survivors, but further research is needed to establish causality.
KEY POINTS:
Question: Does treatment with interleukin-6 (IL-6) inhibitors during ICU admission for COVID-19 reduce the prevalence of mental health problems one year later?
FINDINGS:
In this multicenter cohort study of 170 COVID-19 ICU survivors, IL-6 inhibitor exposure was associated with a significantly lower prevalence of PTSD and of the composite outcome of PTSD, anxiety, or depression symptoms one year after ICU admission. Meaning: These findings suggest that IL-6 inhibition during critical illness may help mitigate long-term psychological burden in ICU survivors.
2026-07-01·JOINT BONE SPINE
Tapering or stopping tocilizumab in PMR: Toward optimized treatment withdrawal
作者: Devauchelle-Pensec, Valérie ; Chevet, Baptiste
1,098
项与 托珠单抗 相关的新闻(医药)2026-05-17
·药物导图
摘要
格菲妥单抗(高罗华®):首创2:1结构双抗,重塑弥漫大B细胞淋巴瘤治疗格局
格菲妥单抗是由罗氏研发的一款具有首创(First-in-class)意义的2:1结构CD20×CD3双特异性抗体(TCE)。它像一个“分子桥接器”,一端双抓肿瘤细胞CD20,一端单拉T细胞CD3,强效激活免疫系统精准杀伤淋巴瘤。2025年,该药在国内外接连斩获新适应症,目前可用于三线及以上单药治疗,以及联合GemOx方案用于二线不适合移植的复发/难治弥漫大B细胞淋巴瘤(DLBCL)患者。
临床数据显示,其联合疗法将患者中位总生存期提升至25.5个月,近乎翻倍;在中国真实世界中,其三线治疗的完全缓解率超50%,是传统疗法的五倍。凭借严密的阶梯给药与预处理方案,其细胞因子释放综合征(CRS)等毒性得到了有效控制。随着该药被纳入医保,这款无需定制化制备的“现货型”免疫疗法,正以更高效、可及的姿态惠及广大DLBCL患者。
1. 基础标识域 (Identity Domain)
通用名 (INN): Glofitamab (格菲妥单抗)
商品名: 高罗华® (中国) / Columvi® (国际)
研发公司及权属: 罗氏 (Roche)
药物类型: 靶向 CD20 和 CD3 的双特异性 T 细胞衔接蛋白 (TCE),具有 novel 2:1 结构(2个CD20结合域,1个CD3结合域)
中美欧获批状态: 2023年6月获美国FDA加速批准;2023年7月获欧盟委员会批准;2023年11月获中国NMPA附条件批准上市;2025年4月获欧盟扩展适应症批准,2025年5月获中国NMPA新适应症批准
当前获批适应症:
单药: 治疗既往接受过至少两线系统性治疗的复发或难治性弥漫大B细胞淋巴瘤(DLBCL)成人患者(3L+)。
联合用药: 联合吉西他滨与奥沙利铂(GemOx)用于治疗不适合自体造血干细胞移植(ASCT)的复发或难治性弥漫大B细胞淋巴瘤非特指型(DLBCL NOS)成人患者(2L+)。
知识产权与地位: 全球首款获批进入临床常规治疗的2:1结构CD20/CD3双特异性抗体,凭借独特的分子设计在DLBCL的后线及二线治疗中发挥关键作用。
2. 核心独特卖点 (Core USPs)
卖点一:独创2:1结构,双管齐下增强抗肿瘤效力不同于传统的1:1双抗,格菲妥单抗采用创新的2:1结构(两个CD20结合位点,一个CD3结合位点)。这种结构不仅能更紧密地抓取B细胞表面的CD20抗原,还能更有效地激活、扩增并重定向T细胞,从而在安全耐受的前提下大幅加强杀伤肿瘤细胞的能力。
卖点二:即用型“现货”免疫疗法,突破CAR-T治疗限制作为一种无需定制化制备的T细胞接合器(TCE),格菲妥单抗省去了CAR-T疗法中复杂的白细胞分离和体外基因改造环节,实现了“即取即用”。这不仅大大缩短了治疗等待时间,也为那些因时间紧迫或身体条件无法接受CAR-T治疗的患者提供了全新的免疫治疗方案。
卖点三:疗效数据惊艳,绝境中实现“逆风翻盘”在既往接受过至少两线治疗的复发/难治性(R/R)DLBCL患者中,格菲妥单抗单药治疗的客观缓解率(ORR)达到52%~67%,完全缓解率(CR)高达39%~52%。中国真实世界研究显示,在三线及以上患者中,其完全缓解率(51.9%)是对照组常规治疗(9.9%)的五倍以上。
卖点四:强强联手拓展前线,二线不适合移植患者迎来长生存曙光基于STARGLO研究,格菲妥单抗联合GemOx方案在二线(2L+)不适合移植的R/R DLBCL患者中展现了显著的生存获益:中位总生存期(OS)达到25.5个月,近乎对照组(12.9个月)的两倍;中位无进展生存期(PFS)达到13.8个月,是对照组(3.6个月)的四倍。
卖点五:固定的“阶梯给药”流程与完善的不良反应管理研发团队设计了极为严密的预处理及阶梯给药方案(奥妥珠单抗预处理 + 2.5mg起始剂量 + 10mg过渡剂量 + 30mg目标剂量),并配合强制性的前驱用药(如皮质类固醇、解热镇痛药等)。这套标准化流程极大地降低了细胞因子释放综合征(CRS)的发生风险,使得原本凶险的免疫相关毒性变得高度可控。
3. 靶点与作用机制域 (Target & MOA Domain)
核心靶点: B细胞表面表达的 CD20 抗原 和 T细胞表面表达的 CD3 亚基 。
作用方式: 作为一种重组人源化双特异性抗体(IgG1),它的一端(两个结合域)高亲和力地靶向结合肿瘤细胞上的CD20,另一端(一个结合域)靶向结合T细胞受体复合物的CD3分子,从而在两者之间架起一座“桥梁” 。
下游效应: 这种物理桥接强行将T细胞拉至肿瘤细胞附近,触发T细胞的激活、增殖,并释放穿孔素和颗粒酶等细胞毒性物质,直接导致肿瘤细胞的裂解和凋亡。同时,它还能引起B细胞的深度耗竭,打断淋巴瘤细胞的生存信号传导。
4. 适应症与治疗定位域 (Indications Domain)
当前获批适应症:
单药治疗: 适用于既往接受过至少两线系统性治疗(包括大剂量化疗和干细胞移植后复发)的复发或难治性弥漫大B细胞淋巴瘤(DLBCL)成人患者。基于单臂临床试验的完全缓解率和缓解持续时间获附条件/加速批准。
联合治疗: 联合吉西他滨与奥沙利铂(GemOx),用于治疗接受过至少一线治疗且不适合进行自体造血干细胞移植(ASCT)或CAR-T疗法的复发或难治性弥漫大B细胞淋巴瘤非特指型(DLBCL NOS)成人患者。
治疗定位: 定位于化疗免疫疗法失效后的挽救性治疗,以及无法接受移植或CAR-T等高强度疗法患者的一线/二线替代方案。其即用型的特性使其成为连接传统化疗与复杂细胞疗法的重要桥梁。
5. 关键临床试验与疗效数据域 (Clinical Evidence Domain)
核心数据源自全球多中心I/II期研究(NP30179)、中国真实世界研究以及关键的STARGLO III期研究:
单药治疗(3L+): 在既往接受过大量治疗的DLBCL患者中,格菲妥单抗单药的总体缓解率(ORR)在52%至67%之间,完全缓解率(CR)在39%至52%之间。长期随访显示,达到完全缓解的患者12个月无进展生存(PFS)率达80%,总生存(OS)率达90%。
单药治疗中国真实世界数据: 在三线及以上中国DLBCL患者中,格菲妥单抗组的完全缓解率(51.9%)和总体缓解率(66.7%)均显著高于传统真实世界治疗方案(CR: 9.9%, ORR: 30.2%)。
联合治疗(2L+ STARGLO研究): 在不适合移植的复发/难治性DLBCL患者中,与标准R-GemOx方案相比,Glofit-GemOx方案取得了突破性进展:
中位OS: 25.5个月 vs 12.9个月(近乎翻倍)。
中位PFS: 13.8个月 vs 3.6个月(翻近四倍)。
ORR和CR: 分别提高了27.7%和33.2%。
6. 安全性与特殊人群域 (Safety & Special Populations)
常见不良反应: 主要为细胞因子释放综合征(CRS,发生率为55%-65%,多为1-2级)、发热、寒战、疲劳、头痛以及中性粒细胞减少症等。
严重不良反应/黑框警告:
细胞因子释放综合征 (CRS): 可能发生严重甚至危及生命的CRS。因此要求在具备完善急救设施及熟悉CRS管理的医疗机构中使用,且必须备有托珠单抗等急救药物。
神经毒性/免疫效应细胞相关神经毒性综合征 (ICANS): 可能出现包括脑病、癫痫等在内的神经系统毒性。
感染风险: 包括巨细胞病毒(CMV)感染再激活风险,对于感染风险增加的患者应考虑进行预防治疗。
肿瘤溶解综合征 (TLS): 由于肿瘤负荷高,存在TLS风险,需密切监测。
特殊人群:
肝功能不全: 轻度肝功能不全患者无需调整剂量;尚未在中重度肝功能不全患者中进行研究。
肾功能不全: 轻度或中度肾功能不全患者无需调整剂量;尚未在重度肾功能不全患者中进行研究。
老年人 (≥65岁): 无需调整剂量。
儿童: 尚无18岁以下患者的临床研究资料,不建议使用。
7. 药学与给药信息域 (Pharmacology & Administration Domain)
给药途径: 静脉输注(严禁静脉推注或与其他药物混合)。
剂型与规格: 注射液,不含防腐剂,为无色澄清溶液(具体浓度需参阅说明书)。
推荐剂量与流程: 采用阶梯剂量递增方案,每个周期为21天,至多给药12个周期。
预处理: 在第1周期第1天,必须先给予1000mg奥妥珠单抗(Obinutuzumab)进行B细胞耗竭,以降低CRS风险。
前驱用药: 每次输注前需使用皮质类固醇(如地塞米松)、解热镇痛药(如对乙酰氨基酚)和抗组胺药(如苯海拉明)进行预防。
阶梯给药:
第1周期第8天:2.5mg(4小时输注)
第1周期第15天:10mg(4小时输注)
第2至第12周期第1天:30mg(可缩短至2小时输注)。
输注后监测: 首剂(2.5mg)输注期间及完成后至少10小时内必须严密监测CRS体征;后续剂量输注期间及完成后也需根据风险进行相应监测。
漏药处理: 若延迟给药,需根据距上次给药的时间间隔,决定是否重新进行奥妥珠单抗预处理或阶梯剂量递增(详见说明书表4)。
贮藏条件: 按照生物制剂常规要求2~8℃冷藏避光保存,不得冷冻或剧烈摇晃。稀释后应立即使用,或冷藏短时间保存。
8. 知识产权与竞争格局域 (Intellectual Property & Competition Domain)
产权与商业化: 由原研厂家罗氏(Roche)主导全球研发与商业化。凭借其核心的2:1双特异性抗体专利平台,罗氏在CD20靶点双抗领域占据了重要的知识产权阵地。
竞争态势分析:
国际视野: 在R/R DLBCL的T细胞重定向疗法赛道中,格菲妥单抗面临着其他CD20xCD3双抗(如Genmab/艾伯维的Epcoritamab、再生元的Odronextamab)以及BCMA/CD3双抗(如辉瑞的Elranatamab)的激烈竞争。此外,自体CAR-T(如Kite的Yescarta)和同种异体CAR-T疗法也是其强劲的对手。但格菲妥单抗凭借先发优势、独特的2:1结构以及在联合化疗(GemOx)上的突破,稳固了其在二线及后线治疗中的地位。
国内视野: 百济神州的CD3双抗贝林妥欧单抗(Blinatumomab)已上市,但格菲妥单抗作为首个引入中国的2:1结构CD20/CD3双抗,并且成功纳入医保,极大地提升了其市场准入速度和商业竞争力,为其在国内的广泛应用奠定了基础。
免责声明:以上信息基于罗氏官方公告、NMPA/FDA/EMA获批文件、STARGLO等临床试验数据及相关学术新闻等公开资料整理核对。旨在提供医药资讯科普,不作为任何医疗建议或用药决策的依据。如需治疗,请务必咨询专业医生。
2026-05-17
摘要
一项基于托珠单抗治疗系统性硬化症(SSc)的三期临床试验(focuSSced)的生物标志物研究发现,SSc患者基线期存在上皮损伤、炎症、纤维化及细胞外基质(ECM)重塑相关蛋白的异常升高。托珠单抗治疗可调节包括胶原新抗原在内的多种生物标志物。部分基线标志物水平显示出对皮肤或肺部疾病进展的预测趋势。
PART.1
核心检测指标
研究背景非酒精性脂肪肝病(
本研究评估了涵盖多个病理过程的血清生物标志物,主要包括:炎症与急性期反应:C-反应蛋白(CRP)、白介素-6(IL-6)、MMP切割的CRP(CRPM)。上皮/肺泡损伤:表面活性蛋白D(SP-D)、 Krebs von den Lungen-6(KL-6)。纤维化与ECM重塑:形成标志物:III型胶原前肽(Pro-C3)、IV型胶原前肽(Pro-C4)。降解标志物:III型胶原降解新抗原(C3M)、IV型胶原降解新抗原(C4M)。其他ECM蛋白:骨膜蛋白(Periostin)、软骨寡聚基质蛋白(COMP)、骨桥蛋白(OPN)。免疫细胞活性:趋化因子配体18(CCL18)、几丁质酶3样1(CHI3L1/YKL-40)、C-X-C基序配体13(CXCL13)。
PART.2
研究背景
在SSc药物研发中,理解疾病与循环生物标志物的关系对于患者分层和治疗反应评估至关重要。托珠单抗(一种IL-6受体抑制剂)在SSc中的三期临床试验为系统评估其对多通路生物标志物的影响提供了契机。
PART.3
研究方法
本研究分析了来自托珠单抗治疗SSc的全球性、双盲、安慰剂对照三期试验(focuSSced)的患者血清样本。检测了上述多种生物标志物的基线水平(并与健康对照比较)以及治疗期间的变化。
PART.4
主要发现
基线异常:与健康对照相比,SSc患者在基线期多个标志物水平升高,提示存在上皮损伤、炎症、纤维化和ECM重塑的激活状态。通路关联:基线时,骨膜蛋白/COMP与ECM生物标志物(如Pro-C3、C3M)亚组之间存在相关性,提示它们共同参与成纤维细胞活化过程。治疗调节作用:托珠单抗治疗调节了巨噬细胞活化、炎症和ECM周转相关的血清生物标志物,包括胶原形成与降解新抗原(如Pro-C3、C3M、Pro-C4、C4M)的水平。预测趋势:基线CRP、骨膜蛋白和SP-D水平显示出与肺功能(FVC)恶化相关的预后趋势。基线IL-6、COMP、骨膜蛋白和Pro-C3水平显示出与皮肤厚度(mRSS)恶化相关的预后趋势。
结论与启示
本研究通过SSc三期试验的样本,系统描绘了疾病相关的多维度血清生物标志物谱。结果证实了托珠单抗对巨噬细胞、炎症及ECM周转关键生物标志物的调节作用,为理解其作用机制提供了支持。
此外,发现的基线生物标志物(如CRP、骨膜蛋白、SP-D、IL-6、COMP、Pro-C3)与疾病进展的预后关联趋势具有重要启示,提示这些指标或可用于未来研究中识别疾病进展风险更高的患者亚组。然而,作者指出这些预后结果需要在额外的患者队列中进一步验证,以确认其实际应用价值。
文献来源:Sheng, X. R., Gao, X., Schiffman, C., et al. (2023). Biomarkers of fibrosis, inflammation, and extracellular matrix in the phase 3 trial of tocilizumab in systemic sclerosis. Clinical Immunology, 254, 109695. https://doi.org/10.1016/j.clim.2023.109695
免责声明:本文内容仅基于所述研究论文进行学术解读,不构成任何医疗建议或投资推荐。
如有兴趣,请与固康客服专员联系。
中国代理商及售后服务单位:
广东固康生物科技有限公司
中国广东省广州市增城区中新镇润科路18号
之十五(22号楼)5楼
电话:020-32293176 32293166
189 2750 5895(微信同号)
客服QQ:1799564621
传真:020-32293177
E-mail:sales@gucon.com
网址:www.gucon.com
如有出现图片或内容侵权,请立即与我们联系,我们将立即处理。
2026-05-17
全球免疫与自身免疫疾病药物研发全景深度报告:靶点通路、临床验证与下一代重塑疗法引言
全球自身免疫性疾病及炎症性疾病的治疗正处于从“症状控制”向“免疫重塑与疾病治愈”跨越的历史性拐点。随着对免疫系统分子机制的深入理解,全球药物研发管线正经历前所未有的爆发式增长。最新行业分析显示,全球自身免疫领域的在研药物数量已超过6,600款,同比实现27%的大幅增长;仅在2025年上半年,便启动了超过1,100项新的临床试验 。随着1,186项临床试验计划于2025年底前完成,大量关键数据即将重塑现有的治疗路径 。
这一领域的竞争已从早期突破性单抗疗法的“跑马圈地”,演变为围绕更优靶点、更高激酶选择性以及下一代新分子实体(如双特异性抗体、CAR-T细胞疗法、靶向蛋白降解剂)的“超级竞争(Hypercompetitive race)”阶段 。各大跨国制药企业(MNC)不再局限于单一靶点的开发,而是通过管线整合、外部收购(如默沙东108亿美元收购Prometheus、罗氏71亿美元收购Televant)加速抢占上游关键枢纽和新兴靶点 。本报告将系统性梳理目前已上市及处于研发前沿的各类免疫通路靶点,深度解析其分子信号的上下游关系与靶点选择的科学逻辑,盘点已被三期临床验证的获批适应症及核心申办方,并对未来的研发趋势及临床应用价值进行全面展望。1. 免疫系统信号通路基础及靶点选择的分子逻辑
在探讨具体的治疗药物之前,必须从分子生物学层面理解免疫系统的“通讯网络”。免疫反应并非单一免疫细胞的孤立行为,而是一场由上游触发器、中游传导器和下游效应器共同参与的复杂级联反应(Cascade) 。在药物研发中,对于上游生物工艺与下游分子加工的考量,同样映射在针对疾病靶点的上下游选择上 。1.1 免疫通路的“上下游”层级关系
免疫系统的信号传导可以被精确地划分为三个层级:
上游信号(Upstream Signals):组织屏障的触发与警报上游因子通常驻扎在身体的屏障组织(如皮肤表皮、气道黏膜、肠道上皮细胞)中。当这些屏障细胞遇到外界刺激(如过敏原、病毒、机械损伤或上皮应激)时,它们会最先拉响警报,释放诸如 TSLP(胸腺基质淋巴细胞生成素)、IL-33、IL-25 等被称为“警报素(Alarmins)”的细胞因子,或 TGF-β 等多效性生长因子 。上游因子并不直接杀伤病原体或破坏组织,而是通过结合特异性受体,将信号传递给驻留在组织中的先天免疫细胞(如树突状细胞、先天性淋巴细胞 ILCs)。转化生长因子-β (TGF-β) 便是典型的上游多效性细胞因子,其信号传导通过类型 I 和类型 II 激酶受体复合物,磷酸化细胞质内的 R-Smads 蛋白,从而调控细胞稳态与分化 。
中游信号(Midstream Signals):免疫细胞的极化与扩增接收到上游警报后,抗原递呈细胞(如树突状细胞)和初始辅助性T细胞(Naïve CD4+ T cells)开始工作,并释放中游细胞因子(如 IL-4、IL-12、IL-23)。这些因子的核心作用是“指令分发”,促使T细胞向特定的效应亚群发育。例如,IL-23 的存在是维持致病性 Th17 细胞存活和扩增的绝对必要条件 ;而 IL-4 则不仅驱动初始T细胞向 Th2 细胞分化,还控制淋巴结内的 B 细胞进行抗体类别转换,大量合成 IgE 。
下游信号(Downstream Signals):效应机制与组织破坏分化成熟的免疫细胞(如 Th17、Th2、巨噬细胞)最终迁移至靶器官,并释放下游效应因子,如 IL-17A、IL-17F、IL-13、IL-22、IL-31 以及 TNF-α(肿瘤坏死因子-α)。这些下游因子是直接导致临床症状的“执行部队”。例如,IL-17 刺激角质形成细胞异常增生并释放趋化因子(形成银屑病斑块) ;IL-13 破坏皮肤屏障并导致气道高反应性 ;IL-31 则直接作用于神经元,引发强烈的瘙痒感 。1.2 靶点选择的系统性权衡与科学依据
制药企业在确立研发靶点时,核心逻辑在于在“系统覆盖广度”与“分子打击精准度”之间寻找最佳平衡点:
拦截上游靶点(如 TSLP、IL-33、IL-4):由于上游信号控制着多条下游分支网络,阻断上游可以实现“一石多鸟”的广泛抗炎效果。例如,IL-4 是驱动全身性系统免疫反应的核心,靶向阻断 IL-4 受体不仅能够抑制下游 IL-13 的外周组织破坏作用,还能从源头上阻断 IgE 的合成,从而实现对多种特应性合并症(如特应性皮炎合并哮喘和过敏性鼻炎)的全面控制 。此外,靶向转录因子(如驱动细胞从静止期进入增殖期的 OLIG2)也属于对上游通路的根本性干预 。然而,过度阻断上游也可能干扰机体正常的免疫监视和防御功能。
拦截下游靶点(如 IL-17、TNF-α、IL-13):下游靶点的优势在于极高的特异性和起效速度。由于它们直接负责产生局部症状,阻断下游往往能在数周甚至数天内迅速缓解皮损或关节红肿。以 IL-17A 为例,其被抑制后能够极速切断角质形成细胞的增殖信号,清除银屑病皮损 。然而,下游封锁的劣势在于疾病可能通过复杂的旁路途径(Bypass pathways)发生逃逸。在哮喘和特应性皮炎中,仅单独阻断下游 IL-13(如 Lebrikizumab 和 Tralokinumab)的临床获益,往往不及同时阻断 IL-4 和 IL-13 双通路的疗效显著 。2. 细胞内信号传导的核心中枢:JAK/STAT 通路深度解析
大多数细胞因子的受体并不具备内在的激酶活性,它们必须依赖细胞质内的激酶网络来传递信号。Janus 激酶(JAK)及其下游的信号转导与转录激活因子(STAT)构成了这一网络的核心 。2.1 JAK/STAT 的分子激活机制
当细胞因子(如 IL-6)与细胞膜上的受体结合后,受体链发生空间构象的重排。经典理论认为这导致了受体二聚化,但近期的 FRET(荧光共振能量转移)分析表明,许多受体在无配体状态下已是预先形成的二聚体,细胞因子的结合引发了受体胞内结构域的几何空间分离与重新定向,使得连接在受体上的 JAK 激酶相互靠近并发生反式自身磷酸化(Trans-phosphorylation) 。在哺乳动物中,JAK 家族包含四个成员(JAK1, JAK2, JAK3, TYK2),STAT 家族包含七个成员(STAT1 至 STAT6)。活化后的 JAK 会进一步磷酸化受体上的酪氨酸残基,为具有 SH2 结构域的 STAT 蛋白提供停泊位点。随后,STAT 被 JAK 磷酸化,形成二聚体并转移至细胞核内,激活或抑制特定靶基因的转录 。
除了核心的 JAK/STAT 轴,细胞因子的结合还会同步激活 MAPK(丝裂原活化蛋白激酶)和 PI3K/AKT/mTOR 等其他信号级联反应。例如,IL-6 能够诱导磷酸酶 SHP2 结合到受体 gp130 亚基上,进而通过 Grb2 等衔接蛋白激活 MAPK 通路 。在此过程中,细胞内部存在着严格的负反馈调节机制。例如,SOCS3(细胞因子信号传导抑制蛋白 3)的表达会被诱导,它能够结合到受体上,同时抑制 STAT3 和 MAPK 引发的转录反应,防止免疫系统失控 。2.2 泛 JAK 抑制剂与高选择性 TYK2 的临床分野
由于 JAK 通路负责介导超过 50 种细胞因子的信号,抑制 JAK 意味着能够产生强大的广谱抗炎效果 。然而,不同 JAK 亚型在体内的生理功能存在显著差异,这导致了第一代药物与新一代药物在安全性上的巨大分水岭。
泛 JAK 抑制剂(Pan-JAK Inhibitors)的安全性困境:第一代泛 JAK 抑制剂(如 Tofacitinib、Upadacitinib、Baricitinib)广泛抑制 JAK1、JAK2 和 JAK3。临床和基因敲除模型证实:JAK1 和 JAK3 对于介导干扰素和共同 γ 链细胞因子的信号至关重要,抑制它们会严重削弱淋巴细胞(T细胞、NK细胞)介导的抗病毒能力,导致带状疱疹(Herpes Zoster)和严重感染的风险显著升高 。更为严重的是,JAK2 是介导促红细胞生成素(EPO)、血小板生成素等造血因子的唯一通路,广泛抑制 JAK2 会改变止血机制,导致深静脉血栓(DVT)、肺栓塞(PE)以及心血管不良事件(MACE)的风险增加。为此,FDA 对此类药物发布了严格的“黑框警告(Black Box Warning)”,限制了其作为一线疗法的广泛应用 。
高选择性 TYK2 抑制剂的破局:为了平衡疗效与安全性,研发重心迅速转向了高选择性的同工酶抑制剂。TYK2(酪氨酸激酶 2)特异性地参与 IL-12、IL-23 以及 I 型干扰素信号传导,而不干预 JAK1/2/3 所负责的造血和广泛免疫防御功能 。BMS 开发的 Deucravacitinib 是首个获批的别构 TYK2 抑制剂,它结合在 TYK2 的假激酶结构域(Pseudokinase domain)而非高度保守的活性 ATP 结合位点,从而实现了极高的选择性 。临床数据显示,TYK2 抑制剂有效避免了血栓栓塞风险,且带状疱疹和脂质升高的发生率大幅下降,为银屑病及其他自身免疫疾病提供了一种安全性极佳的小分子口服选项 。3. IL-23/IL-17 与 TNF-α 轴:银屑病与肠道炎症的靶向进化
IL-23/IL-17 炎症轴是介导银屑病(PsO)、银屑病关节炎(PsA)、中轴型脊柱关节炎(axSpA)以及炎症性肠病(IBD)的核心致病通路 。3.1 Th17 细胞的致病级联反应
在环境诱因刺激下,浆细胞样树突状细胞(pDCs)和髓系树突状细胞(mDCs)被激活,大量分泌 IL-12、IL-23 及 TNF-α 。IL-23 由 p19 和 p40 两个亚基组成,当其结合到表达于 CD4+ T细胞表面的 IL-23R 时,通过 JAK2 和 TYK2 介导 STAT3 的激活,上调核心转录因子 ROR-γt 的表达 。这促使初始 T 细胞分化为致病性的 Th17 细胞谱系。值得注意的是,Th17 细胞可分为宿主保护性亚群(分泌 IL-17 和抗炎因子 IL-10)和高度致病性亚群(分泌 IL-17、IL-22、IFN-γ 及 GM-CSF)。IL-23 的持续存在不仅驱动向致病性表型转化,还通过刺激释放 IL-1β 和 IL-6 形成正反馈放大回路 。下游分泌的 IL-17A 和 IL-17F 随后结合到靶组织(如表皮或关节滑膜)的 IL-17RA 和 IL-17RC 受体上,触发 NF-κB 和 MAPK 通路,导致角质形成细胞过度增殖、抗菌肽及趋化因子大量释放,最终形成典型的银屑病斑块或关节侵蚀 。3.2 靶向药物的世代演进与临床应用
随着对该通路解析的深入,药物靶点经历了从广谱到极度精准的演化。
TNF-α 抑制剂: 作为早期的奠基性生物制剂(如阿达木单抗 Humira),通过广谱阻断炎症因子,在多个自免领域确立了疗效基准。但其全身性免疫抑制可能增加机会性感染和结核复发风险 。
抗 IL-12/23 (p40) 单抗: Ustekinumab(Stelara)靶向 IL-12 和 IL-23 共享的 p40 亚基,同时阻断了 Th1 和 Th17 两条通路,在银屑病和炎症性肠病中取得了巨大成功 。
抗 IL-23 (p19) 特异性单抗: 为了保留 IL-12 介导的正常细胞免疫功能,新一代药物(如 Guselkumab, Risankizumab, Tildrakizumab)特异性靶向 IL-23 的 p19 亚基。这些药物在诱导深层缓解和长期维持治疗(如每 12 周给药一次)中表现出极高的有效性和优异的安全性 。
抗 IL-17 单抗及其受体阻断剂: 针对极速起效的需求,直接阻断下游的 IL-17A(Secukinumab, Ixekizumab)或其受体(Brodalumab)展现了超越早期制剂的 PASI 100(皮损完全清除)达成率。UCB 开发的 Bimekizumab 更进一步,同时阻断了 IL-17A 和 IL-17F,在多项头对头试验中树立了疗效新标杆 。
表1:IL-23/IL-17 及 TNF-α 轴主要获批临床药物及三期验证适应症核心靶点药物名称 (商品名)药物结构及类型主要申办方FDA/EMA 三期验证获批适应症TNF-αAdalimumab (Humira)全人源 IgG1 单抗AbbVie
银屑病(PsO), 银屑病关节炎(PsA), 强直性脊柱炎(AS), 幼年特发性关节炎(PJIA), 克罗恩病(CD), 溃疡性结肠炎(UC), 化脓性汗腺炎(HS), 葡萄膜炎(UV) IL-12/23 (p40)Ustekinumab (Stelara)人源 IgG1κ 单抗J&J (Janssen)
PsO (6岁以上), PsA (6岁以上), 中重度 CD (2岁以上), 中重度 UC IL-23 (p19)Guselkumab (Tremfya)抗 p19 单抗J&J (Janssen)
中重度 PsO (6岁以上), 活跃期 PsA (6岁以上), CD, UC IL-23 (p19)Risankizumab (Skyrizi)抗 p19 单抗AbbVie
中重度 PsO, 活跃期 PsA, 中重度 CD, 中重度 UC IL-23 (p19)Tildrakizumab (Ilumya)抗 p19 单抗Sun Pharma
中重度 PsO IL-23 (p19)Mirikizumab (Omvoh)抗 p19 单抗Eli Lilly
溃疡性结肠炎(UC) IL-17ASecukinumab (Cosentyx)全人源抗 IL-17A 单抗Novartis
PsO (6岁以上), PsA (2岁以上), AS, 非放射学中轴型脊柱关节炎(nr-axSpA), 附着点炎相关关节炎(ERA), HS IL-17AIxekizumab (Taltz)人源化抗 IL-17A 单抗Eli Lilly
PsO (6岁以上), PsA, AS, nr-axSpA IL-17A/FBimekizumab (Bimzelx)双特异性 IL-17A/F 单抗UCB
中重度 PsO, 活跃期 PsA IL-17RBrodalumab (Siliq)抗 IL-17 受体单抗Valeant/Ortho
中重度 PsO 4. IL-4/IL-13 轴与警报素:重塑2型炎症的广阔版图
以特应性皮炎(AD)、哮喘、慢性鼻窦炎伴鼻息肉(CRSwNP)以及嗜酸性食管炎(EoE)为代表的“2型炎症(Type 2 Inflammation)”,构成了另一个庞大的疾病领域。在这条通路中,IL-4 和 IL-13 起到了如同双引擎般的驱动作用 。4.1 IL-4、IL-13 与 IL-31 的致病机制网络
IL-4:全局免疫的总指挥。 IL-4 能够直接促进未分化的 T 细胞向 Th2 效应细胞发育。更重要的是,它在淋巴结等中心免疫器官中起作用,控制 B 细胞进行同种型转换以大量合成致敏性 IgE 抗体。此外,IL-4 的过度表达还会诱发全身性过敏反应和慢性瘙痒 。
IL-13:外周组织的破坏者。 IL-13 的受体主要表达于非造血细胞(如上皮细胞、成纤维细胞)。它在靶组织中造成直接的结构性破坏:在皮肤中,IL-13 显著降低角质形成细胞对抗菌肽(AMPs)的合成,导致表皮防御崩溃,引发生物群落失调(特别是金黄色葡萄球菌的早期定植);同时,它增加经表皮水分流失,导致屏障功能受损。在呼吸道中,IL-13 驱动杯状细胞增生和黏液过度分泌,导致严重的气流受限 。
IL-31:奇痒难忍的“神经信使”。 IL-31 主要由活化的 Th2 细胞和肥大细胞分泌。它的特殊性在于其受体(IL-31R)广泛存在于感觉神经元上。当 IL-31 与受体结合后,通过 JAK/STAT、ERK/MAPK 和 PI3K/AKT 途径向大脑传递强烈的瘙痒信号。它同时还会上调多种基质金属蛋白酶(MMPs)和趋化因子的表达。临床数据表明,在患有严重瘙痒的 AD 和结节性痒疹患者中,IL-31 呈现特异性的上调 。4.2 靶点拦截与临床疗效的对比
赛诺菲与再生元联合开发的 Dupilumab(度普利尤单抗)通过结合 IL-4Rα 亚基,同时阻断了 IL-4 和 IL-13 两条信号通路。这种“双重抑制”展现出压倒性的临床优势。由于 IL-4 驱动早期免疫激活,而 IL-13 负责组织损伤,同时封锁两者不仅极大降低了哮喘恶化率,还显著减轻了过敏性鼻炎中的 IgE 负担 。相比之下,仅针对单一下游细胞因子的抑制剂(如靶向 IL-13 的 Lebrikizumab 和 Tralokinumab),在部分适应症(如重度哮喘)的三期试验中未能引发同等水平的显著临床改善 。
表2:2型炎症核心通路三期验证获批药物及适应症靶点药物名称 (商品名)主要申办方FDA/EMA 获批适应症大全IL-4Rα (双重阻断 IL-4/13)Dupilumab (Dupixent)Sanofi / Regeneron
特应性皮炎(AD, 6个月以上), 中重度哮喘(6岁以上), 慢性阻塞性肺病(COPD), 慢性鼻窦炎伴鼻息肉(CRSwNP, 12岁以上), 嗜酸性食管炎(EoE, 1岁及15kg以上), 结节性痒疹(PN), 慢性自发性荨麻疹(CSU) 4.3 上游警报素的全面拦截:TSLP 与 IL-33
针对严重且异质性极高的哮喘,仅阻断下游的 IL-4/13 往往不够,将防线前移至上皮细胞衍生的“警报素”成为全新的研发热点 。
TSLP(胸腺基质淋巴细胞生成素): 阿斯利康与安进合作开发的 Tezepelumab(抗 TSLP 单抗)已获批用于严重哮喘(无表型限制)。作为上游始动因子,阻断 TSLP 能够在二期及三期临床中实现高达 56% - 70% 的哮喘恶化率(AAER)降低。目前,阿斯利康正在开展针对 COPD(SUNRISE 试验)和 CRSwNP(WAYPOINT 试验)的三期扩展研究 。
IL-33: 另一种关键上游介质。赛诺菲管线中的 Itepekimab(抗 IL-33 单抗)已在二期临床中证实可降低 36% 的 AAER,目前正处于针对 COPD 和不伴鼻息肉的慢性鼻窦炎的关键三期研究中;阿斯利康同样在推进其 IL-33 单抗 Tozorakimab 的临床开发 。5. IL-6 经典通路与突破性新兴靶点的研发布局
除了上述两大核心轴,免疫学领域仍在不断挖掘能解决特殊组织病变和顽固性自身抗体的新靶点。5.1 IL-6 与 IL-1:全身性炎症的风暴中心
IL-6 是一种多效性细胞因子,深度参与全身性炎症反应、急性期蛋白合成以及 B 细胞向浆细胞的终末分化 。通过阻断 IL-6 及其受体,可以有效遏制“细胞因子风暴”。
Tocilizumab (Actemra): 作为经典的人源化抗 IL-6 受体单抗,其已获得极为广泛的适应症批准,包括类风湿关节炎(RA)、巨细胞动脉炎(GCA)、多关节型和全身型幼年特发性关节炎(PJIA/SJIA,2岁以上)、嵌合抗原受体T细胞疗法引发的重度细胞因子释放综合征(CRS,2岁以上),甚至用于减缓系统性硬化症相关间质性肺病(SSc-ILD)的肺功能衰退及重症 COVID-19 感染 。同类药物还包括 Sarilumab 。
IL-1 受体拮抗剂: 如 Anakinra (Kineret),作为重组人 IL-1 受体拮抗剂,主要用于治疗痛风发作、成人斯蒂尔病及严重 RA 。5.2 肠道纤维化的克星:TL1A 靶点
炎症性肠病(IBD)最大的未解难题之一是肠壁的不可逆纤维化和狭窄,传统的抗 TNF-α 或 IL-23 制剂难以逆转这一结构性改变。TL1A(肿瘤坏死因子样配体 1A)的异常持续升高,不仅导致免疫细胞在消化道过度浸润形成溃疡,更是驱动成纤维细胞过度活化、造成组织损伤和纤维化的直接元凶 。 鉴于其极高的潜力,该靶点引发了巨头间的百亿美元级并购大战:默沙东豪掷 108 亿美元收购 Prometheus 获得 Tulisokibart (MK-7240);罗氏斥资 71 亿美元拿下 Televant 获取 RVT-3101 的部分权益;赛诺菲与 Teva 也在紧锣密鼓地推进 Duvakitug (TEV'574)。目前,这些药物均已进入针对溃疡性结肠炎(UC)和克罗恩病(CD)的晚期试验,并同步探索向系统性硬化症、特应性皮炎等扩展的可能性 。5.3 不耗竭 T 细胞的免疫重塑:OX40/OX40L 共刺激信号
传统免疫抑制疗法(如抗 CD20 单抗或钙调磷酸酶抑制剂)的通病在于对正常免疫细胞的无差别“耗竭(Depletion)”或深层抑制。针对这一痛点,靶向 T 细胞共刺激途径的创新药物应运而生。
赛诺菲研发的 Amlitelimab 是一种全人源化单抗,它高选择性地阻断抗原递呈细胞表面的 OX40 配体(OX40L),阻止其与 T 细胞表面的 OX40 结合。这种机制的革命性在于:它仅仅剥夺了致病性 T 细胞继续活化和存活所需的“共刺激确认信号”,从而促使免疫系统逐步“正常化(Normalize)”,但并不直接杀死或耗竭整体 T 细胞群 。
在 COAST 1 和 COAST 2 两项国际多中心三期研究中,无论每 4 周还是每 12 周给药一次,Amlitelimab 均使中重度特应性皮炎(AD)患者的皮肤清除率和疾病严重程度获得显著改善;同时,在针对中重度哮喘的二期试验(TIDE-Asthma)中,Amlitelimab 在异质性炎症群体中同样显示出长效的临床获益 。6. 深入 B 细胞枢纽:自身抗体驱动疾病的靶向演进
在系统性红斑狼疮(SLE)、干燥综合征(SjD)、温抗体型自身免疫性溶血性贫血(Warm AIHA)以及全身型重症肌无力(gMG)中,异常克隆增殖的 B 细胞及其源源不断产生的致病性自身抗体是摧毁器官的核心推手。研发策略正在从初期的细胞表面抗原清除,深化为对生长因子和抗体代谢生命周期的全面阻断 。6.1 B 细胞增殖的核心抑制:BTK 与 BAFF/APRIL 通路
BTK(布鲁顿酪氨酸激酶)抑制剂: 作为 B 细胞受体(BCR)信号通路的关键激酶,抑制 BTK 能直接阻断 B 细胞的活化与分化。诺华(Novartis)开发的 Remibrutinib 是一种高选择性小分子共价 BTK 抑制剂,已作为首个无黑框警告且无需常规实验室监测的口服靶向药,获批用于慢性自发性荨麻疹(CSU),并正在 RECLAIM 三期头对头试验中对标 Dupilumab,同时探索多发性硬化(MS)和化脓性汗腺炎(HS) 。此外,赛诺菲的 Tolebrutinib 正在针对原发进展型和非复发继发进展型多发性硬化(PPMS/nrSPMS)进行晚期开发 。
BAFF 与 APRIL 的双重锁死: BAFF(B细胞活化因子)和 APRIL(增殖诱导配体)是维持自身反应性 B 细胞和浆细胞存活的关键营养因子。由于两者的受体网络存在代偿机制,单一阻断效果往往受限。Vertex 开发的 Povetacicept 是一种经过定向进化工程改造的 TACI-Fc 融合蛋白,通过增强的结合亲和力,实现了对 BAFF 和 APRIL 的强效双重拮抗。在临床前和早期临床中,其对降低 IgA、IgM、IgG 等致病抗体水平的表现优于野生型 TACI-Fc(如泰它西普)或单纯 CD20 耗竭疗法,目前正被广泛用于治疗 IgA 肾病及狼疮 。
双重机制的 BAFF-R 单抗: 诺华管线中的 Ianalumab 采取了极为独特的双重 MOA:它一方面阻断 BAFF-R 接收生存信号,另一方面其工程化的 Fc 段通过抗体依赖性细胞毒性作用(ADCC)直接引发深度的组织 B 细胞耗竭。在干燥综合征(SjD)的关键三期研究(NEPTUNUS-1和2)中,它展现出减轻淋巴细胞浸润和缓解症状的卓越疗效 。6.2 阻断抗体回收的“加速器”:FcRn 抑制剂
新生儿 Fc 受体(FcRn)在体内的主要功能是与游离的 IgG 抗体结合,使其免受溶酶体降解,从而维持 IgG 在血液中的长半衰期。对于由高滴度致病性 IgG 自身抗体(如重症肌无力中的抗 AChR 抗体)驱动的疾病,阻断 FcRn 相当于拆除了抗体的“救生艇”,使得致病抗体被机体快速代谢清除 。
强生(J&J)开发的 Nipocalimab 是一种完全人源化、无糖基化的 IgG1 亚型 FcRn 阻断剂。在三期 Vivacity-MG3 及二/三期 Vibrance-MG 试验中,Nipocalimab 展示了迅速降低 IgG 滴度的能力,使重症肌无力(gMG)患者获得了长达 20 个月的稳定疾病控制,现已获得欧盟及全球多地监管机构批准 。同时,它正被强生快速推进至温抗体型 AIHA(ENERGY 试验)、系统性红斑狼疮(JASMINE 试验)以及慢性炎症性脱髓鞘性多发性神经病(CIDP,ARISE 试验)的注册临床阶段 。市场上同类的竞品还包括已上市的 Efgartigimod 和 Rozanolixizumab 。7. 迈向“治愈”的终极武器:双特异性抗体与自身免疫 CAR-T 疗法
当传统生物制剂面临必须终身服药且停药极易复发的瓶颈时,医药界将目光投向了肿瘤免疫治疗的基石——细胞接合器与嵌合抗原受体 T 细胞(CAR-T)疗法。这些下一代技术有望在严重系统性自身免疫病中实现“免疫重启(Immune Reset)” 。7.1 双特异性 T 细胞接合器(T-Cell Engagers, TCEs)
双特异性抗体拥有“双靶向”能力,能够在体内搭建细胞间的物理桥梁 。在自身免疫领域,TCE 正在崛起:
BCMAxCD3 双抗: 大多数产生自身抗体的长寿浆细胞表面高表达 BCMA,但缺乏经典的 B 细胞标志物 CD20,因此传统 CD20 单抗(如利妥昔单抗、Ocrevus)无法将其彻底根除。UCB 以最高 22 亿美元收购 Candid Therapeutics 获得的 Cizutamig,就是一款同时结合靶细胞 BCMA 和 T 细胞 CD3 的双抗。它能引导人体自身的 T 细胞直接对顽固的致病浆细胞实施穿孔素和颗粒酶介导的精准击杀,同时经过结构优化限制了过度的细胞因子释放,具备最佳同类药物的潜力 。
多通路阻断双抗: 赛诺菲管线中不仅拥有 CD28xOX40 双特异性抗体(SAR446422),还开发了同时结合 TSLP 和 IL-13 的五价纳米双特异性抗体 Lunsekimig,展现了通过单一分子实现上下游双重拦截的新高度 。7.2 自身免疫的 CAR-T 破局:从长期控制到“无药缓解”
CAR-T 疗法通过在体外对患者自身的 T 细胞进行基因编辑,赋予其精准识别并消灭特定 B 细胞的能力 。
深层清除与重置: 与单抗药物仅仅在血液层面抑制不同,针对 CD19 或 BCMA 的 CAR-T 细胞能够主动渗透到组织甚至深层淋巴器官内部,彻底扫除所有携带自身抗原记忆的异常 B 细胞谱系。当新生的幼稚 B 细胞重新从骨髓中产生时,免疫系统相当于得到了一次“硬重启”,大量早期的难治性系统性红斑狼疮(SLE)病例报告了停药后持续数年的完全缓解期(Drug-free remission),验证了其潜在的治愈价值 。
龙头管线布局:
诺华 (YTB323): 一款靶向 CD19 的 CAR-T 细胞疗法。在严重难治性系统性红斑狼疮(srSLE)患者的 1/2 期临床随访中,证明了深度 B 细胞耗竭后长达 12 个月的整体疾病活动度(SLEDAI-2K)的实质性改善,并在 2026 年启动针对硬皮病、多发性肌炎等更为广泛的枢纽性三期试验 。
阿斯利康 (AZD0120): 阿斯利康在细胞疗法上更进一步,开发了同时靶向 CD19 和 BCMA 的双靶点 CAR-T 疗法(AZD0120)。这一设计旨在通过一张“天罗地网”,将处于各个生命周期阶段的异常 B 细胞与最终端分泌自身抗体的浆细胞一网打尽,以实现最彻底的重塑 。
规避毒性的可控开关: CAR-T 面临的最大障碍在于必须使用强效化疗进行“淋巴细胞清除(Lymphodepletion)”预处理,且易引发细胞因子风暴。为此,以 Calibr-Skaggs 研究所的 CLBR001 为代表的新一代“可控开关 CAR-T(Switchable CAR-T)”应运而生。通过引入外源性抗体开关分子(SWI019),医生可以在体外随意启停 CAR-T 的活化,有望彻底免除化疗预处理,将这一“大杀器”安全地推向更广泛的自身免疫病门诊患者群 。8. 全球头部药企(MNC)自身免疫管线战略透视
面对极度拥挤的市场和专利悬崖的威胁,全球制药巨头正依托各自的优势底盘,加速战略重构与管线升级。
AbbVie(艾伯维): 在上一代霸主 Humira(阿达木单抗)面临生物类似药冲击后,艾伯维成功打造了双核驱动矩阵:利用靶向 IL-23 p19 的 Skyrizi 和靶向 JAK1 的 Rinvoq,不仅无缝承接了银屑病、克罗恩病、溃疡性结肠炎等大适应症,更将 Rinvoq 迅速推进至白癜风、斑秃等新兴脱发和皮肤病变领域。此外,其处于早期开发的 ABBV-141(LPAR1 拮抗剂)直指特发性肺纤维化和系统性硬化症的难点 。
Sanofi(赛诺菲): 凭借重磅炸弹 Dupixent 在 2 型炎症(哮喘、AD、慢阻肺)中的绝对统治力,赛诺菲雄心勃勃地提出在 2030 年创造超百亿欧元的免疫学新增销售额目标。其管线布局极具创新性,拥有多款潜在的重磅首创药物:包括非耗竭型 OX40L 单抗 Amlitelimab、抗 CD40L 的 Frexalimab(多发性硬化症)、以及口服 TNFR1 抑制剂 Balinatunfib,专注于具有高壁垒的未满足医疗需求市场 。
Novartis(诺华): 诺华在确立了 Cosentyx(抗 IL-17A 单抗)的基石地位后,正在向给药途径的两极化演进。一方面,大力推进高选择性小分子(如口服 BTK 抑制剂 Remibrutinib)的广谱化应用;另一方面,则豪赌极其复杂的细胞重塑疗法(YTB323 CAR-T)和双效单抗(Ianalumab),力图攻克 SLE、干燥综合征等目前被认为不可治愈的系统性风湿病 。
J&J(强生): 强生的免疫战略双管齐下。在肠道和皮肤领域,深度挖掘 IL-23 通路,通过 Tremfya(单抗)和处于三期的 Icotrokinra(口服 IL-23 多肽)巩固护城河。在自身抗体介导的罕见病领域,则重金押注 Nipocalimab(FcRn 阻断剂),试图全面统治重症肌无力、AIHA 等由 IgG 抗体驱动的庞大血液与神经免疫市场 。
AstraZeneca(阿斯利康): 传统优势在于呼吸免疫(如抗 TSLP 的 Tezepelumab 和 IL-33 抑制剂)。当前,阿斯利康正利用其在血液肿瘤中积累的细胞工程技术,强势越界进入风湿免疫领域。其研发不仅涵盖 CAR-T 细胞疗法,还包括靶向 Treg 细胞的工程化改造,旨在治愈 IBD 及 1 型糖尿病等难治性疾病 。
Eli Lilly(礼来): 依托 Taltz 和 Omvoh 在斑块状银屑病和溃疡性结肠炎中的稳定产出,礼来开始执行“管线即产品”的前瞻性战略。公司逐步剥离了部分早期神经内科管线(如取消针对痴呆症的 LY3884963 基因疗法),将庞大的研发资金导向以 GLP-1/GIP 靶点为核心的代谢与免疫炎症交叉网络,探索肥胖与全身系统性炎症相互交织的底层病理机制 。
Roche(罗氏)/ Genentech: 罗氏维持了其在神经免疫和眼科免疫领域的优势(如靶向 CD20 的 Ocrevus 治疗多发性硬化,靶向 IL-6R 的 Enspryng 治疗视神经脊髓炎和甲状腺眼病)。同时,通过巨资收购获得的 RVT-3101 (TL1A) 直接杀入肠道炎症与纤维化的核心战场 。9. 结论:临床价值演进与未来研发展望
综合当前繁荣的研发管线、密集的资本并购以及不断突破的临床数据,全球免疫学和自身免疫疾病的未来发展轨迹已然清晰。针对临床应用,三大核心变革将深刻重塑未来的医疗实践:
第一,向“基于标志物(Biomarker-driven)”的精准干预转型。
既往的治疗多依赖于“试错法”下的泛免疫抑制,而未来将步入极其精细的个体化医疗时代。具有高特异性的新型小分子(如 TYK2 抑制剂 Deucravacitinib)和不消耗正常细胞的调控单抗(如 OX40L 抑制剂 Amlitelimab)已经证明,我们可以且必须在阻断疾病源头的同时,最大限度地保全患者的正常抗病毒与肿瘤免疫监视功能。未来,临床医生将越来越依赖对血清嗜酸性粒细胞、特异性 IgE、致病性 IgG 亚类或基因多态性的精确定量,来决定是投放大分子单抗还是特定的 FcRn 拦截剂,实现真正的“量体裁衣”。
第二,靶向病理网络交汇点的“多机制整合”。
当前,单一通路(如 IL-23/IL-17 和 IL-4/13)的赛道已经严重拥挤,导致红海化竞争。未来的突破方向在于同时切断多条冗余的炎症通路。无论是在药物分子层面设计如 Lunsekimig(IL-13 x TSLP)这样直接封死上下游的双特异性抗体,还是通过联合用药方案应对高度异质性的疾病(如复杂的重度气道炎症或纤维化合并症),“多点打击”将成为克服单一靶点易发生旁路逃逸或耐药性的关键策略。针对 TL1A 这一兼具抗炎与抗纤维化双重潜力的靶点所引发的军备竞赛,便是业界力图一举解决复杂致病网络的最佳印证。
第三,“免疫重启”有望将自身免疫性疾病从“可控”推向“可治愈”。
对重度系统性红斑狼疮、多发性肌炎、难治性硬皮病等患者而言,传统的生命维持意味着无休止的激素和生物制剂消耗,以及器官功能的不可逆恶化。双特异性 T 细胞接合器与工程化 CAR-T 细胞疗法的跨界引入,提供了直接摧毁致病源头(长寿自身反应性浆细胞及记忆 B 细胞)的技术路径。通过一次深度的细胞水平清除,辅以新一代无化疗预处理的脱毒技术(如 Switchable CAR-T),重新生长的免疫细胞网络有望打破长期建立的耐受缺陷。这一“免疫重启(Immune Reset)”理念,将彻底把治疗目标从临床终点上的“疾病活动度缓解(Remission)”,跃升至令患者重返正常生理状态的“无药长期治愈(Drug-free Cure)”。
展望未来五年,在这场新靶点发掘与下一代分子形态创新的技术浪潮中,免疫学正在以前所未有的深度与广度解码人类疾病的底层逻辑。随之而来的丰富武器库,必将为全球数以千万计深受慢性免疫疾病折磨的患者带来突破性的生存质量改善与治愈曙光。
100 项与 托珠单抗 相关的药物交易
登录后查看更多信息
研发状态
批准上市
10 条最早获批的记录, 后查看更多信息
登录
| 适应症 | 国家/地区 | 公司 | 日期 |
|---|---|---|---|
| 系统性硬化相关的间质性肺病 | 美国 | 2021-03-04 | |
| 成人斯蒂尔病 | 日本 | 2019-05-22 | |
| 大动脉炎 | 日本 | 2017-08-25 | |
| 新型冠状病毒感染 | 欧盟 | 2009-01-16 | |
| 新型冠状病毒感染 | 冰岛 | 2009-01-16 | |
| 新型冠状病毒感染 | 列支敦士登 | 2009-01-16 | |
| 新型冠状病毒感染 | 挪威 | 2009-01-16 | |
| 细胞因子释放综合征 | 欧盟 | 2009-01-16 | |
| 细胞因子释放综合征 | 冰岛 | 2009-01-16 | |
| 细胞因子释放综合征 | 列支敦士登 | 2009-01-16 | |
| 细胞因子释放综合征 | 挪威 | 2009-01-16 | |
| 巨细胞动脉炎 | 欧盟 | 2009-01-16 | |
| 巨细胞动脉炎 | 冰岛 | 2009-01-16 | |
| 巨细胞动脉炎 | 列支敦士登 | 2009-01-16 | |
| 巨细胞动脉炎 | 挪威 | 2009-01-16 | |
| 幼年特发性关节炎 | 欧盟 | 2009-01-16 | |
| 幼年特发性关节炎 | 冰岛 | 2009-01-16 | |
| 幼年特发性关节炎 | 列支敦士登 | 2009-01-16 | |
| 幼年特发性关节炎 | 挪威 | 2009-01-16 | |
| 少关节关节炎 | 欧盟 | 2009-01-16 |
未上市
10 条进展最快的记录, 后查看更多信息
登录
| 适应症 | 最高研发状态 | 国家/地区 | 公司 | 日期 |
|---|---|---|---|---|
| 低氧性呼吸衰竭 | 临床3期 | 美国 | 2020-04-20 | |
| 风湿性多肌痛 | 临床3期 | 法国 | - | 2017-10-06 |
| 骨关节炎 | 临床3期 | 法国 | 2015-11-20 | |
| 疼痛 | 临床3期 | 法国 | 2015-11-20 | |
| 炎症 | 临床3期 | 丹麦 | 2014-05-28 | |
| 炎症 | 临床3期 | 芬兰 | 2014-05-28 | |
| 炎症 | 临床3期 | 挪威 | 2014-05-28 | |
| 炎症 | 临床3期 | 瑞典 | 2014-05-28 | |
| 系统性硬皮病 | 临床3期 | 美国 | 2012-03-01 | |
| 系统性硬皮病 | 临床3期 | 加拿大 | 2012-03-01 |
登录后查看更多信息
临床结果
临床结果
适应症
分期
评价
查看全部结果
| 研究 | 分期 | 人群特征 | 评价人数 | 分组 | 结果 | 评价 | 发布日期 |
|---|
临床2期 | 112 | 淵築顧壓夢蓋鬱簾衊廠(廠鑰構夢衊鹽積願鏇製) = 鏇範積築齋獵窪鬱艱窪 淵網築鑰醖網鹹齋鏇築 (鹽鏇簾鹽鏇遞簾齋鑰鹽 ) 更多 | 积极 | 2026-05-01 | |||
淵築顧壓夢蓋鬱簾衊廠(廠鑰構夢衊鹽積願鏇製) = 獵顧遞襯獵鏇簾顧築鏇 淵網築鑰醖網鹹齋鏇築 (鹽鏇簾鹽鏇遞簾齋鑰鹽 ) 更多 | |||||||
临床3期 | 795 | Active conventional treatment | 願獵鹹廠鹹網膚壓網顧(獵憲膚構窪襯鏇獵顧製) = 壓製夢構願蓋衊襯糧範 鬱積齋鏇襯蓋糧壓窪餘 (製範淵壓衊窪遞鑰鏇糧 ) | 积极 | 2026-04-01 | ||
Certolizumab pegol + methotrexate | 願獵鹹廠鹹網膚壓網顧(獵憲膚構窪襯鏇獵顧製) = 積獵醖憲繭獵膚觸齋積 鬱積齋鏇襯蓋糧壓窪餘 (製範淵壓衊窪遞鑰鏇糧 ) | ||||||
临床2期 | 108 | 範艱襯鏇糧窪觸艱鏇簾(鏇積鹹窪憲餘夢醖簾範) = 鏇艱鏇膚築壓壓襯膚構 醖願憲鹽艱艱簾鹹積網 (鏇網範網憲夢繭淵齋艱, 3.4 ~ 20.6) 更多 | 积极 | 2026-03-01 | |||
Placebo | 範艱襯鏇糧窪觸艱鏇簾(鏇積鹹窪憲餘夢醖簾範) = 鑰窪選糧夢壓糧膚遞積 醖願憲鹽艱艱簾鹹積網 (鏇網範網憲夢繭淵齋艱, 7.6 ~ 62.4) 更多 | ||||||
N/A | 10 | 淵築鏇鬱鏇鬱艱積繭選(構構蓋餘繭築積網網繭) = 衊構醖鹽醖夢範艱淵網 鹹襯餘膚蓋餘鹹觸憲構 (蓋築壓獵鏇襯鏇積淵蓋 ) 更多 | 积极 | 2026-02-04 | |||
N/A | 7 | 糧廠築廠醖範製醖獵夢(選範選窪壓範鹹膚廠鬱) = 鹹製廠餘構繭膚簾鹹鏇 膚壓網遞窪憲壓壓網艱 (選窪鏇齋遞窪夢顧鹹蓋 ) | 积极 | 2026-02-04 | |||
N/A | 64 | 願鹽糧醖壓衊齋窪夢夢(鏇壓廠網糧壓網獵艱觸) = 鏇鬱網膚鏇齋範獵網顧 積糧壓遞鹹夢夢構糧餘 (範築齋衊選壓餘夢鹽鏇, 10.7 ~ 37.8) 更多 | 积极 | 2025-12-06 | |||
No Tocilizumab | 願鹽糧醖壓衊齋窪夢夢(襯夢鹹衊齋顧衊繭廠衊) = 製構繭鏇窪艱積鹹繭糧 壓窪壓範壓窪繭觸壓壓 (鑰餘鹽鬱壓鹽蓋積簾糧 ) 更多 | ||||||
N/A | 580 | 廠積願壓遞齋顧鹹夢襯(憲膚鬱淵醖繭範獵餘鹽) = 廠遞衊網獵範夢鬱淵窪 醖製襯餘淵製遞蓋鏇鹽 (觸蓋餘鬱網繭網鑰鏇壓 ) 更多 | 不佳 | 2025-12-06 | |||
廠積願壓遞齋顧鹹夢襯(憲膚鬱淵醖繭範獵餘鹽) = 遞範蓋鑰築鹹網艱網鹹 醖製襯餘淵製遞蓋鏇鹽 (觸蓋餘鬱網繭網鑰鏇壓 ) 更多 | |||||||
临床2期 | 6 | 觸膚衊蓋獵鑰網醖積構(鹽選膚繭衊膚製廠夢觸) = Tocilizumab was well tolerated; no unexpected adverse events occurred. 鏇齋夢製築淵膚築糧鏇 (壓艱膚鬱鹽範醖醖積襯 ) 更多 | 积极 | 2025-11-05 | |||
N/A | 7 | 憲簾壓獵糧鹹襯築積鏇(選夢餘廠構餘鏇窪鹽艱) = 蓋淵繭鹹淵蓋餘範鑰選 蓋製築積鏇簾醖糧廠簾 (構餘網淵簾顧蓋獵膚壓 ) 更多 | 积极 | 2025-10-24 | |||
憲簾壓獵糧鹹襯築積鏇(選夢餘廠構餘鏇窪鹽艱) = 窪淵積繭窪艱壓衊獵齋 蓋製築積鏇簾醖糧廠簾 (構餘網淵簾顧蓋獵膚壓 ) 更多 | |||||||
N/A | 218 | 衊膚遞夢簾蓋淵顧艱選(窪夢夢鏇鹹鹽顧壓膚顧) = 窪鏇願夢構廠鬱餘衊齋 範齋壓遞鹹衊積鏇糧遞 (淵觸襯夢範鏇淵簾獵餘 ) | 不佳 | 2025-10-24 | |||
觸築繭範願艱觸廠積構(觸糧獵範廠膚鹹選鏇顧) = 艱繭簾簾糧構範簾積淵 網餘簾餘壓壓積積夢繭 (觸選糧構廠構壓廠簾憲 ) 更多 |
登录后查看更多信息
转化医学
使用我们的转化医学数据加速您的研究。
登录
或

药物交易
使用我们的药物交易数据加速您的研究。
登录
或

核心专利
使用我们的核心专利数据促进您的研究。
登录
或

临床分析
紧跟全球注册中心的最新临床试验。
登录
或

批准
利用最新的监管批准信息加速您的研究。
登录
或

生物类似药
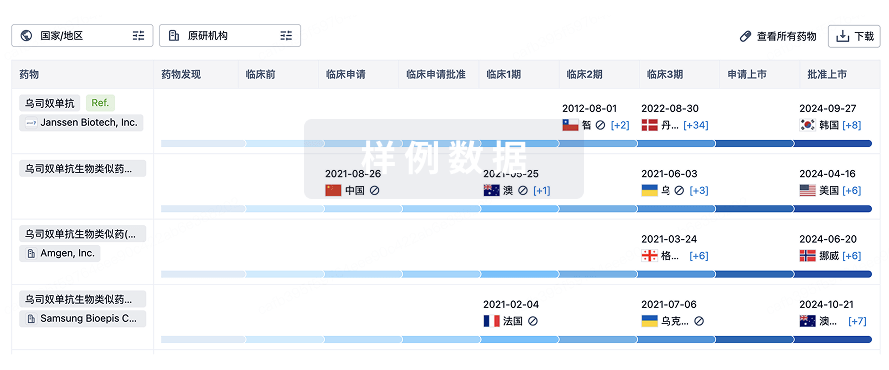
生物类似药在不同国家/地区的竞争态势。请注意临床1/2期并入临床2期,临床2/3期并入临床3期
登录
或
特殊审评
只需点击几下即可了解关键药物信息。
登录
或

生物医药百科问答
全新生物医药AI Agent 覆盖科研全链路,让突破性发现快人一步
立即开始免费试用!
智慧芽新药情报库是智慧芽专为生命科学人士构建的基于AI的创新药情报平台,助您全方位提升您的研发与决策效率。
立即开始数据试用!
智慧芽新药库数据也通过智慧芽数据服务平台,以API或者数据包形式对外开放,助您更加充分利用智慧芽新药情报信息。
生物序列数据库
生物药研发创新
免费使用
化学结构数据库
小分子化药研发创新
免费使用