预约演示
更新于:2026-05-29

Duality Biologics (Suzhou) Co., Ltd.
更新于:2026-05-29
概览
标签
肿瘤
泌尿生殖系统疾病
皮肤和肌肉骨骼疾病
ADC
小分子化药
双载荷ADC
疾病领域得分
一眼洞穿机构专注的疾病领域
暂无数据
技术平台
公司药物应用最多的技术
暂无数据
靶点
公司最常开发的靶点
暂无数据
| 排名前五的药物类型 | 数量 |
|---|---|
| ADC | 21 |
| 双载荷ADC | 2 |
| 小分子化药 | 1 |
| 抗体片段偶联药物 | 1 |
| 免疫刺激抗体偶联药物(ISAC) | 1 |
关联
27
项与 映恩生物制药(苏州)有限公司 相关的药物作用机制 HER2拮抗剂 [+1] |
在研机构 |
原研机构 |
非在研适应症- |
最高研发阶段申请上市 |
首次获批国家/地区- |
首次获批日期- |
作用机制 CD276抑制剂 [+1] |
在研机构 |
原研机构 |
在研适应症 |
非在研适应症- |
最高研发阶段临床3期 |
首次获批国家/地区- |
首次获批日期- |
作用机制 TOP1抑制剂 [+1] |
在研机构 |
原研机构 |
非在研适应症- |
最高研发阶段临床2期 |
首次获批国家/地区- |
首次获批日期- |
16
项与 映恩生物制药(苏州)有限公司 相关的临床试验NCT07365995
A Phase III, Randomized, Open-label Trial of BNT324 Versus Docetaxel With Prednisone/Prednisolone in Metastatic Castration-resistant Prostate Cancer
This study will test whether BNT324 is safe and works better against metastatic castration-resistant prostate cancer (mCRPC) than the current standard of care (SoC) chemotherapy, which is docetaxel (given together with the steroid medicines prednisone or prednisolone). The study will include participants with mCRPC that have been previously treated with androgen receptor pathway inhibitor, but with no previous taxane-based systematic chemotherapy for mCRPC.
The main goals of this study are:
* To find out if BNT324 helps participants live longer without their cancer getting worse (radiographic progression-free survival [rPFS]).
* To find out if BNT324 helps participants live longer overall (overall survival [OS]).
The main goals of this study are:
* To find out if BNT324 helps participants live longer without their cancer getting worse (radiographic progression-free survival [rPFS]).
* To find out if BNT324 helps participants live longer overall (overall survival [OS]).
开始日期2026-04-22 |
申办/合作机构  BioNTech SE BioNTech SE [+2] |
NCT07263594
A Phase 1/2, Multicenter, Open-Label, First-in-Human Study to Assess the Safety, Tolerability, Pharmacokinetics, and Preliminary Antitumor Activity of DB-1324 in Participants With Advanced/Metastatic Gastrointestinal Tumors
This study, the first clinical trial, aims to determine the safety, tolerability, pharmacokinetics, pharmacodynamics, maximum tolerated dose, and antitumor activity of DB-1324.
开始日期2026-01-20 |
申办/合作机构 映恩生物科技(上海)有限公司 [+1] |
NCT07141706
A Phase 1a/1b, Multicenter, Open-Label, First-in-Human Study to Assess the Safety, Tolerability, Pharmacokinetics, and Preliminary Antitumor Activity of DB-1317 in Participants With Selected Advanced/Metastatic Solid Tumors
This is a multicenter, open-label, multiple-dose, FIH Phase 1a/1b study. Phase 1a adopts an accelerated titration design and a BOIN design to identify the MTD or MAD of DB-1317; Phase 1b includes up to 3 randomized dose expansion cohorts to further evaluate the safety, tolerability and preliminary efficacy of DB-1317 in selected solid tumors and to identify optimal RP2D.
开始日期2025-09-23 |
申办/合作机构 |
100 项与 映恩生物制药(苏州)有限公司 相关的临床结果
登录后查看更多信息
0 项与 映恩生物制药(苏州)有限公司 相关的专利(医药)
登录后查看更多信息
2,903
项与 映恩生物制药(苏州)有限公司 相关的新闻(医药)2026-05-28
5 月 28 日,CDE 官网显示,宜联生物 B7-H3 靶向 ADC YL201 拟纳入突破性疗法,既往经吉西他滨为基础的系统治疗失败的转移性胰腺导管腺癌。
此前 YL201 已经有 4 次纳入突破性治疗,若是此次通过公示,将成为该药物的第 5 次突破性疗法认定。
截图来源:CDE 官网
YL201(依康坦博妥塔单抗)是一款基于宜联生物医药自主创新 TMALIN®技术平台开发的靶向 B7-H3 的 ADC 药物。此前 YL201 已经有 4 个适应症获得突破性疗法认定:
经初始含铂治疗失败的复发性小细胞肺癌(2024 年 10 月);
既往经PD-(L)1抑制剂和至少二线化疗治疗失败的复发或转移性鼻咽癌(2025 年 1 月);
既往经PD-1/PD-L1单抗联合含铂化疗治疗失败的复发性或转移性食管鳞癌(2026 年 2 月);
联合斯鲁利单抗用于广泛期小细胞肺癌的一线治疗(2026 年 3 月)。
授权合作方面,2026 年 1 月 9 日,宜联生物和罗氏在 YL211(c-Met ADC)项目成功合作基础之上,进一步深化合作携手推进 YL201 项目的开发。根据协议条款,宜联生物将授予罗氏在全球范围内(不包括中国大陆、香港特别行政区和澳门特别行政区)独家开发、生产和商业化 YL201 项目的权利。
作为回报,宜联生物将获得 5.7 亿美元首付款及近期里程碑付款,并有权获得额外的开发,注册和商业化里程碑付款,以及 YL201 在海外获批上市后基于净销售额的分级特许权使用费。
目前,YL201 项目正在全球范围内开展多项临床研究,小细胞肺癌、鼻咽癌、食管鳞癌适应症在中国已进入临床 III 期研究阶段。在胰腺癌方面,宜联生物将在今年 ASCO 大会上首次披露相关临床数据。
根据已公开的摘要集显示,截至 2025 年 12 月 12 日,共有 60 例至少接受过一线系统性治疗(不包括伊立替康)后病情进展的转移性胰腺癌患者入组,其中 30 例接受 2.0 mg/kg 剂量治疗,30 例接受 2.4 mg/kg 剂量治疗。患者既往接受的中位治疗线数为 1 线(范围:1-3 线)。90.0% 的患者既往接受过吉西他滨方案治疗,46.7% 的患者既往接受过氟尿嘧啶类药物治疗。
中位随访时间为 9.2 个月(95% CI:8.2-9.8 个月),在纳入的 60 例患者中,确认的客观缓解率(ORR)为 28.3%,中位缓解持续时间(DoR)为 7.6 个月,疾病控制率(DCR)为 85.0%。中位无进展生存期(PFS)为 7.7 个月,中位总生存期(OS)为 14.6 个月。
所有级别的治疗相关不良事件(TRAE)发生率为 100.0%,≥3 级 TRAE 发生率为 43.3%。最常见的≥3 级治疗相关不良事件包括白细胞减少症、中性粒细胞减少症、贫血和低钾血症。因治疗相关不良事件导致的治疗中断率为 5.0%,未报告治疗相关死亡病例。
截图来源:Insight 数据库
Insight 数据库显示,全球尚未有 B7-H3 ADC 获批,第一三共/默沙东的 Ifinatamab deruxtecan 已于上个月基于 II 期临床 IDeate-Lung01 的结果率先申报上市。除此之外,还有 4 款 B7-H3 ADC 进入 III 期阶段,均为国产,分别来自翰森制药/GSK、宜联生物/罗氏、明慧医药/齐鲁、映恩生物/BioNTech。
其中,宜联生物于 5 月 23 日宣布 YL201 在治疗复发/转移性鼻咽癌的 III 期临床试验(研究方案编号:TAISHAN-301)的预设期中分析中达到共同主要终点盲态独立中心额审查(BICR)评估的 ORR,另一共同主要终点 OS 暂未成熟。这也是全球首个 B7-H3 ADC 在 III 期临床中斩获的阳性结果。
截图来源:Insight 数据库
感谢您阅读《中国药学年鉴》微信平台文章,欢迎各位读者分享、转载、引用。
【免责声明】以上内容来源于互联网,旨在传递行业最新资讯,分享药学相关知识,本号不对转载文章的观点负责。文章及图片版权均属原作者所有,如有侵犯相关著作权,请来电(025-83271478)或在本号留言栏告知,我们将及时更正或删除。
来源:丁香园
2026-05-28
ADC赛道,正在告别焦虑性叙事,迎来生态位分层。
过去一个多月,ADC领域消息如潮,上一个重磅事件尚未消化,下一个就已接踵而至,资本市场的“心情”也随之时起时落。国际市场上,曾经定义全球ADC黄金年代的第一三共,因产能、管线、安全性与商业化等多重压力,罕见推迟财报发布,最终在2025财年计提9.5亿美元特别损失,股价大幅回撤。
而国内市场,ADC企业迎来密集突破。宜联生物全球首个B7-H3 ADC III期研究成功,科伦博泰TROP2 ADC在子宫内膜癌全球III期临床中取得双终点阳性,恒瑞医药HER3 ADC拿下全球首个III期成功。与此同时,也有龙头企业砍掉两条ADC管线,将资源集中向其他潜力项目……
密集的信息背后,悄然透露出行业的深刻转向。回顾PD-1走过的路,从万众涌入、同质化扎堆,到临床验证分野、出海授权分化,再到如今少数赢家占据生态位、多数玩家被迫退场或转型,ADC赛道或许正在经历相似的逻辑演进。
如今的温差与分层的背后,是行业跨越“跑马圈地”式的竞争模态,驶入“生态位分层、技术路线驱动、平台价值兑现”的深水区。BD交易依然是ADC赛道的重要风向标,但随着竞争逻辑重构,BD将不再是终点。
如今,传统力量与新势力深度交织,技术路线的快速升维引发竞争逻辑重构,BD交易仍在如火如荼地进行。下一阶段的问题是,谁能找准自己独一无二的生态位?
领先者们的进阶之道
在ADC赛道的生态位分层中,真正的进阶之道究竟是什么?
先从最近的一则消息说起。2026年5月,宜联生物在B7-H3 ADC的全球竞速中率先撞线,这一消息迅速在医药圈刷屏。
据悉,其靶向B7-H3的抗体偶联药物YL201(依康坦博妥塔单抗)在治疗复发/转移性鼻咽癌的III期临床试验TAISHAN-301预设期中分析中,成功达到由独立评审评估的客观缓解率这一共同主要终点。
值得一提的是,这是全球范围内首个B7-H3 ADC在III期临床中获得的阳性结果,首次在最高循证医学层面证实了靶向B7-H3的治疗策略能够为患者带来确切的肿瘤缓解获益。对于宜联而言,这也是罗氏以5.7亿美元首付款及近期里程碑付款下注YL201之后,该项目交出的第一张关键临床答卷。
纵观ADC赛道的BD版图,宜联生物是一个颇具行业价值的观察样本。
就在5个月前,宜联生物与罗氏就B7-H3 ADC管线YL201达成全球独家许可协议,首付款及近期里程碑合计5.7亿美元,创下国产单靶点ADC对外授权首付金额的新纪录。这一交易,被业内视为宜联生物自主研发的ADC技术平台及其核心资产获得了国际顶尖药企的持续认可。
然而,将时间拨回到两年前,当宜联生物接连与罗氏、BioNTech达成全球合作时,外界并非没有疑虑。彼时,宜联生物成立刚满三年,自主研发的TMALIN®技术平台虽有潜力,但平台尚缺乏大规模临床验证,YL211项目仅完成少量I期临床数据的积累。
在质疑声中,宜联生物却一次次赢得顶级买家的青睐。
先是与BioNTech两次“牵手”。BioNTech在2023年10月,以总金额超10亿美元买下宜联生物HER3 ADC药物YL202权益;而后2024年5月再次出手,与宜联生物达战略合作协议,这一次更是从买产品升级到买平台,BioNTech获得利用宜联生物TMALIN平台开发针对限定若干前沿创新靶点的ADC产品的独家选择权。这是MNC对一家biotech技术体系认可度的最直观跃迁。
同样,罗氏也在2024年1月与宜联生物就YL211(c-Met ADC)达成全球合作后,于2026年1月再次重金押注。有业内人士分析,跨国药企的第一次出手可能是看中某个资产,频频出手则意味着押注平台潜力。
近期,宜联生物创始人薛彤彤与投资人陈侃接受媒体采访,系统讲述了公司的发展思路和战略优势。
从技术突破来看,ADC的未来将不再只是一种药物,而是演变为更广义的平台能力。据悉,宜联生物的核心技术TMALIN®平台为“全球技术领先的ADC平台”,其独创的毒素分子活性比第一三共的DXD高5-10倍,连接子采用双机制裂解,兼具高水溶性、高DAR值、高血浆稳定性等。目前该平台已积累超过5000人的安全性数据。
从战略层面,宜联生物则代表了“理性BD+自主规划”的典型路径。中国Biotech大多在海外缺乏资源、资金与团队,通过合作相当于借用MNC的船实现产品价值。但BD不是终点,它能够为自主商业化留下打基础的空间,从而为后续产品上市商业化执行做准备。
换句话说,如今的BD早已不是过去“单纯买青苗”的叙事逻辑,而是揭示了中国药企在商业化路径上的进阶之道。
如今ADC赛道的领先者们,无一不是如此遵循着“平台优势+理性BD+自主商业化”的路径。信达与武田实现CO-CO合作,科伦博泰与默沙东深度捆绑,映恩生物与BioNTech展开系统性合作,礼新医药先后牵手阿斯利康与默沙东,最终以5亿美元被中国生物制药收入麾下……
在ADC赛道的生态位分层中,“技术创新”与“商业变现”之间,正在形成一种前所未见的正循环机制——通过平台价值驱动BD,再以BD反哺平台与商业化,最终形成可持续的竞争壁垒。而这种正循环的核心,就在于技术平台的可延展性和可验证性。
温差与分层
国内ADC企业热火朝天的同时,曾经的行业“先驱”第一三共,却在一场ADC“产能豪赌”中意外翻车。这种局面,让整个ADC赛道处于一种微妙的水火交融之中。
2026年4月24日,全球ADC领域的领军企业第一三共意外宣布推迟2025财年年报发布。公司给出的理由是“快速变化的商业环境”下,需要更多时间审查肿瘤产品组合与研发管线的供应计划,并估算与合同制造商相关的损失准备金。
消息一出,市场恐慌情绪瞬间引爆,股价单日暴跌10.4%,跌至2022年3月以来逾四年的最低点,市值蒸发5511亿日元(约合35亿美元)。
半个月后,真相终于浮出水面。第一三共在正式发布的财报中承认,因高估ADC产品组合的需求,公司计提高达1494亿日元(约合9.5亿美元)的特别损失,并同步大幅下调2025财年营业利润预测1060亿日元。
这笔巨额损失主要由两部分构成:一是因无法履行与外包制造商的长期最低采购协议,向多家合同制造组织支付的757亿日元赔偿金;二是放弃自有小田原工厂ADC产能扩建计划所计提的193亿日元资产减值损失。
有业内人士分析,这背后“成也DXd平台,败也DXd平台”。第一三共与阿斯利康联合开发的DS-8201,曾以其卓越的“旁观者效应”重新定义了HER2阳性肿瘤的治疗格局。但这种辉煌,高度仰赖“DXd平台可复制”的想象力。
有业内人士指出,市场期待它能像PD-1一样在多瘤种、多靶点上全面铺开,从而诞生一系列爆款ADC。但DXd平台自带的间质性肺炎(ILD)毒性阴霾却始终挥之不去。
第一三共的“头号种子选手”HER3-DXd先是因CMC问题导致延迟上市,随后在肺癌III期临床中OS(总生存期)未达终点,上市申请遭撤回。另一款被寄予厚望的B7H3 ADC(I-DXd)在III期确认性临床Ideate-Lung02中因出现5级致死性ILD事件,一度导致其全球多中心研究遭遇大面积暂停。
这些接连不断的挫折表明,单个产品的成功不等于平台的成功。ADC药物的复杂性与生物学差异,决定了盲目管线扩张充满风险。
不过换个角度看,第一三共的此番挫折,也恰恰是ADC赛道从盲目火热走向理性分层的标志性节点。过去几年,资本狂热追逐每一个“可能成为下一个DS-8201”的分子,但如今,市场开始冷静审视:真正的技术壁垒在哪里?商业化兑现能力有多强?产能规划是否匹配真实需求?
尤其是对于正处在“热火朝天”中的国内ADC企业而言,第一三共提供了一个难得的对照镜鉴。一方面,它验证了“平台能力”的重要性。没有扎实的平台技术,就难以支撑持续的产品输出;同时,平台可复制性的边际递减、安全性风险的差异化表现,也要求企业在管线扩张上保持克制与审慎。
此外,业内人士普遍认为,中国ADC赛道的下一阶段竞争,核心在于自主商业化能力。翻开2025年以来的中国创新药BD地图,一波又一波的海外授权交易确实波澜壮阔,但授权出海只是第一步,能否在海外建立自营团队、完成注册与医保谈判、实现规模化销售,才是真正的考验。第一三共因需求误判导致的产能“爆雷”,也提醒国内企业:产能建设必须与商业化节奏动态匹配,避免重蹈“豪赌”覆辙。
总的来说,中国创新药企在国际市场上的话语权跃迁才刚刚起步。这条破局之路的起点,或许就藏在下一次高质量的行业对话之中。只有真正融入全球创新生态,学会用国际规则讲述自己的临床价值,才能避免泡沫破裂、走得更远。
2026年6月26至27日,由E药经理人主办的“2026中国医药创新100大会”将在天津召开。此次大会以“BD突围:创新百强与百亿美金的握手”为主题,届时数十家中国医药创新头部企业代表将悉数到场,ADC赛道的一众明星企业集中亮相,共同拆解BD时代本土创新的增长密码。
在此,诚邀您莅临这场聚焦实战的思想盛会,共同探讨中国创新药从“借船出海”走向“全球价值创造”的真正路径。
ADC创新案例论坛
6月27日9:00-12:00
09:00-09:25【创新案例】双抗ADC研发进展及未来前景
徐 霆 康宁杰瑞创始人、董事长、首席执行官
09:25-09:50【创新案例】中国 ADC 2.0:从靶点扎堆到全球 First-in-Class
启德医药
09:50-10:15【创新案例】ADC+RDC 双轮驱动
渠志灿 纳安集团创始人、董事长,首席科学家
10:15-10:25【茶歇】
10:25-10:50【临床前案例】肿瘤转化医学PDX/PDO研究策略助力ADC创新发展
胡凯猛 有济医药副总经理
10:50-11:15【工艺案例】ADC 药物产业化CMC全链条管控:从抗体源头到偶联放大的实战经验
王海彬 博锐生物总裁
11:15-12:00【圆桌对话】ADC 黄金时代的“内卷”破局:靶点差异化、临床策略与BD定价新逻辑
对话嘉宾:
王琳娜 乐普生物首席医学官
胡邵京 思康睿奇创始人、董事长兼CEO
杨 毅 百奥赛图首席科学家
缪仕伟 尚健生物联合创始人、高级副总裁
司端运 有济医药董事长
大会亮点
权威榜单首发:2026年度医药行业最具影响力的“中国医药创新企业100强榜”与“中国医药创新企业种子100强榜”将进行首发。
头部力量齐聚:中国医药创新100强企业的企业家、研发负责人将悉数到场,构建行业高层次的现场对话圈。
热门赛道覆盖:ADC、小核酸、生物制造等重点热门赛道的头部企业代表齐聚一堂。
干货内容聚焦:围绕前沿技术交流、头部药企发展战略、创新技术与创新案例等核心议题,展开高质量内容分享。
1000人会议规模:大会实行报名审核制,1000+精准参会者高效对接。
一审| 石宛佳
二审| 李芳晨
三审| 李静芝
2026-05-28
·大叔快评
2026年5月28日,A股、港股创新药板块集体重挫,市场恐慌情绪快速蔓延。A股创新药指数跌0.98%,港股创新药指数大跌3.59%,板块个股几乎全线飘绿。个股层面,龙头与成长标的同步大幅下杀。A股方面,恒瑞医药放量大跌4.71%,收报48.00元;百利天恒重挫6.83%,收报219.60元;成都先导跌幅超5%。港股跌幅更为惨烈,金斯瑞生物、三生制药、翰森制药大跌超7%,映恩生物跌超6%,科伦博泰生物、信达生物同步下挫约5%。本次全线抛售并非企业业绩爆雷,而是国内生物医药技术出口管制传闻发酵,叠加美国COINS法案加码围堵,双向政策共振引发市场对创新药估值模型的系统性重估。自5月27日起,网传《拟增列的生物医药相关技术》修订草案,直击创新药出海核心命脉。草案将双抗多抗、ADC、PROTAC、分子胶、siRNA、细胞与基因治疗等前沿技术纳入管控,明确前沿技术平台与核心技术所有权禁止对外转让,新靶点识别、化合物筛选、序列优化等底层技术的对外授权与合作开发,均需国家主管部门审批许可。创新药估值高度依赖管线与技术平台的出海变现预期,新规传闻直接打破原有成长逻辑。中小Biotech普遍仅保有1至2年现金流,市场担忧研发断供、经营承压,进而引发无差别踩踏,中小市值个股跌幅显著更深。外部压制同步升级,美国持续收紧对华生物科技监管。2026年5月21日,美方正式提议将生物技术纳入COINS法案禁止清单,重点监管医药IP授权、药物发现平台,精准封杀国内创新药出海核心的NewCo合作模式。此前恒瑞与BMS、信达与礼来等重磅合作,均依托NewCo模式实现合规出海、绑定海外资本。一旦新规落地,美方投资、技术授权、联合研发将全面受限,传统License-out交易也将大幅降温,创新药出海重要通道被收紧。当前中国已是全球创新药BD交易核心引擎,2026年一季度国内创新药BD交易总额达614亿美元,占全球规模69.7%,单季成交额超越2024年全年,百亿级跨境合作已成常态。行业结构上,ADC赛道授权趋于理性,小核酸、双抗、GLP-1成为BD交易主力赛道。业内明确,创新药全球化出海的大方向不会终结,但行业规则彻底改写。单一管线、单个项目的海外权益授权基本不受影响,依旧可以正常开展;而整体技术平台打包出海、底层技术对外转让的路径,已被大幅收窄。行业逻辑已然切换,依靠低价输出技术、靠授权快速抬升估值的粗放时代正式结束。未来市场将优先利好具备自主核心技术、可搭建全球商业化体系、深度参与国际竞争的企业,管线同质化、单纯依赖出海授权的尾部企业将加速出清。短期情绪性暴跌之下,产业基本面已出现明确拐点。本年度ASCO年会中国临床研究入选数量、重磅摘要数量再创新高,国产创新药临床实力持续获得全球认可。同时科创板创新药企业整体扭亏,头部企业实现上市后首盈,行业正式进入商业化落地与创新迭代并行的收获期。中美双向政策收紧,本质印证了中国生物医药已具备全球核心竞争力。从单纯技术输出到守住底层重器,国内创新药行业正在完成结构性蜕变。短期估值洗牌过后,真正拥有硬核技术与全球化能力的创新药企,将穿越周期、持续受益。
信息来源:
https://finance.sina.cn/2026-05-28
100 项与 映恩生物制药(苏州)有限公司 相关的药物交易
登录后查看更多信息
100 项与 映恩生物制药(苏州)有限公司 相关的转化医学
登录后查看更多信息
组织架构
使用我们的机构树数据加速您的研究。
登录
或

管线布局
2026年05月31日管线快照
管线布局中药物为当前组织机构及其子机构作为药物机构进行统计,早期临床1期并入临床1期,临床1/2期并入临床2期,临床2/3期并入临床3期
药物发现
5
12
临床前
临床1期
2
7
临床2期
申请上市
1
2
其他
登录后查看更多信息
当前项目
| 药物(靶点) | 适应症 | 全球最高研发状态 |
|---|---|---|
帕康曲妥珠单抗 ( HER2 x Top I ) | HER2表达子宫内膜癌 更多 | 临床3期 |
Sacituzumab Drozuntecan ( Top I x Trop-2 ) | 晚期恶性实体瘤 更多 | 临床2期 |
DB-1311 ( CD276 x Top I ) | 肺癌 更多 | 临床1/2期 |
DB-1310 ( HER3 x Top I ) | 晚期恶性实体瘤 更多 | 临床1/2期 |
DB-2304 ( BDCA2 x GR ) | 皮肤红斑狼疮 更多 | 临床1/2期 |
登录后查看更多信息
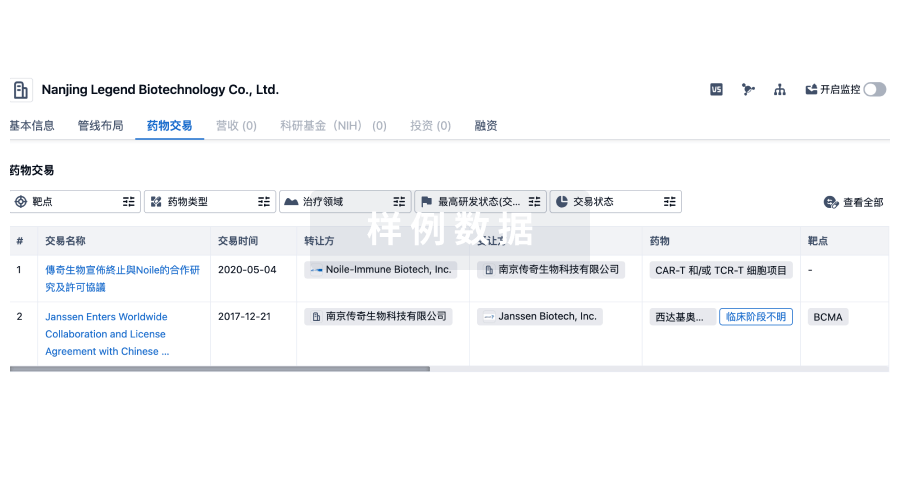
药物交易
使用我们的药物交易数据加速您的研究。
登录
或
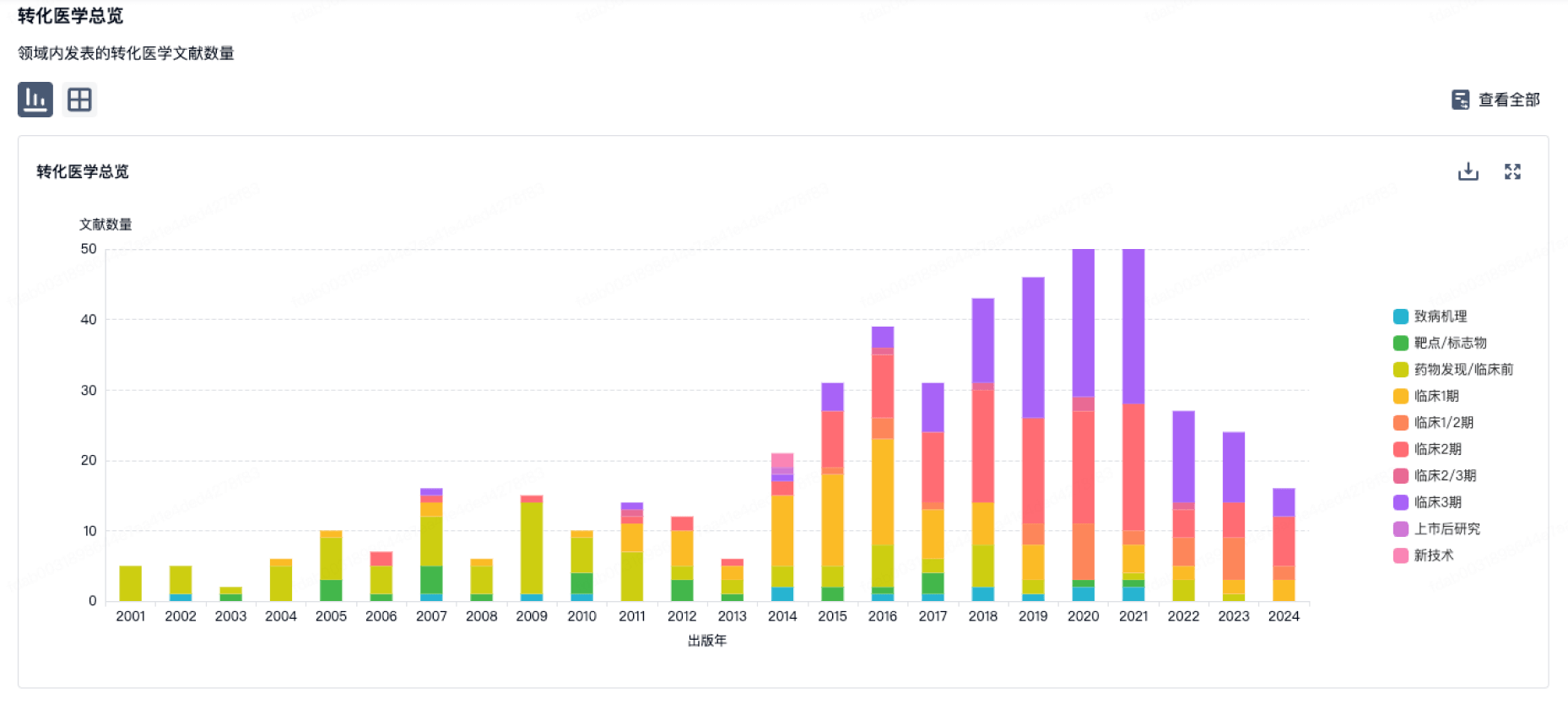
转化医学
使用我们的转化医学数据加速您的研究。
登录
或
营收
使用 Synapse 探索超过 36 万个组织的财务状况。
登录
或
科研基金(NIH)
访问超过 200 万项资助和基金信息,以提升您的研究之旅。
登录
或
投资
深入了解从初创企业到成熟企业的最新公司投资动态。
登录
或
融资
发掘融资趋势以验证和推进您的投资机会。
登录
或
生物医药百科问答
全新生物医药AI Agent 覆盖科研全链路,让突破性发现快人一步
立即开始免费试用!
智慧芽新药情报库是智慧芽专为生命科学人士构建的基于AI的创新药情报平台,助您全方位提升您的研发与决策效率。
立即开始数据试用!
智慧芽新药库数据也通过智慧芽数据服务平台,以API或者数据包形式对外开放,助您更加充分利用智慧芽新药情报信息。
生物序列数据库
生物药研发创新
免费使用
化学结构数据库
小分子化药研发创新
免费使用