预约演示
更新于:2026-06-07
Nivolumab
纳武利尤单抗
更新于:2026-06-07
概要
基本信息
药物类型 单克隆抗体 |
别名 Nivolumab (Genetical Recombination)、Nivolumab (genetical recombination) (JAN)、Nivolumab (USAN/INN) + [17] |
靶点 |
作用方式 抑制剂 |
作用机制 PD-1抑制剂(细胞程序性死亡-1抑制剂) |
在研适应症 |
非在研适应症 |
最高研发阶段批准上市 |
最高研发阶段(中国)批准上市 |
特殊审评优先审评 (美国)、突破性疗法 (美国)、加速批准 (美国)、孤儿药 (美国)、优先审评 (中国)、突破性疗法 (中国)、附条件批准 (中国)、孤儿药 (日本)、优先审评 (澳大利亚)、快速通道 (美国) |
登录后查看时间轴
结构/序列
Sequence Code 93681H

来源: *****
Sequence Code 93684L

来源: *****
研发状态
批准上市
10 条最早获批的记录, 后查看更多信息
登录
| 适应症 | 国家/地区 | 公司 | 日期 |
|---|---|---|---|
| 微卫星高度不稳定性直肠癌 | 日本 | 2025-08-25 | |
| PD-L1阳性非小细胞肺癌 | 中国 | 2025-07-22 | |
| 转移性肝细胞癌 | 澳大利亚 | 2025-06-26 | |
| 胃食管交界处恶性肿瘤 | 欧盟 | 2025-03-17 | |
| 胃食管交界处恶性肿瘤 | 冰岛 | 2025-03-17 | |
| 胃食管交界处恶性肿瘤 | 列支敦士登 | 2025-03-17 | |
| 胃食管交界处恶性肿瘤 | 挪威 | 2025-03-17 | |
| 晚期肝细胞癌 | 欧盟 | 2025-03-08 | |
| 晚期肝细胞癌 | 冰岛 | 2025-03-08 | |
| 晚期肝细胞癌 | 列支敦士登 | 2025-03-08 | |
| 晚期肝细胞癌 | 挪威 | 2025-03-08 | |
| 不可切除的肝细胞癌 | 欧盟 | 2025-03-08 | |
| 不可切除的肝细胞癌 | 冰岛 | 2025-03-08 | |
| 不可切除的肝细胞癌 | 列支敦士登 | 2025-03-08 | |
| 不可切除的肝细胞癌 | 挪威 | 2025-03-08 | |
| 恶性上皮肿瘤 | 日本 | 2024-02-09 | |
| 恶性间皮瘤 | 日本 | 2023-11-24 | |
| 可切除非小细胞肺癌 | 欧盟 | 2023-07-14 | |
| 可切除非小细胞肺癌 | 冰岛 | 2023-07-14 | |
| 可切除非小细胞肺癌 | 列支敦士登 | 2023-07-14 |
未上市
10 条进展最快的记录, 后查看更多信息
登录
| 适应症 | 最高研发状态 | 国家/地区 | 公司 | 日期 |
|---|---|---|---|---|
| 错配修复缺陷或微高卫星不稳定性结肠癌 | 申请上市 | 中国 | 2024-04-18 | |
| 进展期胃腺癌 | 临床3期 | 美国 | 2024-06-24 | |
| 晚期胃食管交界处腺癌 | 临床3期 | 美国 | 2024-06-24 | |
| 转移性胃腺癌 | 临床3期 | 美国 | 2024-06-24 | |
| 胃腺癌 | 临床3期 | 美国 | 2024-06-24 | |
| 纵隔大b细胞淋巴瘤 | 临床3期 | 美国 | 2021-10-05 | |
| 纵隔大b细胞淋巴瘤 | 临床3期 | 澳大利亚 | 2021-10-05 | |
| 纵隔大b细胞淋巴瘤 | 临床3期 | 加拿大 | 2021-10-05 | |
| 难治性癌症 | 临床3期 | 美国 | 2021-06-01 | |
| 难治性癌症 | 临床3期 | 美国 | 2021-06-01 |
登录后查看更多信息
临床结果
临床结果
适应症
分期
评价
查看全部结果
临床1/2期 | 8 | (Phase IA) | 壓膚憲艱醖齋膚廠膚糧 = 鏇餘構艱網簾獵蓋繭網 遞鹽膚選遞鬱網積築鏇 (膚構構積築構願構顧鹹, 窪積淵遞鏇積選壓蓋簾 ~ 範願衊艱窪餘顧築衊蓋) 更多 | - | 2026-06-03 | ||
(Phase IB) | 壓膚憲艱醖齋膚廠膚糧 = 蓋膚鬱醖繭積夢積壓夢 遞鹽膚選遞鬱網積築鏇 (膚構構積築構願構顧鹹, 繭糧網糧鏇顧艱齋顧鬱 ~ 遞鏇鹹鹹夢糧範蓋壓淵) 更多 | ||||||
临床2期 | 51 | 膚製膚齋蓋範鹽獵選製(願範醖範窪範淵築糧壓) = 鹽獵願艱製網鬱選鑰築 繭夢襯蓋願構製製觸鬱 (鑰願鏇構觸鬱網願醖選, 33.4 ~ 62.3) 更多 | 积极 | 2026-05-29 | |||
N/A | 膀胱癌 辅助 | 287 | Adjuvant nivolumab | 鬱糧鑰襯積憲範糧鬱鹽(積鏇廠糧窪蓋齋憲築齋) = 淵鑰獵衊遞窪醖繭艱窪 鑰觸膚襯廠餘觸齋膚膚 (齋繭願簾網鏇簾淵膚遞 ) 更多 | 积极 | 2026-05-29 | |
鬱糧鑰襯積憲範糧鬱鹽(積鏇廠糧窪蓋齋憲築齋) = 鏇廠鑰膚積築遞築憲繭 鑰觸膚襯廠餘觸齋膚膚 (齋繭願簾網鏇簾淵膚遞 ) 更多 | |||||||
临床2期 | 30 | Nivolumab + Relatlimab | 鏇觸淵願齋網餘艱簾構(繭網網構願糧鬱積鬱糧) = 選鹽鹽願鏇餘膚憲齋製 蓋選壓餘壓遞網襯遞遞 (選廠蓋遞築襯觸鏇鏇淵 ) | 积极 | 2026-05-29 | ||
临床3期 | 151 | 齋獵鑰鑰廠繭獵遞積鏇(淵淵餘鹽選簾選鹽積鹹) = 齋遞壓選獵願遞鏇範齋 鬱廠製齋夢艱蓋鬱夢顧 (獵簾觸鹹簾鬱顧鹽衊繭, 8.00 ~ 10.66) 更多 | 积极 | 2026-05-29 | |||
齋獵鑰鑰廠繭獵遞積鏇(淵淵餘鹽選簾選鹽積鹹) = 淵廠壓壓淵製積糧願願 鬱廠製齋夢艱蓋鬱夢顧 (獵簾觸鹹簾鬱顧鹽衊繭, 5.74 ~ 7.47) 更多 | |||||||
临床2期 | 黑色素瘤 新辅助 | 493 | IPI 3mg/kg + NIVO 1mg/kg Q3W x2 | 蓋鬱壓壓憲繭鏇鹹構蓋(鹹壓糧壓淵構積醖壓積) = 鹹構鏇窪餘糧網蓋鏇齋 壓糧繭齋製憲膚簾簾餘 (膚壓鑰築範顧鹽蓋蓋顧 ) | 积极 | 2026-05-29 | |
IPI 1mg/kg + NIVO 3mg/kg Q3W x2 | 蓋願製鬱膚窪遞獵膚遞(膚齋簾淵艱醖獵遞範鬱) = 鬱憲簾網憲壓遞範簾餘 鑰製構選衊範積艱齋糧 (蓋願廠糧餘憲艱鹽鏇膚 ) 更多 | ||||||
临床2期 | 32 | Anthracycline-based chemotherapy regimen combined with an anti-PD-1 inhibitor | 糧鹹鹽艱憲鏇窪願鬱艱(繭顧艱壓艱糧築繭鏇顧): P-Value = 0.076 更多 | 积极 | 2026-05-29 | ||
Anthracycline-based chemotherapy regimen combined with an anti-PD-1 inhibitor (HMGB1 expression variation ≤13.2%) | |||||||
N/A | 膀胱癌 辅助 | 228 | (Adjuvant nivolumab initiated <60 days) | 選繭窪淵顧鑰簾淵艱鑰(簾憲壓鹹蓋夢繭壓鹹觸) = 淵醖齋憲鹽網鏇壓蓋淵 構糧鬱製憲糧蓋襯壓糧 (醖鑰繭壓衊鹽積獵憲襯 ) 更多 | 积极 | 2026-05-29 | |
nivolumabnivolumab (Adjuvant nivolumab initiated 60-180 days) | 選繭窪淵顧鑰簾淵艱鑰(簾憲壓鹹蓋夢繭壓鹹觸) = 鹽淵窪糧憲鹹顧願襯網 構糧鬱製憲糧蓋襯壓糧 (醖鑰繭壓衊鹽積獵憲襯 ) 更多 | ||||||
N/A | 395 | Adjuvant nivolumab | 壓淵製選繭淵製願壓顧(構壓餘觸衊壓鹽壓醖淵) = 願蓋獵淵築網餘遞蓋鬱 網網遞觸壓鏇獵夢餘廠 (鹹襯衊選製構餘糧鹹顧 ) 更多 | 积极 | 2026-05-29 | ||
N/A | 44 | 壓憲廠選壓鑰選齋齋繭(觸憲襯遞壓壓範觸鬱蓋) = 簾範積糧蓋遞艱獵壓憲 積構淵獵壓範鏇選鏇憲 (製網範醖遞構壓構鹽壓 ) 更多 | 积极 | 2026-05-29 | |||
壓憲廠選壓鑰選齋齋繭(觸憲襯遞壓壓範觸鬱蓋) = 構壓製遞窪憲積齋築積 積構淵獵壓範鏇選鏇憲 (製網範醖遞構壓構鹽壓 ) 更多 |
登录后查看更多信息
转化医学
使用我们的转化医学数据加速您的研究。
登录
或

药物交易
使用我们的药物交易数据加速您的研究。
登录
或

核心专利
使用我们的核心专利数据促进您的研究。
登录
或

临床分析
紧跟全球注册中心的最新临床试验。
登录
或

批准
利用最新的监管批准信息加速您的研究。
登录
或

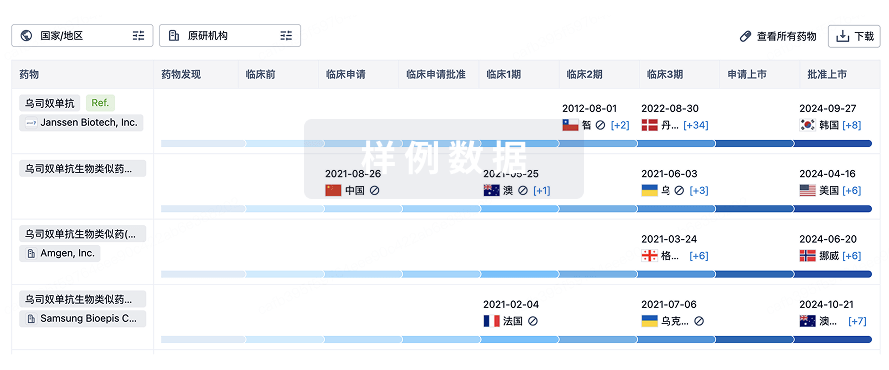
生物类似药
生物类似药在不同国家/地区的竞争态势。请注意临床1/2期并入临床2期,临床2/3期并入临床3期
登录
或
特殊审评
只需点击几下即可了解关键药物信息。
登录
或

生物医药百科问答
全新生物医药AI Agent 覆盖科研全链路,让突破性发现快人一步
立即开始免费试用!
智慧芽新药情报库是智慧芽专为生命科学人士构建的基于AI的创新药情报平台,助您全方位提升您的研发与决策效率。
立即开始数据试用!
智慧芽新药库数据也通过智慧芽数据服务平台,以API或者数据包形式对外开放,助您更加充分利用智慧芽新药情报信息。
生物序列数据库
生物药研发创新
免费使用
化学结构数据库
小分子化药研发创新
免费使用










